Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos Españoles de Urología (Ed. impresa)
versión impresa ISSN 0004-0614
Arch. Esp. Urol. vol.60 no.5 jun. 2007
EDITORIAL
"Diagnóstico por Fluorescencia en Tumores Vesicales."
Fluorescence diagnosis in bladder tumors
Ramón Abascal García
Jefe de Servicio del Hospital Central Universitario de Asturias (HUCA). Oviedo. Asturias. España.
Tanto el exceso como la falta de luz pueden provocar ceguera. La cistoscopia de fluorescencia, sin cegarnos, ni dejarnos deslumbrar por falsas expectativas, podemos decir que nos desvela muchas lesiones, inaparentes a la luz blanca.
La aprobación hace unos seis meses de la utilización del hexaminolevulinato (HEXVIX)R con fines diagnósticos en España junto con otros 26 países europeos, y la tramitación pendiente de la FDA para EEUU, es el motivo de este comentario escrito, para animar a la comunidad urológica a incorporar en el manejo habitual de los tumores vesicales, esta técnica que sin duda nos ayuda a despejar gran parte de las incertidumbres que se nos presentan en el diagnóstico y tratamiento de los carcinomas superficiales de vejiga.
Los tumores de vejiga, cuando los diagnosticamos por primera vez, en su mayoría, 75-85 %, son tumores superficiales, pero en un 50 -70 % recidivan localmente, y de estos entre un 10-20% van a progresar a infiltrantes.
Por lo tanto en el diagnóstico y tratamiento rutinario de los carcinomas vesicales superficiales, debemos de atender a dos principales problemas, uno el alto índice de tumores residuales después de la RTU, que oscila entre el 25 y el 40 % de los casos según las series, y otro no menos importante por su frecuencia y su morbilidad como es la presencia de alteraciones neoplásicas planas, que no detecta la luz blanca, y que se concretan en las displasias severas y los carcinomas in situ. Ambas además de la difícil visualización tienen el agravante de su potencial invasivo sobre la muscular con cifras que oscilan entre el 36 y el 83 % respectivamente.
Asimismo el tumor residual encontrado dos semanas después de la RTU oscila entre el 38 y el 63%, y en un 25 % cuando se trata de un tumor inicial solitario, cifras que por si solas hablan de la importancia del problema.
Fue por ello que los estudios se encauzaron para mejorar el diagnóstico mediante biopsias randomizadas y aplicaciones citologícas mediante test (BTA, NMP22), citometría de flujo, p53, M344, BLC-4, Telomerasa pero en todas ellas la sensibilidad escasa para detectar las lesiones premalignas 16-28%, frente al 32% de los tumores uroteliales, y 56% en los carcinomas in situ, recondujeron las investigaciones para intentar marcar con coloración la mucosa dañada.
Así Whitmore (1960) lo intentó con Tetraciclinas; Fukui en 1983, y Vicente en 1987 aplicaron azul de metileno demostrando escasa utilidad por su falta de sensibilidad y especificidad. Benson utilizó las porfirinas por vía endovenosa en piezas de cistectomía por tumor para detectar focos de displasia y de carcinoma "in situ", pero todos estos métodos unos por su complejidad técnica y los otros por su toxicidad, y la falta de sensibilidad en los resultados, fueron desechados para la aplicación clínica.
El 5-alfa-amino levulínico es un precursor natural de la protoporfirina IX, etapa que precede a la formación del anillo hemo, un paso esencial en el metabolismo mitocondrial. El excesivo aporte de 5 ALA exógeno conlleva un acúmulo temporal de la protoporfirina IX a nivel mitocondrial , alterando el mecanismo que regula su concentración celular. Al enlentecerse el proceso de transformación de la protoporfirina en hemo, aumenta más el poder de acumulación.
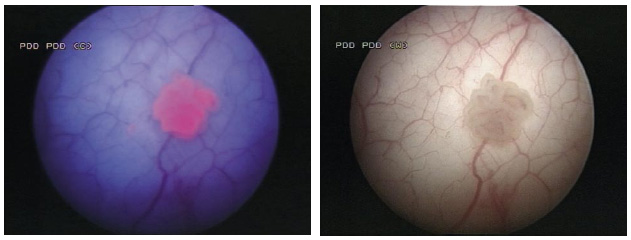
Este acúmulo de protoporfirina IX inducido por el 5-ALA demostró tener una afinidad por el epitelio y las células tumorales. Primero Van Hillegersberg (1992) en un modelo de rata describió la acumulación selectiva en células metastásicas en hígado, y en 1992 Kriegmaier publicó sus resultados preliminares, y dos años después su casuística de detección mediante fotodinamia por fluorescencia inducida por 5-ALA endovesical en tumores vesicales.
El tratamiento de los tumores cutáneos in situ tras la inducción de la protoporfirina por 5- ala amino levulínico de aplicación tópica, sugirió la ampliación para detectar y tratar tumores epiteliales en otras localizaciones, como esófago, vagina, y también en la vejiga.
Aún no están suficientemente claras las razones por las que la célula epitelial se muestra selectiva a la protoporfirina inducida por el 5-ALA. Una teoría achaca a la hiperactividad de las células tumorales que facilitaría la absorción del 5-ALA; otros creen que el aumento de la actividad enzimática de estas células cancerosas incrementaría la síntesis de protoporfirina IX, y por último el descenso de ferroquelatasa que es indispensable para la conversión de la PpIX en hem. El descenso crónico de hierro en las células tumorales respaldaría esta última teoría .
El sistema de fotodetección consta de una luz lámpara de xenón, con filtro que permite producir bien sea luz blanca para tener la visión habitual de la vejiga, o bien luz azul de longitud de onda entre los 380 y los 450 nanométros, que excita la mucosa vesical. El intercambio de un tipo de luz a otra lo realizamos automáticamente mediante un interruptor de pedal.

La protoporfirina absorbe fotones (luz) a 400 nm color azul, y emite fotones (fluorescencia) a 635 nm de color rojo. El filtro para longitudes de onda superiores a 490 nm, permite pasar la luz roja, y corta la luz azul reflejada en la pared vesical. Esto hace que podamos observar el contraste entre el fondo azul vesical, y las zonas lesionadas en rojo (fluorescencia).
Una cámara con tres chips (TRICAM) , uno para cada color, especialmente diseñada por la casa Storz, es indispensable para la exploración fotodinámica. Hay que tener en cuenta unos requisitos particulares y diferenciales de la cistoscopia con luz blanca, como reducir la distancia de exploración, no magnificar excesivamente la imagen, y mantener el medio claro, sin sangre par evitar el efecto "Photobleaching", o de fotoblanqueamiento.
Para la aplicación clínica, realizamos la instilación de HEXVIX endovesical, en la proporción de 85 mg disueltos en 50 ml de disolvente dos horas antes de la intervención, reteniendo la solución hasta el momento de la exploración.
La cistoscopia se le realiza de forma habitual, procurando mantener una distensión con medio claro, que pueda permitir la resección de las zonas con fluorescencia positiva (color rojo). Hay que destacar asimismo los falsos positivos que se pueden producir con la visión tangencial.
Los beneficios que creemos proporciona la técnica son, la posibilidad de detección de CIS y displasias que se escapan a la luz blanca; nos permite también la RTU de pequeños tumores satélites que con gran frecuencia nos pasan desapercibidos, y en los casos en que la fluorescencia es negativa, nos evita la realización de BMN. Estas ventajas se refuerzan con la ausencia de efectos secundarios. Aunque no fotosensibiliza, lo aconsejable es esperar entre 10 y 12 semanas para la siguiente cistoscopia, lo que no nos obliga a alterar el protocolo de seguimiento y hacer el primer control a los tres meses.
Tras la adquisición del equipo, a finales de 1997, comenzamos a realizar cistoscopias fotodinámicas por fluorescencia inducida por el 5-ALA. Por aquel entonces las diligencias burocráticas debido a la falta de registro farmacológico del producto, nos obligaban a numerosos trámites para conseguir el fármaco, lo que realizábamos a través de medicación extranjera. Con el 5 alfa aminolevulínico realizamos 84 cistoscopias fotodinámicas.
Desde septiembre de 2006, y tras la aprobación del hexaminolevulinato (HEXVIX) y eliminarse los problemas de suministro del producto, lo utilizamos de forma rutinaria en el diagnóstico de los tumores de vejiga.
Aún sin publicar los resultados, pero con la experiencia de estos casi 100 casos, podemos garantizar que el método reúne todos los requisitos, fácil aplicación, no complicaciones, sensibilidad, y coste no elevado como para incluirlo como una exploración rutinaria en aquellos casos de RTU, para optimizar los bordes de resección, en aquellos otros con citologías positivas que no presentan imágenes sugestivas a la luz blanca, y en las cistoscopias de control en displasias severas y carcinomas "in situ" en seguimiento.
La correlación entre la fluorescencia y la anatomía patológica se corresponde en un 67% de los casos, y lo que es más importante, que la ausencia de fluorescencia en la mucosa descarta la existencia de patología en un 88% de ellos.
Esperemos que con la difusión del método, se incremente sustancialmente el número de casos y podamos optimizar el uso de este recurso, que a nuestro modo de ver es de gran valor diagnóstico.
Bibliografía
1. BENSON, R.C.; FARROW, G.M.; KINSEY, J.H. y cols.: "Detection and localization of In Situ Carcinoma of the bladder with hematoporphyrin derivate". Mayo Clin Proc, 57, 548, 1982.
2. VICENTE, J.; CHÉCHILE, G.; ALGABA, F.: "Value of in vivo Mucosa- Staining Test with Methylene Blue in the diagnosis of Pretumoral and Tumoral Lesions of the Bladder". Eur Urol, 13, 15, 1987.
3. KRIEGMAIR, M.; BAUMGARTNER, R.; KNÜCHEL, R. y cols.: "Fluorescence photodetection of neoplastic urothelial lesions following intravesical instillation of 5-aminolevulinic acid". Urology. , 44, 836, 1994.
4. KRIEGMAIR, M.; BAUMGARTNER, R.; KNÜECHEL, R. y cols.: "Detection of early bladder cancer by 5-aminolevulinic acid induced porphyrin fluorescence". J. Urol. 155 : 105, 1996.
5. MARTI, A.; JICHLINSKI, P.; LANGE, N. y cols.: "Comparison of aminolevulinic acid and hexylester aminolevulinate induced protoporphyrin IX distribution in human bladder cancer". J. Urol.; 170 : 428, 2003.
6. JOCHAM, D.; WITJES, F.; WAGNER, S. y cols.: "Improved detection and treatment of bladder cancer using hexaminolevulinate imaging: a prospective, phase III multicenter study". J. Urol.; 174: 862, 2005.














