INTRODUCCIÓN
La dietética nace por la necesidad de realizar planes alimentarios como parte del tratamiento integral para atender a las personas que los precisan en periodos de salud o enfermedad (dietoterapia). La alimentación en todo tipo de colectividades es un reto para los profesionales de la salud que tienen la responsabilidad de diseñar, planificar, programar y controlar la elaboración de dietas.
Una dieta es un plan de alimentación que debe seguir una persona para estar correctamente nutrida. El objetivo es cubrir sus necesidades nutricionales evitando el riesgo de malnutrición por ingestas y/o comportamientos alimentarios inadecuados. La desnutrición hospitalaria contribuye directamente tanto al aumento de las enfermedades como de sus complicaciones, debilita la respuesta al tratamiento e incrementa la mortalidad 1. Para evitar o reducir las elevadas cifras de desnutrición hospitalaria en este medio 2, es necesario evaluar el grado de aceptación de la dieta por parte de los pacientes. Únicamente de este modo podrá trabajarse en la mejora real de la calidad gastronómica de las dietas y conseguir aumentar así su tolerancia.
El mejor plato (elaborado de forma impecable a nivel nutricional y gastronómico) es el que tiene mejor aceptación; es decir, el que se consume por completo. Los factores relacionados con aspectos gastronómicos y sensoriales que pueden influir en la percepción que tienen los pacientes de la alimentación recibida son varios: la temperatura 3, el sabor, el olor, el color, la textura, la variedad, la presentación en la bandeja y el tamaño de la ración. Pueden utilizarse encuestas 4 que tengan en cuenta las características de la comida servida: sabor/gusto, olor, cocinado, presentación, tamaño de la ración, calidad, cantidad, variedad y temperatura. Conseguir un aumento en la satisfacción relacionada con su alimentación puede contribuir a una mayor ingesta por parte del paciente y, por lo tanto, ayudar en la mejora del estado nutricional 5,6,7.
Asimismo, existen otros factores relacionados con la ingesta que deben tenerse en cuenta a la hora de diseñar la actuación del servicio de dietética o alimentación. Dentro de este conjunto de factores se encuentran las barreras arquitectónicas del propio centro, que dificultan o impiden un correcto acceso a los platos; una vajilla poco atractiva o poco adecuada para el consumo de alimentos de personas con escasa fuerza o que transmite demasiado el calor, o incluso un horario inflexible y demasiado alejado del casero, impuesto por las condiciones laborales y organizativas del centro 8,9. También es importante no olvidar el componente social de la alimentación, ya que, de lo contrario, estará obviándose uno de los temas más íntimamente ligados a la cultura y las costumbres.
Existen algunos estudios sobre el posible incremento de las ingestas de pacientes que salen de sus habitaciones para comer en comedores en compañía de otras personas ingresadas, lo que incentiva la socialización. Además, confluyen otros factores, como la soledad del paciente durante las horas de las comidas, en la instauración o mantenimiento de la desnutrición 8,9.
PLANIFICACIÓN DIETÉTICA
Una dieta puede tener distintas funciones: prevención, curación, promoción de la salud individual y colectiva y de satisfacción y bienestar.
La planificación dietética es una tarea delicada y compleja que requiere de un equipo interprofesional especializado. Las buenas prácticas en la elaboración de comidas en el medio hospitalario no solo hacen referencia a la aplicación de normas higiénico-sanitarias de prevención de riesgos establecidas con carácter obligatorio (Análisis de Peligros y Puntos Críticos de Control, APPCC) o voluntario (Normas ISO 9000), sino que también hay que tener en cuenta "la norma gastronómica y ser capaces de elaborar el mejor plato posible, con un equilibrio nutricional acorde con la dieta prescrita y con una correcta manipulación gastronómica" 10. En la Tabla I puede verse la "receta para el mejor plato posible en el hospital" 10.
En la Figura 1 aparece la pirámide de la alimentación hospitalaria 11. En la base se sitúa la alimentación tradicional, considerada la dieta normal por vía oral. Cuando no es suficiente con este paso, puede optarse por modificar las texturas y viscosidades para adaptarse mejor a las circunstancias personales. Si incluso con estos recursos la persona no es capaz de nutrirse correctamente, puede avanzarse un peldaño hacia la nutrición enteral y/o la suplementación oral, y, cuando todo lo anterior no es suficiente, se ha de optar por la nutrición parenteral de manera exclusiva o combinada.
MANUAL DE DIETAS HOSPITALARIO
Se denomina manual de dietas al "compendio de tratamientos alimentarios o dietas que se establecen en un hospital, y que se presentan en forma escrita y estructurada de acuerdo a un plan previsto" 12.
El manual de dietas hospitalarias es el conjunto de dietas disponibles en un centro hospitalario. Debe ser un documento en constante revisión y actualización para poder adecuarse así a las modificaciones producidas en el propio centro sanitario. Sus principales funciones incluyen:
- Facilitar la información necesaria al personal sanitario para que pueda prescribir correctamente el tratamiento dietético.
- Hacer posible un seguimiento adecuado del plan nutricional previsto.
- Informar al servicio de cocina sobre las previsiones y elaboración ajustada de cada plato diario.
A la hora de diseñar un manual de dietas hay que tener en cuenta una serie de factores:
-
- Recursos hospitalarios:
-
- Recursos organizativos:
-
- Recursos geográficos y culturales:
-
- Recursos nutricionales y gastronómicos:
El manual de dietas de un hospital clasifica las dietas en basales y terapéuticas.
La dieta basal, dieta cero o dieta libre se prescribe a una persona que no requiere ninguna modificación específica de su dieta. El objetivo es mantener un buen estado nutricional y evitar situaciones de riesgo de enfermedad por una inadecuada alimentación. La dieta basal consiste en una dieta variada, completa y equilibrada que incluye todos los grupos de alimentos (Fig. 2) 13 y debe ser un ejemplo a seguir para los pacientes de forma ambulatoria. Si el centro hospitalario tiene planta de hospitalización pediátrica, también debe incluir una dieta basal pediátrica. Esta dieta está dirigida a niños sin ninguna patología asociada que requiera modificaciones en su alimentación y debe cubrir sus necesidades de energía y nutrientes. A la vez, debe educar nutricionalmente y fomentar la adquisición de hábitos alimentarios saludables.

Guías alimentarias para la población española. Sociedad Española de Nutrición Comunitaria (SENC), 2016.
Figura 2. Pirámide de la alimentación saludable.
Si la dieta basal es opcional (es decir, si el paciente tiene la posibilidad de elegir entre varios platos propuestos), puede tratarse de un sistema cerrado o abierto (Tabla II).
Es importante que la dieta basal esté perfectamente estructurada, ya que de ella derivan las dietas terapéuticas 14, que se prescriben a una persona que requiere modificaciones en algunos parámetros nutricionales (como el valor energético, el reparto de nutrientes o la cantidad de minerales y/o vitaminas 15 o sensoriales (como cambios de textura, técnicas culinarias y temperatura). Las dietas terapéuticas se planifican a partir de la dieta basal, a través de un proceso que requiere de una importante unificación de platos, lo que significa que debe utilizarse la menor cantidad posible de preparaciones diferentes, aprovechando las que ya existen y solicitando platos nuevos solo cuando no se cumplen los criterios de la dieta marcada con los ya existentes. De esta manera, se facilita la labor del servicio de cocina/alimentación y se obtiene un mejor resultado de los platos elaborados 12.
Las dietas terapéuticas más frecuentes en los manuales son: progresivas (líquida, semilíquida, semiblanda y de fácil digestión), de textura modificada (triturada, de fácil masticación y disfagia), con control de proteínas, pobres en grasa y colesterol, de patologías intestinales (antirreflujo, protección gástrica y posgastrectomía), controladas en residuos (rica en residuos y astringente), ovolactovegetarianas, etc. 16. Cada dieta del manual debe ir asociada a un código para nombrarla de manera rápida e inequívoca, que puede ser un código de colores, números, letras, símbolos, combinaciones de los anteriores, etc. 12.
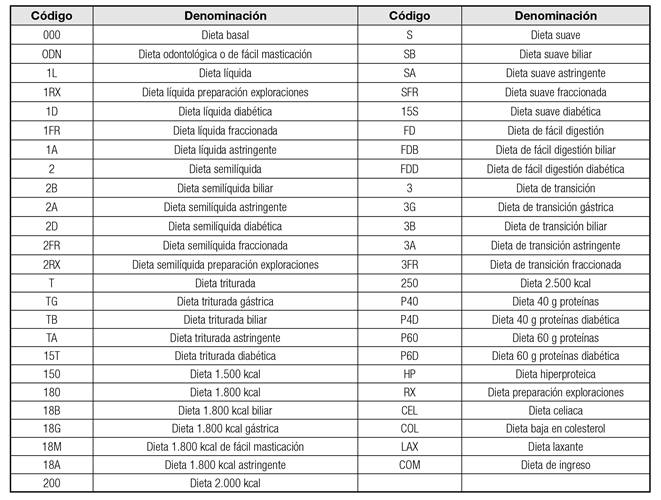
A modo de ejemplo, se presenta parte del código de dietas del antiguo Hospital Virgen del Camino de Pamplona, actualmente integrado en el Complejo Hospitalario de Navarra (Tabla III) 17. En este manual, elaborado por la Sección de Nutrición Clínica y Dietética del hospital, cada dieta está identificada con un código de tres letras o tres números. Los números se suceden de manera similar al incremento nutricional de la dieta (del 1 al 3), y ese dígito se coloca el primero por la izquierda. A continuación, se colocan números o letras que modifican algún aspecto nutricional de la dieta.
Estas letras suelen ser la inicial del aspecto que modifica (B corresponde a biliar; D a diabética y A hace referencia a astringente, por ejemplo). En otras ocasiones, los tres dígitos son las letras iniciales de la dieta, con lo que su identificación es muy sencilla (el código CEL corresponde a la dieta celiaca o el código LAX, a la laxante).
Todas las recetas de los platos que forman parte de un código de dietas deben recopilarse en un recetario oficial 18, que debe incluir una ficha de producción específica para cada plato que forma parte del menú hospitalario para poder mantener una calidad constante en los distintos platos y un control sobre la producción y el consumo. La elaboración de este recetario debe realizarse en equipo y deben estar implicados el jefe de cocina, el dietista hospitalario y el gerente del servicio de hostelería 18.
La ficha técnica de cada plato debe incluir: ingredientes, gramajes, número de raciones, proceso de elaboración, calibración de la receta por ración y declaración de alérgenos 19. Los alérgenos de declaración obligatoria son catorce: gluten, crustáceos, huevos, pescado, cacahuetes, soja, lácteos, frutos de cáscara, apio, mostaza, granos de sésamo, dióxido de azufre y sulfitos, moluscos y altramuces.
CONCLUSIONES
Ante la creciente preocupación por la desnutrición hospitalaria, cabe preguntarse por los motivos que conducen a ella. Por supuesto, en este sentido cobra especial importancia el diseño y la elaboración de las dietas hospitalarias.
A la hora de planificar la alimentación que va a distribuirse en un centro sanitario, es fundamental tener en cuenta muchos condicionantes que afectarán a dichos platos para conseguir la mejor adecuación posible, y uno de los aspectos fundamentales (y, en ocasiones, más olvidados) es el componente gastronómico de la comida hospitalaria. Parece que estar ingresado en un hospital debe ser obligatoriamente sinónimo de una peor alimentación que en cualquier otra circunstancia, cuando, precisamente por el hecho de padecer cualquier proceso patológico, la correcta nutrición debería formar parte del tratamiento integral recibido. Precisamente en las dietas más restrictivas (que en muchos centros componen un porcentaje importante) es en las que debe hacerse un mayor esfuerzo culinario y sensorial para conseguir que sean gratas a la vista, al olfato y al gusto. Solo cuando se aúna placer con equilibrio nutricional se logra que la alimentación se realice de manera espontánea y satisfactoria. Desde luego, siempre será más natural, agradable y barato utilizar la alimentación tradicional oral que otros sistemas destinados a nutrir, como la alimentación artificial, en los que el componente gastronómico es inexistente.
Asimismo, existen factores relacionados con la alimentación, como la vajilla, la bandeja, los cubiertos, el lugar o la compañía en el momento de las comidas, que también deben ser valorados para mejorar el nivel de ingestas. En todos estos temas, el personal sanitario debe estar vigilante e implicado para saber detectar de manera temprana posibles carencias o inconvenientes con el fin de buscar soluciones.
En definitiva, la comida hospitalaria requiere más que ninguna otra de la colaboración de nutrición y dietética con cocina y alimentación, ya que deben ir encaminadas hacia el mismo fin: la correcta alimentación de los pacientes ingresados de la manera culinaria más agradable posible. Así, en los centros hospitalarios deberían estar trabajando los mejores chefs y cocineros en perfecta armonía con dietistas y profesionales sanitarios, porque, desde luego, es mucho más meritorio hacer buena cocina con restricciones dietéticas que sin ellas, y ese esfuerzo y ese talento deberían ser valorados y reconocidos.