Introducción
Los schwanomas o neurilemomas son tumores infrecuentes derivados de las células de Schwann y, en la mayoría de los casos, de comportamiento benigno. Fueron descritos por primera vez en 1910 por Virchow y Verocay, pero no fue hasta 1932 cuando Masson propuso el término schwannomas. Específicamente en la extremidad superior y en el nervio mediano son muy infrecuentes, representando tan solo el 0.1 - 0.3% de todos los tumores de la mano.(1)
Los síntomas iniciales suelen ser insidiosos y poco específicos, lo que dificulta una adecuada aproximación diagnóstica y hace necesario el empleo de diagnóstico por imagen, como ecografía o resonancia nuclear magnética (RNM); sin embargo, la confirmación diagnóstica solo se logrará mediante estudios histopatológicos.
El objetivo de este artículo es mostrar la secuencia en el diagnóstico, abordaje y tratamiento de un caso de schwannoma del nervio mediano en mano, que por la baja frecuencia de aparición de esta patología consideramos de interés académico, así como realizar una revisión de la literatura sobre el manejo y tratamiento de la misma.
Caso clínico
Varón de 41 años de edad, sin antecedentes familiares o personales de interés, que consulta por cuadro clínico de aproximadamente 2 años de evolución consistente en masa de crecimiento progresivo en la región tenar y zona del túnel del carpo de la mano derecha, asociada a parestesias sobre territorio del nervio mediano, sin pérdida de fuerza muscular o atrofia.
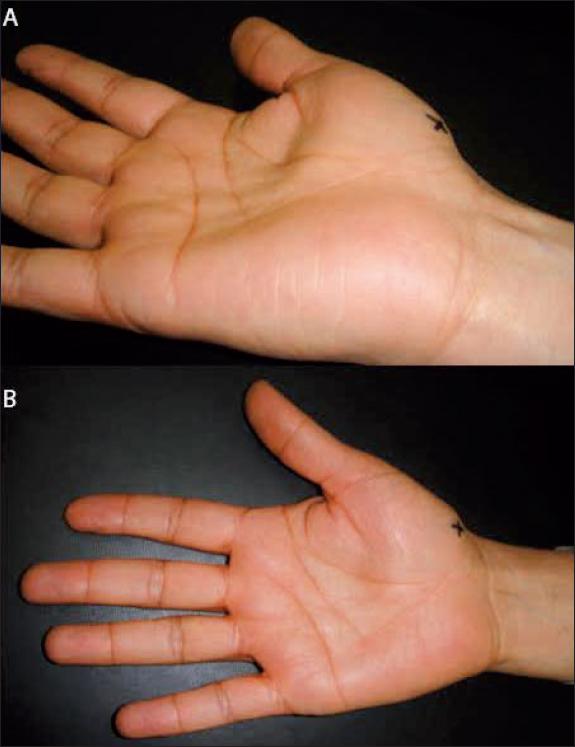
Al examen físico (Fig. 1) palpamos masa de consistencia blanda de aproximadamente 3 cm de diámetro, no adherida a planos profundos, móvil en el plano transversal, y con signo de Tinnel positivo a la percusión del nervio mediano en su paso por el túnel del carpo.
La radiografía de mano y la electromiografía presentaron parámetros normales. La RNM informó de masa bien definida con densidad de tejidos blandos en mano derecha, hipointensa en T1, que en su trayecto se encuentra en contacto con el nervio mediano, con dimensiones de 2.2 cm en sentido anteroposterior, 3.1 cm en sentido mediolateral, y 2.6 cm en sentido cefalocaudal (Fig. 2).
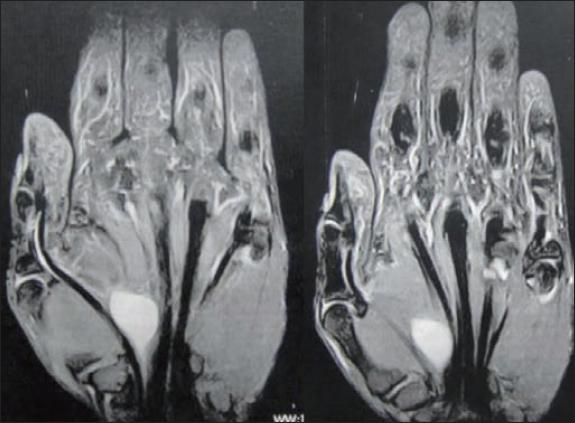
Fig. 2 RNM preoperatoria de la mano derecha: masa bien delimitada que en su trayecto está en contacto con el nervio mediano.
Consideramos como primera posibilidad diagnóstica el neurilemoma y programamos al paciente para resección de la masa tumoral.
Con el paciente en decúbito supino y bajo anestesia regional con torniquete neumático a 250 mmHg, llevamos a cabo el marcaje de una incisión longitudinal entre la línea de Kaplan hasta el pliegue palmar proximal, siguiendo la cara radial del 4° rayo; incisión de piel y tejido celular subcutáneo, logrando bajo magnificación con lupas, exposición de la fascia palmar superficial y del ligamento anular del carpo. Seguidamente practicamos incisión del retináculo flexor e identificación del nervio mediano con la masa tumoral adherida, que presenta un aspecto macroscópico lobulado, bien definida, de consistencia sólida, color amarillo y encapsulada, por lo que incidimos dicha cápsula con el fin de no lesionar las fibras nerviosas que se encuentran en íntimo contacto con la misma, disecando y resecando la lesión en su totalidad y corroborando la integridad del nervio mediano. Las dimensiones de la tumoración resecada fueron 2.5 x 2.4 cm (Fig. 3).
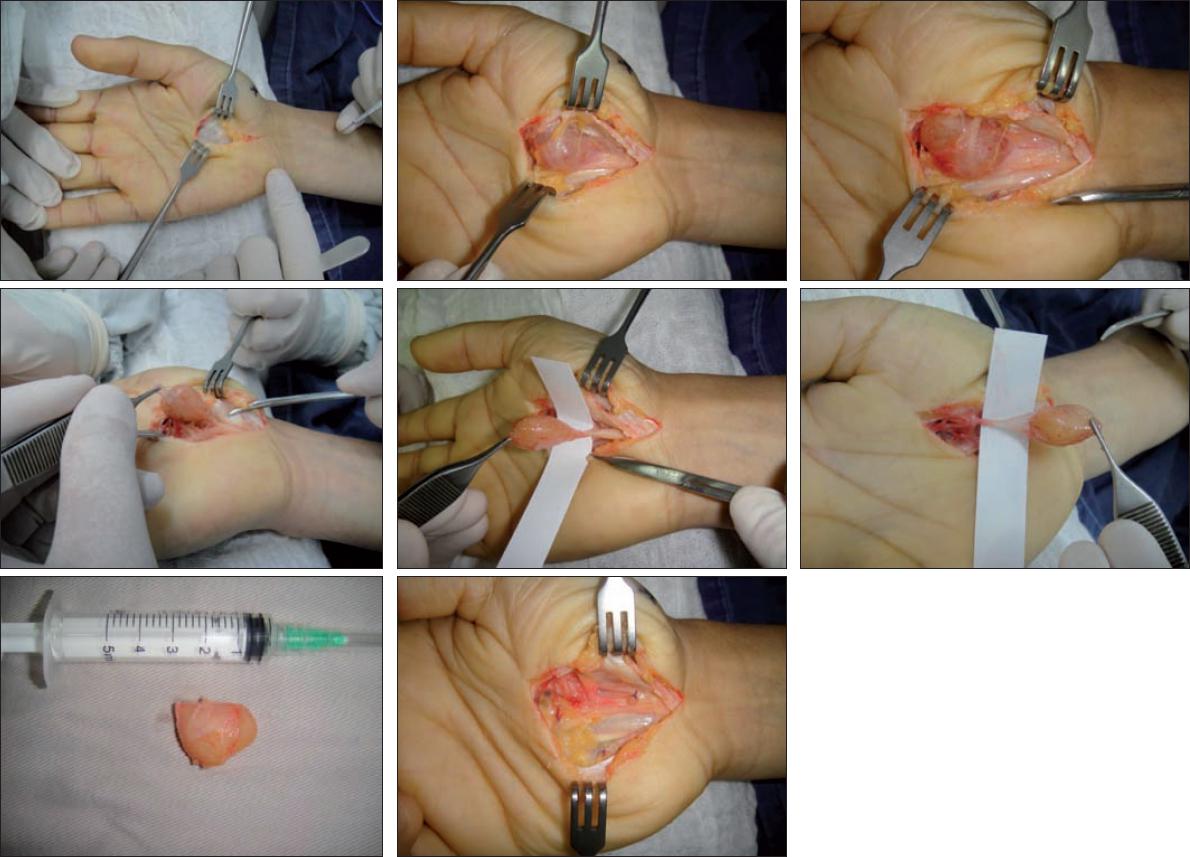
Fig. 3 Técnica Quirúrgica. A. Incisión volar siguiendo cara radial del 4° dedo, entre línea de Kaplan y pliegue palmar proximal, con exposición de fascia palmar superficial. B-C. Schwannoma del nervio mediano en túnel del carpo. D. Incisión de epineuro y exposición completa de schwannoma E-F. Resección de masa tumoral. G. Pieza quirúrgica: schwannoma de 3 cm. H. Nervio mediano en su trayecto por el túnel del carpo.
El estudio histopatológico sobre el espécimen resecado aportó diagnóstico definitivo de schwannoma, evidenciando un doble patrón histológico con las llamadas áreas de Antoni A de densa celularidad con células fusiformes, y de Antoni B como zonas hipocelulares con matriz laxa y vasos sanguíneos contiguos prominentes (Fig. 4).
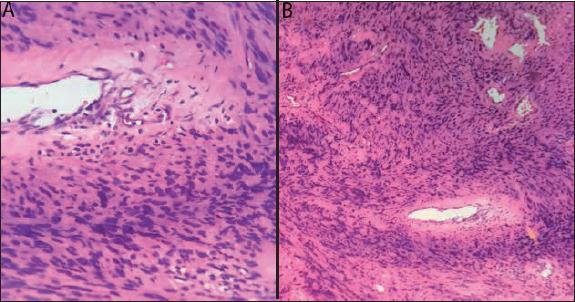
Fig. 4 Histopatología: microscopia electrónica, tinción hematoxilina-eosina. A. Aumento 40x. B. Aumento 10x. Doble patrón de áreas Antoni A y Antoni B.
En el postoperatorio mantuvimos inmovilización con férula durante los primeros 7 días e instauramos tratamiento analgésico. Posteriormente dejamos al paciente sin inmovilización, y presentó parestesias y dolor sobre el territorio del nervio mediano al mes de postoperatorio, por lo que se decidimos iniciar terapia de desensibilización nerviosa que logró mejoría progresiva durante los primeros 6 meses y respuesta completa clínica a los 12 meses de la intervención. Funcionalmente el paciente pudo reincorporarse a su actividad habitual al año de post-
operatorio. Durante este periodo de seguimiento no hemos evidenciado recidiva de la lesión y el paciente ha permanecido asintomático (Fig. 5-6).
Discusión
La presencia de lesiones tumorales de los nervios periféricos de la extremidad superior representa una patología muy poco frecuente, por eso cuando valoramos un paciente que consulta por una masa de tejidos blandos en la mano pensamos inicialmente en gangliones, lipomas, quistes sinoviales y otras patologías. De acuerdo con su tamaño y localización habitualmente programamos para resección quirúrgica pero en los casos en que tenemos alguna duda diagnóstica, o queremos comprobar el compromiso de otras estructuras como músculos, tendones, o nervios, pedimos una RNM. En el caso que presentamos esta prueba nos reportó una lesión que ocupaba espacio entre el tendón del flexor largo del pulgar y los tendones flexores de los dedos, indicándonos como primera posibilidad diagnóstica la de un fibroma y como otra posibilidad, la de un schwannoma.
Los tumores neurales primarios de la mano y de la extremidad superior son raros y representan tan solo el 5% de los tumores de tejidos blandos de los miembros superiores;(2, 3) no obstante entre estos, el schwannoma es el tumor solitario más frecuente, presentándose en pacientes entre los 30 y 60 años de edad, sin predilección por género.
Por su parte, el schwannoma del nervio mediano tiene una incidencia de entre el 0.1 - 0.3 % de todos los tumores de la mano,(1) y está considerado como una lesión benigna que en la mayoría de los casos se presenta como lesión única; sin embargo existen reportes de caso de schwannomas múltiples del nervio mediano relacionados con schwannomatosis y neurofibromatosis tipo 1.(4, 5) El caso aquí descrito está acorde con lo recogido en la literatura al respecto, al estar presente en un paciente de sexo masculino, con edad entre los 30 y 60 años, y presentándose como un tumor solitario, de crecimiento lento con sintomatología neurológica de compresión del nervio mediano.
Pese a que su incidencia es muy baja, son fundamentales una adecuada aproximación diagnóstica y una resección completa del tumor para evitar recidivas y secuelas funcionales permanentes; aun así el diagnóstico preoperatorio se dificulta en muchos casos debido a la aparición insidiosa de la lesión y a la sintomatología clínica secundaria a la compresión nerviosa que se presenta con este tipo de lesiones y en muchas ocasiones no es clara, dificultando una adecuada aproximación diagnóstica. En el Hospital Central de la Policía Nacional de Colombia, es el primer caso descrito de forma completa en los 21 años en que llevamos trabajando en la institución; sin embargo creemos que es probable que con anterioridad se haya presentado otro caso que no fue documentado con estudios histopatológicos completos ni de RNM por parte del médico especialista que resecó en su momento dicha lesión tumoral.
El neurilemoma (schwannoma), usualmente se presenta como una masa de larga data con crecimiento progresivo, asociada a dolor también progresivo de inicio espontáneo o después de la jornada laboral; además los pacientes pueden manifestar parestesias, hipoestesias, y en el 68% de los casos un signo de Tinnel positivo, siendo este el que mejor direcciona el diagnóstico clínico.(6) Al examen físico se encuentra una masa de consistencia blanda, no adherida a planos profundos y que se puede movilizar en un plano transversal al recorrido del nervio, pero es inmóvil en un plano longitudinal, esto debido a su localización intraneural.(5, 7)
El diagnóstico definitivo solo se puede realizar con estudios histopatológicos; sin embargo, la aproximación preoperatoria debe ser lo más acertada posible y se deben descartar otros tumores de tejidos blandos como neurofibromas, gangliones, tumores malignos, lipomas, xantomas y hamartomas.(8) Los neurofibromas, particularmente, son los más difíciles de diferenciar durante el examen clínico; aún así no se recomienda realizar biopsia incisional o guiada por ecografía dado el alto riego de generar lesiones iatrogénicas, razón por la cual se han empleado ayudas imagenológicas como la ecografía y la RNM, siendo esta última la más indicada actualmente dado que no solo identifica la lesión, sino que además determina la localización del tumor y su relación con los tejidos adyacentes, generando un diagnóstico positivo para schwannoma hasta en un 91% de los casos y permitiendo por tanto una aproximación quirúrgica más segura. En nuestro caso, solicitamos como estudios diagnósticos una radiografía de la mano que no mostraba alteraciones, una electromiografía con velocidades de conducción nerviosa también normales, y una RNM que informó de la presencia de una lesión ocupante de espacio con dimensiones de 2.2 cm en sentido anteroposterior, 3.1 cm en sentido mediolateral, y 2.6 cm en sentido cefalocaudal, hiperintensa en T2 y marcadamente hiperintensa en técnica FAT-SAT T2, ligeramente hipointensa en T1 a nivel de la región palmar en el límite de la articulación metacarpofalángica, datos que sugerían las posibilidades diagnóstica de fibroma o schwannoma. No reportó la existencia o no de cápsula.
El schwannoma en la RNM se identifica como una masa homogénea hipointensa en T1 e hiperintensa en T2. No obstante está descrito que la RNM no es muy efectiva a la hora de diferenciar entre el neurofibroma solitario y el schwannoma; pero dado que los schwannomas frecuentemente se encuentran encapsulados, la detección de una capsula que genera un halo de baja intensidad y la presencia de un nervio a lo largo del trayecto del tumor, pueden ayudar en su diferenciación.(9,10)
En el estudio histopatológico los schwannomas tienen una cápsula compuesta de epineuro, pero la marca distintiva es su doble patrón alterno histológico, las llamadas áreas de Antoni A y Antoni B. Las áreas de Antoni A forman el componente celular de la lesión; son células fusiformes cuyos núcleos se disponen en empalizada originando los cuerpos de Verocay. Por su parte las áreas de Antoni B son menos celulares y predomina un estroma mixoide laxo con vasos sanguíneos.(1) Además, por medio de estudios de inmunohistoquímica, si el tumor es pro-teína S-100 positivo es muy factible que sea un schwannoma.(3, 4) En el estudio histopatológico de la lesión tumoral resecada en nuestro paciente evidenciamos un doble patrón histológico con áreas de Antoni A y Antoni B muy sugestivas del diagnóstico de schwannoma. No realizamos inmunohistoquímica pues, con los hallazgos descritos en la histopatología, llegamos al diagnóstico patológico de schwannoma.
Dado que la recurrencia del tumor y la malignización del mismo son muy bajas, el tratamiento de elección para el schwannoma es la resección, idealmente bajo magnificación con lupas. En nuestro caso, empleamos este método y la disección y resección fueron relativamente fáciles.
El abordaje empleado varía según el criterio del cirujano, sin embargo están descritas 2 técnicas para su disección y resección, principalmente la enucleación extracapsular o la intracapsular.(7,11) Kecceci y col. recomiendan enucleación, resecando el tumor con su cápsula. Donner y col. recomiendan la resección extracapsular demostrando buenos resultados,(12) sin embargo, con esta técnica, parece posible dañar los fascículos en el área capsular durante la disección. Sobre todo cuando la disección se acerca a los polos proximal y distal del tumor ya que los pequeños fascículos que no pueden separarse del mismo están presentes con frecuencia, siendo esta la razón del importante déficit neurológico postoperatorio que en ocasiones aparece en estos pacientes tras la intervención quirúrgica. Por esto, en nuestro caso, realizamos incisión de la cápsula y resección intracapsular (tumor enucleado). Al igual que en otras series, creemos que el riesgo de daño neural es menor con esta enucleación intracapsular. No obstante, no parece posible la extirpación del tumor sin dañar las fibras nerviosas,(2) Como hemos presentado, nuestro paciente manifestó alteraciones sensitivas en forma de parestesias y disestesias por un periodo de aproximadamente 1 año, que se fueron recuperando progresivamente.
Rinaldi, en 1983, reportó que los pacientes no sufren daño neurológico significativo por la enucleación de los schwannomas debido a que los fascículos involucrados no tienen ninguna función y los fascículos restantes garantizan el funcionamiento del nervio. Sin embargo, incluso si el schwannoma se diseca cuidadosamente del nervio afectado bajo magnificación con lupas o microscopio, a veces se producen cambios neurológicos transitorios, como parálisis transitoria.(9)
Artico y col., en 1997, recogieron una serie de 73 schwannomas extirpados por completo; el resultado de estos pacientes mejoró en un 41%, empeoró en un 6.8% y se mantuvo sin cambios en el 52%. Oberle y col., en 1997, también informaron de la presencia de déficit sensitivo en forma de parestesias en el postoperatorio inmediato en 6 de los 12 pacientes. Donner y col., en 1994, informaron acerca de que el 13% de los schwannomas en su serie desa-rrollaron debilidad muscular después de la cirugía.(13)
Finalmente la alteración neurológica que se genera durante el periodo de postoperatorio se presenta en un 82% de los casos, indistintamente de si se preservan los fascículos que discurren a través del tumor o no, lo que se puede explicar por la compresión nerviosa durante el procedimiento quirúrgico que finalmente genera neuroapraxia o sección de pequeños fascículos durante la resección del tumor.(6) Los síntomas como parestesias o pérdida de sensibilidad se recuperan dentro del primer año de postperatorio según lo recogido en la literatura,(2, 3, 9) lo mismo que sucedió en nuestro paciente.
Conclusiones
Aún cuando los tumores neurales primarios no son los más frecuentes de tejidos blandos en miembro superior, siempre debemos considerar este diagnóstico frente a un paciente que curse con una masa palpable de crecimiento progresivo sobre el trayecto de un nervio periférico, asociada a dolor y/o con signo de Tinnel positivo. El examen físico debe ser meticuloso y en caso de tener un alto grado de sospecha, debemos emplear ayuda de diagnóstico por imagen como la ecografía o la RNM.
En el caso que presentamos logramos el abordaje diagnóstico mediante examen clínico dirigido y estudios radiológicos complementarios. Asímismo, tuvimos en cuenta en el momento de la resección quirúrgica realizar el procedimiento con el instrumental y la magnificación adecuados a fin de lograr la resección completa preservando la funcionalidad de la mano.