Introducción
La descripción clásica de un queloide corresponde a una formación de cicatriz exuberante que se extiende más allá de los bordes de la herida original. Estas cicatrices, anormalmente proliferativas, pueden aparecer incluso sobre lesiones cutáneas pequeñas. Los pacientes de descendencia afroamericana o asiática son especialmente propensos a la formación de queloides, por lo que se ha postulado una predisposición genética a padecerlos.(1)Esta condición provoca deterioro en la calidad de vida por causar desfiguración cosmética, dolor y prurito. El tratamiento es difícil con altas tasas de recurrencia e incluso el mismo tratamiento, en ocasiones, puede ser un factor de estímulo de crecimiento.(2)
La cicatrización de heridas implica tres fases distintas bien descritas de inflamación, proliferación y remodelación o maduración. Se cree que una respuesta excesiva o prolongada de la fase inflamatoria es la causa de la formación de estas cicatrices anormales.(3)
A pesar de que existe una amplia gama de opciones terapéuticas e incluso combinación de estas, aún existen tasas de recurrencia elevadas que hacen del tratamiento de los queloides un desafío. Dentro de las alternativas terapéuticas más frecuentes se encuentran: masaje, cinta adhesiva, compresión, láminas de silicona, escisión quirúrgica, radioterapia, crioterapia, láser, aplicación tópica de sustancias como el imiquimod e inyecciones intralesionales de verapamilo, corticoides, fluorouracilo (5-FU) o interferón (IFN), entre otras.(4)El uso de láminas de silicona y las inyecciones de corticoides se posicionan como tratamiento de primera línea; a pesar de ello, los queloides suelen resistir a estas medidas conservadoras, con tasas de recurrencia variables. El tratamiento agresivo mediante resección quirúrgica es a menudo la única opción para muchos pacientes, pero la escisión sola conlleva tasas de recurrencia inaceptablemente altas, de entre un 45 a un 100%.(1)
Dentro de todas estas opciones, la extirpación quirúrgica del queloide asociada a radioterapia postoperatoria está considerada como el tratamiento más eficaz,(2)puesto que presenta mayores tasas de éxito en el postoperatorio inmediato, con recurrencias del 10 al 70% dependiendo de la localización, causa, tipo de paciente y protocolo de radioterapia empleado.(1)
La radioterapia postoperatoria es un procedimiento bien aceptado por los pacientes y sin efectos secundarios graves.(5)Es una opción de tratamiento para queloides de gran tamaño, de difícil manejo o que han recidivado tras el empleo de otras medidas más conservadoras.(6)Su mecanismo de acción se basa en la generación de microtrombosis e inflamación aguda junto con el control de la proliferación e inducción prematura de la muerte celular de los fibroblastos(7)y la destrucción de las células basales de la dermis, produciendo así una disminución de la síntesis de colágeno.(8). Entre las técnicas de radiación existentes en la actualidad, dentro de las utilizadas para el tratamiento de queloides destacan la radioterapia con haz de electrones y la braquiterapia, con sus diferentes modalidades.(9)
Este estudio busca recoger nuestra tasa de recurrencia en pacientes tratados por queloides de diferentes áreas corporales mediante escisión quirúrgica completa asociada a radioterapia de electrones en el postoperatorio inmediato, mediante un protocolo de radioterapia definido.
Material y método
El estudio corresponde a un diseño ambispectivo realizado en el periodo comprendido entre agosto de 2009 y abril de 2017 en el que recopilamos pacientes del Hospital del Salvador de la Universidad de Chile y Clínica Santa María de Santiago de Chile, tratados por queloides en distintas áreas corporales con escisión quirúrgica y radioterapia de haz de electrones adyuvante iniciada el mismo día del procedimiento quirúrgico mediante un protocolo establecido. Excluimos del estudio aquellos pacientes que no asistieron o lo hicieron de manera tardía al tratamiento con radioterapia o aquellos en los que el seguimiento fue inferior a 3 meses. Analizamos de forma retrospectiva los datos demográficos, la causa originaria de los queloides, los procedimientos anteriores realizados por el paciente tales como: masajes, tratamiento compresivo (parche de silicona), corticoide tópico, inyección intralesional de corticoides, láser, nitrógeno líquido y escisión quirúrgica como único tratamiento; también los síntomas relacionados como prurito y dolor. Analizamos de forma individual el número de queloides en distintas áreas corporales según localización, tamaño, dosis y fracción de radioterapia recibida tras la intervención quirúrgica, así como las complicaciones postoperatorias. En el análisis prospectivo contemplamos la tasa de recurrencia citando nuevamente a control o interrogando a los pacientes telefónicamente, actualizando sus fotografías y evaluando si hubo respuesta total, recidiva total o parcial de los queloides.
Técnica quirúrgica
En todos los pacientes incluidos en el estudio practicamos exéresis completa del queloide y aplicamos radioterapia de electrones. En pabellón y bajo técnica aséptica y antiséptica, hicimos extirpación quirúrgica de los queloides extralesionalmente mediante bisturí frío, seguida de hemostasia con electrobisturí; según el tipo de resección, procedimos al cierre primario o con colgajo local cutáneo randomizado empleando sutura en plano celular subcutáneo o dermis profunda con material absorbible tipo ácido poliglicólico de 4-0 a 5-0 y en piel con sutura no absorbible nylon monofilamento de 4-0 a 6-0 dependiendo de la zona corporal intervenida.
Enviamos muestras de los queloides para estudio por Anatomía Patológica con fines investigativos y fueron procesadas con tinciones para hematoxilina-eosina y tricrómico de Masson.
Los pacientes fueron controlados a los 7 días de postoperatorio y la retirada de las suturas se hizo entre los 7 y 14 días, reforzando la zona intervenida con adhesivo cutáneo (Steri-strip®, 3M Corp).
Radioterapia
Administramos radioterapia con haz de electrones inmediatamente después de la intervención quirúrgica, dentro de las 24 horas siguientes, para lo cual los pacientes se trasladaron al Centro de Cáncer UC Christus de Santiago de Chile. El tratamiento recibido fue confinado estrictamente a la región del queloide extirpado. Todos los pacientes recibieron una dosis de 16.5 Gy en 3 fracciones, administradas en días consecutivos y prescritos a la curva del 90%, de manera que la dosis máxima de radiación en la piel fue de 18.1 Gy. Se usaron haces de electrones con energía de 6 MeV, excepto en los lóbulos auriculares donde los haces fueron de 9 MeV. En todos los casos se aplicó un gel de material equivalente a tejido de 5 mm (bolus) sobre la cicatriz, para que la superficie de la piel recibiera la dosis completa de radiación y para limitar la penetración de los electrones en profundidad. Para lograr una adecuada cobertura de las cicatrices con el haz de radiación empleamos un margen de seguridad de 1 a 1.5 cm alrededor de la cicatriz, protegiendo la piel circundante del margen con bloques de plomo.
En el control posterior al tratamiento registramos síntomas y signos locales como eritema local, dolor y prurito.
Resultados
Agrupamos un total de 19 pacientes caucásicos intervenidos, de los cuales excluimos 4 por no cumplir con todos los criterios de inclusión. Quedaron por tanto 15 pacientes conformando el grupo de estudio, de los que 8 eran mujeres (53.3%) y 7 varones (46.6%), con un total de 32 queloides. El número promedio de queloides por persona fue de 2.1 con un tamaño promedio de área de 8.8 cm2. La mayoría de los pacientes fueron jóvenes, con una edad promedio de 32 años (rango de 19 a 72 años) (Tabla I).
Tabla I. Características de los pacientes del grupo de estudio, de los queloides intervenidos y tiempo de seguimiento
| Total | 15 | |||
| Caucásico | 15 | 100 | ||
| Hombres | 7 | 46.6 | ||
| Mujeres | 8 | 53.3 | ||
| Edad | 32.5 +/-16.6 | (19 - 72) | ||
| Atopia/Asma | 3 | 20 | ||
| Nº de queloides | 32 | |||
| Nº de queloides por persona | 2.1 | |||
| Tamaño de queloides | 8.84 +/-10.7 cm2 | |||
| Seguimiento | 862 +/- 800 días |
La mayoría de los queloides intervenidos se localizaron (Gráfico 1) en el área auricular (13 queloides), causados principalmente por colocación de aros o perforaciones (piercings)(Fig. 1), seguida de la zona esternal (Fig. 2), dorso y hombro con igual número de queloides en cada una (6 queloides por zona), causados principalmente por acné, traumas o inyección de vacunas. Finalmente contabilizamos también 1 caso de queloide torácico lateral por traumatismo.

Figura 1. A. Queloide auricular derecho ubicado en hélix superior. B. Exéresis completa con bisturí frío mediante incisión extralesional. C. Reconstrucción con colgajo de avance retroauricular. D. Resultado postoperatorio inmediato.

Figura 2. A. Queloide esternal. B. Resultado al mes de la escisión quirúrgica completa más radioterapia con haz de electrones, según el protocolo descrito.
En las muestras para estudio anatomopatológico se hizo tinción de hematoxilina-eosina y tricrómico de Masson (Fig. 3).
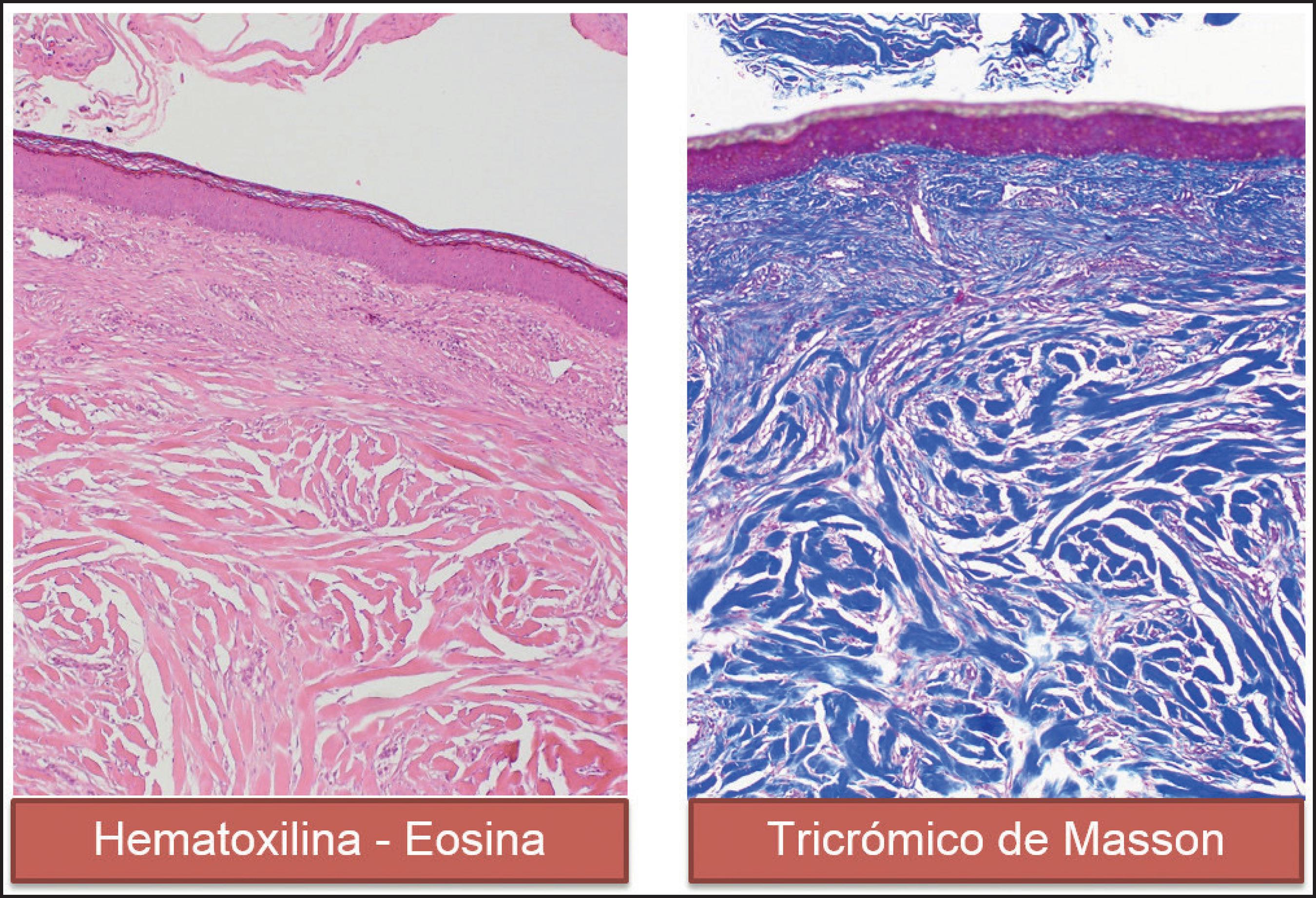
Figura 3. Tinción histoquímica de corte histológico de queloide con hematoxilina y eosina: piel con epidermis delgada y ortoqueratótica. En dermis superficial vasos telangiectásicos. Hacia la profundidad fibrosis con haces de colágeno gruesos, eosinófilos, de distribución desorganizada. Con tinción de tricrómico de Masson: bandas de colágeno teñidas de color azul. 10x
Entre los síntomas principales presentados por los pacientes del grupo de estudio destacaron prurito y dolor. La mayoría de los queloides, 13 de los 32 (41.6%) no recibieron terapia alguna previa a la cirugía y radioterapia, mientras que en el resto al menos se habían realizado de 1 a 4 procedimientos: 7 se habían hecho 1 procedimiento anterior, 5 se habían hecho 2 procedimientos, 2 se habían hecho 3 procedimientos y 4 se habían hecho 5 procedimientos; en total, 43 procedimientos previos en los 32 queloides. Estos procedimientos abarcaron: inyección de corticoides, cirugía como procedimiento único, terapia compresiva, aplicación de nitrógeno líquido, tratamiento con láser, cirugía más radioterapia y tratamiento con iridio-192, con respuestas parciales o empeoramiento del cuadro y exacerbación del tamaño del queloide (Gráfico 2). El procedimiento previo más comúnmente realizado con resultado parcial fue la inyección de corticoides intralesionales que se aplicó en 16 queloides (50% del total de queloides tratados; 37% de los procedimientos previos realizados), seguido de la cirugía como procedimiento único que se hizo en 13 queloides (40.6% del total de queloides tratados; 30% de los procedimientos previos realizados) y la terapia compresiva con parches de silicona que se empleó en 6 queloides (19% del total de queloides tratados; 14% de los procedimientos previos realizados) (Gráfico 3). La realización pura de cirugía para resolver los queloides no sólo ocasionó la recidiva de estos, sino que significó un aumento exagerado del tamaño que se tradujo en uno de los casos con queloide auricular de mayor tamaño del grupo de estudio (Fig. 4).

Gráfico 2. Número de procedimientos frustrados realizados en los queloides del grupo de estudio, antes del procedimiento de cirugía asociado a radioterapia con haz de electrones.

Gráfico 3. Tipos y frecuencia de los procedimientos anteriores a la cirugía y radioterapia con haz de electrones, realizados a los queloides del grupo de estudio.

Figura 4. A. Gran queloide retroauricular izquierdo en paciente con antecedente de recurrencia del queloide tras tratamiento frustrado con cirugía sin tratamiento adyuvante. B. Pieza quirúrgica tras exéresis completa. C. Cierre primario con nylon monofilamento. D. Resultado al mes de la escisión más radioterapia con haz de electrones, según el protocolo descrito.
No registramos complicaciones mayores en el postoperatorio inmediato ni tras recibir la radioterapia. En los controles sucesivos, 1 paciente presentó dehiscencia parcial de la herida y otro pérdida escasa de cabello periauricular. Analizamos de forma prospectiva la tasa de recurrencia con un tiempo de seguimiento promedio de 2 años 132 días (+/- 800 días) y de recurrencia promedio de 8.6 +/- 2.6 meses; con recurrencia total según el número total de queloides del 34.4% (11 de los 32 queloides) y respuesta parcial en 6 (18.75%). Llama la atención que el grupo intervenido por queloides de la zona auricular no presentó recurrencia en ninguno de los pacientes (Fig. 5). El grupo que tuvo mayor recurrencia fue el de queloides en el área dorsal, con un 83% (5 de los 6 casos recidivaron), seguido con menor tasa de recurrencia de queloides en esternón y hombro (3 de 6 queloides, 50% y 2 de 6 queloides, 33.3% respectivamente) (Tabla II). Finalmente, no hubo diferencia significativa respecto a la recurrencia en pacientes que recibieron procedimientos anteriores frustrados en comparación con aquellos en los que fue su primera alternativa terapéutica (Chi-cuadrado p = 0.24).

Figura 5. A. Queloide retroauricular derecho secundario a cirugía por schwanoma vestibular derecho. B. Pieza operatoria de 6 x 4 cm con márgenes libres de queloide. C. Resultado a los 3 meses tras escisión completa quirúrgica más radioterapia con haz de electrones.
Tabla II. Datos de recurrencia de queloides en los pacientes de nuestro estudio, agrupados por paciente, total de queloides y localización corporal.
| Total | Sin recidiva | Recidiva | % | ||
| Total | 10 | 5 | 33.3 | ||
| Hombres | 7 | 5 | 2 | 28.5 | |
| Mujeres | 8 | 5 | 3 | 37.5 | |
| Sin recidiva (Nº) | Recidiva total (RT) (Nº) | Respuesta parcial (RP)(Nº) | % Recidiva (RT+RP) | ||
| Total queloides | 32 | 21 | 5 | 6 | 34.40% |
| Localización | |||||
| Oreja | 13 | 13 | 0 | 0 | 0% |
| Esternón | 6 | 3 | 2 | 1 | 50% |
| Dorso | 6 | 1 | 1 | 4 | 83% |
| Hombro | 6 | 4 | 2 | 0 | 33.30% |
| Torácico lateral | 1 | 1 | 0 | 0 | 0% |
Discusión
En nuestra experiencia, la radioterapia externa a dosis de 16.5 Gy en 3 fracciones resultó eficaz para el tratamiento de queloides en la zona auricular, sin recidiva en los 13 queloides auriculares tratados, incluyendo aquellos que habían recibido tratamientos previos frustrados con otras modalidades; este resultado es similar al reportado en otros trabajos con tasa de recurrencia baja, del 4%, con una dosis de 15 Gy en 3 fracciones o de 10 Gy en 2 fracciones. Para lograr esto debemos respetar que la técnica de cierre de la herida quirúrgica sea aséptica, atraumática, sin tensión, con aproximación precisa del margen de la herida y control completo del sangrado. Sin embargo, es muy probable que tras la resección del queloide auricular se presenten problemas relacionados precisamente con la tensión o con cobertura insuficiente para el cierre primario; para ello, puede optar por reconstruir el lóbulo o parte del pabellón auricular mediante colgajos locales de avance, rotación o transposición.(8)
Para poder contrarrestar el riesgo de recurrencia, hemos de considerar también la etiología de los queloides relacionada con una disfunción de los fibroblastos. Estos característicamente presentan proliferación e interacción celular anormal asociada a hipersecreción de matriz extracelular. En conjunto, todo esto podría evitarse después de la radioterapia controlando la proliferación de los fibroblastos, deteniendo el ciclo celular e induciendo la senescencia celular prematura.(7)Es por esto que no es de extrañar que, de acuerdo con el panel asesor internacional sobre manejo de cicatrices, se considera que la escisión quirúrgica asociada a radioterapia postoperatoria resulta ser el tratamiento más eficaz para el manejo de los queloides.(2)Si tenemos en cuenta que la fase de proliferación ocurre en los primeros 2 o 3 días (48-72 horas) después de una lesión, la radioterapia debe iniciarse dentro de las primeras 72 horas posteriores a la exéresis quirúrgica del queloide para prevenir su recurrencia.(9)Está descrito también que se debe aplicar lo más precozmente posible después del acto quirúrgico, ya que la tasa de recurrencia de los queloides disminuye cuando se realiza dentro de las 7 primeras horas en comparación a cuando se realiza a las 24 horas o más.(2)En nuestro estudio los pacientes fueron trasladados inmediatamente tras la intervención quirúrgica al centro de radioterapia, por lo que recibieron el tratamiento dentro del rango de las 7 primeras horas postoperatorias.
La radioterapia adyuvante está considerada un procedimiento seguro y eficaz para el tratamiento de queloides, y en nuestro estudio presentó una mínima morbilidad. En series con mayor número de pacientes(8)y en trabajos de revisión sistemática, la conclusión es que el riesgo de carcinogénesis atribuible a la radioterapia para el manejo de queloides es muy bajo cuando los tejidos circundantes, incluyendo la glándula tiroides y las glándulas mamarias, están adecuadamente protegidos. Por lo tanto es una modalidad aceptable como tratamiento.(10)Entre sus complicaciones menores y comunes se encuentran cambios de pigmentación (eritema, hiperpigmentación transitoria, hiperpigmentación, hipopigmentación y cambios de pigmentación no especificados), mientras que tanto la infección como la dehiscencia de herida ocurren en menos del 1% de los casos.(11)
En la actualidad no se ha llegado a un consenso con respecto a la dosis total y el número de fraccionamiento que se debe utilizar para el tratamiento de los queloides.(12)En este sentido podemos encontrar en la literatura estudios que reportan buenos resultados con dosis de 16 Gy fraccionadas en 3 partes(13)y estudios con dosis de 10 Gy en una sola exposición.(12)Todos nuestros pacientes recibieron una dosis de 16.5 Gy en 3 fracciones, modalidad que resultó exitosa para el manejo de queloides auriculares. Creemos que son necesarios estudios randomizados al respecto para avalar esta conducta, ya que de ser efectivo el tratamiento con una fracción de radioterapia en vez de varias, evitaría consultas repetidas (ambulatorias) y aumentaría la comodidad del paciente y su adherencia al tratamiento.(2)
Respecto al tiempo de recurrencia, está descrito que ocurre en promedio a los 14.8 ± 6.7 meses, con un rango de 2 a 36 meses.(2)Nuestro seguimiento tuvo un promedio de 2.3 años +/- 800 días con un tiempo de recurrencia promedio de 8.6 +/- 2.6 meses. Creemos por lo tanto que debemos considerar un control postratamiento prolongado de los pacientes antes de otorgarles el alta definitiva, para poder detectar oportunamente una recurrencia.
De manera similar a lo reportado en el metanálisis de 72 estudios que incluye 9048 queloides,(11)vimos diferencia en la recurrencia dependiendo de la localización del queloide. Los queloides ubicados en tórax o tronco tuvieron la mayor tasa de recurrencia (34%) de todos los grupos de localización, en comparación con los queloides de la oreja (12%; p = 0.0025), dato también consistente con lo reportado en otros estudios.(14,15)En nuestro estudio se obtuvieron resultados similares en cuanto a diferencias en la distribución de las recurrencias en distintas zonas corporales, siendo mayor en la zona del tronco y en nuestro caso sin recurrencia en la zona auricular.
Por último, en relación a las distintas modalidades radioterapéuticas existentes utilizadas tras la escisión quirúrgica de los queloides, en el metanálisis descrito anteriormente no existieron diferencias estadísticamente significativas entre las tasas de recurrencia utilizando radioterapia con haz de electrones en comparación con el uso de braquiterapia, y estas serían significativamente superiores a la radioterapia externa convencional. La braquiterapia por otra parte sería la más efectiva en relación dosis-respuesta, comparando las 3 modalidades requiere una dosis más baja de radiación para lograr el mismo efecto terapéutico reduciendo así la radionecrosis y proporcionando menos irradiación al tejido sano circundante.(11)Sin embargo, esta modalidad no se emplea mucho dada la escasez de centros de radioterapia que utilicen fuentes radioactivas tales como Iridio-192 o cobalto-60, necesarias para llevarla a cabo.(16)Por otra parte, para su aplicación intersticial tras la resección del queloide y el cierre de la piel, debe quedar por debajo de la sutura un espacio suficiente para introducir un vector plástico transparente hueco de 0.3 a 0.5 mm que se fija a los extremos de manera que se facilite la introducción de los alambres radioactivos.(17)Esto provoca un mayor riesgo de dehiscencia respecto a la aplicación superficial del tratamiento. Debido a estas dos últimas características, optamos por la modalidad de radioterapia con haz de electrones. De todas maneras, hay que considerar las ventajas de la braquiterapia sobre la radioterapia con haz de electrones en las siguientes situaciones: superficies curvas e irregulares, para evitar incluir estructuras más profundas en el campo de irradiación (por ejemplo en hombros y axila) y en lesiones extensas de más de 13 cm.(18)
Conclusiones
En nuestro estudio, el tratamiento quirúrgico escisional seguido de radioterapia con haz de electrones según el protocolo expuesto, resultó sin recidivas en la zona auricular, zona que presentó los mejores resultados en comparación con otras tales como dorso, hombros, tórax y área esternal. Se trata de un procedimiento seguro que presentó sólo complicaciones menores, tales como dehiscencia parcial y alopecia de pequeñas zonas del área periauricular en un porcentaje bajo.
Esta modalidad de tratamiento es aplicable de forma especial en pacientes con tratamientos previos frustrados, así como en casos de primer enfrentamiento terapéutico.
















