Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.105 no.9 Madrid oct. 2013
https://dx.doi.org/10.4321/S1130-01082013000900001
EDITORIAL
¿Cómo establecer el pronóstico de la hepatitis alcohólica?
Establishing prognosis in alcoholic hepatitis
Juan Caballeria
Unidad de Hepatología. Hospital Clínic. CIBERehd. IDIBAPS. Barcelona
La hepatitis alcohólica (HA) es un síndrome clínico caracterizado por la aparición de ictericia y/o signos de descompensación en un paciente con un consumo excesivo y prolongado de alcohol. La HA puede aparecer en cualquier momento de la enfermedad hepática alcohólica, aunque en la mayoría de los casos aparece en pacientes con una fibrosis avanzada o con una cirrosis (1). El cuadro clínico se acompaña de unas lesiones histológicas características como esteatosis, infiltrado inflamatorio preferentemente de polimorfonucleares, balonamiento celular y cuerpos hialinos de Mallory-Denk. También es frecuente la presencia de megamitocondrias y, especialmente en los pacientes con una infección bacteriana, bilirrubinostasis.
La HA sigue siendo una causa importante de morbimortalidad, con una mortalidad inmediata que oscila entre el 15-50% de los casos según la gravedad. Analizando conjuntamente los diferentes estudios controlados, el 34% de los pacientes que no recibieron corticosteroides fallecieron durante los primeros 28 días (2).
El tratamiento de la HA grave no ha variado en las últimas 3 décadas y sigue basándose en la abstinencia de alcohol, corrección de las deficiencias nutricionales y corticosteroides a la dosis de 40 mg/día durante 4 semanas. Como alternativas se ha propuesto la pentoxifilina en los pacientes en los que están contraindicados los corticoides (3). Sin embargo, este tratamiento dista de ser satisfactorio ya que un porcentaje importante de pacientes no responden al mismo y, por otra parte, los corticoides no están exentos de complicaciones, especialmente infecciosas.
En los últimos años se han producido notables avances en el conocimiento de los mecanismos moleculares relacionados con la patogenia de la HA lo que ha permitido identificar posibles dianas terapéuticas (4). Para la correcta evaluación de la eficacia de los nuevos tratamientos son necesarias varias premisas entre las que destaca la sospecha precoz del diagnóstico de HA en un paciente alcohólico con una descompensación brusca de su hepatopatía, establecer la gravedad y el riesgo de muerte y, a ser posible, confirmación histológica del diagnóstico.
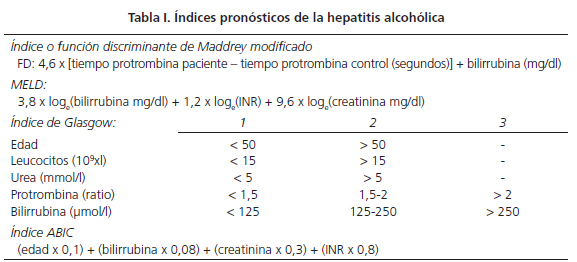
En 1978 Maddrey y cols. describieron la función discriminante en un estudio controlado para valorar la eficacia de los corticoides en el tratamiento de la HA (5). Este índice se basa en la bilirrubina y en la tasa de protrombina, que son dos parámetros analíticos que en todos los estudios han mostrado valor pronóstico. Este índice fue modificado en 1989, utilizando la diferencia entre el tiempo de protrombina en segundos del paciente y de un control (6). Los pacientes con un índice igual o superior a 32 no tratados con corticoides tienen una supervivencia a los 28 días del 68%, recomendando las guías clínicas el tratamiento de los mismos. Las ventajas de este índice son su sencillez y que ha mostrado su eficacia en múltiples estudios. Aunque la mortalidad de los pacientes con un índice por debajo de 32 no es nula, el análisis riesgo/beneficio no aconseja el tratamiento sistemático de estos pacientes.
Otros índices que se han propuesto más recientemente son el MELD (7), el índice de Glasgow (8) y el índice ABIC (9). Todos ellos incluyen además de la bilirrubina y la protrombina un parámetro de función renal, creatinina o BUN, el ABIC y el Glasgow la edad y este último también la cifra de leucocitos (Tabla I). El gradiente de presión portal también se relaciona con la mortalidad intrahospitalaria de los pacientes con HA grave, aunque es una técnica que solo se realiza en algunos centros especializados (10). Los estudios iniciales de todos estos índices muestran que tienen un buen valor predictivo de mortalidad a los 30 y 90 días. Sin embargo, no han sido suficientemente validados en cohortes independientes y en algunos casos el punto de corte tampoco está bien establecido. Otra de las limitaciones de la mayoría de estos índices es que únicamente estratifican a los pacientes en dos categorías, graves y no graves. Asimismo se centran en la mortalidad inmediata. El índice ABIC pretende obviar estas limitaciones ya que permite clasificar a los pacientes en tres grupos de gravedad y mantiene su valor pronóstico a los 6 y 12 meses.
En el artículo publicado en este número de la Revista Española de Enfermedades Digestivas, Bargalló y cols. (11) analizan los factores pronósticos asociados a la mortalidad en una serie de 61 pacientes con una HA grave recogida durante 8 años. La mortalidad a los 30 días (16,9%) fue similar a la de otras series. En este estudio comparan los diferentes índices pronósticos, observando que el MELD es ligeramente superior a los demás y en relación a la supervivencia a largo plazo, únicamente el MELD a los 7 días tuvo valor pronóstico. Es una aportación interesante, aunque con limitaciones propias de ser un estudio retrospectivo y un número de pacientes relativamente pequeño.
La utilidad clínica de los diferentes índices pronósticos se ha comparado en varios estudios con resultados contradictorios, debidos a las mismas limitaciones del presente estudio. Se trata de estudios retrospectivos, con series de pacientes relativamente pequeñas, comparando muestras heterogéneas de pacientes, debido a la diferente proporción de pacientes con confirmación histológica, al porcentaje de pacientes con cirrosis asociada a la HA, a los criterios de inclusión y exclusión de los estudios, al porcentaje de pacientes que recibió tratamiento con corticoides y al periodo de tiempo en que se valoró la supervivencia (12). En un estudio prospectivo con una cohorte de 332 pacientes con HA confirmada por biopsia, tanto el MELD como el ABIC mostraron un buen valor pronóstico con un área bajo la curva ROC superior a 0,7 (13). En el estudio original el valor pronóstico del ABIC era algo superior al del MELD, al contrario de lo que sucede en el de Bargalló y cols., aunque las diferencias son poco significativas.
La mortalidad inmediata de la HA está estrechamente relacionada con la evolución precoz de la función hepática. En este sentido, un aumento de 2 o más puntos del índice MELD en la primera semana de hospitalización se asocia a una mortalidad significativamente mayor (14). El índice de Lille establece el pronóstico en base a la respuesta al tratamiento con prednisolona e incorpora la cifra de bilirrubina a la semana de tratamiento (15). Más recientemente se han podido establecer dos nuevos puntos de corte en el índice de Lille que clasifican a los pacientes en respondedores, respondedores parciales y no respondedores, lo que permite predecir la supervivencia a los dos meses (2). Por todo ello no es de extrañar que en el estudio de Bargalló y cols. los parámetros analíticos con mejor valor pronóstico sean los obtenidos a la semana. Ello tiene el inconveniente de excluir a los pacientes que fallecen durante los primeros 7 días, que constituyen un porcentaje importante de los fallecidos durante la hospitalización. Otros factores que influyen en la mortalidad inmediata de la HA son las infecciones bacterianas (16), como se constata en el estudio de Bargalló y cols., la alteración de la función renal (17) y el síndrome de respuesta inflamatoria sistémica (18), aunque ninguno de estos parámetros ha sido incluido en los índices pronósticos.
Hay tres factores que condicionan en gran medida el pronóstico a largo plazo de la HA y que quizá se enfatizan poco en el artículo de Bargalló y cols. Son la abstinencia de alcohol, la presencia de una cirrosis y la respuesta al tratamiento esteroideo. La abstinencia es el factor pronóstico más importante en la HA una vez superada la fase inicial y además es imprescindible para plantear un posible trasplante (19). Por ello el tratamiento de la dependencia debe iniciarse durante el ingreso y seguir con un control estricto tras el alta al menos durante dos años. En el presente artículo se evidencia una clara tendencia a mejorar la supervivencia con la abstinencia, aunque no fue significativa por el número de pacientes incluidos. Sorprende un poco el porcentaje relativamente bajo de pacientes con cirrosis en comparación con otras series de pacientes de características similares. Quizá la cirrosis fue infradiagnosticada al disponer de biopsia en solo el 53% de los pacientes.
Los autores del artículo consideran, al igual que muchos autores, que la biopsia no es imprescindible para el diagnóstico de HA. Sin embargo, la última guía de la EASL indica que aunque la presencia de HA puede sospecharse por criterios clínicos y analíticos, el diagnóstico definitivo requiere una biopsia (3). De hecho en alrededor del 20% de los casos la biopsia no confirma el diagnóstico de sospecha (20). Es cierto que el hecho de que la biopsia deba realizarse por vía transyugular dificulta su práctica en muchos centros, pero practicar una biopsia al mayor número de pacientes posible debe convertirse en un objetivo prioritario. La biopsia es imprescindible para incluir a un paciente en un estudio terapéutico. Además, la información proporcionada por la biopsia también puede tener valor pronóstico. Recientemente se ha efectuado un estudio multicéntrico con el objetivo de desarrollar un índice histológico capaz de predecir la supervivencia a corto plazo de los pacientes con HA. Este índice (Alcoholic Hepatitis Histological Score, AHHS) está compuesto por cuatro parámetros que se asocian independientemente con la supervivencia: grado de fibrosis, infiltrado por polimorfonucleares, bilirrubinostasis y presencia de megamitocondrias (21). Mediante la combinación de estos 4 parámetros se han podido estratificar a los pacientes en riesgo bajo, intermedio o alto de muerte a 90 días.
Un índice pronóstico ideal debe ser simple, accesible a todos los centros, objetivo y validado en cohortes externas en poblaciones de diferente origen. En estos momentos los índices de Maddrey y de Lille siguen siendo los más utilizados para iniciar el tratamiento y controlar la respuesta, respectivamente. Los índices propuestos más recientemente también se han mostrado útiles para indicar el tratamiento y entre ellos, el ABIC tiene la ventaja de estratificar a los pacientes en tres grupos, lo que facilita tanto la indicación de tratamiento como la interpretación de los resultados. Aunque estos índices son buenos predictores de mortalidad, la combinación de un índice clínico con un índice histológico podría contribuir a una mejor clasificación de los pacientes con una hepatitis alcohólica según su gravedad.
Bibliografía
1. Lucey MR, Mathurin P, Morgan TR. Alcoholic hepatitis. N Engl J Med 2009;360:2758-69. [ Links ]
2. Mathurin P, O'Grady J, Carithers RL, Philips M, Louvet A, Mendenhall CL, et al. Corticosteroids improve short-term survival in patients with severe alcoholic hepatitis. Meta-analysis of individual patient data. Gut 2011;60:255-60. [ Links ]
3. EASL Clinical Practical Guidelines: Management of alcoholic liver disease. J Hepatol 2012;57:339-420. [ Links ]
4. Gao B, Bataller R. Alcoholic liver disease: Pathogenesis and new therapeutic targets. Gastroenterology 2011;141:1572-85. [ Links ]
5. Maddrey WC, Boitnott K, Bedine MS, Weber FL, Mezey E, White RL. Corticosteroid therapy of alcoholic hepatitis. Gastroenterology 1978;75:193-9. [ Links ]
6. Carithers RL Jr, Herlong HF, Diehl AM, Shaw EW, Combes B, Fallon HJ, et al. Methylprednisolone therapy in patients with severe alcoholic hepatitis. A randomized multicenter trial. Ann Intern Med 1989;110:685-90. [ Links ]
7. Dunn W, Jamil LH, Brown LS, Wiesner RH, Kim WR, Menon KVN, et al. Meld accurately predicts mortality in patients with alcoholic hepatitis. Hepatology 2005;41:353-8. [ Links ]
8. Forrest EH, Evans CD, Stewart S, Phillips M, Oo YH, McAvoy NC, et al. Analysis of factors predictive of mortality in alcoholic hepatitis and derivation and validation of the Glasgow alcoholic hepatitis score. Gut 2005;1174-9. [ Links ]
9. Domínguez M, Rincón D, Abraldes JG, Miquel M, Colmenero J, Bellot P, et al. A new scoring system for prognostic stratification of patients with alcoholic hepatitis. Am J Gastroenterol 2008;103:2745-56. [ Links ]
10. Rincon D, Lo Iacono O, Ripoll C, Gómez-Camarero J, Salcedo M, Catalina MV, et al. Prognostic value of hepatic venous pressure gradient for in-hospital mortality of patients with severe acute alcoholic hepatitis. Aliment Pharmacol Ther 2007;25:841-8. [ Links ]
11. Bargalló-García A, Serra-Matamala I, Marin-Fernánez I, Masnou-Ridaura H, Leal-Valdivieso C, Marcos-Neira P, et al. Prognostic factors associated with mortality in patients with severe alcoholic hepatitis. Rev Esp Enferm Dig 2013;105:513-20. [ Links ]
12. Singal AK, Shah VH. Alcoholic hepatitis: Prognostic models and treatment. Gastroenterol Clin N Am 2011;40:611-39. [ Links ]
13. Louvet AA, Wartel F, O'Grady JG, et al. Prognostic scores are efficient in patients with severe alcoholic hepatitis treated with corticosteroids: Comparison of available models. Hepatology 2010;52(Supl. 1):1108-1109A. [ Links ]
14. Srikureja W, Kyulo NL, Runyon BA, Hu KQ. Meld is a better prognostic model than Child-Turcotte-Pugh score or discriminant function score in patients with alcoholic hepatitis. J Hepatol 2005;42:700-6. [ Links ]
15. Louvet A, Naveau S, Abdelnour M, Ramond MJ, Diaz E, Fartoux L, et al. The Lille model: A new tool for therapeutic strategy in patients with severe alcoholic hepatitis treated with steroids. Hepatology 2007;45:1348-54. [ Links ]
16. Louvet A, Wartel F, Castel H, Dharancy S, Hollebecque A, Canva-Delcambre V, et al. Prospective screening of infection in patients with severe alcoholic hepatitis treated with steroids: Early response to therapy is the key factor. Gastroenterology 2009;137:541-8. [ Links ]
17. Altamirano J, Fagundes C, Domínguez M, García E, Michelena J, Cárdenas A, et al. Acute kidney injury is an early predictor of mortality for patients with alcoholic hepatitis. Clin Gastroenterol Hepatol 2012;10:65-71. [ Links ]
18. Michelena J, Altamirano J, Arroyo V, Caballeria J, Bataller R. Alcoholic hepatitis-associated systemic inflammatory response syndrome at admission is a major determinant of multiple organ dysfunction and mortality. Hepatology 2012;56:983A. [ Links ]
19. Pessione F, Ramond MJ, Peters L, Pham BN, Batel P, Rueff B, et al. Five-year survival predictive factors in patients with excessive alcohol intake and cirrhosis. Effect of alcoholic hepatitis, smoking and abstinence. Liver Int 2003;23:45-53. [ Links ]
20. Mookerjee RP, Lackner C, Stauber R, Stadlbauer V, Deheragoda M, Aigelsreiter A, et al. The role of liver biopsy in the diagnosis and prognosis of patients with acute deterioration of alcoholic cirrhosis. J Hepatol 2011;55:1103-11. [ Links ]
21. Altamirano J, Miquel R, Katoonizadeh A, Duarte-Rojo A, Smirk TC, Michelena J, et al. Development and validation of a novel histological classification with prognostic value for alcoholic hepatitis. Hepatology 2011;54 (Supl.):968A. [ Links ]











 texto en
texto en