INTRODUCCIÓN
El cáncer de vesícula biliar (CVB) es la neoplasia más frecuente de las vías biliares y el sexto de los tumores del aparato digestivo 1,2. Se estima que en Estados Unidos, en el año 2017 se diagnosticaron 11.740 pacientes con cáncer de vesícula y vías biliares y se producirán unos 3.830 fallecimientos por cáncer de vesícula 1,3. Su incidencia es variable, según las regiones geográficas y los grupos étnicos-raciales. Las tasas de incidencia más altas se registran en habitantes de Chile, noreste de Europa, Israel, indios americanos y americanos de origen mexicano 2,4.
El CVB es uno de los tumores de peor pronóstico, con una supervivencia media de seis meses y una supervivencia a cinco años del 5%. Entre los factores de riesgo para el desarrollo de cáncer vesicular destacan colelitiasis, obesidad, pólipos vesiculares > 1 cm, inflamación vesicular crónica, exposición medioambiental y alteraciones genéticas 4.
Suele diagnosticarse por la presencia de una masa vesicular asociada a adenopatías regionales y metástasis a distancia. Sin embargo, el 47% estos tumores se diagnostica de forma incidental tras haber examinado la pieza de colecistectomía 5. Asimismo, la incidencia de cáncer vesicular entre todas las piezas de colecistectomía oscila entre 0,2-3% 6,7,8,9.
La única posibilidad de curación es la resección tumoral completa (R0). No obstante, existe mucha variabilidad de criterios en cuanto a las pautas de tratamiento quirúrgico según el estadio tumoral. Las técnicas quirúrgicas utilizadas van desde una colecistectomía simple hasta una hepatectomía derecha. Por tanto, una cirugía adecuada según el estadio tumoral es hasta el momento la única terapia que ha mejorado algo la supervivencia media del paciente. Sin embargo, los resultados en términos de supervivencia a cinco años siguen siendo malos.
El objetivo principal del estudio es analizar y describir las características epidemiológicas, clínicas, analíticas y terapéuticas de los pacientes diagnosticados de CVB. Asimismo, el objetivo secundario es analizar la supervivencia de los pacientes en función del estadio tumoral y del tratamiento quirúrgico recibido.
MATERIAL Y MÉTODOS
Se realizó un análisis descriptivo y retrospectivo de los pacientes diagnosticados por anatomía patológica de CVB durante el periodo comprendido entre enero de 2000 y enero de 2016. En dicho periodo se registraron 92 casos de cáncer vesicular.
Se revisaron las historias clínicas de los pacientes con confirmación histológica de CVB, codificadas en el registro de tumores del hospital, recopilando las variables demográficas, clínicas, analíticas, radiológicas e histológicas, el procedimiento quirúrgico, la quimioterapia y la supervivencia relacionada con el estadio tumoral. La estadificación se realizó según la clasificación TNM del American Joint Committee on Cancer (AJCC), 7ª edición 10.
Los casos en los cuales se sospechó un CVB (hallazgo radiológico) o se objetivó un CVB incidental en la histología fueron presentados en un comité multidisciplinario (digestivos, oncólogos, radiólogos y cirujanos), donde se discutió la indicación de cirugía y el tratamiento adyuvante complementario en cada paciente. De igual modo, el seguimiento de los pacientes con cirugía (R0) se llevó a cabo siguiendo el protocolo de nuestro hospital, con revisiones periódicas (cada tres meses en los primeros dos años y cada seis meses hasta completar cinco años) por parte de oncología y cirugía.
El tratamiento quirúrgico inicial se basó en una colecistectomía simple o una colecistectomía extendida, que agrupa a la colecistectomía radical (colecistectomía más resección de 2-3 cm del parénquima hepático que rodea al lecho vesicular y linfadenectomía del hilio hepático) y a la colecistectomía más hepatectomía (bisegmentectomía IVb-V) y linfadenectomía del hilio hepático.
La cirugía potencialmente curativa se indicó cuando el estudio por imagen o el resultado de la cirugía previa mostraban posibilidad de realizar una resección libre de tumor (R0). Asimismo, la cirugía paliativa se realizó para aliviar los síntomas causados por el CVB o para prevenir complicaciones, aunque no se pueda extirpar el tumor completamente (por ejemplo, en los casos de colecistitis perforadas, obstrucción de los conductos biliares, etc.).
En los pacientes donde se evidenció tumor residual al examinar la pieza quirúrgica, se planteó una cirugía de rescate y esta consistió en lo siguiente: estadio T1a (tumor que invade la lámina propia) se consideró la colecistectomía simple como un tratamiento curativo y sin necesidad de cirugía de rescate; y en los casos T1b (invasión del plano muscular) y T2 (invasión perimuscular sin extensión serosa o hepática) la cirugía de rescate consistió en una colecistectomía radical. La bisegmentectomía IVb-V se planteó en los pacientes con invasión tumoral hepática por contigüidad, mientras que la hepatectomía derecha se realizó en pacientes con invasión más extensa del hígado y/o invasión de los elementos vásculo-biliares derechos con intención de una resección R0.
La supervivencia libre de enfermedad fue definida como el intervalo entre el tiempo que transcurre desde la cirugía del CVB hasta que se objetiva una recidiva radiológica o histológica de la enfermedad. El análisis de la supervivencia se cerró en diciembre del 2017, con un seguimiento mínimo de un año de los pacientes.
Análisis estadístico
Para describir las variables cualitativas se utilizaron las frecuencias absolutas y las frecuencias relativas en forma de porcentaje. Las variables cuantitativas fueron expresadas con la media y la desviación estándar cuando estas presentaban una distribución normal y cuando la distribución de la variable no era la normal se utilizaron la mediana y los percentiles 25 y 75. Se estudió la normalidad de las variables cuantitativas con el test de Kolmogorov-Smirnov.
Para estudiar la relación entre variables cualitativas se emplearon el test de Chi-cuadrado o la prueba exacta de Fisher. Se analizó el comportamiento de las variables cuantitativas por cada una de las variables independientes mediante el test de la t de Student. En caso de incumplir la normalidad, se utilizaron test no-paramétricos.
La supervivencia de los pacientes se ha calculado mediante el método actuarial de Kaplan-Meier y la comparación de las supervivencias, mediante el test de log-rank. Un valor de p < 0,05 se considera estadísticamente significativo. Los datos del estudio se han recogido y procesado para el análisis mediante el programa estadístico SPSS 17.0.
RESULTADOS
La edad media de los pacientes fue de 72 ± 11 años. Asimismo, 64 (70%) pacientes fueron mujeres y 28 (30%) fueron hombres. Entre los antecedentes personales de interés destacan la hipertensión arterial (62%), la diabetes (33%), fumador (22%) y bebedor (11%). Además, los síntomas principales fueron: dolor abdominal (78%), náuseas (58%), anorexia (55%) e ictericia (45%).
Entre los datos de laboratorio objetivamos una alteración de la función hepática a predominio del patrón colestásico. Por otro lado, 40 (43%) pacientes presentaban valores elevados de CEA y 53 (58%) pacientes presentaban valores patológicos de CA 19.9 con una mediana de 52 U/ml (Tabla 1).
Tabla 1 Características demográficas, clínicas, analíticas y radiológicas de los pacientes con diagnóstico de cáncer de vesícula biliar

*Variable de distribución no normal, expresado en: mediana (p25-p75).
En todos los pacientes se realizó una prueba de imagen, siendo la más frecuente la ecografía abdominal (93%) seguida de la tomografía axial computarizada (TAC) abdominal (41%). En las pruebas de imagen se objetivó: colelitiasis en 89 (97%) pacientes, dilatación de la vía biliar intra y/o extrahepática en 40 (43%) pacientes, colecistitis en 40 (43%) pacientes y pólipos vesiculares en nueve (10%) pacientes.
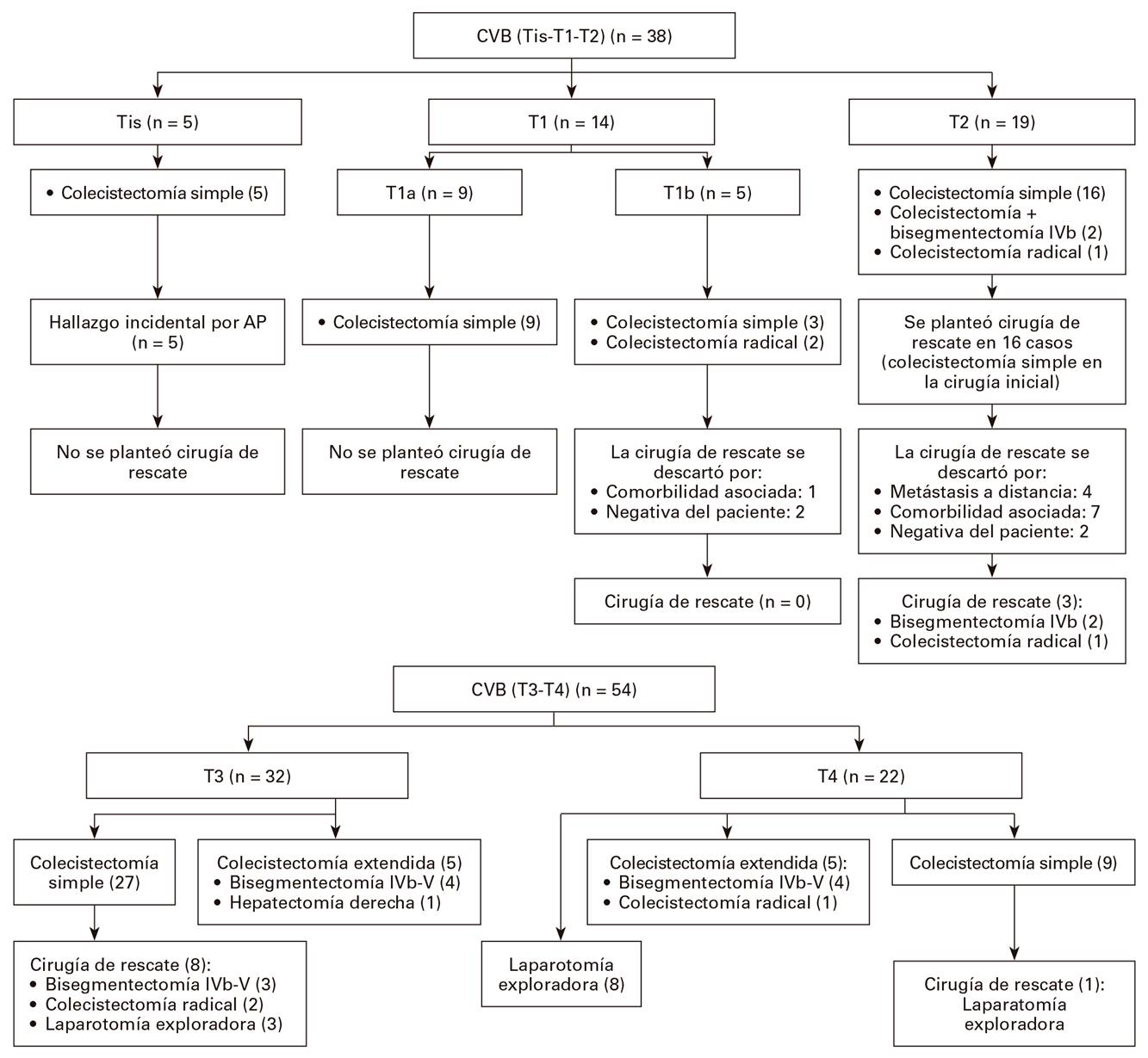
La cirugía se realizó en los 92 pacientes, siendo la principal indicación la colecistitis aguda (43%), seguida de la colelitiasis (37%) y el diagnóstico preoperatorio de CVB (20%). La vía laparoscópica inicial se realizó en 21 (23%) pacientes y se convirtió posteriormente a una laparotomía en 12 casos. Entre los procedimientos quirúrgicos realizados en la cirugía inicial (Fig. 1), la colecistectomía simple se efectuó en 69 (75%) pacientes y la colecistectomía más hepatectomía en once (12%) pacientes, que consistió en una bisegmentectomía de IVb-V en diez pacientes y una hepatectomía derecha ampliada en un paciente. Por otro lado, en ocho pacientes se realizó una laparotomía exploradora en la cual se objetivó enfermedad avanzada; en todos ellos se realizó una cirugía paliativa por presencia de colecistitis aguda perforada (tres) y obstrucción de la vía biliar (cinco).
El diagnóstico anátomo-patológico fue de adenocarcinoma en 87 (95%) pacientes, carcinoma adenoescamoso en dos (2%), carcinoma mucoepidermoide en dos (2%) y carcinoma epidermoide en un (1%) paciente.
La cirugía de rescate se realizó en 12 (13%) pacientes, realizándose una resección curativa (R0) en ocho pacientes (colecistectomía radical en tres y bisegmentectomía del IVb-V en cinco). El resto de los pacientes 4 prestaban una enfermedad metastásica irresecable (Tabla 2).
Tabla 2 Características histológicas y tratamiento recibido en los pacientes con cáncer de vesícula biliar
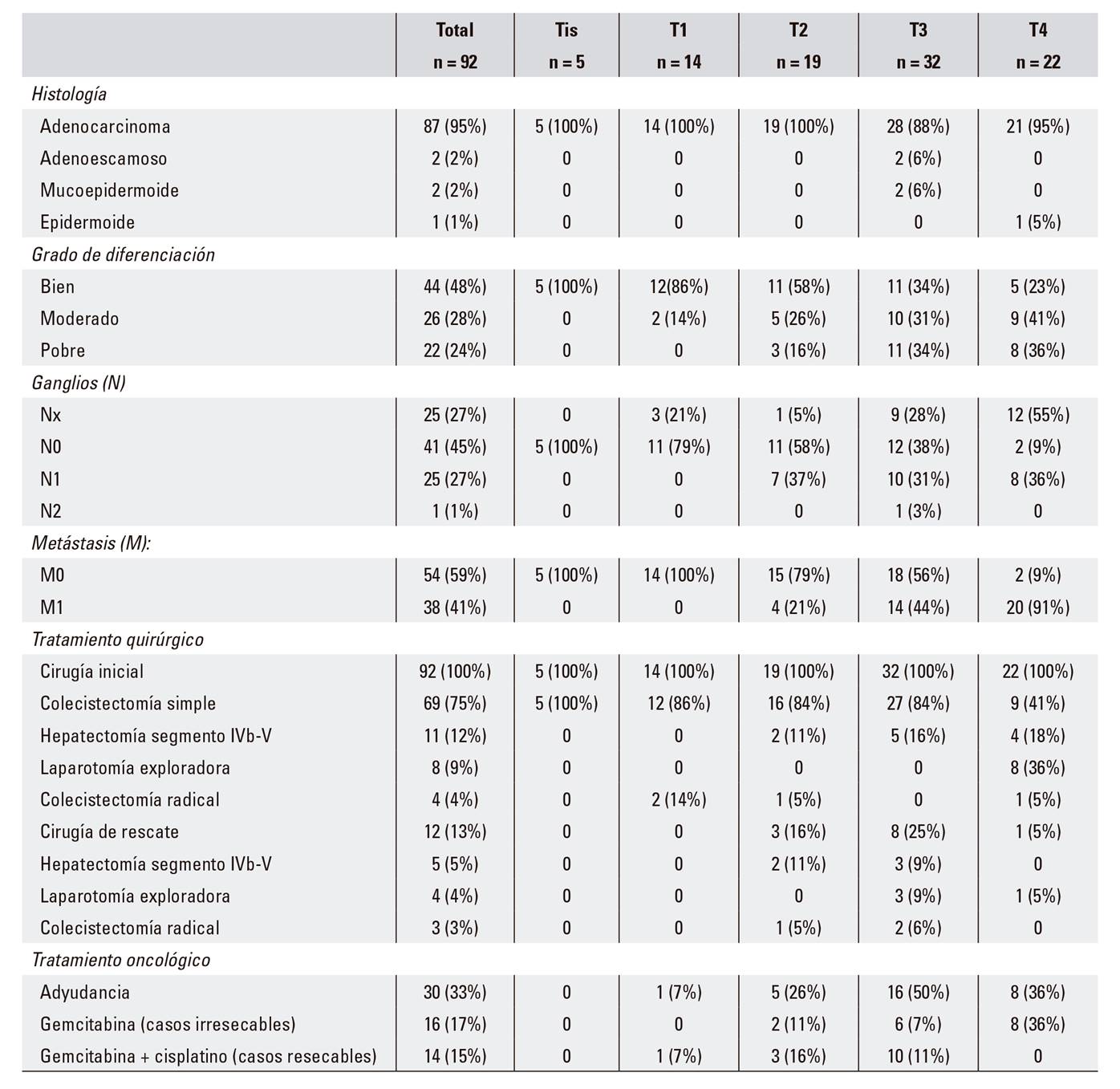
En relación a la T de la clasificación TNM, cinco pacientes correspondían a Tis, 14 a T1, 19 a T2, 32 a T3 y 22 a T4. Con respecto a la N, 26 (28%) pacientes presentaron invasión tumoral ganglionar, con estudio histológico negativo en 41 (45%) e indeterminado (Nx) en 25 (27%). Por otro lado, la metástasis (M1) se objetivó en 38 (41%) pacientes.
La infiltración por contigüidad se observó a nivel de epiplón (siete pacientes), duodeno (siete pacientes) y colon (dos pacientes). Asimismo, ocho (9%) pacientes presentaron tumores sincrónicos (dos, de próstata; dos, de colon; uno, gástrico; uno, renal; uno, meningioma; y uno, de piel) y diez (11%), tumores metacrónicos (tres, gástricos; tres, colorrectal; dos, de mama; uno, de ovario; y uno, de próstata).
La terapia adyuvante se utilizó en 30 (33%) pacientes y se administró gemcitabina a 16 pacientes con tumores irresecables y gemcitabina más cisplatino a 14 pacientes con tumores ya resecados (Tabla 2).
La mortalidad posoperatoria (30 días) fue del 10% (nueve pacientes): cuatro pacientes, en los que solo se realizó una laparotomía exploradora en la cirugía inicial, fallecieron por enfermedad metastásica; tres pacientes fallecieron por sepsis de origen biliar o hepático (dos pacientes después de una colecistectomía simple y un paciente tras una colecistectomía extendida); un paciente falleció por insuficiencia hepática tras una cirugía de rescate donde se realizó una hepatectomía derecha; y un paciente, con una neumonía después de una colecistectomía simple.
La mediana de la supervivencia de nuestra serie fue de 12,5 meses (0-96), con supervivencia de los pacientes tras una cirugía R0 del 78%, 58,5% y 42% a uno, tres y cinco años, respectivamente. Además, la supervivencia libre de enfermedad fue 77,6%, 45,2% y 33,1% a uno, tres y cinco años, respectivamente (Fig. 2).
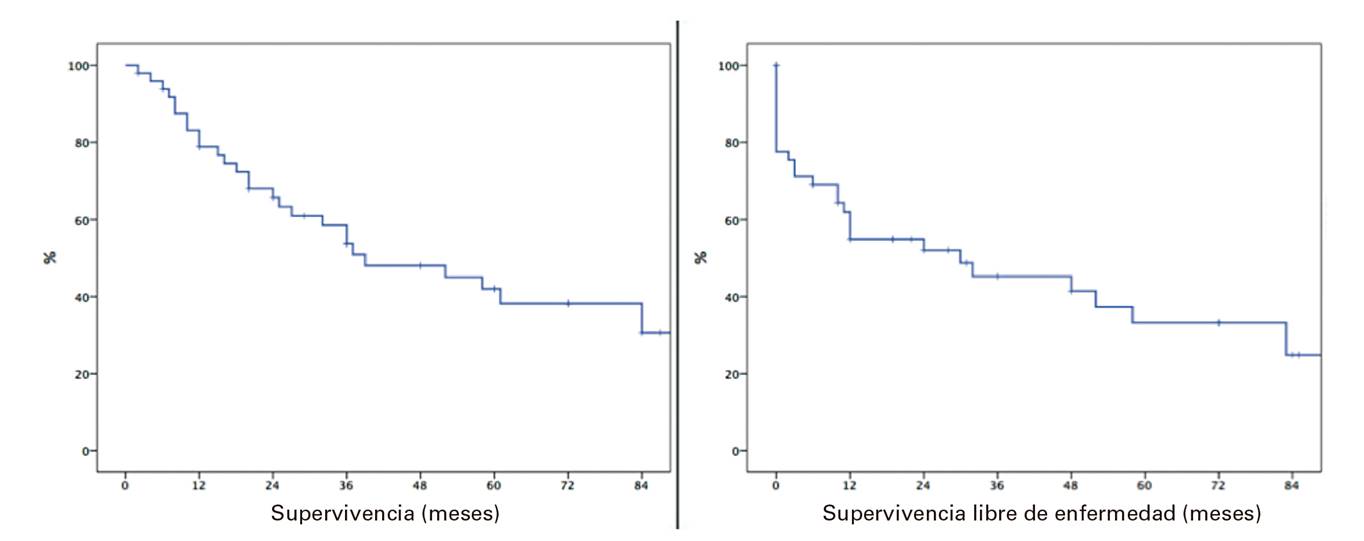
Fig. 2 Supervivencia global y supervivencia libre de enfermedad de los pacientes sometidos a una cirugía (R0).
Al analizar la supervivencia en función del TNM, se objetivó que esta fue mayor en los pacientes con Tis-T1-T2 que en los T3-T4 (p = 0,000). Además, los pacientes en estadio 0, I y II presentaron mayor supervivencia que los pacientes en estadio III y IV (Fig. 3).
DISCUSIÓN
El cáncer de vesícula es una patología relativamente rara en nuestro medio, con una elevada tasa de mortalidad, debido principalmente a un diagnóstico tardío y en muchos casos con presencia de diseminación tumoral 11,12.
Por lo general, los síntomas de presentación son poco específicos, siendo complicado diferenciarlo de otras patologías más prevalentes, como son el cólico biliar o la colecistitis crónica, lo cual hace difícil la sospecha de forma preoperatoria y provoca un retraso en el diagnóstico. El síntoma más frecuente es el dolor abdominal. Otros síntomas que suelen presentar son ictericia y un síndrome constitucional, ambos indicativos de enfermedad tumoral avanzada 13,14. En nuestro estudio, el dolor abdominal también fue el síntoma más frecuente, ya que se objetivó en el 78% de los pacientes.
Los niveles séricos de antígeno carcinoembrionario (CEA) y CA19.9 han sido estudiados como marcadores de cribado, aunque no son específicos. Un nivel de CEA mayor de 4 ng/ml tiene un 93% de especificidad para el diagnóstico de CVB si se compara con valores de casos controles en pacientes sometidos a colecistectomía por patología benigna de la vía biliar; sin embargo, la sensibilidad es solo del 50% 15. Por otro lado, se han objetivado niveles elevados de CA125, CA19.9 y CA242 en los casos con metástasis ganglionar a distancia 16. En nuestra serie, el principal marcador tumoral que se elevó en los pacientes con CVB fue el CA19.9.
En cuanto al método de diagnóstico usado en nuestra serie, la ecografía ha sido la prueba más accesible y la primera en realizarse, aunque no es la de mayor rentabilidad para el diagnóstico inicial. La mejor prueba de imagen para estadificar el CVB es la TAC con contraste, pudiéndose completar con una colangio-RM en los casos dudosos de afectación sobre la vía biliar 17.
Un aspecto importante en esta patología es el estadio avanzado del tumor al momento del diagnóstico, lo que resulta en un bajo porcentaje de pacientes que son subsidiarios de tratamiento quirúrgico con intención curativa. Se estima que se realiza solo en el 25% de los casos, de los cuales únicamente el 16% de los pacientes tendrá una supervivencia a cinco años 18. En nuestra serie, en solo el 55% de los pacientes se pudo realizar una resección completa del tumor. Además, la supervivencia libre de enfermedad a cinco años fue del 33%, cifra similar a las publicadas en otras series 19.
El manejo quirúrgico del CVB ha evolucionado en las últimas décadas, incorporando resecciones cada vez más extensas que han aumentado la supervivencia de estos pacientes. De esta manera, una cirugía extendida o radical que incluya ausencia de tejido tumoral residual (R0) podría ser considerada como el tratamiento de elección. Sin embargo, la baja incidencia de esta patología hace que no existan muchos estudios aleatorizados ni controlados para definir la conducta más adecuada.
Según las últimas guías, el manejo del CVB se basa en la estadificación TNM, de tal forma que la colecistectomía simple es considerada el tratamiento de elección en los tumores T1a (confinados a la mucosa). En relación a la vía de abordaje quirúrgico (laparoscópico o laparotómico), los últimos estudios indican que la vía laparoscópica es equivalente a la clásica y que incluso presenta mejores resultados 19. Asimismo, la colecistectomía extendida en este estadio no resulta apropiada ni aumenta la supervivencia. No obstante, si existe invasión tumoral en el margen de resección del conducto cístico, se debería plantear una resección de la vía biliar. Por otro lado, en cuanto a la discusión de realizar o no una linfadenectomía en el estadio T1a, en ninguno de los estudios publicados se recomienda. En nuestra serie, la colecistectomía simple se consideró como el tratamiento de elección para los casos con estadio T1a, sin necesidad de linfadenectomía regional.
Las discusiones surgen fundamentalmente en el tratamiento de los pacientes con un estadio T1b (infiltra la capa muscular) y T2 (invade serosa, sin penetrarla). La tendencia quirúrgica actual es realizar una colecistectomía radical (ampliación de 2-3 cm del lecho hepático) o una resección del segmento IVb-V, asociada en ambos casos a una linfadenectomía regional 17. Sin embargo, estos procedimientos quirúrgicos siguen siendo subsidiarios de debate, poniendo en duda el beneficio de una cirugía extendida, tanto por la baja supervivencia como por la morbimortalidad asociada a la cirugía a la que se exponen estos pacientes y que en muchas ocasiones no se llega a objetivar enfermedad tumoral 20.
Realizar solo una ampliación del lecho de la colecistectomía o acompañarla de una bisegmentectomía IVb/V en el caso de los tumores estadio T2 puede convertirse en una estrategia quirúrgica basada en la localización del tumor 21. La vesícula biliar presenta un lado peritoneal (inferior) y otro hepático (superior), con diferencias anatómicas entre ambos. El lado hepático no presenta serosa, estando unida al hígado mediante tejido conectivo, lo cual puede facilitar una invasión tumoral por contigüidad. Por tanto, existen diferencias en cuanto al manejo quirúrgico, dependiendo de la localización tumoral 22,23. En los pacientes con estadio T2 de localización peritoneal no se ve afectada su supervivencia por la resección hepática, siendo ello un factor pronóstico importante. Sin embargo, en los tumores (T2) de localización hepática la tasa de recurrencia es mayor si la cirugía no se acompaña de resección hepática. En nuestra serie, en 16 pacientes con estadio T2 se planteó una cirugía de rescate (tras hallazgo de CVB en el análisis histológico después de una colecistectomía simple). De ellos, en 13 pacientes se descartó la cirugía por presencia de metástasis a distancia, comorbilidad importante o negativa del paciente (Fig. 1). Por tanto, en un paciente se realizó una colecistectomía radical y en los otros dos pacientes, una bisegmentectomía IVb-V, siendo la cirugía curativa, con hallazgo de enfermedad residual en las piezas.
La mayor parte de los pacientes de nuestro estudio presentaban un estadio T3/T4 (59%) y fueron diagnosticados tras una colecistectomía simple, con posterior cirugía de rescate. Tal y como se recomienda, a los pacientes con estadio T3 se les debería realizar una cirugía de rescate, salvo comorbilidad importante o enfermedad avanzada. Además, los pacientes T3/T4 y afectación ganglionar (N+) deberían ser candidatos a un tratamiento neoadyuvante 17.
La metástasis en los ganglios linfáticos es un factor pronóstico, de tal forma que la incidencia publicada según estadio es: 0-2,5% en T1a, 5-16% en T1b, 9-30% enT2, 39-72% en T3 y 67-80% en T4. Sin embargo, no hay consenso en relación a la extensión de la linfadenectomía que debe acompañar a una colecistectomía radical, aunque sí es reconocida su importancia tanto en la supervivencia como en el estadiaje, ya que permite diferenciar entre una linfadenectomía estándar (confinada al ligamento hepatoduodenal) y una extendida (tronco celiaco, espacio interaorto-cava, etc.), habiéndose demostrado una mayor supervivencia con esta última 24,25. En nuestra serie, la linfadenectomía regional se realizó en todos los pacientes que se sometieron a una colecistectomía extendida. Además, hemos observado que los pacientes sin afectación ganglionar (N0) presentan mayor supervivencia (p < 0,05) que los pacientes con afectación ganglionar (N+), siendo necesario analizar un mínimo de 4-5 ganglios para poder afirmar que no hay afectación ganglionar 26.
En cuanto a la resección de vía biliar, se desconoce su valor pronóstico salvo que la indicación sea clara, como en casos de infiltración tumoral del conducto cístico o del hepatocolédoco sin metástasis a distancia 27.
Sobre la quimioterapia adyuvante en los tumores resecados hay pocos estudios experimentales. En uno de los estudios (clínico y aleatorizado) disponibles, actualmente en fase III, el ABC-02 (cisplatino + gemcitabina vs cisplatino solo) ha demostrado un beneficio para tumores avanzados de vía biliar o metastásicos 28. Incluso en los pacientes con estadio T3/T4, afectación ganglionar y una resección tipo R1, la adyuvancia ha demostrado mejorar la supervivencia de estos pacientes 29.
Por otro lado, la radioterapia también está teniendo relevancia ya que se ha observado que reduce de forma significativa la tasa de recurrencia local y aumenta la supervivencia a corto plazo 30. En nuestra serie, en 30 pacientes se administró tratamiento adyuvante y en cinco pacientes se asoció la radioterapia.
Un sesgo importante del estudio es su naturaleza retrospectiva, que limitó la recogida y el análisis de los datos. Sin embargo, creemos que esta revisión puede contribuir al manejo de los pacientes con esta patología.
En conclusión, el cáncer de vesícula biliar es una patología infrecuente, que puede ser diagnosticado de forma incidental tras el análisis anátomo-patológico después de una colecistectomía. En todos los pacientes se debe plantear el tratamiento quirúrgico con resección tumoral completa (R0), siempre y cuando la situación clínica del paciente lo permita. Por tanto, el tratamiento debe ser individualizado en cada paciente.











 texto en
texto en