INTRODUCCIÓN
El reemplazo total primario de rodilla (RTPR) es un procedimiento cada vez más frecuente para el tratamiento de enfermedad articular degenerativa, en su mayoría de tipo osteoartritis, caracterizada por dolor, limitación funcional y afectación en la calidad de vida principalmente en población mayor de 65 años 1,2. Según Inacio y cols., quienes realizaron una proyección sobre la incidencia de RTPR basada en datos epidemiológicos poblacionales en los Estados Unidos, se prevé un aumento en el número de esta de aproximadamente un 143 % para 2050, en comparación con el año 2012 3, acorde con el proceso de envejecimiento de la sociedad.
Ante este aumento en la realización de RTPR, y siendo el dolor y la incapacidad los principales síntomas para su indicación, se han canalizado esfuerzos hacia lograr un adecuado control analgésico con una rápida recuperación, maximizando la efectividad y costo-eficiencia de la cirugía 4. Asimismo, es probable la disminución de dolor crónico postoperatorio cuando el dolor agudo después de la cirugía es menos intenso, siendo este un beneficio adicional 5. Usualmente el dolor postoperatorio después de un RTPR es de moderado a intenso 6 y la analgesia multimodal es el estándar de manejo 7. Su objetivo es reducir el uso de opioides y secundariamente sus efectos adversos, como el estado mental alterado, la somnolencia y la depresión respiratoria 8.
Los bloqueos de nervios periféricos guiados por ultrasonografía se han posicionado como medidas seguras y efectivas en el control del dolor postoperatorio, como parte de estrategias de analgesia multimodal 9. En nuestra institución el uso de técnicas combinadas de anestesia regional con catéter perineural femoral y bloqueo de nervio ciático (CPF + BNC) guiados por ultrasonografía se asoció con menor incidencia de dolor moderado a intenso durante las primeras 48 horas postoperatorias 10, por lo que se consolidó como el manejo analgésico estándar para esta población quirúrgica. De forma adversa, el bloqueo de nervio femoral continuo mediante catéter perineural genera debilidad muscular del cuádriceps 11, por lo que algunos autores lo consideran un factor de riesgo independiente para caídas durante el periodo de recuperación 12. Adicionalmente, el bloqueo del nervio ciático, aunque útil para el control analgésico durante las primeras 24 horas 13, es aún controvertido debido al bloqueo motor concomitante de la pierna y el pie, funcionalidad que es importante para la rehabilitación temprana del paciente 14,15,16.
Estudios anatómicos recientes han dilucidado los detalles de la inervación sensitiva de la rodilla 17,18,19, lo que ha llevado a la implementación de procedimientos de anestesia regional más localizada del tipo bloqueo de canal de aductores e infiltración de anestésico local periarticular, que no involucran la inervación motora del músculo cuádriceps y tienen una aparente igual efectividad analgésica 20,21,22. Se ha visto con su uso alguna mejoría en el cumplimiento de los objetivos de rehabilitación 23,24, sumado a la disminución del riesgo de caídas 25, por lo que mejora la seguridad en el cuidado del paciente y se logra una reincorporación temprana a su cotidianidad. Asimismo, al comparar esta última combinación con técnicas de bloqueo nervioso femoral y ciático más proximales, se demostró mejor desempeño en la marcha durante el primer día postoperatorio, con mejor control analgésico en el contexto de un esquema oral de analgesia multimodal establecido 26.
Por consiguiente, durante el año 2018 se diseñó e implementó en nuestra institución un plan de manejo analgésico multimodal para pacientes llevados a RTPR, el cual incluyó la combinación de infiltración de anestésico local periarticular (IAL) con el bloqueo del canal de aductores guiado por ultrasonografía (BCA), teniendo en cuenta que su combinación presenta mejores resultados que su uso de forma aislada 27. Para evaluar el nuevo protocolo analgésico implementado se compararon retrospectivamente el dolor en reposo y en movimiento durante las primeras 48 horas postoperatorias frente a un grupo similar de pacientes a los que se les realizó RTPR durante el año 2017 y que recibieron dentro de su manejo analgésico postoperatorio infusión continua de anestésico local a través de un catéter perineural femoral (CPF) asociada al bloqueo de nervio ciático en dosis única (BNC), guiados ambos por ultrasonografía. El cumplimiento de las metas de rehabilitación física, evaluado según el esquema institucional, se consideró un objetivo secundario a comparar, pensado como una variable dependiente del adecuado control analgésico.
MATERIALES Y MÉTODOS
Estudio observacional ambispectivo de cohortes no aleatorizado, realizado en un centro de salud de alta complejidad del suroccidente colombiano. El grupo de pacientes de referencia para realizar la comparación retrospectiva contiene aquellos a los que se les realizó RTPR durante el año 2017 y que recibieron, dentro de su manejo analgésico, catéter femoral perineural con infusión continua de anestésico local durante las primeras 48 horas postoperatorias más bloqueo de nervio ciático dosis única (grupo CPF + BNC). El esquema analgésico intra y postoperatorio fue determinado por el grupo quirúrgico de forma no estandarizada, donde se incluyó el uso de antinflamatorios no esteroides (AINE) y opioides fuertes de rescate en la unidad de cuidado postanestésico (UCPA) y durante la hospitalización subsecuente. El uso de ketamina en el postoperatorio se usó como estrategia de rescate en UCPA en caso de no mejoría después de una titulación adecuada de opioide fuerte según el protocolo de analgesia institucional.
Durante el año 2018 se implementó un protocolo de analgesia multimodal para la evaluación prospectiva de su impacto en el manejo del dolor postoperatorio en pacientes con RTPR que incluyó el uso de bloqueo de canal de aductores dosis única asociado a infiltración de anestésico local periarticular intraoperatoria (grupo IAL + BCA) más un esquema de analgesia multimodal estandarizado durante la fase pre, intra, y postoperatoria, detallado en la Tabla 1.
Los datos poblacionales y clínicos de los pacientes se extrajeron de las historias clínicas incluyendo el registro anestésico y las notas de enfermería respectivas para cada sitio de estancia hospitalaria. Los datos poblacionales incluyeron edad, sexo, índice de masa corporal (IMC), diagnóstico, antecedentes personales (que inluyó presencia de comorbilidades), uso regular de analgésicos orales, otros fármacos neuromoduladores o moduladores de ánimo y escala de Oxford (evalúa severidad de alteración funcional secundario a enfermedad articular) 28. Dentro de los datos clínicos se midió dolor postoperatorio en reposo en UCPA, en hospitalización a las 24 y 48 horas y en movimiento durante la terapia física a las 48 horas como objetivo primario. El uso de opioides intravenosos y número de dosis de rescate, presencia de náuseas y vómitos postoperatorios (NVPO) durante la hospitalización y el cumplimiento de las metas de rehabilitación física a las 48 horas fueron objetivos secundarios.
Para la valoración del dolor se utilizó la escala verbal numérica (EVN), con puntuaciones de 0 a 10 dependiendo de la intensidad del dolor referido. Se consideró dolor leve de 1 a 3, dolor moderado de 4 a 6 y dolor intenso de 7 a 10. Lo anterior fue evaluado por la clínica de dolor agudo en el seguimiento diario del paciente hospitalizado, con dependencia directa del servicio de anestesiología, que además valoró la realización de actividades básicas de recuperación y la presencia de efectos adversos.
Por otro lado, las metas de rehabilitación temprana para pacientes sometidos a RTPR se encuentran descritas en la guía institucional, realizada por el servicio de fisiatría y fisioterapia. Para la valoración del cumplimiento de metas se definieron ejercicios para el primer y el segundo día postoperatorio. Los ejercicios del primer día se realizaron en cama con la ayuda del acompañante si el paciente así lo requería, e incluyeron movilización de los tobillos, flexionar la rodilla según tolerancia de dolor, elevación del miembro inferior operado, separación de los miembros inferiores y contracción activa de cuádriceps y glúteos. Los ejercicios del segundo día se realizaron de pie con ayuda de un caminador y bajo supervisión, e incluyeron abducción y extensión activa del miembro inferior operado. El objetivo final de la terapia física fue lograr la deambulación asistida con caminador por el pasillo. El grado de cumplimiento se valoró en un porcentaje del 0 % al 100 % (Tabla 2) según las metas alcanzadas.
Para su comparación, se realizó una revisión retrospectiva de los datos mencionados previamente en aquellos pacientes a los que se les realizó RTPR durante el año 2017 y que recibieron dentro de su manejo analgésico el CPF + BNC.
La información fue registrada en una base de datos en formato electrónico con acceso restringido. Se compararon entre los grupos la mediana de valoración de dolor en los diferentes momentos de la medición del objetivo primario. Adicionalmente, se compararon las proporciones de pacientes con dolor leve, moderado o severo, entendiendo como objetivo analgésico ideal presentar dolor leve durante el seguimiento, tanto en reposo como en movimiento. Las proporciones de pacientes que presentaron rescates de opioide parenteral, y la presencia de efectos secundarios durante el total del tiempo de seguimiento, fueron también desenlaces secundarios comparados. Respecto a las metas de rehabilitación física, en conjunto con el grupo de fisiatría y fisioterapia, se consideró como objetivo ideal el cumplimiento de más del 80 % de las metas establecidas, es decir, la deambulación asistida en la habitación de al menos 3 metros. Se compararon entre los grupos las proporciones de pacientes que lograron este objetivo, y se realizó un análisis diferencial según otras variables clínicas que pudiesen influenciar su desempeño en el proceso de rehabilitación, tales como presencia de dolor moderado a severo, sexo, edad e IMC.
Ambos procesos se realizaron dentro de los principios éticos propuestos en la declaración de Helsinki. Según la Resolución 008430 del Ministerio de Salud Colombiano, este estudio es una investigación sin riesgo, por lo que se solicitó al Comité de Ética Institucional la exención del consentimiento informado. Por medio del Acta número 20 de 4 de octubre de 2017, el Comité de Ética en Investigación Biomédica dio su aprobación al presente estudio (protocolo número 1189).
Análisis estadístico
Se utilizó estadística descriptiva. La distribución de las variables cuantitativas se calculó con la prueba de Shapiro-Wilk. Los datos con distribución normal se representaron con promedio y desviación estándar, mientras que los datos con distribución que no cumplió criterios de normalidad se describieron con mediana y rango intercuartílico. Por su parte, las variables cualitativas se presentan con frecuencias absolutas y porcentajes.
La comparación de las variables cuantitativas se realizó con la prueba t de Student (variables con distribución normal) o la prueba U de Mann-Whitney (variables con distribución no normal). Para las variables cualitativas se utilizó la prueba (² o la prueba exacta de Fisher, según la frecuencia esperada menor a 5. Se manejó un nivel de significancia del 5 %.
RESULTADOS
Durante el periodo analizado, 120 pacientes fueron llevados a RTPR, sin embargo 8 pacientes fueron excluidos por pérdida de información.
Se analizaron un total de 112 pacientes, de los cuales 67 recibieron analgesia con IAL + BCA y 45 con CPF + BNC. Los grupos fueron comparables en edad, sexo e IMC. En contraste, se identificaron diferencias en antecedentes personales de diabetes mellitus (p = 0,011), uso regular de antiinflamatorios no esteroideos (AINE) (p < 0,01) y uso regular de opioides (p = 0,026) (Tabla 3).
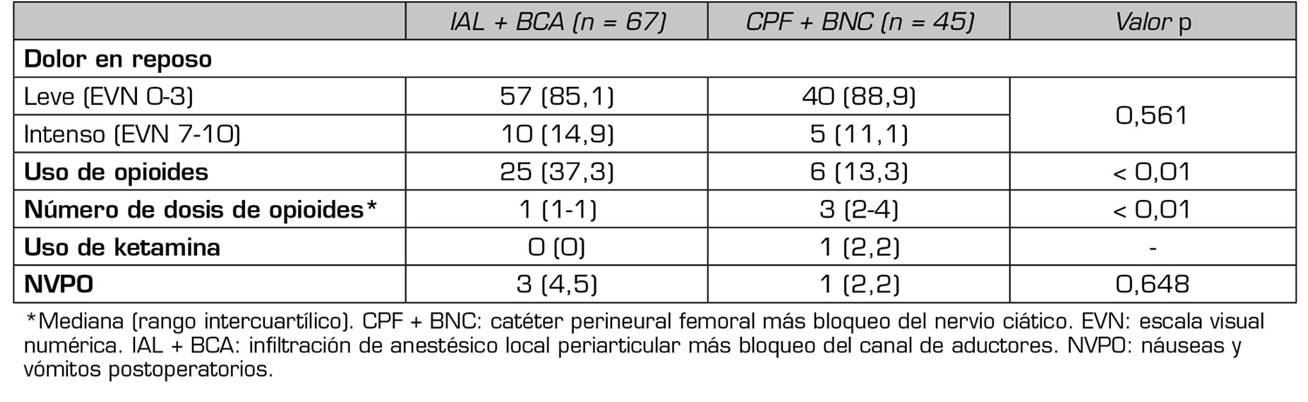
En laTabla 4 se exponen las condiciones clínicas de los pacientes durante su estancia en la UCPA. Se encontró similitud entre los grupos respecto a intensidad del dolor, requerimiento de ketamina y presencia de NVPO. La proporción de pacientes que usaron opioides fue mayor en el grupo con IAL + BCA (25 [37,3 %] vs. CPF + BNC 6 [13,3 %]; p < 0,01); sin embargo, la mediana del número de dosis requeridas de opioides por paciente fue mayor en el grupo con CPF + BNC (3 [2-4] vs. IAL + BCA: 1 [1-1]; p < 0,01).
Durante la hospitalización en planta, la mediana del dolor en reposo en el primer y segundo día postoperatorio fue 2/10 para ambos grupos, con valor p = 0,25 y p = 0,463 respectivamente. El promedio del dolor en movimiento en el segundo día postoperatorio fue 5/10 para los pacientes con IAL + BCA y 4/10 para los pacientes con CPF + BNC, p = 0,073. Respecto al uso de opioides, la proporción fue mayor en el grupo con IAL + BCA (53 [79,1 %] vs. CPF + BNC 23 [51,1 %]; p < 0,01), al igual que el número de dosis de rescate con opiodes con IAL + BCA (2 [±1] vs. CPF + BNC 1 [±1]; p < 0,01). No hubo diferencia estadísticamente significativa en la proporción de pacientes con NVPO (Tabla 5).
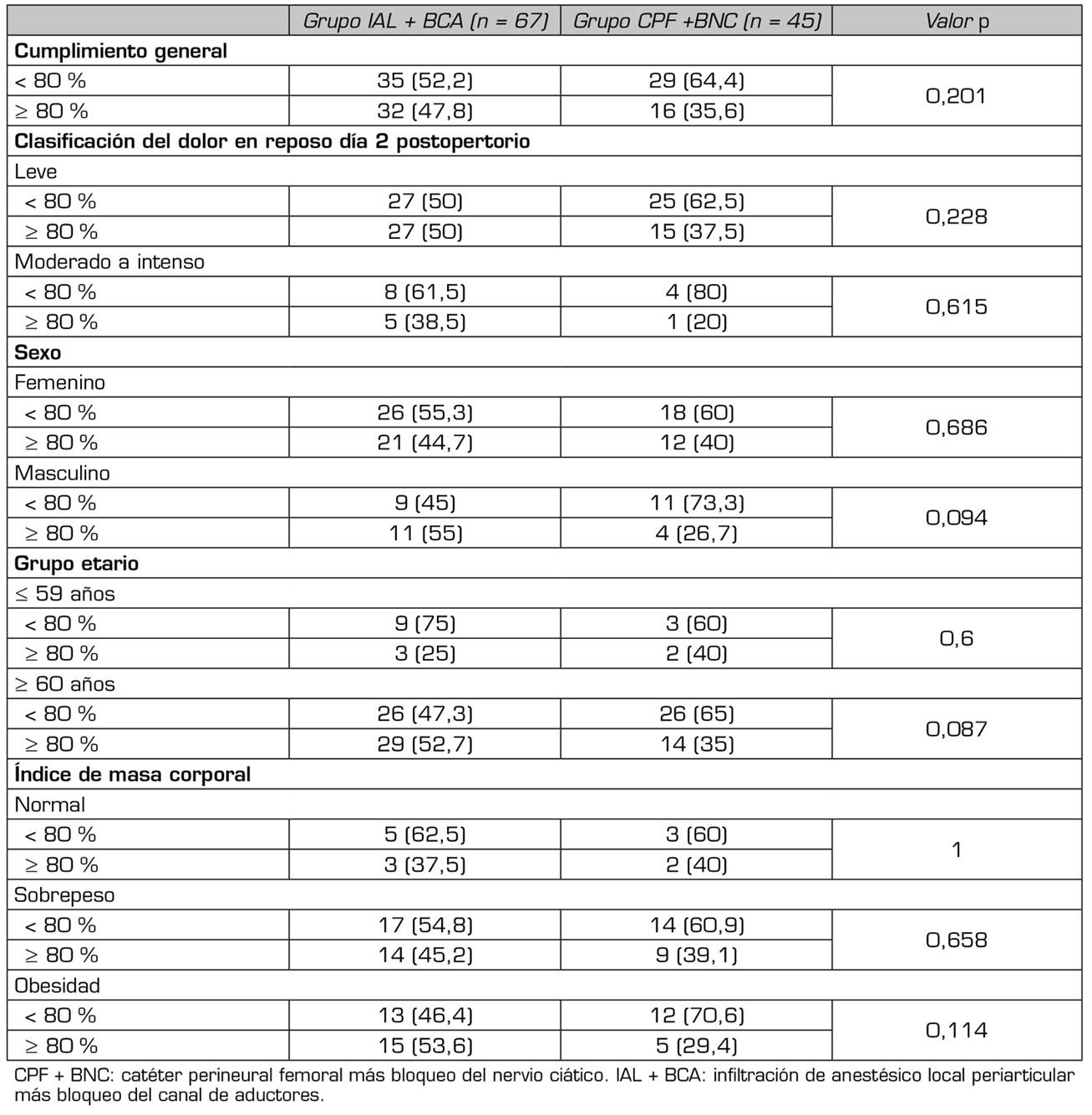
En lo referente al cumplimiento de las metas de rehabilitación física, en ambos grupos se tiene una proporción similar de pacientes con cumplimiento del 80 % o más de la terapia (p = 0,201). Este mismo comportamiento se observó al estratificar por sexo, edad, IMC y dolor en reposo a las 48 horas (Tabla 6).
DISCUSIÓN
En este trabajo se hace una comparación de dos estrategias analgésicas para el manejo del dolor postoperatorio en pacientes a quienes se les realizó RTPR. Se evidenció que la respuesta analgésica al esquema multimodal establecido en el grupo IAL + BCA es similar al grupo CPF + BNC al no encontrarse diferencias significativas en la evaluación del dolor en reposo ni en movimiento durante su estancia en UCPA, y durante las primeras 48 horas de hospitalización postquirúrgica. Estos hallazgos son acordes a estudios previos similares 25,29. Sin embargo, los pacientes del grupo de IAL + BCA requirieron mayor uso de opioide intravenoso en hospitalización, aunque no es un factor comparable al no estar incluido en el plan de manejo de forma predefinida en el grupo CPF + BNC. De forma similar, en UCPA fueron más pacientes los que requirieron opioides de rescate en el grupo de IAL+BCA, hallazgo similar a los encontrados en otros estudios 21.
En términos generales los grupos estudiados fueron equivalentes y comparables respecto a las características demográficas y clínicas. Se encontró diferencia estadísticamente significativa en el antecedente de diabetes mellitus en el grupo de IAL + BCA; sin embargo, la relación causal con el desenlace de interés no se considera significativa 30. Asimismo, se encontró mayor uso regular preoperatorio de AINE y opioides en este grupo, aunque podría resultar secundario a un sesgo de información ante la diferencia en la obtención de la misma entre los grupos, la cual fue prospectiva en el grupo de los pacientes sometidos a IAL + BCA y retrospectiva de las historias clínicas en el grupo de control.
Se confirma, acorde con estudios previos 25,29, que ambas estrategias analgésicas son equivalentes, pues no hay diferencias significativas entre los grupos en la evaluación del dolor en reposo ni en movimiento, con un perfil similar de efectos adversos. Los pacientes del grupo de IAL + BCA requirieron mayor uso de opioides intravenosos en hospitalización, aunque no es un factor comparable al no estar incluido en el plan de manejo de forma predefinida en el grupo control, como sí lo estuvo en el protocolo aplicado en el grupo de intervención. De forma similar, en la UCPA fueron más pacientes los que requirieron opioides de rescate en el grupo de IAL + BCA, hallazgo similar a los encontrados en otros estudios 21).
Al evaluar el cumplimiento de los objetivos en las metas de rehabilitación a las 48 horas, se encontró que no hubo diferencia a favor de ningún grupo, contradictoriamente a la naturaleza de la intervención, que promueve el mantenimiento de la fuerza del músculo cuádriceps 31, lo que pudiera reflejarse en un mejor desempeño durante la deambulación como objetivo final de la rehabilitación. En diversos estudios el rango de movimiento, la fuerza del músculo cuádriceps y la habilidad en la movilización y deambulación son mayores en las primeras 24 horas a favor del BCA frente al bloqueo del nervio femoral (BNF) 25,32,33. Debido a que nuestras metas de rehabilitación fueron medidas a las 48 horas, los hallazgos en el presente estudio no son comparables con la información previa. Es posible que con el paso del tiempo, una vez finalizado el efecto del anestésico local del BCA posterior a las primeras 24 horas, el dolor reincidente de intensidad moderada durante la movilización limite el cumplimiento de los objetivos de rehabilitación. Esta teoría se soporta en el estudio realizado por Macrinici y cols. 34, en el cual se evaluaron dos grupos de pacientes que recibieron uno BNF y el otro BCA, para el manejo de dolor posterior a la realización de RTPR; en este segundo grupo se identificó una disminución progresiva del porcentaje de fuerza preservada en el cuádriceps tras el BCA a medida que la intensidad de dolor iba aumentando, lo que posiblemente explica por qué a las 48 horas no hubo diferencia en la prueba Timed Up and Go como medida objetiva de la capacidad para la deambulación.
Aunque hay datos recientes que sugieren que el postergar la infusión continua de anestésico local a través de un catéter en el canal de aductores por 48 horas no representa ventajas en la prevención del dolor postoperatorio intenso comparado con el BCA en dosis única preoperatoria, sí hay una mayor proporción de pacientes con dolor leve y moderado 35. Otros datos muestran que aunque el BNF y el BCA continuos son equivalentes en cuanto a control analgésico y consumo de opioides durante las primeras 48 horas, los pacientes con BCA continuo lograron realizar la prueba Timed Up and Go y mínimo 30 metros de marcha más tempranamente de forma significativa (25 vs. 42 horas) 36, sin que eso signifique un alta más temprana al tener los mismos requerimientos de opioides fuertes intravenosos.
Confirmamos con este estudio que en nuestra práctica clínica el uso de protocolos de analgesia multimodal con técnicas sencillas de anestesia regional, como lo es el BCA dosis única más IAL periarticular, permite un control adecuado del dolor en reposo durante las primeras 48 horas, equivalente al uso de técnicas avanzadas como lo son el CPF y el BNC proximal que requieren para su realización anestesiólogos con mayor experticia y el uso de instrumentos más especializados 37. Aunque los datos no son concluyentes, hay una tendencia a un mayor consumo y requerimiento de opioides adicionales durante el periodo postoperatorio mediato en el grupo BCA + IAL, sin que esto signifique mayor incidencia de efectos secundarios. Dada la simplicidad y equivalencia analgésica puede facilitarse su aplicación de forma universal como parte de guías clínicas estandarizadas.
Es importante resaltar que el dolor postoperatorio en movimiento a las 48 horas fue moderado (EVN 4-6) en aproximadamente la mitad de la población en ambos grupos, el cual puede ser un factor determinante en el incumplimiento de las metas de rehabilitación postoperatoria propuestas, lo que pudiese orientar hacia la optimización de los esquemas de analgesia multimodal con opciones tales como la inclusión de opioides de liberación prolongada 38 o neuromoduladores tipo duloxetina o pregabalina que, aunque controvertidos, han mostrado ser útiles en algunos esquemas evaluados 39,40, en particular al considerar algunos hallazgos experimentales que evidencian sensibilización central en pacientes con dolor severo por osteoartrosis por una menor tolerancia a la presión y temperatura extremos, al compararse con controles sanos y pacientes con osteoartrosis con dolor no severo. La sensibilización central, en parte causada por la alteración de los sistemas de control descendente generados por la presencia de dolor crónico, se ha identificado como causa de la hiperalgesia presente en los tejidos circundantes a la articulación de la rodilla en pacientes con osteoartritis 41. Adicionalmente, el consumo previo de opioides, aun a bajas dosis, en pacientes con patologías osteoarticulares crónicas, se ha relacionado con la presencia de hiperalgesia y un mayor consumo de opioides en el periodo postoperatorio 42. Es posible que la identificación de pacientes con sensibilización central antes del procedimiento pueda orientar el uso de neuromoduladores y disminuir la hiperalgesia postoperatoria, siendo este un posible campo de investigación futura.
A pesar de ser un estudio observacional, no aleatorizado, con posibilidad de sesgos en su desarrollo que pueden limitar la validez interna de los resultados, este estudio se desarrolla en una población representativa y cada vez más frecuente de pacientes susceptibles de RTPR. A partir de este estudio se establece la necesidad de identificar las posibles estrategias que fomenten la prolongación de la analgesia después de 24 horas postoperatorias, con menor compromiso motor y mejor desempeño en las actividades de rehabilitación.