INTRODUCCIÓN
La atención hospitalaria de las personas sin hogar (PSH) es un área poco investigada en España1. Las condiciones de vida derivadas de la falta de vivienda digna, segura y estable, repercuten negativamente tanto en su morbilidad como en su mortalidad2,3. La vivienda es un determinante social de salud4 y un derecho reconocido en la Constitución Española, sin embargo un gran número de personas padecen dificultades económicas para adquirirla o conservarla a consecuencia de la crisis financiera de España5.
La falta de consenso internacional sobre la definición de PSH explica las diferencias observadas en los estudios cuantitativos sobre la situación de las PSH6. La "Clasificación ETHOS" (7 de PSH incluye no solo a las personas "sin techo" y "sin vivienda", sino también a las que tienen una "vivienda insegura" o "inadecuada". Los dos estudios de PSH realizados por el Instituto Nacional de Estadística en España en 2005 y 20128 utilizaron una metodología que representa principalmente a las personas "sin techo" y "sin vivienda". Según los resultados de 2012, en España había un total de 22.938 PSH (5 por cada 10.000 habitantes), de las que el 80,3% eran hombres y el 76,8% tenía una edad comprendida entre 30 y 64 años. A pesar de que estas características concuerdan con las otros países6, la cifra es muy inferior a la de Francia9, Canadá10 o Estados Unidos11. Según afirman organizaciones que trabajan para estas personas12, aplicar una definición más amplia de PSH duplicaría su número.
No tener hogar predispone a enfermar y morir prematuramente13. La edad media a la que se producen los fallecimientos de las PSH de otros países se sitúa entre los 40 y 48 años14-18. Las principales causas de mortalidad son las relacionadas con el consumo de drogas, enfermedad mental, traumatismos y suicidios. Esta última causa de muerte es entre 3,5 y 7 veces más frecuente en las PSH14,19. Las enfermedades cardiovasculares, neoplasias relacionadas con el consumo de alcohol y tabaco y las enfermedades infecciosas también son frecuentes causas de muerte14,20. En cuanto a la morbilidad, la enfermedad mental tiene una prevalencia del 50-60% en PSH no hospitalizadas1,17,21,22 y del 22-37% en las hospitalizadas21,23,24. Los trastornos mentales más frecuentes son los psicóticos (en especial, la esquizofrenia), los afectivos, los de la personalidad y los producidos por el consumo de drogas25. En las PSH es frecuente la asociación de enfermedad física, enfermedad mental y consumo de drogas, lo cual condiciona una peor evolución médica y social26-29. Las enfermedades crónicas también son frecuentes entre las PSH, a pesar de la tendencia al infradiagnóstico24,27,29,30. Mención especial merecen las lesiones producidas por agresiones violentas. Según el informe Hatento31 (España, 2015), una de cada cinco PSH refería haber sufrido alguna agresión física.
En cuanto a la atención hospitalaria, las PSH utilizan entre 5 y 7 veces más los servicios de urgencias hospitalarios que las personas con hogar (PCH), reingresan con mayor frecuencia (40%)21, tienen mayor estancia hospitalaria (entre 2 y 3 veces superior) y mayor coste de hospitalización (hasta 4 veces más) que las PCH14,23,24,26,27,29,30,32,33. Aproximadamente el 70% de sus ingresos hospitalarios suelen proceder de los servicios de urgencias (en el caso de PCH es el 50%)23,27. Las barreras de accesibilidad al sistema sanitario de las PSH (burocráticas, financieras o sociales) podrían justificar esa situación. Casi el 20% de las PSH carece de tarjeta sanitaria en España8. Además, algunos estudios han demostrado la existencia de estigmatización o trato discriminatorio percibido por las PSH ingresadas34.
A pesar de la situación de vulnerabilidad de la vivienda que existe en España desde el inicio de la crisis financiera, no existen suficientes estudios nacionales basados en datos médicos objetivos que permitan conocer las necesidades de salud y la asistencia hospitalaria de las PSH.
El objetivo de este estudio fue analizar el efecto de la carencia de hogar en las características de los ingresos hospitalarios de los dos hospitales públicos con mayor actividad asistencial de la ciudad de Sevilla.
MATERIAL Y MÉTODOS
Estudio observacional de 103.802 hospitalizaciones pertenecientes a 71.756 personas ingresadas en los Hospitales Virgen del Rocío (HUVR) y Macarena (HUVM) durante los años 2013 y 2014. Se elaboraron dos unidades de análisis: "episodios de hospitalización" y "personas hospitalizadas". Con ello se evitó la pérdida de información al incluir todas las hospitalizaciones en el análisis bivariante, se evitaron duplicidades en las variables socio-demográficas y se permitió preservar la independencia de las observaciones en el análisis multivariante del estudio. Se incluyeron en la unidad "episodios de hospitalización" aquellos cuyo informe de alta fue emitido entre las fechas 01/01/2013 y 31/12/2014 (n=174.601). Tras aplicar los criterios de exclusión detallados en la Figura 1, el número de episodios resultante fue de 103.802. En la unidad "personas hospitalizadas" se incluyó a aquellas a las que correspondieron los episodios de alta de la unidad anterior. Para ello se asignó a la misma persona todos los episodios de ingreso que tenían el mismo número único de historia de salud de Andalucía. En el caso de que una persona tuviera más de un episodio de ingreso, se eligió aquel cuya fecha de alta fue más próxima al 31/12/2014.
La fuente de información utilizada fue el Conjunto Mínimo Básico de Datos al alta (CMBD) de ambos hospitales. En las dos unidades de análisis, la definición de personas o episodios de hospitalización pertenecientes a PSH se realizó mediante la identificación del código V60.0 de la CIE-9-MC35 (falta de alojamiento) en uno de los 15 diagnósticos registrados en el CMBD. El código V60.1 (alojamiento inadecuado) no se utilizó por su escasa frecuencia de utilización (presente sólo en 17 hospitalizaciones del total).
Las variables independientes del estudio fueron hogar, edad y sexo. Y las variables dependientes: reingreso, tipo de ingreso, año de ingreso, estacionalidad, hospital, servicio hospitalario, grupo de enfermedad del diagnóstico principal, diagnóstico principal (motivo de ingreso), diagnósticos secundarios (comorbilidad), estancia hospitalaria y circunstancias del alta. La variable "grupo de enfermedad" se creó a partir de la variable "diagnóstico principal" en función de las agrupaciones de enfermedades que realiza CIE-9-MC.
La unidad de "episodios de hospitalización" se utilizó en el análisis bivariante de las características clínico-sanitarias en función de la variable hogar. La unidad "personas hospitalizadas" se empleó para analizar las características socio-demográficas, los diagnósticos principales y secundarios. La estancia hospitalaria fue analizada en ambas unidades para determinar posibles diferencias. Para el análisis de los diagnósticos principales y secundarios se seleccionaron los códigos de las enfermedades más frecuentemente identificadas en cada una de las variables de las PSH y se contrastaron con su presencia en las PCH. El análisis estadístico se realizó con el programa R (i386 3.1.2). Para variables cualitativas se utilizó el test χ2 (test de Fisher en el caso de obtener observaciones esperadas menores de 5) y para las cuantitativas ("edad" y "estancia hospitalaria") la t-Student para muestras independientes con varianzas desiguales. Para analizar los diagnósticos principales y secundarios se emplearon análisis multivariantes utilizando modelos de regresión logística binomiales simples y ajustados por las variables "edad" y "sexo". El nivel de significación estadística se fijó en el valor de p<0,05 y los intervalos de confianza (IC) del cálculo de la odds ratio OR cruda (ORc) y ajustada (ORa), en el 95%.
RESULTADOS
De las personas ingresadas 98 (0,14%) fueron PSH y 163 (0,16%) de los episodios de hospitalización. El 31,6% de las PSH y el 25,8% de las PCH ingresaron en más de una ocasión (p=0,183). El 76,5% de las PSH y el 52,4% de las PCH fueron hombres (p<0,001). La edad media al ingreso de las PSH fue de 47,97 años y la de las PCH de 55,56 años (p<0,001) (Tabla 1).
Tabla 1 Edad de ingreso de las personas con y sin hogar hospitalizadas (global y por sexos) y edad de defunción hospitalaria en los episodios de hospitalización

De los 163 episodios de ingreso de las PSH 150 (92,0%) tuvieron carácter urgente y 13 (8,0%) fueron programados, lo cual contrasta con la proporción de ingresos urgentes de PCH (50,4%; p<0,001) (Tabla 2). No hubo diferencias estadísticamente significativas en la mortalidad intrahospitalaria de ambos grupos (p=0,725). Sin embargo, las PSH fallecieron de 23 a 24 años antes que las PCH (p=0,009), Tabla 1. El 10,0% de los ingresos en personas sin hogar terminaron en altas voluntarias o fuga frente al 0,3% que hubo en personas con hogar (p<0,001).
Los motivos de ingreso clasificados por grupos de enfermedades fueron diferentes en frecuencia de aparición entre las PSH y las PCH (p<0,001). En las personas sin hogar predominaron las enfermedades mentales (27,0%), las infecciosas (19,6%) y las respiratorias (18,4%). Y en las personas con hogar las enfermedades del sistema circulatorio (17,8%), las oncológicas (17,1%) y las digestivas (13,9%) (Figura 2). Los servicios hospitalarios con mayor número de hospitalizaciones en las personas sin hogar fueron Medicina Interna (36,2%), la Unidad de Enfermedades Infecciosas (23,9%) y Salud Mental (23,3%). Y para las personas con hogar, Medicina Interna (14,5%), Cirugía General-Digestiva (12,5%) y Traumatología (11,0%).
El diagnóstico principal más frecuente de las personas sin hogar fue "operación/intervención esofágica" (ORa=44,9; IC95%= 20,4-87,9), los trastornos de la personalidad (ORa=16,4; IC95%=6,8-34,0), la hepatopatía alcohólica (ORa=9,0; IC95%=2,7-21,9) y la esquizofrenia paranoide (ORa=8,5; IC95%=1,4-27,6) (Tabla 3). En cuanto al análisis de los diagnósticos secundarios de las personas sin hogar, la enfermedad mental fue la comorbilidad más frecuente (83,7% PSH vs 30,2% PCH; p<0,001). Las personas sin hogar tienen 11,7 veces más probabilidades de presentar ideas suicidas que las PCH (ORa= 11,7; IC95%= 4,5-24,9) (Tabla 4).
Tabla 3 Diagnósticos principales más frecuentes entre las personas hospitalizadas sin hogar comparados con las que tienen hogar

Tabla 4 Diagnósticos secundarios más frecuentes entre las personas hospitalizadas sin hogar comparados con las que tienen hogar

El 77,6% de las personas sin hogar y el 21,0% de las personas con hogar consumía alcohol, tabaco, opiáceos, cannabis o cocaína (p<0,001). El consumo de tabaco fue el más frecuente en ambos grupos, siendo mayor entre las personas sin hogar (ORa=3,3; IC95%=2,2-4,9). El consumo del resto de sustancias también se identificó con mayor frecuencia en las personas sin hogar: alcohol (ORa=9,6; IC95%=5,9-15,1), opioides (ORa=16,2; IC95%=8,3-29,2), cocaína (ORa=12,1; IC95%=5,9-22,4) y cannabis (ORa=6,5; IC95%=2,8-13,1). La asociación entre enfermedad mental y consumo de drogas, alcohol y tabaco fue 10,6 veces más frecuente en las PSH (ORa=10,6; IC95%= 6,4-18,8) mientras que la asociación de estas dos condiciones junto con alguna enfermedad física se produjo 7,8 veces con mayor frecuencia que en las PCH (ORa=7,8; IC95%= 5,0-12,5).
En el análisis de las enfermedades infecciosas como comorbilidad en las personas sin hogar destacó la infección o enfermedad por tuberculosis (ORa=39,8; IC95%=15,1-86,6). El 13,3% de las personas sin hogar presentó algún tipo de déficit nutricional y el 17,3% algún tipo de anemia, siendo ambas diferencias estadísticamente con respecto a las personas con hogar (Tabla 4). La comorbilidad de las enfermedades con tendencia a la cronicidad fue más frecuente en las personas con hogar en los casos de enfermedad hipertensiva (10,2% PSH vs 36,0% PCH), dislipemias (3,1% PSH vs 22,1% PCH) y de cardiopatía isquémica (3,1% PSH vs 10,5% PCH). Sin embargo, la hepatopatía alcohólica fue más frecuente entre las PSH (13,3% PSH vs 1,6% PCH; p<0,001). Para el resto de diagnósticos secundarios, las diferencias no fueron estadísticamente significativas.
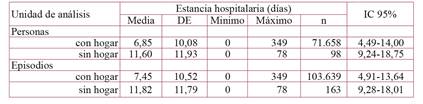
La estancia hospitalaria no presentó diferencias destacables al estudiarla con las dos unidades de análisis. Las personas sin hogar ingresadas tuvieron una estancia media de 4,8 días mayor a la de las personas con hogar (p<0,001), siendo esta diferencia de 4,4 días cuando se analizó con la unidad de análisis de episodios de ingreso (p<0,001) (Tabla 5).
DISCUSIÓN
Las características de los ingresos hospitalarios de las personas sin hogar son distintas a los de las personas con hogar en los dos hospitales principales de Sevilla. Si bien, no existen suficientes estudios en España para poder comparar estos resultados, investigaciones realizadas en otros países son concordantes27,29,30,33.
Las características demográficas de las personas sin hogar ingresadas coinciden con las publicadas8. Ingresan siendo 7,59 años más jóvenes que las personas con hogar. Esta diferencia podría estar infravalorada por haber excluido a pacientes mayores de 80 años, lo cual afectó solo al grupo de personas con hogar. La diferencia de edad media de ingreso de las mujeres sin hogar con respecto a las mujeres con hogar es casi el doble que la que se da en los hombres. Las condiciones de vida desfavorables y la menor asistencia sanitaria continuada de estas personas podrían explicar las necesidades de atención hospitalaria a edades más tempranas que las personas con hogar, en especial en el caso de las mujeres. Ello también podría justificar el predominio del carácter urgente de las hospitalizaciones de las personas sin hogar hallado, mayor al obtenido en otros estudios (70%)21,23,27.
La distribución temporal de los episodios de hospitalización fue similar. No así la distribución por hospitales, siendo el HUVM el hospital con mayor número de hospitalizaciones de personas sin hogar debido a que se encuentra más próximo al centro de la ciudad y a la mayoría de servicios destinados a estas personas. Una de cada diez hospitalizaciones de personas sin hogar termina en alta voluntaria o fuga. Esta es otra característica diferencial de los ingresos de las personas sin hogar21 cuyas causas podrían tener relación con las dificultades para mantener seguras sus pertenencias en la calle, la ausencia de acompañante, las dificultades de adaptación al hospital o el grado de estigmatización34.
La mortalidad hospitalaria de los episodios de ingreso no presentan diferencias estadísticamente significativas entre ambos grupos, sin embargo las personas sin hogar fallecen 23 años más jóvenes que las personas con hogar. Ello apoya el argumento de su mayor necesidad de atención hospitalaria y de la mayor severidad de las enfermedades que padecen.
Al igual que se describe en otras publicaciones24,27,30, los grupos de enfermedades que más frecuentemente motivaron los ingresos de las personas sin hogar fueron las enfermedades mentales, infecciosas y respiratorias. Su diagnóstico principal más frecuente fue el de operación/intervención esofágica, lo cual puede tener relación con la mayor prevalencia de hepatopatía alcohólica y varices esofágicas. La prevalencia de enfermedad mental encontrada en este estudio supera a la de otras publicaciones1,17,21-24, por lo que es necesario estudiar tanto sus causas como los recursos sanitarios disponibles en esta zona de Sevilla.
Tres de cada cuatro PSH ingresadas consumían alguna droga, alcohol o tabaco. A pesar de esta alta prevalencia, es importante tener en cuenta el sesgo producido por una anamnesis especialmente dirigida hacia este consumo que el clínico puede realizar en las personas sin hogar. Los resultados de este estudio confirman también la alta frecuencia de asociación entre enfermedad física, mental y consumo de drogas, alcohol y tabaco hallada en otras investigaciones27-29. Este hecho pone de manifiesto el interés que tiene realizar estudios con diseños que permitan analizar la secuencia temporal de estos tres elementos.
Las enfermedades infecciosas constituyen el segundo grupo de enfermedades más frecuentes en las hospitalizaciones de las PSH. La prevalencia de TBC en las PSH obtenida concuerda con las cifras publicadas (1,6-6,8%)27. Las personas sin hogar tienen casi 40 veces más probabilidades de estar infectados por tuberculosis (TBC). El consumo de drogas inyectables y las dificultades para mantener hábitos de vida saludables sin disponer de un hogar son circunstancias que pueden favorecer la presencia de enfermedades como TBC, hepatitis B, hepatitis C o virus de la inmunodeficiencia, lo cual, además de una amenaza para su vida supone un problema de salud pública.
Los resultados de este trabajo no muestran una elevada prevalencia de enfermedades crónicas entre las personas sin hogar como en otras publicaciones24,27,30. Es posible que exista un infradiagnóstico al ser patologías que habitualmente se diagnostican en los servicios de atención primaria. Sin embargo, enfermedades como anemia y desnutrición se diagnosticaron con una frecuencia de 2,5 y 16,8 veces mayor en las personas sin hogar respectivamente, reflejando la inseguridad alimentaria y la vulnerabilidad de la salud de estas personas.
La duración media de la estancia hospitalaria de las personas sin hogar son concordantes con algún otro estudio27, aunque otras publicaciones muestran diferencias mayores29,33. Esto puede ser explicado por la mayor proporción de altas voluntarias o fugas y traslados a otros hospitales hallados en este trabajo.
Una de las fortalezas de este estudio es la pertinencia del objeto de investigación en el contexto actual de crisis económica. La fuente de datos utilizada (CMBD) aporta tanto objetividad como homogeneidad en sus variables, lo que permite su reproducibilidad y comparación con futuros estudios. La inclusión de todos los episodios de hospitalización permite minimizar el sesgo de selección. No obstante, es importante tener en cuenta que el sesgo de supervivencia podría haber mermado en número de personas sin hogar ingresadas.
En cuanto a las limitaciones del estudio, la posible infra-identificación de personas sin hogar ingresadas puede infravalorar su frecuentación hospitalaria y la magnitud de las diferencias. Al utilizar el código V60.0 de la CIE-9-MC, se incluye solo a las personas "sin techo" y "sin vivienda" de la clasificación ETHOS7, lo cual puede limitar la validez externa del estudio a esta tipología de personas sin hogar en esta zona de Sevilla. El CMBD no registra los diagnósticos codificados en la posición 16º o mayor. Ello puede afectar a 13,3% de las hospitalizaciones clasificadas como de personas con hogar.
Este estudio no abordó aspectos como la atención en los servicios de urgencias, las intervenciones de servicios sociales, los cuidados sanitarios ni el seguimiento tras el alta. El escaso número de mujeres sin hogar incluidas no permite abordar la perspectiva de género con resultados estadísticamente significativos. Todo ello podría ser tenido en cuenta en futuras investigaciones.
Los resultados de este estudio aportan evidencias sobre el estado de desigualdad extrema en salud que padecen las personas sin hogar. La creación de un equipo multidisciplinar que integre su atención sanitaria, la coordinación entre servicios sociales y sanitarios y el abordaje de la asociación enfermedad física-mental-consumo de drogas, son elementos fundamentales en el manejo de los pacientes sin hogar ingresados. Se necesita investigar, prevenir, tratar y denunciar los efectos perjudiciales para la salud que supone no tener hogar. El sector sanitario es testigo directo de ello y, como tal, debe asumir esta responsabilidad. De ello depende que las autoridades políticas reconozcan esta realidad y que elaboren, de una manera urgente, políticas sociales y sanitarias que luchen contra esta situación de injusticia que padecen las personas sin hogar.