INTRODUCCIÓN
La colangiografía endoscópica retrógrada es un procedimiento diagnóstico y terapéutico útil para la solución de problemas pancreáticos y biliares 1)(2)(3)(4)(5)(6)(7)(8)(9)(10. Asociado a la esfinterotomía, puede utilizarse para la extracción de cálculos, drenaje del árbol biliar y colocación de prótesis9,10. A pesar de ser una prueba segura, existe el riesgo de complicaciones tales como la pancreatitis, la perforación o la hemorragia 1)(2)(3)(4)(7)(8)(9)(11)(12. La incidencia de complicaciones oscila entre el 5,4% y el 23,9% y la mortalidad del 0,1 al 1% 1) (4)(5)(6)(8)(9)(11. La incidencia de perforación oscila entre el 1 y el 2% 3)(4)(5)(6)(11)(12 y su mortalidad asciende al 16-18% según las series descritas 10. De cualquier forma, la mortalidad se relaciona con el retraso en el diagnóstico y el tratamiento, que deriva en sepsis y fallo multiorgánico. Tradicionalmente, tanto las perforaciones traumáticas como las no traumáticas han sido subsidiarias de tratamiento quirúrgico 5)(6)(9)(11)(12. Este enfoque ha cambiado en los últimos años, convirtiéndose en un manejo más selectivo e individualizado según las características del paciente 5)(9.
Dada la baja incidencia de complicaciones, no existe un consenso sobre el manejo para la decisión del tratamiento quirúrgico frente al conservador 9)(12) (Diagrama). Las graves consecuencias de la perforación post-CPRE obligan a un mejor entendimiento de los factores predisponentes y a la creación de una estrategia apropiada.
En un periodo de 22 meses (desde enero de 2015 a octubre de 2016), nuestro servicio de Cirugía fue consultado para la valoración quirúrgica de 12 perforaciones post-CPRE, de manejos diversos y con buena respuesta a los tratamientos instaurados. Dado el número creciente de estos procedimientos y el consecuente aumento de las complicaciones, creemos razonable presentar varios casos tipo como ejemplo de los posibles manejos terapéuticos existentes.
CASOS CLÍNICOS
Caso 1
Varón de 82 años que ingresa para realización de CPRE por un cuadro de colangitis aguda. Tras la extracción de cálculos y esfinterotomía laboriosa se objetiva enfisema subcutáneo en tórax, cuello y cara en ausencia de distensión abdominal. Presenta datos de acidosis metabólica y se mantiene afebril y hemodinámicamente estable.
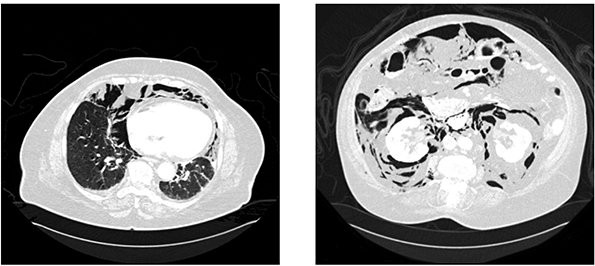
La TAC demuestra neumomediastino, neumopericardio, neumotórax bilateral y un defecto en cara anterolateral de la segunda porción duodenal, frente a la papila, que condiciona neumoperitoneo y retroneumoperitoneo, así como un voluminoso enfisema subcutáneo que se extiende desde la zona craneofacial y cervical hasta la raíz de muslos y escroto (Fig. 1.1).
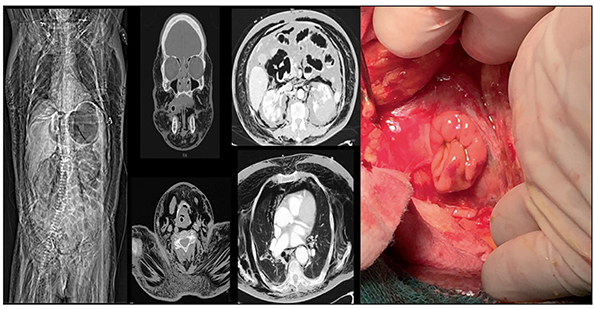
Figura 1: 1: TC craneo-torácico-abdomino-pélvico. Neumomediastino, neumopericardio, neumotórax bilateral y perforación de 1,5 cm en cara anterolateral de segunda porción duodenal. Neumoperitoneo y retroneumoperitoneo. Voluminoso enfisema subcutáneo desde zona craneofacial y cervical hasta raíz de muslos y escroto. 2: imagen intraoperatoria. Perforación duodenal con eversión mucosa.
Ante los hallazgos presentes se decide la intervención quirúrgica urgente. Tras realizar la maniobra de Kocher se identifica una perforación en cara anterolateral de segunda porción duodenal de 1,5 cm con eversión mucosa (Figura 1 y Figura 2). Se realiza un cierre primario de la perforación y una colecistomía reglada, siendo dado de alta al 18º día postoperatorio tras diez días de estancia en la Unidad de Cuidados intensivos con una evolución satisfactoria.
Caso 2
Mujer de 70 años con diagnóstico de colelitiasis y coledocolitiasis sintomática confirmada mediante colangio-resonancia que ingresa para la realización de CPRE. La prueba resulta dificultosa por la presencia de un divertículo duodenal. Se realiza esfinterotomía y tras varios intentos se asciende en una dirección teórica hacia el Wirsung, hasta que se sospecha la existencia de falsa vía y perforación retroperitoneal por extravasación de contraste.
En la TC se objetiva un gran neumomediastino (Figura 2.1), neumoperitoneo y retroneumoperitoneo (Figura 2.2) con difusión a pelvis y conducto inguinal, sin llegar a localizar el lugar de la perforación. En las horas posteriores la clínica de la paciente empeora y evoluciona a una exploración con signos de irritación peritoneal por lo que se decide la intervención quirúrgica. Tras la maniobra de Kocher y la realización de una gastroscopia intraoperatoria, no se logra identificar el lugar de la perforación, por lo que se realiza una colecistectomía coledocotomía para la extracción de cálculos con colangiografía trans-Kehr posterior normal.
Tras una evolución satisfactoria que precisó estancia en la UCI, es dada de alta al 15º día postoperatorio.
Caso 3
Mujer de 35 años con antecedentes de distrofia miotónica de Steinert que acude al servicio de Urgencias por fiebre, dolor en hipocondrio derecho, coluria, acolia e ictericia. Ingresa para la realización de CPRE en la que se realiza esfinterotomía y extracción de barro biliar. Se objetiva una zona de colédoco distal fibrótico que condiciona un área de estenosis, que se dilata mediante balón y se concluye con la colocación de una prótesis biliar. Se solicita una TAC abdominal por dolor y distensión abdominal en las primeras 24 horas, hallándose neumoperitoneo y retroneumoperitoneo circunscrito a la zona periférica a la papila duodenal.
Ante la estabilidad hemodinámica y analítica y la ausencia de signos de peritonismo se decide optar por un tratamiento conservador, dieta absoluta, sonda nasogástrica aspirativa, que consiste en nutrición parenteral y tratamiento antibiótico empírico, siendo dada de alta tras adecuada tolerancia oral progresiva.
Caso 4
Varón de 30 años con antecedentes de cólicos biliares de repetición que acude al servicio de Urgencias por un nuevo episodio de dolor abdominal con escalofríos, coluria, acolia e ictericia conjuntival. Presenta hiperbilirrubinemia y colelitiasis en la ecografía abdominal. Ingresa para la realización de una CPRE, practicándose una esfinterotomía laboriosa durante la cual el endoscopista transmite la sensación de perforación peripapilar. Dada la estabilidad hemodinámica del paciente, se decide la colocación de una prótesis metálica biliar que cubre el defecto.
La TC abdominal posterior refleja retroneumoperitoneo peripancreático en hilio hepático y espacio perirrenal derecho. Dado el buen estado clínico del paciente y la ausencia de síntomas de alarma, se decide tratamiento conservador, siendo dado de alta en 10 días con una evolución satisfactoria.
DISCUSIÓN
La CPRE es un procedimiento terapéutico predominante en nuestro tiempo pero no está exenta de riesgos. Entre sus posibles complicaciones se encuentra la perforación duodenal, que a pesar de infrecuente puede tener graves consecuencias de no ser tratada precozmente. Sus factores predisponentes incluyen las relacionadas con el paciente y con la técnica (Tabla 1) 4)(5)(9)(11)(12.
Tabla 1 Factores de riesgo relacionados con la perforación tras colangiografía endoscópica retrógrada.

Las perforaciones relacionadas con la CPREse clasifican en tres grupos: el grupo I o perforación por guía de alambre, el grupo II o perforación periampular y el grupo III o perforación duodenal lejos de la papila 8. La más frecuentemente empleada es la clasificación propuesta por Stapfer y col 6 basada en el mecanismo, localización anatómica y severidad, en orden descendente de gravedad (Tabla 2).
Las perforaciones más frecuentes son las derivadas de la esfinterotomía (tipo II) y de la instrumentalización (tipo III) conformando entre ambas el 80% de las perforaciones 8)(9)(11 y la que ocurre con menos frecuencia es la tipo I y aquella relacionada con la alteración anatómica gastrointestinal 6)(13.
El diagnóstico y tratamiento precoz de la perforación duodenal tras la CPRE son la base para un buen resultado 5)(6)(9)(10)(14. Es una complicación de difícil diagnóstico debido a la sedación durante el procedimiento 2)(9. Los signos y síntomas sospechosos son el dolor epigástrico, la lumbalgia intensa, la irritación peritoneal, el enfisema subcutáneo, la taquicardia y la fiebre (estos dos últimos más tardíos) 5)(6)(7)(8)(9)(11)(12.
En pacientes con dolor y fiebre tras el procedimiento se instaurará un tratamiento precoz a base de fluidos y antibioterapia empírica intravenosa. La radiografía de abdomen puede revelar aire libre intraperitoneal, pero el método más sensible y específico para su diagnóstico es la TC abdomino-pélvica con contraste oral 5)(12)(15, que demuestra de forma efectiva aire retro e intraperitoneal con o sin extravasación de contraste oral 4)(5)(9)(11. En general, el aire libre intraperitoneal implica una fuga no contenida que suele requerir intervención quirúrgica, mientras que el aire retroperitoneal aislado es sugestivo de perforación en el lugar de la esfinterotomía 15. De cualquier forma, la cantidad de aire libre no se correlaciona con el tamaño del defecto, sino con la cantidad de aire insuflado durante el procedimiento9.
Tras la resucitación y el diagnóstico precoz debe determinarse si el paciente va a requerir una intervención quirúrgica o se beneficiará de un manejo conservador. Debe tenerse en cuenta el mecanismo de lesión, el lugar y la extensión de la perforación así como la clínica y los hallazgos radiográficos 3)(5)(6)(11)(12) puesto que en las últimas décadas el manejo terapéutico se ha acercado más hacia un enfoque selectivo en cada caso 4)(9. Los objetivos son el control de la sepsis, mediante el drenaje de colecciones y del sistema biliar mediante la extracción de cálculos o material intraductal, y la reparación de la perforación.
La lesión tipo I (perforación duodenal) suele requerir una intervención quirúrgica. La técnica óptima consiste en el cierre primario del defecto y exclusión duodenal mediante gastroyeyunostomía y exclusión pilórica 4)(6)(9)(13, aunque el cierre primario y desbridamiento de tejidos es suficiente, con similares resultados, en caso de diagnóstico y manejo precoz que aseguren una contaminación peritoneal mínima 8)(9)(12. La indicación quirúrgica incluye además la fuga de contraste masivo, la perforación por CPRE con coledocolitiasis documentada, la retención de material (como la cesta de Dormia), el enfisema subcutáneo masivo o el fallo del tratamiento conservador 5)(6)(11. Otros factores que predisponen al tratamiento quirúrgico según el análisis multivariante de Fatima y col 16 y Knudson y col 17) son la edad, la comorbilidad, los pacientes con perforación duodenal y una técnica endoscópica dificultosa.
Las perforaciones tipo II y III por instrumentación endoscópica causan lesiones más pequeñas y menos contaminación intraabdominal, y responden mejor a un manejo conservador 5)(6)(7)(9)(10)(15)(18. El manejo conservador incluye dieta absoluta, sonda nasogástrica, antibióticos de amplio espectro y reevaluación continua 4)(5),(8)(9)(12. En perforaciones tipo II y III este manejo tiene una evolución satisfactoria entre el 50 y el 90% de los casos 8)(9. La indicación quirúrgica en este tipo de perforaciones incluye el fracaso de tratamiento conservador, la presencia de líquido libre, colecciones retroperitoneales extensas y signos de fuga activos o de irritación peritoneal 3)(5)(9)(11)(13.
El objetivo continúa siendo la distinción de los pacientes que puedan ser tratados de manera conservadora de los que necesiten cirugía urgente 9. Entre otros, el retraso en el diagnóstico o en el tratamiento, el rescate quirúrgico tras el fracaso del manejo conservador, la reintervención quirúrgica y la edad avanzada son pronósticos de mala evolución 5)(6)(8)(9)(13. Pese a todo, los resultados en los últimos años han mejorado de manera significativa gracias a la detección precoz y las estrategias de manejo apropiadas 9.
En conclusión, la perforación duodenal post CPRE es un hecho poco común pero de graves consecuencias si no es tratado de forma precoz. Es crucial el tiempo transcurrido entre la perforación y la valoración quirúrgica, puesto que un retraso en el tratamiento incrementa de forma significativa la mortalidad.
En general los pacientes con perforaciones tipo I necesitan de cirugía de manera invariable y las tipo II y III pueden ser manejadas mediante tratamiento conservador. En cualquier caso todos requerirán observación y reevaluación cercana para confirmar el progreso satisfactorio del cuadro.