Introducción
La situación de crisis económica ha favorecido la reflexión sobre el exceso de actividades preventivas, diagnósticas, terapéuticas o de cuidados que no aportan beneficios o incluso que pueden causar daño. La sobreutilización implica la eficiencia subóptima y el uso indebido de recursos, así como riesgos para la seguridad del paciente1)(2.
Es así como, en los últimos años, la preocupación sobre la sobreactuación clínica se ha ido extendiendo a través de un movimiento liderado fundamentalmente por las sociedades científicas. El movimiento “less is more”3 propone como primera medida la elaboración de listados con los procedimientos o pruebas que no deberían hacerse, porque no aportan valor o porque pueden ser perjudiciales. Estas actuaciones pretenden facilitar, además, el encuentro entre profesionales y pacientes para tomar decisiones compartidas acerca de los cuidados más apropiados, teniendo en cuenta las situaciones individuales4.
La búsqueda de la eficiencia en Atención Primaria (AP) es particularmente relevante para el conjunto del sistema sanitario. Existen pruebas que demuestran que los sistemas de AP eficaces contribuyen de manera determinante al desempeño general del sistema de salud5)(6)(7. Al mismo tiempo, el aumento de las enfermedades crónicas representa un reto importante debido tanto a la carga que representa para los sistemas de salud como a la carga presupuestaria que representa a largo plazo. Cabe destacar que el 90% de los medicamentos consumidos, que representan el 20% del gasto sanitario total, se prescriben en AP8.
En España, a raíz de la propuesta de la Sociedad Española de Medicina Interna, el Ministerio de Sanidad, Servicios Sociales e Igualdad puso en marcha en abril de 2013 el proyecto de Compromiso por la Calidad de las Sociedades Científicas para consensuar recomendaciones “no hacer” basadas en la evidencia científica9. Posteriormente se han adherido a este proyecto cuarenta y ocho sociedades científicas y, de ellas, veintitrés han publicado sus recomendaciones. Así, la Sociedad Española de Medicina de Familia y Comunitaria (SemFYC) cuenta actualmente con una lista de treinta recomendaciones “no hacer” en la práctica clínica diaria, incluida en los documentos “Recomendaciones ‘NO HACER’ (1ª y 2ª parte)”10)(11, que fueron sometidos a debate dentro de la sociedad científica en el periodo entre el XXXIV y el XXXV congreso de la SemFYC.
Hay una serie de factores que determinarán cuándo una práctica debe ser des-adoptada (por ejemplo, la naturaleza de la intervención, la falta de efectividad o el grado de daño, la naturaleza de la evidencia)12, y estos son la base para la definición de lista de recomendaciones “no hacer”. No obstante, el conocimiento por sí solo rara vez es suficiente para producir cambios relevantes en los patrones de la práctica clínica13)(14. Algunos factores específicos del proveedor pueden obstaculizar los esfuerzos para reducir el uso excesivo15. Entre los médicos, por ejemplo, la falta de acuerdo con recomendaciones específicas, la preocupación sobre la mala praxis, la falta de tiempo para hablar con los pacientes16 y el deseo de mantener a los pacientes satisfechos17 pueden plantear barreras para reducir el uso de algunos servicios18)(19.
Dado que estas iniciativas son recientes, existe poca información sobre su impacto. Un estudio publicado en JAMA18 ha encontrado que el impacto de la campaña de recomendaciones “no hacer” en Estados Unidos (choosing wisely) ha sido bastante modesto. Los autores han encontrado pocos cambios en la prescripción de medicamentos y pruebas diagnósticas. Por su parte, Zikmund-Fisher20 analizó las barreras de los profesionales para implementar doce recomendaciones “no hacer”, y la preocupación con respecto a la viabilidad de dejar de hacer muchas de las prácticas indicadas volvió inútiles los posibles incentivos económicos asociados. De ello se desprende que sería conveniente priorizar las recomendaciones de acuerdo a su viabilidad antes de diseñar estrategias para conseguir su des-adopción12.
El objetivo de este estudio es la priorización de las recomendaciones “no hacer” procedentes de la lista de la Semfyc de actividades preventivas, diagnósticas, terapéuticas o de cuidados que no es correcto hacer en AP, a través de un consenso de profesionales expertos de medicina, farmacia y enfermería.
MATERIAL y MÉTODOS
Se utilizó un proceso modificado de e-Delphi, con una primera ronda cerrada y formada por la lista de las recomendaciones “no hacer” de la Semfyc, excluyendo aquellas recomendaciones de urgencias (2016)10)(11, para la creación de un consenso sobre las “prácticas más viables para dejar de hacer” en AP, siguiendo un proceso de comunicación estructurado mediante el cual las opiniones de personas expertas son recopiladas y resumidas en contenido, dentro de un proceso facilitador e iterativo. Se considera que durante este proceso, el alcance de las respuestas convergerá hacia una respuesta “correcta”21. El proceso Delphi facilita la inclusión y la confidencialidad y es igualmente inclusivo independientemente de la ubicación geográfica o administrativa de un participante22.
Para garantizar una mayor imparcialidad en la selección de participantes, se solicitó a la Sociedad Andaluza de Medicina Familiar y Comunitaria un listado de profesionales de medicina, farmacia y enfermería en el ámbito de AP que tuvieran experiencia con las actividades “no hacer” y estuvieran implicados con el objetivo del estudio, garantizándose la representatividad geográfica y por niveles asistenciales. Esta identificación se completó mediante el método bola de nieve. Las invitaciones se enviaron por correo electrónico, donde se explicaba el objetivo y desarrollo del estudio. Se enviaron un total de 54 invitaciones y 37 (69%) profesionales aceptaron participar.
Se diseñó un cuestionario tomando como punto de partida la lista de 30 recomendaciones “no hacer”10)(11 (Anexo online) incluyendo 4 criterios de priorización:
- Frecuencia de ocurrencia: la condición o indicación de la práctica “no hacer” es muy frecuente por la alta prevalencia o incidencia de la condición que trata (ej: hacer radiografías de pie y tobillo ante esguinces)
- Coste de la actividad: el coste de la práctica “no hacer” requiere el uso de más recursos que otras alternativas existentes (medicamentos, fungible, revisiones, recursos humanos). (ej: prescribir bifosfonatos a pacientes con bajo riesgo de fractura tiene mayor coste que las medidas preventivas no farmacológicas)
- Facilidad para la eliminación de la práctica: viabilidad de dejar de hacer la práctica, considerando las posibles barreras del sistema y del paciente, así como los facilitadores (la disponibilidad de las alternativas de sustitución de tratamiento) (Ej: la terapia cognitivo conductual alternativa al tratamiento con benzodiacepinas es accesible en el sistema sanitario)
- Daño ocasionado a corto y largo plazo, posibles efectos adversos, interacciones, etc. (Ej: tratar con antibióticos y resistencia a largo plazo).
Una práctica “no hacer” se definió como aquella práctica que no aporta beneficio, o la relación entre daño y beneficio no está clara, o porque no existe evidencia para aconsejar su uso sistemático.
Además, el cuestionario incluyó cuatro preguntas sobre sexo, experiencia en responsabilidades de gestión, lugar de trabajo y perfil profesional.
Los cuestionarios fueron enviados a través de correo electrónico, con una carta de invitación formal que contenía la información sobre el proyecto y el consentimiento del participante. El procedimiento de priorización se realizó a través de dos rondas de consulta:
- En la primera ronda se pidió a las personas expertas que priorizaran cada una de las 30 prácticas “no hacer” elaboradas por la SemFYC, considerando los criterios de priorización, y puntuando de uno a cinco cada práctica, siendo uno recomendación muy baja para eliminar la práctica clínica, y cinco recomendación muy alta.
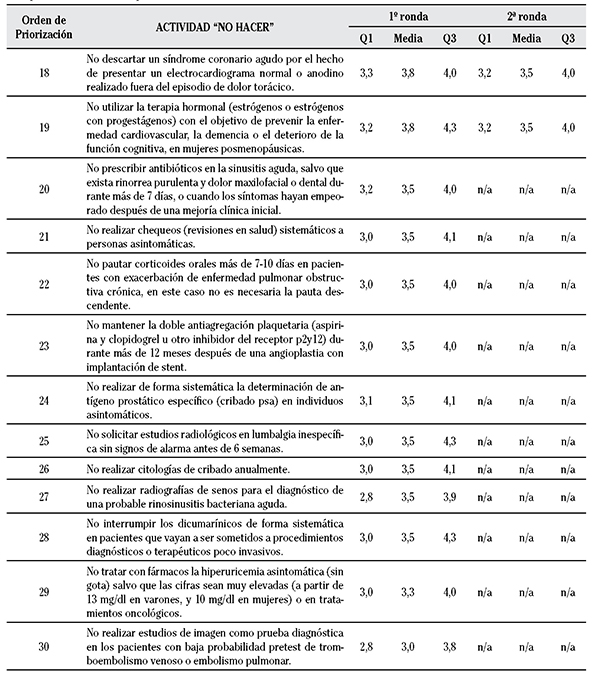
- La segunda ronda se centró en lograr un consenso respecto a aquellas recomendaciones “no hacer” seleccionadas en la primera ronda donde las discrepancias en las puntuaciones fueran mayores. Para ello, presentaron a las personas expertas los resultados de la primera ronda y se les pidió que realizaran el mismo procedimiento de priorización. Las puntuaciones de ambas fases se resumieron en medianas y cuarteles (Q1 y Q3), después de ponderar cada criterio con los siguientes coeficientes: 0,40 para los criterios de frecuencia y costes, y 0,20 para los criterios de facilidad para la eliminación de la práctica y daño ocasionado. Se incluyeron en la segunda ronda aquellas recomendaciones con una puntuación media ≥ 3,5 en la primera ronda, elaborándose dos listas de actividades: una de “muy alta prioridad” (con aquellas recomendaciones que obtuvieron en la segunda ronda valores medianos ≥ 4) y otra de “alta prioridad” (con aquellas recomendaciones que obtuvieron en la segunda ronda valores medianos ≥ 3,5 y < 4).
RESULTADOS
La Tabla 1 muestra las características de los 34 profesionales que respondieron al cuestionario y participaron en la primera ronda. Dos de ellos no participaron en la segunda ronda. En las Tablas 4 y 5 se presentan los resultados de la priorización para cada criterio y práctica “no hacer” en las dos rondas realizadas; las puntuaciones obtenidas en ambas rondas mostraron una baja dispersión.
Tabla 1 Características de los profesionales expertos que participaron en el estudio
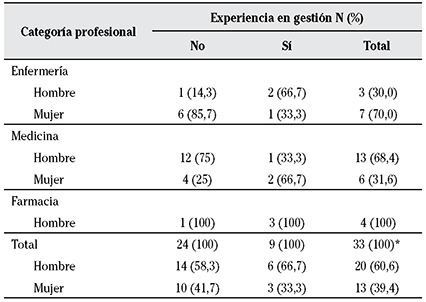
*Un profesional sanitario no cumplimentó la pregunta de perfil profesional.
En la primera ronda se seleccionaron un total de 19 recomendaciones con puntuaciones ≥ 3,5, cinco de las cuales obtuvieron una puntuación mediana ≥ 4:
No prescribir un nuevo medicamento en el paciente anciano sin haber revisado los tratamientos que ya tiene pautados.
No prescribir de forma sistemática protección gástrica con inhibidores de la bomba de protones (IBP) a los pacientes que consumen antiinflamatorios no esteroideos (AINE) que no presentan un riesgo aumentado de sangrado.
No prescribir benzodiacepinas (e hipnóticos no benzodiacepínicos) a largo plazo en el paciente que consulta por insomnio.
No prescribir antibióticos en la faringoamigdalitis (salvo que exista una alta sospecha de etiología estreptocócica y/o que el resultado del test sea positivo).
No prescribir de manera sistemática heparinas de bajo peso molecular para la prevención de la trombosis venosa profunda en pacientes con traumatismo de extremidades inferiores que no precisen intervención quirúrgica y no requieran inmovilización.
En la segunda ronda se evaluaron las 19 recomendaciones resultantes de la primera ronda, cuya frecuencia de puntuaciones en la priorización por criterios y prácticas “no hacer” de la segunda ronda se muestra en las Tablas 2 y 3. Después de esta priorización, se seleccionaron 17 recomendaciones de prácticas “no hacer” en AP que obtuvieron una puntuación en la priorización ≥ 3,5 (Tablas 4 y 5).
Tabla 2 Frecuencia de las Puntuaciones en la priorización por criterios y prácticas “no hacer” en Atención Primaria (1ª Ronda)
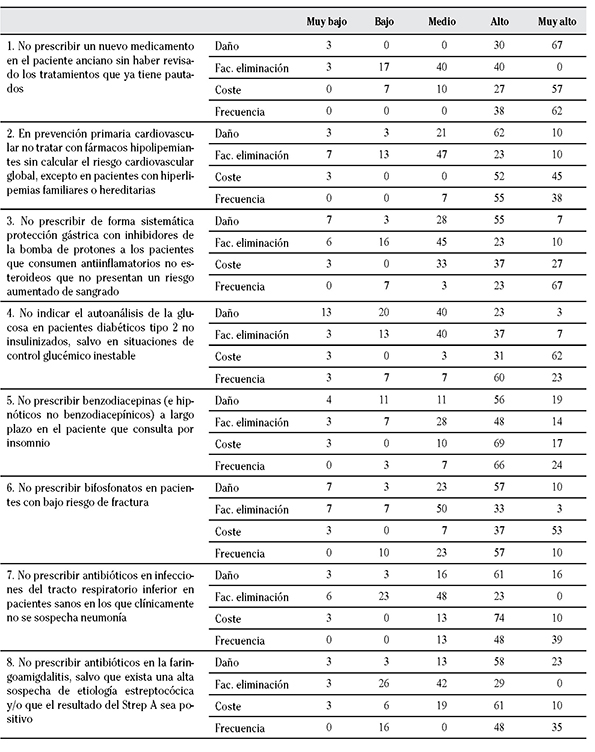
Tabla 3 Frecuencia de las Puntuaciones en la priorización por criterios y prácticas “no hacer” en Atención Primaria (2ª Ronda)
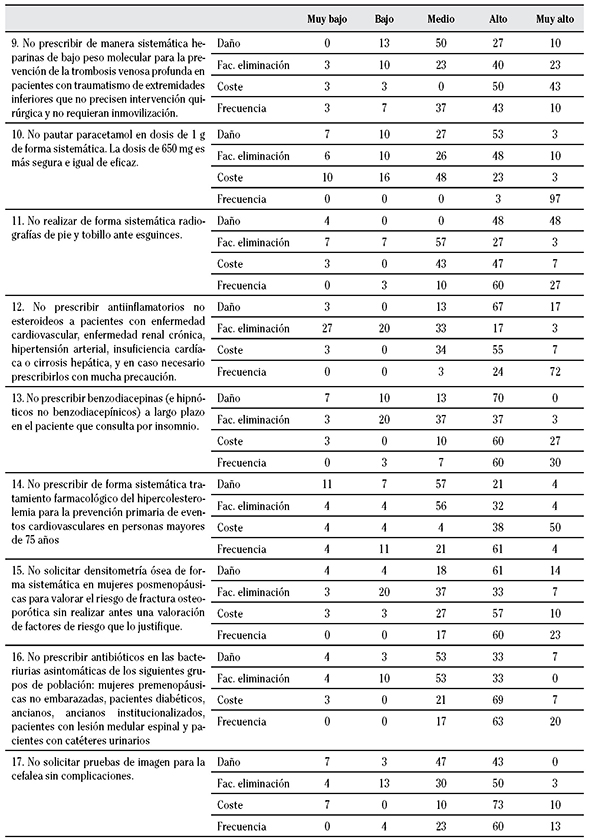
Tabla 4 Priorización de las recomendaciones “no hacer” seleccionadas a partir de las listas publicadas por la SEMFYC10)(11, prácticas incluidas
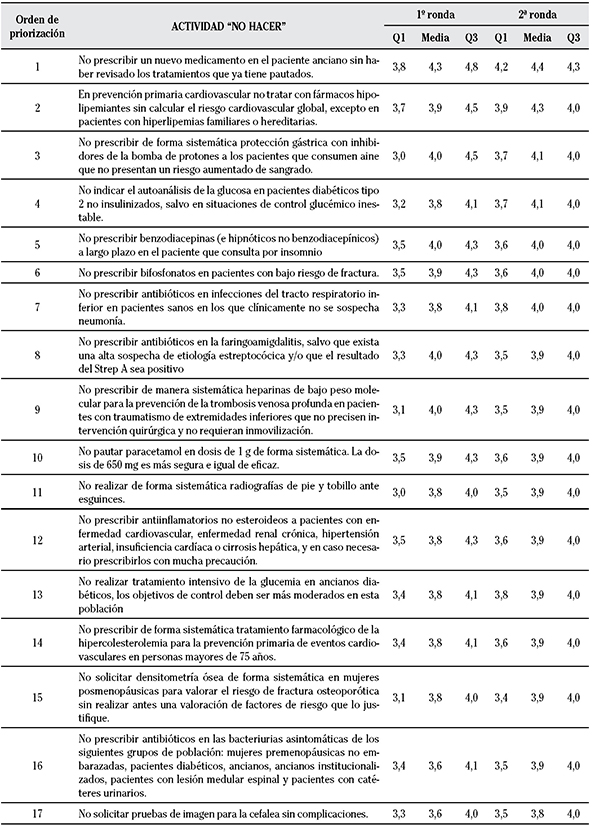
Tabla 5 Priorización de las recomendaciones de “no hacer” seleccionadas a partir de las listas publicadas por la SEMFYC10)(11, prácticas excluidas
La lista de muy alta prioridad incluyó estas siete recomendaciones:
No prescribir un nuevo medicamento en el paciente anciano sin haber revisado los tratamientos que ya tiene pautados.
No tratar con fármacos hipolipemiantes en prevención primaria cardiovascular sin calcular el riesgo cardiovascular global, excepto en pacientes con hiperlipemias familiares o hereditarias.
No prescribir de forma sistemática protección gástrica con inhibidores de la bomba de protones IBP a los pacientes que consumen AINE que no presentan un riesgo aumentado de sangrado.
No indicar el autoanálisis de la glucosa en pacientes diabéticos tipo 2 no insulinizados, salvo en situaciones de control glucémico inestable.
No prescribir benzodiacepinas (e hipnóticos no benzodiacepínicos) a largo plazo en el paciente que consulta por insomnio.
No prescribir bifosfonatos en pacientes con bajo riesgo de fractura.
No prescribir antibióticos en infecciones del tracto respiratorio inferior en pacientes sanos en los que clínicamente no se sospecha neumonía.
La lista de alta prioridad incluyó diez recomedaciones:
No prescribir antibióticos en la faringoamigdalitis, salvo que exista una alta sospecha de etiología estreptocócica y/o que el resultado del Strep A sea positivo.
No prescribir de manera sistemática heparinas de bajo peso molecular para la prevención de la trombosis venosa profunda en pacientes con traumatismo de extremidades inferiores que no precisen intervención quirúrgica y no requieran inmovilización.
No pautar paracetamol en dosis de 1g de forma sistemática. La dosis de 650 mg es más segura e igual de eficaz.
No realizar de forma sistemática radiografías de pie y tobillo ante esguinces.
No prescribir AINE a pacientes con enfermedad cardiovascular, enfermedad renal crónica, hipertensión arterial, insuficiencia cardíaca o cirrosis hepática o, en caso necesario, prescribirlos con mucha precaución.
No prescribir benzodiacepinas (e hipnóticos no benzodiacepínicos) a largo plazo en el paciente que consulta por insomnio.
No prescribir de forma sistemática tratamiento farmacológico de hipercolesterolemia para la prevención primaria de eventos cardiovasculares en personas mayores de 75 años.
No solicitar densitometría ósea de forma sistemática en mujeres posmenopáusicas para valorar el riesgo de fractura osteoporótica sin realizar antes una valoración de factores de riesgo que lo justifique.
No prescribir antibióticos en las bacteriurias asintomáticas de los siguientes grupos de población: mujeres premenopáusicas no embarazadas, pacientes diabéticos, ancianos, ancianos institucionalizados, pacientes con lesión medular espinal y pacientes con catéteres urinarios.
No solicitar pruebas de imagen para la cefalea sin complicaciones.
DISCUSIÓN
Este estudio muestra una priorización de diecisiete actividades “no hacer” en AP, siete de muy alta prioridad y diez de alta prioridad, a partir de la lista de las recomendaciones “no hacer” de la SEMFYC10)(11 y a través de un consenso de personas expertas del ámbito de la medicina, farmacia y enfermería. La priorización de estas diecisiete actividades de bajo valor añadido surgidas en este estudio facilitará la toma de decisiones y la definición de estrategias para su des-adopción, contribuyendo así la eficiencia y sostenibilidad del sistema sanitario.
Los factores relacionados con la realización de prácticas innecesarias son múltiples, complejos y polémicos23, y requieren de su estudio caso por caso, en función de sus particularidades. No obstante, aunque las recomendaciones de la SEMFYC están validadas bajo el respaldo de la sociedad científica, la des-adopción de estas prestaciones suele recaer en el buen hacer de los profesionales sanitarios, y viene condicionada por las barreras. De otro lado, los pacientes pueden desconfiar ante este tipo de actuaciones, condicionando a veces la actitud de los profesionales ante la eliminación de la práctica24. Si bien los pacientes pueden encontrar estas recomendaciones particularmente difíciles de aceptar, también es posible que las creencias de los profesionales sobre las preocupaciones del paciente puedan ser inexactas y que las actitudes de los pacientes puedan cambiar con la comunicación efectiva. Así, Fisher20 indicó que no se debe permitir que la anticipación de las preocupaciones de los pacientes genere dudas en los esfuerzos para la eliminación de prácticas de bajo valor, siendo probable que las intervenciones para la des-adopción de dichas prácticas impliquen esfuerzos de implementación que deben adaptarse según las barreras específicas de cada recomendación. Tal adaptación puede ser crítica para producir reducciones significativas en el uso excesivo de servicios de salud de bajo valor. Esto implica que las estrategias de des-adopción lleven aparejadas también una inversión en coste de información y comunicación que requieren el compromiso de toda una organización24.
Según muchos facultativos, las demandas y expectativas de los pacientes son la principal causa de la persistencia de numerosas intervenciones con bajo valor15, aunque algunos estudios sugieren que esto no siempre es el caso18. Así, algunos estudios han probado la efectividad de algunas intervenciones, como la interrupción de las benzodiacepinas en ancianos25.
Con respecto a las limitaciones del estudio, en primer lugar hay que mencionar que nuestra tasa de respuesta es aceptable con estudios de estas características20. Sin embargo, al igual que con cualquier estudio cualitativo, existe la posibilidad que aquellas personas con fuertes opiniones sobre el uso excesivo o las recomendaciones de prácticas “no hacer” pudieran haber decidido no participar en el estudio. Por otra parte, es posible que la percepción de los profesionales les haga pensar que ciertas recomendaciones (y no otras) son más fáciles de seguir. Finalmente, existe la posibilidad de que el sesgo de deseabilidad social indujera a los encuestados a sobrevalorar la probabilidad de ser des-adoptadas de ciertas prácticas. Sin embargo, no se puede obviar que, independientemente del grado en que se produjeran estos sesgos, el grado de consenso fue bastante alto en las dos rondas.
La iniciativa Choosing Wisely está ahora en por lo menos dieciocho países26. El reto actual es des-adoptar de forma efectiva todas las prácticas identificadas por las sociedades científicas. Muchos profesionales sanitarios están sensibilizados para modificar sus prácticas, lo cual representa un impacto potencial importante para el conjunto del sistema sanitario en términos de calidad y eficiencia27. No obstante, existen muchos obstáculos para la modificación de las prácticas clínicas, incluida la limitada capacidad de los profesionales para utilizar y asumir el conocimiento y evaluar su calidad y sus implicaciones prácticas28)(29. Incluso cuando los esfuerzos de difusión de la información han sido exitosos, el comportamiento de los profesionales sanitarios es posible que no cambie30. El cambio de la conducta clínica generalmente requiere estrategias de múltiples facetas a múltiples niveles31, dirigidas a: reducir los tiempos de espera innecesarios para los pacientes, reducir las intervenciones motivadas por la medicina defensiva y educar a profesionales y pacientes sobre los riesgos del sobrediagnóstico y del sobretratamiento. Las revisiones sistemáticas que han evaluado el impacto de las intervenciones para el cambio en la práctica clínica32)(33 indican que las más eficaces son aquellas que combinan varios enfoques, particularmente programas de capacitación, líderes de opinión y evaluaciones. Sin embargo, aunque estas revisiones ayudan a proporcionar una mejor comprensión del fenómeno, la evidencia sobre la eficacia de este tipo de intervenciones sigue siendo escasa34.
Los responsables políticos y gestores sanitarios deben implementar intervenciones que faciliten el trabajo de los profesionales, incentivar la des-adopción de prácticas de bajo valor, atenuar las barreras y potenciar los facilitadores. En nuestro entorno la medida o intervención implementada han sido los “incentivos de productividad”. En el estudio de Zikmund-Fisher20, un 38% de los profesionales señalaron que su principal motivación para des-adoptar prácticas era la compensación económica. No obstante, estos datos corresponden a Estados Unidos, que tiene un sistema de pago a profesionales muy diferente al del Sistema Nacional de Salud español.
En conclusión, este estudio ofrece información para la priorización de diecisiete actividades “no hacer” en AP cuya des-adopción a corto plazo aumentaría considerablemente la eficiencia del sistema sanitario público.














