Introducción
Los tendones son estructuras anatómicas interpuestas entre músculos y huesos que transmiten la tensión generada1. Sus elementos básicos son haces de colágeno, células y sustancia fundamental. El colágeno proporciona fuerza tensil al tendón mientras que la sustancia fundamental proporciona soporte estructural para las fibras de colágeno y regula el ensamblado extracelular del procolágeno dentro del colágeno maduro2.
La patología del tendón se considera un continuo bidireccional y se divide en tres etapas teóricas: tendinopatía reactiva, deterioro del tendón y tendinopatía degenerativa. En este modelo, agregar o quitar carga sería el estímulo primario que produciría un avance o retroceso dentro del continuo. Desde este enfoque, es necesario manejar correctamente la progresión de la carga para un progreso apropiado dentro del continuo3.
Los músculos gastrocnemios se unen al sóleo para formar el tendón de Aquiles4, que se inserta en la tuberosidad postero-superior del calcáneo. Su parte proximal es plana y relativamente cilíndrica en sus 4 cm distales. Es el tendón más fuerte del cuerpo humano, pero la elevada carga que recibe y los esfuerzos continuos que se le plantean durante la locomoción lo convierten en uno de los que más lesiones sufren por uso excesivo y rupturas5.
La etiología de la tendinopatía (TP) del tendón de Aquiles no está clara6. Se ha sugerido que las lesiones degenerativas son debido a la tensión producida por carga excesiva7,8 o, más recientemente, a la protección contra el estrés9. Sin embargo, se desconocen los mecanismos detrás de esta condición dolorosa10,11 El tendón puede responder a una sobrecarga repetitiva por encima del umbral fisiológico con inflamación de la vaina del tendón, degeneración del cuerpo del tendón o una combinación de ambos12. Se puede producir daño incluso si es estresado dentro de sus límites fisiológicos, ya que los microtraumatismos frecuentes acumulados pueden no dejar suficiente tiempo para la reparación del mismo13. La etiqueta patológica “tendinosis” se usa para describir la respuesta de curación desorganizada del tendón y consiste en la degeneración sin signos clínicos ni histológicos de respuesta inflamatoria. Mafulli et al. recomiendan el uso del término “tendinopatía” como descriptor genérico de las condiciones clínicas que aparezcan por uso excesivo en/y alrededor de los tendones14.
La carga excesiva del tendón durante el esfuerzo físico vigoroso es considerada como el principal estímulo patológico15. Uno de los grupos más afectados por las tendinopatías son los atletas ya que su actividad física es de alta intensidad y frecuencia16, pero también afecta a los trabajadores y, aunque no está reconocida como enfermedad profesional, los gestos repetitivos se observan con frecuencia en algunas tareas diarias relacionadas con trabajos concretos, como los cirujanos o los mineros17. Otros profesionales como el personal militar o bailarines, también afectados, requieren mantenerse físicamente activos con una función óptima de miembros inferiores18,19,20. Se diferencian trabajadores y atletas, ya que la exposición ocupacional generalmente consiste en una demanda relativamente baja pero de movimientos altamente repetitivos durante un período más largo de tiempo comparado con la exposición atlética17. También el uso de calzado laboral inadecuado puede provocar la TP del tendón de Aquiles21-23.
En estudios previos se ha destacado que la TP del tendón de Aquiles es uno de los tipos más comunes de tendinopatías en la población general y produce una disminución de la participación en la actividad, la capacidad de trabajo y la calidad de vida24. Tambien se ha destacado previamente que la TP del tendón de Aquiles reduce el número de días hábiles de los trabajadores, con un marcado impacto financiero en la sociedad25. En la población general, no existe gran evidencia de la incidencia de la tendinopatía de Aquiles, hay estudios que informan de una tasa de incidencia de 2,35 por cada 1.00026. En España, las “enfermedades provocadas por posturas forzadas y movimientos repetitivos en el trabajo: enfermedades por fatiga e inflamación de las vainas tendinosas, de tejidos peritendinosos e inserciones musculares y tendinosas” consituyen el 58,92% de las enfermedades profesionales causadas por agentes físicos, siendo más común en hombres (57,67%) que en mujeres (42,33%)27. La afectación de este grupo de población es de particular relevancia debido al alto impacto económico provocado por la pérdida de productividad en el trabajo y la consecuente compensación por periodos de baja por enfermedad17.
La TP del tendón de Aquiles está asociada con un cierto grado de neovascularización28. Estudios como los realizados por Knobloch et al. demuestran que tras realizar un programa de ejercicios excéntricos como tratamiento para la TP del tendón de Aquiles, disminuye el flujo de sangre capilar en el tendón y paratendón29,30. Los tratamientos que tienen alguna base científica y que han sido investigados con ensayos controlados aleatorizados incluyen ejercicios excéntricos, parches de trinitrato de glicerina, electroterapia (microcorrientes y microondas), inyecciones esclerosantes y drogas antiinflamatorias no esteroideas (NSAIDs)31.
El tratamiento conservador se recomienda como estrategia inicial por muchos autores32,33. Un Programa de Ejercicios Excéntricos (PEE) es lo más efectivo para resolver la TP del tendón de Aquiles, debido a los hallazgos de Curwin, y Curwin y Stanish, que subrayaron la importancia del entrenamiento excéntrico como una parte de la recuperación de las lesiones tendinosas34,35. Tal y como describieron Alfredson, Pietilä, Jonsson y Lorentzon (1998), el PEE se compone de 3 series de 15 repeticiones cada una realizadas 2 veces al día, durante 12 semanas. Las series incluyen dos ejercicios: contracción excéntrica del tríceps sural con la rodilla extendida y con rodilla ligeramente flexionada36 (Anexo 1).
El objetivo de esta revisión es conocer la efectividad de los ejercicios excéntricos como principal tratamiento de la TP del tendón de Aquiles, así como observar las diferencias en los resultados obtenidos tras el tratamiento de pacientes con TP del tendón de Aquiles mediante ejercicios excéntricos en comparación con otros tratamientos de terapia física.
Métodos
Diseño del estudio
Se llevó a cabo una revisión bibliográfica sobre los estudios que versan sobre la efectividad de los ejercicios excéntricos en TP del tendón de Aquiles.
Estrategia de búsqueda
En Mayo de 2019 se realizó una búsqueda en las bases de datos PubMed y The Cochrane Library. Para garantizar la precisión de los datos, la estrategia de búsqueda empleada incluía una combinación de palabras clave en lengua inglesa seleccionadas a partir del tesauro MeSH: “((tendinopathy) AND (Achilles Tendon) AND (exercise OR exercise therapy OR muscle stretching exercises OR physical therapy modalities OR rehabilitation))”.
Criterios de inclusión y exclusión
Los criterios de inclusión de los estudios fueron: 1) publicados en los últimos 10 años (enero de 2009 hasta diciembre de 2018); 2) realizados en pacientes mayores de 18 años que padecen de TP del tendón de Aquiles; 3) que evalúen la eficacia de los ejercicios excéntricos como tratamiento de la TP del tendón de Aquiles; 4) en inglés o en español.
Por tanto se excluyeron: 1) que incluyan patologías de otras estructuras distintas al tendón de Aquiles 2) Revisiones sistemáticas, casos clínicos, comentarios de autor; 3) Sin acceso al texto completo 4) Realizados en animales.
Análisis de los datos
La selección de los estudios y el análisis de los mismos se llevó a cabo por dos revisores (A.A.G y D.C.H). El título, el abstract y las palabras clave de cada artículo se evaluaron para determinar si cumplían los criterios de inclusión señalados anteriormente. Los estudios que cumplieron con los criterios de inclusión fueron seleccionados para la revisión de texto completo.
La calidad metodológica de los estudios de la revisión fue evaluada utilizando la Escala de Jadad para determinar el riesgo de sesgo en cada estudio. Esta es una escala que contiene 3 elementos que describen aleatorización, enmascaramiento (doble ciego) y descripción de pérdidas (abandono y retiros). Se asignó 1 punto si la aleatorización se mencionaba y 1 punto adicional si el método de aleatorización fue apropiado. Respecto al enmascaramiento, se asignó 1 punto si se mencionaba doble ciego y 1 punto adicional si el método de enmascaramiento era apropiado. Finalmente, se asignó 1 punto si se describían las pérdidas. Así pues, el rango de la puntuación de la Escala Jadad era de de 0 a 5. Si la puntuación de Jadad fue ≥3 puntos, el ensayo fue considerado investigación de alta calidad, mientras que si la puntuación de Jadad fue de ≤2 puntos, el estudio se consideró un ensayo de baja calidad y no se incluyó en la revisión37.
Resultados
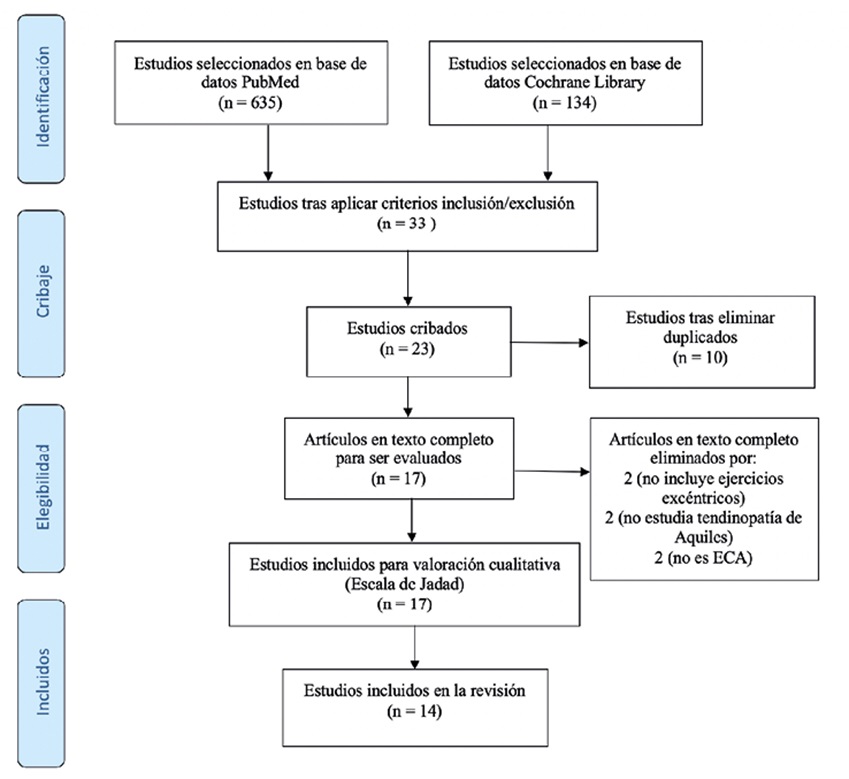
La estrategia de búsqueda recuperó inicialmente 635 estudios de la base de datos PubMed y 134 de The Cochrane Library. Tras aplicar los criterios de inclusión/exclusión y eliminar los duplicados de ambas bases de datos, quedaron 17 estudios. A éstos se le aplicó la Escala Jadad y 3 de ellos no cumplieron con los requisitos de calidad metodológica. Por tanto, finalmente quedaron 14 artículos incluidos en la revisión (Figura 1).
Calidad metodológica de los artículos
Los 14 artículos que se revisaron obtuvieron una calidad metodológica aceptable (con resultados de 3/5 ó 5/5). La calidad del diseño de cada estudio se evaluó según parámetros tales como aleatorización y método de estudio, tipo de ciego y su procedimiento, y el seguimiento de los abandonos (Tabla 1).
Tabla 1. Escala de Jadad. Análisis de calidad metodológica de los estudios revisados (n=14).
| Estudio aleatorizado | Describe método aleatorización | Doble Ciego | Describe método cegamiento | Describe pérdidas seguimiento y abandonos | TOTAL | |
|---|---|---|---|---|---|---|
| Romero-Morales et al., 201838 | SÍ | SÍ | - | - | SÍ | 3 |
| Balius et al., 201639 | SÍ | SÍ | - | - | SÍ | 3 |
| MacCormack et al., 201640 | SÍ | SÍ | - | - | SÍ | 3 |
| Tumilty et al., 201641 | SÍ | SÍ | SÍ | SÍ | SÍ | 5 |
| Beyer et al., 201542 | SÍ | SÍ | - | - | SÍ | 3 |
| Munteanu et al., 201543 | SÍ | SÍ | - | - | SÍ | 3 |
| Stevens et al., 201444 | SÍ | SÍ | - | - | SÍ | 3 |
| Bell et al., 201345 | SÍ | SÍ | SÍ | SÍ | SÍ | 5 |
| Horstmann et al., 201346 | SÍ | SÍ | - | - | SÍ | 3 |
| Yu et al., 201347 | SÍ | SÍ | SÍ | SÍ | SÍ | 5 |
| Zhang et al., 201348 | SÍ | SÍ | - | - | SÍ | 3 |
| Tumilty et al., 201249 | SÍ | SÍ | SÍ | SÍ | SÍ | 5 |
| De Jonge, et al., 201050 | SÍ | SÍ | - | - | SÍ | 3 |
| Rompe et al., 200951 | SÍ | SÍ | - | - | SÍ | 3 |
Características de los estudios
La media de edad de los sujetos que participaban en los 14 estudios se ha situado entre los 20,14 a los 53,9 años, habiendo paridad en cuanto a afectación entre mujeres y hombres. Todos incluían en su tratamiento un PEE. Las características de los estudios revisados se muestran a continuación y se resumen en la Tabla 2.
Romero-Morales et al.38 implementaron un estudio de 12 semanas de duración para 61 sujetos diagnosticados con TP del tendón de Aquiles evaluando la musculatura abdominal ya que juega un papel fundamental en la estabilidad y equilibrio corporal. La muestra fue dividida en dos grupos realizando ambos un PEE de Alfredson en cadena cerrada con 3 series de 15 repeticiones con rodilla extendida y 15 repeteciones con rodilla ligeramente flexionada, lo que conllevaba una duración total de 5 minutos. Los sujetos del grupo 1 (G1) realizaban este programa sobre una plataforma de vibración (Power Plate My3) durante los 5 minutos de duración del mismo; mientras que el grupo 2 (G2) previo a los 5 minutos de ejercicios recibía una sesión de 17 minutos de crioterapia, introduciendo el miembro inferior en una cubeta a 8 ± 2°C. Los resultados mostraron que ambos grupos diminuyeron de forma estadísticamente significativa (p<0.05) la distancia inter-rectos tanto a las 4 como a las 12 semanas, sin diferencias entre grupos. El espesor del recto abdominal en el G1 aumentó tanto en máxima contracción isométrica como en reposo, a las 4 y 12 semanas, de forma significativa (p<0.05) respecto a G2.
Balius et al.39 desarrollaron una investigación de 12 semanas de duración con 55 sujetos con TP del tendón de Aquiles. El objetivo era conocer la eficacia de 3 intervenciones diferentes: G1 realizaba PEE con 3 series de 15 repeticiones con rodilla extendida y 15 repeteciones con rodilla ligeramente flexionada, 2 veces al día, 7 días por semana; el G2 también el mismo programa y añadía un suplemento dietético mediante 3 cápsulas: 1 contenía mucopolisacáridos, 1 colágeno tipo I y 1 con vitamina C; y el G3 realizaba un programa de estiramientos pasivos supervisados por un fisioterapeuta (2 ejercicios de estiramiento de gastrocnemios y 2 de sóleo, durante 30 segundos cada uno) y también se le administraba el complemento dietético. Se evaluó la función y la actividad, el dolor en reposo y en actividad y la estructura del tendón, al inicio, a las 6 semanas y al final del tratamiento. Los resultados mostraron mejora de los 3 grupos tanto en la función, como el dolor en reposo y en actividad a las 6 semanas y a las 12. No hubo diferencias entre grupos (p>0.1). El G2 obtuvo mejoras estadísticamente significativas (p<0.05) del dolor en reposo respecto al G1. Los autores concluyeron que las cápsulas nutricionales aportadas podían ser beneficiosas como complemento a la fisioterapia.
En el estudio de MacCormack et al.40, se evaluó la eficacia de la combinación de terapia de tejidos blandos y ejercicios excéntricos, en un programa de 12 semanas con 16 sujetos con TP del tendón de Aquiles. Los participantes se incluyeron en el G1 que realizaba un PEE de 2 sesiones al día, 3 series de 15 repeticiones; o bien en el G2, que además del PEE también se les implementaba un protocolo (Astym) de tejidos blandos sobre el pie, tobillo y rodilla durante sesiones de 20-30 minutos. Se valoraron la función, el dolor y la percepción de cambio a las 4, 6, 8, 12, 26 y 52 semanas. Los resultados mostraron más efectiva la combinación de PEE con tratamiento de tejidos blandos que sólo PEE, ya que el G2 obtuvo mejoras significativas en la función tras 12 semanas (p=0.02) que se mantuvieron a las 26 y 52 semanas (p<0.01).
Tumilty et al.41 en 2016 realizaron un estudio con 80 sujetos afectados con TP del tendón de Aquiles para conocer qué régimen de carga de ejercicios excéntricos resultaba más efectivo aplicado durante 12 semanas y si podía ayudar la terapia láser aplicada durante 4 semanas. La muestra se dividió en 4 grupos: G1 se le aplicaba el laser placebo y realizaban ejercicios excéntricos de flexión plantar con carga, 2 veces al día, 7 días a la semana: al G2 se le aplicaba fotobiomodulación inducida por láser 2 veces a la semana durante las 4 semanas y además realziaban el mismo protocolo de ejercicios que el G1; en el G3 recibían laser placebo y realizaban los ejercicios excéntricos 1 vez al día, 2 sesiones semanales; al G4 se le aplicaba fotobiomodulación inducida por láser y realizaba ejercicios como el G3. Los resultados mostraron mejora significativa en la puntuación del Victorian Institute of Sport Assessment-Achilles (VISA-A) para el G4 respecto al resto de grupos: G1 (18.5 [9.1, 27.9]), G2 (10.4 [1.5, 19.2]), G3 (11.3 [3.0, 19.6]) y un efecto moderado a favor de realizar los ejercicios 2 veces por semana (7.2 [−1.8, 16.2]), concluyendo que no es necesario realizar ejercicios excéntricos 2 veces al día y que la fotomodulación puede ser beneficiosa.
En el estudio de Beyer et al.42 se estudiaron 58 sujetos con TP del tendón de Aquiles para conocer la efectividad de dos programas de tratamiento implementados durante 12 semanas: el G1 realizaba PEE 2 sesiones/día, con 15 repeticiones/sesión de cada ejercicio (con rodilla extendida y con rodilla ligeramente flexionada) 7 días por semana; el G2 realizaba un programa de 3 sesiones/semana que constaba de 3 ejercicios (elevación de talón con rodilla flexionada, elevación de talón con rodilla extendida y elevación de talón con rodilla recta en bipedestación con carga sobre los hombras) utilizando equipos de resistencia de una sala de gimnasio, a las que se les iba aumentando la carga progresivamente a lo largo de las 12 semanas. Ambos grupos mejoraron de forma significativa (p<.0001) en la VISA-A y en la Escala Visual Analógica (EVA), tanto a las 12 semanas como en la valoración de seguimiento a las 52 semanas. Hubo mejoras significativas (p<0.001), en ambos grupos en el grosor del tendón y neovascularización. Respecto a la satisfacción de los pacientes, fue mayor después de 12 semanas en G2 (100%) que en G1(80%; p=.052), no hubo diferencias tras 52 semanas (p=.10). Se concluyó que ambos tratamientos producían resultados clínicos positivos, igualmente buenos y duraderos.
Munteanu et al.43 compararon la efectividad de ortésis plantares combinada con PEE en 140 sujetos con TP del tendón de Aquiles. Los pacientes se incluyeron de forma aleatoria en uno de los dos grupos: G1 llevaban ortesis plantares personalizadas y G2 que ortesis de control. Ambos grupos realizaban un PEE durante 12 semanas. Se valoró la función, la efectividad percibida, la actividad física y la calidad de vida al 1º, 3º, 6º y 12º mes. Los resultados no mostraron diferencias sginificativas entre grupos en relación a la VISA-A (1º mes: p=0.980; 3º mes:p=0.353; 6º mes: p=0.300; 12º mes: 0.960). No hubo diferencias significativas respecto a ninguna otra variable, concluyendo que ni los síntomas ni la función se modificaban con unas u otras ortésis.
Stevens et al.44 implementaron un programa durante 6 semanas con 28 sujetos con TP del tendón de Aquiles comparando dos tipos de ejercicios excéntricos. Los sujetos del G1 realizaban un PEEA en cadena cerrada con 180 repeticiones al día, al completar 3 series de 15 repeticiones con rodilla extendida y 15 repeteciones con rodilla ligeramente flexionada 2 veces al día: mientras que los sujetos del G2 realizaban los mismos ejercicios pero con el volumen de repeticiones que pudieran tolerar. Se obtuvieron mejoras estadísticamente significativas intragrupos en la VISA-A (G1, p=.03; G2, p<.001) y para la EVA para el G2 (p=.001) a las 6 semanas, pero no entre grupos. No hubo asociación significativa entre satisfacción y grupo de tratamiento al finalizar el mismo (χ2 = 0.50, p=.92).
En el estudio de Bell et al.45 se llevó a cabo un PEE durante 12 semanas a 53 sujetos con TP de tendón de Aquiles. El G1 además recibió dos inyecciones pertideninosas de 3ml de su propia sangre y el G2 era el control. Se evalúo la función y el dolor mediante la VISA-A y la percepción de la efectividad del tratamiento a través de una Escala Likert al mes, dos, tres y 6 meses. En el G1 tras los 6 meses, la VISA-A mejoró de 58.1 a 76.8, lo que supuso un cambio de 18.7 (95% intervalo confianza [IC] 12.3 a 25.1) y el G2 mejoró de 57.3 1 77.2, es decir, 19.9 (13.6 a 26.2). De forma general, el efecto del tratamiento no fue significativo (p=0.689), ni hubo diferencias significativas en la efectividad del tratamiento con la Escala Likert tras los 6 meses (p=0,881). Los autores concluyeron que las inyecciones no añadían ningún beneficio al tratamiento mediante ejercicio excéntricos.
Horstmann et al.46, estudiaron 58 sujetos con TP del tendón de Aquiles divididos en tres grupos de tratamiento implementado durante 12 semanas: el G1 llevaba un programa de ejercicio con vibración durante 12 semanas de 1 minuto de calentamiento con apoyo unipodal, bipodal y elevación de talones en la plataforma de vibración Galileo Fit (Novotec Medical GmbH, Pforzheim, Germany), posterior fase de entrenamiento con ejercicios de elevación y descenso de talones en borde de plataforma en periodos intermitentes de 3 segundos, durante 4-7 minutos (según semana) y por último fase de enfriamiento (1 minuto) con estiramientos estáticos; el G2 realizaba un PEE utilizando la plataforma Reebok Step (Reebok International Ltd, Canton, MA) con rodilla extendida al borde de la plataforma, dorsiflexión y vuelta a posición inicial (3 series de 15 repeticiones). El G3 continuaba con sus actividades habituales y rellenaba una hoja de control de actividad. Se evaluó el dolor, la estructura del tendón y la fuerza de la flexión dorsal y plantar al inicio y tras 12 semanas de intervención. Los resultados mostraron mejora del dolor en el G1 y G2 en comparación con el G3 (diferencia de medias con G1, -18.0; 95% [IC]: -35.0, -1.1; diferencia de medias con G2, -27.0; 95% IC: -50.9, -3.1). La mejora del dolor en la union músculo-tendinosa fué mayor en el G2 en comparación con los otros grupos (diferencia de medias con G1, -31.4; 95% IC: -60.7, -2.0; diferencia de medias con G3, -50.2; 95% IC: -82.3, -18.1). La resistencia pasiva en la articulación del tobillo mejoró en los grupos G1 y G2 así como la dorsiflexión (p<.001). Los ejercicios con vibración pueden ser una alternativa o un tratamiento complementario a los ejercicios excéntricos.
Yu et al.47, implementaron un estudio con 32 sujetos con TP del tendón de Aquiles para comparar la efectividad de los ejercicio excéntricos frente a los concéntricos durante 8 semanas. La muestra se separó en dos grupos iguales: el G1 realizaba un PEE monopodal y bipodal en carga, realizando 10 segundos cada ejercicios, 15 repeticiones, 3 series, 50 minutos al día, 3 vesces a la semana; el G2 con la misma pauta realizaba ejercicios concéntricos en sedestación con rodilla extendida y utilizando un theraband. Se evaluó el dolor mediante EVA, la fuerza con equipo isocinético de fuerza muscular (Biodex System 3, Biodex Medical Systems Inc, Shirley, NY), el equilibrio con una plataforma de equilibrio dinámico (Biodex Balance System, Biodex Medical Systems Inc, Shirley, NY), la destreza y agilidad mediante el Side-step test y el Sargent jump test. Tras la valoración final, el dolor mejoró en ambos grupos (p< 0.05), pero fue mayor en el G1 (p<0.05). La resistencia en la flexión plantar, el equilibrio total y la agilidad obtuvieron mejoras estadísticamente significativas en el G1 (p< 0.05). Se concluye que los ejercicios excéntricos son más efectivos que los concéntricos en la reducción del dolor y en la mejora de la función en TP del tendón de Aquiles.
En el estudio de Zhang et al.48 se comparaba la eficacia de un PEE en sujetos co TP del tendón de Aquiles frente a tratamiento con acupuntura durante 8 semanas. El G1 recibió 24 sesiones de acupuntura y el G2 realizó un PEE levantando los talones y descendiéndolos lentamente con 3 series de 15 repeticiones con rodilla extendida y 15 repeteciones con rodilla ligeramente flexionada. Se evaluó la función mediante el VISA-A tras 8 semanas y VISA-A, uso de medicación y situación laboral a las 16 y 24 semanas. Los resultados mostraron el G1 aumentó su puntuación en el VISA-A a 67.1 puntos [95% (IC), 64.1-70.2] y el G2 a 48.5 puntos (95% IC, 45.5-51.6). El dolor disminuyó en el G1 comparado con G2(p= 0.0001). Respecto a la situación laboral, un porcentaje mayor de sujetos necesitó baja laboral en el G2 (32,26%) frente al G1 (18,75%), pero sin diferencia significativa, concluyendo que la acupuntura puede mejorar el dolor y la actividad en sujetos con TP del tendón de Aquiles.
Tumilty et al.49 realizaron un estudio con 40 sujetos son TP del tendón de Aquiles para evaluar la eficacia de la terapia láser como complemento de un PEE. Los sujetos se dividieron en dos grupos: G1 recibía el PEE durante 3 meses y también un tratamiento de terapia láser 3 veces a la semana durante las primeras 4 semanas (dosis de 3J por punto); el G2 realizaba el mismo PEE pero con láser placebo. Se evaluó la función con el VISA-A y el dolor con la EVA, al inicio, 4, 12 y 52 semanas. Los resultados no mostratron diferencias significativas entre los grupos en las valoraciones, excepto a las 4 semanas que la VISA-A fue estadísticamente significativa a favor del grupo placebo (p=.016). Los autores concluyeron que no había efectividad clínica al añadir la terapia láser al PEE.
de Jonge et al.50 implementaron un estudio con 58 sujetos (70 tendones) para conocer si el uso de una ortesis nocturna, además de un PEE, era beneficioso para la funcionalidad en TP del tendón de Aquiles y los posibles cambios en la neovascularización tras 1 año. Los sujetos se incluyeron en un de los dos grupos: G1 realizaba un PEE durante 12 semanas y el G2 además del PEE, llevaba una ortésis nocturna. Se evaluó a los 3 meses la función mediante el VISA-A y la satisfacción subjetiva con el tratamiento, al año se evaluó además la neovascularización mediante ultrasonografía. Los resultados mostraron que ambos grupos mejoraron en las puntuaciones de VISA-A: el G1 de 50.1 al incio a 75.7 después de un año (p<0.01), y de 68.8 a los 3 meses a 75.7 al año (p=0.02); el G2 también mejoró de 49,2 al inicio a 78,2 tras un año (p<0.01), y de 65,9 a los 3 meses a 78,2 al año (p<0.01). Sin embargo no hubo diferencias significativas entre grupos en: VISA-A a los 3 meses (p=0.24) o al año (p=0.36); ni tampoco en la satisfacción subjetiva al tratamiento (p=0.20); ni en la ultrasonografía (p=0.71). Se concluyó que el PEE con o sin ortésis mejoraba la funcionalidad tras un año.
En el estudio de Rompe et al.51 se incluyeron 68 sujetos con TP del tendón de Aquiles y se estudio la efectividad del tratamiento con ondas de choque añadido al PEE. El G1 realizó el PEE con 3 series de 15 repeticiones con rodilla flexionada y con rodilla extendida, descansando un minuto, repitiéndolo 2 veces al día, 7 días por semana durante 12 semanas. EL G2 realizó el mismo programa y tras 4 semanas se le añadieron 3 sesiones a la semana de ondas de choque (2000 pulsaciones, presión de 3 bar). Se evaluó la funcionalidad mediante el VISA-A, la percepción general de los sujetos al tratamiento mediante una Escala Likert (1-6) y el dolor mediante el NPRS, todo tras 4 meses después de finalizar el tratamiento. La funcionalidad del G2 mejoró de forma significativa respecto a al G1 ((p=.0016) tras 4 meses, y también lo hizo la valoración general de los sujetos respecto a su recuperación (P = .001) y el dolor (p=.0045). Se concluye que es más efectivo añadir ondas de choque al PEE.
Tabla 2. Estudios seleccionados en la revisión.
| Autor/año | Muestra | Tratamiento | Evaluación | Resultados |
|---|---|---|---|---|
| Romero-Morales et al., 201838 | N: 61, población general de España G1: 30 G2: 31 Edad media: 41.2 años. M/H: 52/9 | G1: PEEA+ plataforma vibración G2: PEE+crioterapia | Espesor recto abdominal y distancia inter-rectos: utrasonografía | A las 4 y 12 semanas: aumento significativo espesor recto abdominal (p<0.05) en G1. |
| Balius et al., 201639 | N: 55, población deportista de España G1:18 Edad media: 38.9 años M/H: 4/14 G2: 17 Edad media: 43.5 años M/H: 3/14 G3: 20 Edad media: 40.2 años M/H: 4/16 | G1: PEE G2: PEE+MCVC G3: programa estiramientos pasivos + MCVC | Función:VISA-A. Dolor: EVA Estructura del tendón: ultrasonografía. | Mejora significativa (p<0.05) del dolor en resposo para el G2 en relación al G1. |
| MacCormack et al., 201640 | N: 16, población general de Estados Unidos G1: 9 Edad media: 53.9 años M/H: 6/3 G2: 7 Edad media: 53.3 años M/H: 5/2 | G1: PEE G2: PEE+tratamiento tejidos blandos. | Función: VISA-A Dolor: NPRS Percepción de cambio: Global Rating of Change scale (GROC) | El G2 obtiene mejoras significativas en la función tras 12 semanas y éstas se mantienen a las 26 y 52 semanas. |
| Tumilty et al., 201641 | N: 80, población general de Australia G1: 20 Edad media: 47.2 años M/H: 11/9 G2: 20 Edad media: 46.2 años M/H: 11/9 G3: 20 Edad media: 47.7 años M/H: 13/7 G4: 20 Edad media: 48.5 años M/H: 12/8 | G1: Placebo+protocolo 1 de ejercicios G2: FBM+protocolo 1 de ejercicios G3: Placebo+protocolo 2 de ejercicios G4: FBM+protocolo 2 de ejercicios | Función: VISA-A Dolor: NPRS Estructura del tendón: ultrasonografía. (inicio, 4 y 12 semanas) | Mejora significativa en el VISA-A para el G4 respecto al resto de grupos tras 12 semanas. |
| Beyer et al., 201542 | N: 47, población deportista de Dinamarca G1: 25 Edad media: 48 años M/H: 7/18 G2: 22 Edad media: 48 años M/H: 8/14 | G1: PEE G2: entrenamiento de resistencia | Función: VISA-A Dolor: EVA Estructura del tendón: ultrasonografía. | Ambos grupos mejoraron de forma significativa (P < .0001) en la VISA-A y en la VAS. |
| Munteanu et al., 201543 | N: 140, población general de Australia G1: 67 Edad media: 43.5 años M/H: 28/39 G2: 73 Edad media: 43.6 años M/H: 34/39 | G1: ortésis personalizadas+PEE G2:ortésis control+PEE | Función: VISA-A Percepción de efectividad: Escala Likert Actividad física: PARQ Calidad de vida: SF-36 | No hubo diferencias significativas respecto a ninguna variable. |
| Stevens et al., 201444 | N: 28, población general de Reino Unido G1: 15 Edad media: 48.2 años M/H: 9/6 G2: 13 Edad media: 49.2 años M/H: 8/5 | G1: PEEA G2:PEE según tolerancia | Función: VISA-A Dolor: EVA Satisfacción de tratamiento: escala propia. | Mejoras estadísticamente significativas intragrupos en VISA-A (G1, P =.03; G2, P<.001) y EVA para G2 (P = .001) a las 6 semanas. |
| Bell et al., 201345 | N: 53, población general de Australia G1: 26 Edad media: 51.2 años M/H: 10/16 G2: 27 Edad media: 47.2 años M/H: 15/12 | G1: PEE+ inyecciones G2:PEE | Función: VISA-A Percepción de efectividad: Escala Likert | No hubo diferencias significativas ni en la VISA-A ni en la Escala Likert tras 6 meses. |
| Horstmann et al., 201346 | N: 58, corredores como ocio de Alemania. G1: 23 Edad media: 46 años M/H: 10/13 G2: 19 Edad media: 45.7 años M/H: 9/10 G3: 16 Edad media: 44.4 años M/H: 7/9 | G1: entrenamiento con vibración G2:PEE G3: esperar y ver | Examen clínico Dolor: Escala Likert y EVA. Estructura del tendón: ecografía. Fuerza: dinamómetro. | El dolor mejoró en el G1 (-18.0; 95% [IC]: -35.0, -1.1) y G2 (-27.0; 95% CI: -50.9, -3.1) en comparación con el G3. Dorsiflexión y fuerza mejoraron en G1 y G2 en comparación cn G3 (P<.001) |
| Yu et al. 201347 | N: 32, población general de República de Corea. G1: 16 Edad media: 20.14 años M/H: 0/16 G2: 16 Edad media: 20,40 años M/H: 0/16 | G1: PEE G2: Programa Ejercicio Concéntrico | Dolor: EVA Fuerza: equipo isocinético de fuerza muscular Equilibrio: equipo equilibrio dinámico Destreza y agilidad: side-step test, Sargent jump test. | G1: mejora dolor, resistencia en la flexión plantar, índice equilibrio total, agilidad (P < 0.05). |
| Zhang et al., 201348 | N: 63, población general de China. G1: 32 Edad media: 51.4 años M/H: 21/11 G2: 31 Edad media: 51.2 M/H: 19/13 | G1: acupuntura G2: PEE | Función: VISA-A Dolor: EVA Situación laboral: partes de baja. | G1: mayor VISA-A tras 8 semanas (67.1 puntos; 95% (IC), 64.1-70.2] que G2 (48.5 puntos; 95% IC, 45.5-51.6). Menor dolor G1 comparado con G2 (p= 0.0001) Menos porcentaje de baja G1 (18,75%) que G2 (32,26%) |
| Tumilty et al., 201249 | N: 40, población general de Australia. G1: 20 Edad media: 45.6 M/H: 21/11 G2: 20 Edad media: 46.5 años M/H: 19/13 | G1: PEE+terapia laser G2: PEE | Función: VISA-A Dolor: EVA | No hubo diferencias significativas entre grupos ni en la VISA-A ni en la EVA. |
| De Jonge, et al., 201050 | N: 70, población general de Países Bajos. Edad media: 44.6 años M/H: N.A. G1: 34 G2: 36 | G1: PEE G2: PEE+ortesis nocturna | Función: VISA-A Satisfacción subjetiva del tratamiento: escala propia. Neovascularización del tendón: ultrasonografía. | G1 y G2: aumento significativo (p<0.01) en ambos grupos de la VISA-A. |
| Rompe et al., 200951 | N: 68, población general de Alemania. G1: 34 Edad: 46.2 años M/H: 20/14 G2: 34 Edad media: 53.1 años M/H: 18/16 | G1: PEE G2: PEE+ ondas de choque | Función: VISA-A Valoración general: Escala Likert Dolor: NPRS | Todas las variables mejoraron de forma significativa (p<0.05) a favor del G2 tras 4 meses de tratamiento. |
M/H: Mujer/ Hombre; N.A: no aplicable; ECA: Estudio controlado aleatorizado; G: Grupo; PEEA: Programa de Ejercicio Excéntrico de Alfredson; PEE: Programa de Ejercicios Excéntrico.MCVC: Suplemento dietético con mucopolisacáridos, colágeno tipo I y vitamina C; EVA: Escala Visual Analógica; VISA-A: Victorian Institute of Sport Assessment-Achilles questionaire; NPRS: Numeric Pain Rating Scale; GROC: Global Rating of Change scale; FBM: Fotobiomodulación inducida por Láser; PARQ: Physical Activity Recall Questionnaire; SF-36: Short Form-36 Questionnaire.
Discusión
En los estudios incluidos en esta revisión, se observa que la TP del tendón de Aquiles es una patología que ocurre principalmente en el rango de edad laboral, aunque éste aspecto sólo ha sido considerado por un estudio de los revisados. En todos ellos, los sujetos han realizado un PEE con el objetivo de valorar la efectividad de éstos como tratamiento de la TP del tendón de Aquiles, en combinación o no con otras terapias.
Se observa que los ejercicios excéntricos son una terapia efectiva aplicada entre 6 y 12 semanas en la TP del tendón de de Aquiles, bien por sí misma o junto a: plataforma de vibración, complementos nutricionales, tratamiento de tejidos blandos, terapia de láser o terapia de ondas de choque. Respecto al PEE, a pesar de que en la mayoría de estudios se ha realizado el descrito por Alfredson et al.36 (Anexo 1), debería haberse empleado el mismo programa en todos los sujetos especificando concretamente la forma en que se debían llevar a cabo los ejercicios con el objetivo de estandarizar el tratamiento y poder comparar los resultados de manera óptima.
El uso de tratamientos como la crioterapia, los estiramientos o las férulas nocturnas no han mostrado mejoras significativas. El uso de crioterapia como complemento al PEE no ha mostrado beneficios38. Esto coincide con los resultados obtenidos en el realizado por Knobloch et al.30 en el que comparaban la eficacia del tratamiento con crioterapia y un PEE en TP del tendón de Aquiles. Si bien sus resultados mostraron beneficios en ambos grupos en cuanto a dolor y reducción del flujo capilar, se observó una mejoría notable en el grupo tratado con ejercicios excéntricos. Por lo que los autores concluyeron que éstos eran el tratamiento de elección.
Respecto a los estiramientos, en un estudio previo, Norregaard et al.52 compararon un grupo de sujetos que realizó ejercicios excéntricos con otro que realizó un programa de estiramientos, obteniéndose resultados similares entre ambos grupos. En el estudio de Balius et al.39 de la presente revisión, tanto el grupo de PEE como el de estiramientos mejoraban el dolor en actividad y sólo mejoraba el dolor en reposo al añadir los complementos nutricionales. En relación a la combinación de ortesis nocturnas y PEE, tampoco se han obtenido mejoras. De igual forma en el estudio de Roos et al.53 se comparó un grupo de sujetos que realizan ejercicios excéntricos con otro al que añaden una férula nocturna y un tercero al que solo aplican la férula, obteniéndose mejores resultados en el primer grupo, lo que indica que los ejercicios excéntricos deberían ser la primera opción de tratamiento.
Estudios como el realizado por Yu et al.47 muestran que los ejercicios excéntricos son más efectivos que los concéntricos como tratamiento de la TP del tendón de Aquiles, a pesar de que los sujetos que realizaron el programa de ejercicios concéntricos también mejoraron, si bien habría que realizar más estudios para demostrar hasta qué punto son efectivos los ejercicios concéntricos.
Respecto a los resultados obtenidos con el tratamiento mediante ondas de choque necesitan ser interpretados con precaución. En estudios como el de Rompe et al.51 se observa mayor efectividad en el grupo tratado mediante ejercicios excéntricos y ondas de choques en comparación con el grupo que realiza sólo ejercicios excéntricos. Igualmente, en otro previo de Rompe et al.54 se obtuvieron buenos resultados en el grupo tratado solo con ondas de choque, aunque fueran menores que los obtenidos en el grupo que realizó ejercicios excéntricos. Estos resultados podrían deberse al efecto placebo, por lo que deberían realizarse estudios que incluyan un grupo en el que se apliquen ondas de choque a modo placebo, comparándolo con otro grupo al que se le apliquen las ondas de choque, un tercer grupo que realice ejercicios excéntricos y uno al que no se le aplique ningún tratamiento.
En la revisión de Sussmilch-Leitch et al.55 se observó que se obtenían mejores resultados al añadir terapia láser a ejercicios excéntricos que añadiendo ondas de choque, y se compa la aplicación de terapia laser con la aplicación a modo placebo, siendo mejores los resultados del primer grupo. En un estudio de Tumilty et al.41se observó que había beneficios con la aplicación de laser, mientras que en otro previo del mismo autor no fue así49, aunque en este no se estudió la aplicación de terapia láser por separado, sino la adición de los ejercicios excéntricos. Son necesarias nuevas investigaciones para comprobar la eficacia de la terapia laser en el tratamiento de la TP del tendón de Aquiles.
En las tendinopatías es frecuente el uso de corticoesteroides y en el contexto laboral esta opción supone un mejora rápida de la sintomatología, y con ello una incorporación más rápida al trabajo y/o una mejor tolerancia para actividades relacionadas con el trabajo durante las semanas iniciales56. En el estudio de Bell et al.45los autores concluyeron que las inyecciones peritendinosas aplicadas no añadían ningún beneficio al PEE. Sin embargo, en la revisión realizada por Magnussen et al.57 se vio que las inyecciones esclerosantes mejoraban los síntomas de la TP del tendón de Aquiles por destrucción de los neovasos y de los nervios sensitivos que van a través de ellos y que parecen estar implicados como generadores de dolor. Resultados similares fueron observados por Van Husen et al.58. Por tanto, parece ser una alternativa útil a los ejercicios excéntricos, aunque éstos deben ser la primera opción ya que disminuyen la neovascularización y no son invasivos, junto con el hecho de no conocer los efectos a medio y largo plazo sobre las consecuencias que tiene en el tendón este tipo de terapia.
Podemos concluir afirmando que la opción de un programa de intervención basado en ejercicios excéntricos parece ser la mejor forma para tratar la TP del tendón de Aquiles, ya que la mayoría de sujetos mejoraron en términos de dolor, funcionalidad, vuelta a la actividad anterior, normalidad estructural y vascularización del tendón.
Es necesario que se realicen nuevos estudios en los que se estandaricen tanto los métodos de valoración empleados como el tipo de TP del tendón de Aquiles, aspectos como género, edad, nivel de actividad física, si son atletas, o la situación laboral, tipo de trabajo desempeñado y riesgos asociados. Es necesario que en estos estudios se comparen las distintas opciones de tratamiento con un grupo control al que no se le aplique tratamiento y en el que los sujetos hayan sido seleccionados aleatoriamente.
Limitaciones
Se considera una limitación el tamaño de las muestras de los estudios. Para poder extrapolar los datos a la población es necesario contar con muestras más grandes por lo que sería conveniente realizar nuevos estudios con mayor tamaño muestral con los que se obtendrán resultados más consistentes . Se necesita comparar con grupos de control en todos los estudios, aleatorización de los sujetos, estudios a doble ciego y mayor utilización de métodos objetivos de valoración.
Otra limitación ha sido la dificultad para localizar estudios epidemiológicos de la TP del tendón de Aquiles y su repercusión laboral. Sabemos que es una patología común en deportistas, pero no como se ve afectada la población general y laboral por esta afección, por lo que es necesario realizar estudios al respecto que evidencien la cantidad de población en edad laboral que sufre esta patología, los puestos de trabajo donde se da con más frecuencia, los riesgos a los que se asocia y las diferencias por género.
Por último, otra limitaciones notable fue la disparidad de criterios y protocolos de ejercicio. La no evaluación de la fuerza muscular necesaria para soportar con garantías un programa de ejercicio excéntrico, el rango de movimiento utilizado, la velocidad de ejecución, y en muchos casos la individualización de las cargas.
Los estudios recogidos en esta revisión así como las demás revisiones analizadas muestran la elevada eficacia de los ejercicios excéntricos como tratamiento de la TP del tendón de Aquiles, aún así, debe realizarse investigación de mayor calidad metodológica por las limitaciones reseñadas anteriormente.
Conclusiones
El ejercicio excéntrico se muestra como opción terapéutica efectiva como tratamiento de la TP del tendón de Aquiles y debería tenerse en cuenta como tratamiento conservador de elección. A la vista de los resultados obtenidos, los ejercicios excéntricos se pueden aplicar en TP del tendón de Aquiles combinado con otras terapias físicas que han demostrado su eficacia.
Sin embargo, debido a que la calidad metodológica es baja en general, se necesitan estudios de mayor calidad en este sentido para clarificar la efectividad de los ejercicios excéntricos en el tratamiento de la TP del tendón de Aquiles y poder extrapolar los datos a la población, y de forma especial a la población laboral. Otras terapias que también parecen ser efectivas como las ondas de choque o la terapia láser, por lo que se recomiendan nuevas investigaciones en en la aplicación de ejercicio excéntrico combinado o no con éstas u otras terapias físicas.