Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Medicina Oral, Patología Oral y Cirugía Bucal (Ed. impresa)
versión impresa ISSN 1698-4447
Med. oral patol. oral cir. bucal (Ed.impr.) vol.10 no.4 ago./oct. 2005
Asociación de síndrome de boca ardiente con xerostomía y medicamentos
Association of burning mouth syndrome with xerostomia and medicines
Maria Sueli Marques Soares (1), Eduardo Chimenos Küstner (2), Carles Subirá Pifarrè (3),
Mª Eugenia Rodríguez De Rivera Campillo (4), José López López (2)
(1) Profesora Titular de Estomatología, Universidad Federal de Paraíba (Brasil)
(2) Profesor Titular de Medicina Bucal
(3) Profesor Titular de Gerodontología
(4) Profesora Asociada de Medicina Bucal.
Centro: Facultad De Odontología, Universidad De Barcelona (España)
Correspondencia:
Dr. Eduardo Chimenos Küstner
Vía Augusta 124, 1º 3ª
08006 – Barcelona (España)
E-mail: 13598eck@comb.es
Recibido: 28-05-2004 Aceptado: 10-10-2004
| Marques-Soares MS, Chimenos-Küstner E, Subirá-Pifarrè C, Rodríguez De Rivera-Campillo ME, López- López J. Association of burning mouth syndrome with xerostomia and medicines. Med Oral Patol Oral Cir Bucal 2005;10:301-8. |
| RESUMEN Objetivo: Identificar factores de riesgo para el síndrome de boca ardiente (SBA) a través de estudio de casos y controles. Palabras clave: Síndrome de boca ardiente, flujo salival, xerostomía, hiposalivación, medicamentos. | SUMMARY Objective: A case control study to identify risk factors for burning mouth syndrome (BMS). Key words: Burning mouth syndrome, salivary flow, xerostomia, hyposalivation, medications. |
INTRODUCCION
El síndrome de boca ardiente es una patología compleja, que se caracteriza por la manifestación de síntomas de quemazón, escozor, ardor, picor o dolor en la cavidad bucal y labios, estando la mucosa clínicamente normal(1). Su etiología es desconocida; sin embargo, se sugieren múltiples factores etiológicos de origen local, sistémicos y psicológicos (2-8). Es una enfermedad relativamente frecuente, de difícil manejo por falta de terapéutica eficaz(9). No se ha establecido ninguna relación causa - efecto entre los posibles factores etiológicos y la etiología del síndrome; por tanto, sigue siendo un campo abierto para nuevas investigaciones. En el presente estudio se investiga la posible asociación del flujo salival, xerostomía subjetiva, consumo de medicamentos y condiciones psicológicas con el SBA, con el objetivo de identificar factores de riesgo para el referido síndrome.
MATERIAL Y METODOS
La muestra del estudio estuvo constituida por 80 pacientes adultos seleccionados en la Clínica Odontológica Universitaria de la Facultad de Odontología de la Universidad de Barcelona. Se formaron un grupo de 40 casos de SBA y un grupo control, con 40 pacientes que no padecían el SBA, apareados en cuanto a la edad y el sexo. Se realizó un examen clínico bucal en todos los pacientes. El diagnóstico de SBA fue establecido cuando el paciente refería síntomas de ardor bucal y presentaba la mucosa clínicamente normal. La intensidad de los síntomas fue estimada mediante una escala analógica visual. Los pacientes que contestaron afirmativamente a la pregunta: "¿nota normalmente su boca seca?", fueron considerados con xerostomía subjetiva (10-12). Las tasas de flujo salival total en reposo y estimulado fueron determinadas según Laudenbach y Huynh (13). El flujo salival en reposo (FSR) fue considerado normal para valores ≥0,3 ml/min; reducido para valores >0,1 ml/min y <0,3 ml/min e hiposalivación para valores ≤0,1ml/min. El flujo salival estimulado (FSE) fue considerado normal para valores ≥ 0,5 ml / minuto e hiposalivación los valores inferiores a 0,5 ml/min (14). El pH salival fue determinado colocándose sobre el dorso lingual una tira de papel de tornasol, indicador universal de pH 1-10 (Merck KgaA - Germany). Para la evaluación de trastornos psicológicos se emplearon cuestionarios autoaplicativos sobre depresión de Beck (The Beck Depression Inventory - BDI) y sobre ansiedad de Beck (The Beck Anxiety Inventory – BAI), en la versión castellana adaptada por Vázquez y Sanz, según Comech, Díaz y Vallejo (15). Se registraron los medicamentos tomados por cada paciente y las enfermedades sistémicas que padecían. Los datos fueron sometidos a un análisis descriptivo y comparativo. Se utilizó un ANOVA para comparar las medias y el índice Odds ratio (OR) para evaluar la asociación de las variables estudiada. Se consideraron significativos los valores de p≥0,05.
RESULTADOS
Treinta y siete pacientes con SBA (92,5%) eran mujeres y tres (7,5%) varones, con media de edad de 63±11,8 años. El tiempo de evolución de los síntomas del SBA osciló entre 4 meses y 8 años, con media de 2,3±1,9 años. Las sensaciones provocadas por el SBA fueron descritas como: sensación de quemazón (62,5%), ardor (57,5%), escozor (27,5%), picor (25%), dolor (17,5%), hinchazón (17,5%) y sensación de boca escaldada (15%). El ritmo de los síntomas fue relatado como continuo en el 62,5% de los casos e intermitente en el 37,5%. La intensidad de la sintomatología varió de 2 a 10, con promedio de 7,4±2,1, pudiéndose calificar como un síntoma de elevada intensidad. La presencia de xerostomía subjetiva fue referida por el 75% de los pacientes con SBA y por el 45% de los del grupo control.
En cuanto al FSR de los pacientes con SBA, el promedio fue de 0,13±0,09 ml / minuto. Sólo el 12,5% presentaba tasa de flujo normal, 40% flujo reducido y el 47,5 % presentaba hiposalivación. En el grupo control se observó, que el promedio del FSR fue de 0,16±0,13 ml/min, de modo que el 20% de los pacientes presentaba tasa de FSR normal, 30% flujo reducido y el 50% presentaba hiposalivación (Figura 1). El flujo salival estimulado entre los pacientes con SBA presentó una media de 1,25±0,67 ml/min. El 90% de los pacientes presentaron flujo normal y el 10% hiposalivación. En el grupo control se observó un 87,5% de los pacientes con FSE normal y 12,5% con hiposalivación, con media de 1,27±0,73 ml/min. La media del pH salival en la lengua de los pacientes del grupo SBA fue de 6,7±0,61 y en el control 6,6±0,71.
Los 40 pacientes con SBA tomaban 1 o más medicamentos, con media de 3,9±2,0 medicamentos/día. El 95% de los medicamentos que tomaban eran xerostomizantes y la media de estos fue 2,6±1,7 medicamentos xerostomizantes/día. Entre los pacientes control, el 75% tomaba uno o más medicamentos, siendo el 67,5% fármacos xerostomizantes. Las medias de medicamentos entre estos pacientes fue de 2,5±2,6 medicamentos/día y de 1,3±1,6 medicamentos xerostomizantes/día. Las categorías de medicamentos más consumidos entre los pacientes con SBA fueron: psicotropos, analgésicos/antiinflamatorios, fármacos para el aparato cardiovascular, fármacos para el aparato digestivo e hipotensores/diuréticos. Entre los pacientes del grupo control se observó mayor consumo de analgésicos/antiinflamatorios, hipotensores/diuréticos, fármacos para el aparato cardiovascular y psicotropos.
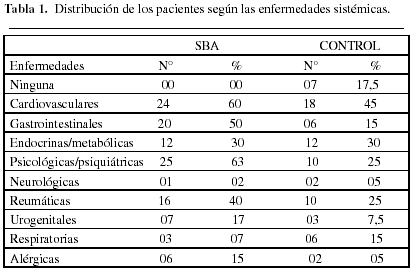
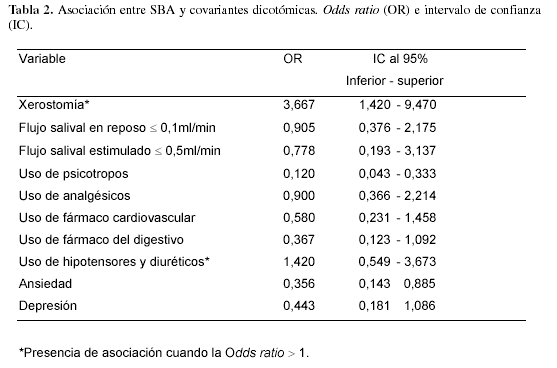
Se observó que el 65% de los pacientes con SBA presentaban ansiedad, frente a 42,5% de los del grupo control. La depresión afectó el 60% de los pacientes con SBA y el 37,5% de los pacientes del grupo control. Las diferencias fueron estadísticamente significativas para la presencia de síntomas de ansiedad y depresión, con p=0,001 y p=0,036 respectivamente. El 100% de los pacientes con SBA padecían 1 o más enfermedades, con una media de 4±2,2 enfermedades/paciente. En el grupo control, el 82,5 % de los pacientes tenían 1 o más enfermedades sistémicas con una media de 2,7±2,1 enfermedades/paciente. Hubo diferencias significativas, con p=0,006. Las enfermedades más prevalentes coincidieron en los dos grupos, pero en proporciones muy distintas (Tabla 1). Entre todas las variables estudiadas solo hubo asociación del SBA con la xerostomía subjetiva y con los hipotensores/diuréticos (Tabla 2).
DISCUSION
El mantenimiento del equilibrio de la función oral depende de la sensación de bienestar en la cavidad bucal experimentada por la persona. El síndrome de boca ardiente se caracteriza por disconfort bucal, que da lugar a disfunción oral con una compleja asociación a trastornos psicológicos. La xerostomía y la hiposalivación también generan disconfort en la cavidad bucal. Pueden agravar el pronóstico y determinan el tratamiento del SBA. El síndrome de boca ardiente presenta una prevalencia de 4 a 5% en la población en general (1). Afecta mayoritariamente a mujeres, con una media edad de 62 años y una proporción respecto a varones de 7:1(16). En el presente estudio se observó una media de edad de 63 años, pero una de las pacientes tenía sólo 48% años de edad. La presencia del SBA en edades tempranas también ha sido mencionada en otros estudios (1,2,16). Se ha identificado un 75% de casos de xerostomía entre los pacientes con SBA. Porcentaje muy superior al hallado en los estudios realizados por Gorsky, Silverman y Chinn (17), Lamey y Lamb (18)que en sus estudios encontraron 39% y 48%% de xerostomía, respectivamente. Sin embargo, es similar al 66% de casos de xerostomía que hallaron Bergdahl y Bergdahl (1). Eguía del Valle y cols. (2), Somacarrera y cols.(19) y Grushka (20) también informan prevalencias de xerostomía iguales o superiores al 60% de los pacientes con SBA. En el presente estudio se ha demostrado que los pacientes con SBA eran significativamente más propensos a padecer xerostomía que los pacientes sin el síndrome. Estos datos corroboran los hallazgos del estudio de Bergdahl (12), quien determinó una Odds ratio de 5,3 al considerar la relación entre ardor bucal y presencia de xerostomía. La sensación de boca seca es un síntoma común que está presente en adultos de cualquier edad y que parece depender de ella. Se estima que la prevalencia de este síntoma es más alta entre mujeres mayores. Sin embargo, no hay ninguna evidencia que muestre que el síntoma resulte del proceso de envejecimiento. Se cree que más que el proceso de envejecimiento per se, otros factores como el consumo de medicamentos, la presencia de enfermedades sistémicas crónicas, la capacidad funcional del paciente y los estados psicológicos estarían implicados en la etiología de la xerostomía. La fuerte asociación de xerostomía con el SBA, en este estudio, puede ser explicada si se considera que, entre los pacientes estudiados, las variables consumo de fármacos, número de enfermedades sistémicas y presencia de ansiedad y depresión presentaron medias muy elevadas, con diferencias estadísticamente significativas cuando se comparan con el grupo control. Los estudios que incluyen el análisis de la función de las glándulas salivales en la patogénesis del SBA muestran hallazgos divergentes, de modo que todavía no está definido si la hiposalivación es un signo propio del síndrome. En el presente estudio se observó que la media del flujo salival total en reposo entre los pacientes con SBA fue más baja que en el grupo control, pero no se han observado diferencias estadísticamente significativas. Por otra parte, la tasa media del flujo salival estimulado de estos pacientes fue normal. Es decir, la capacidad funcional de las glándulas salivales estaba preservada. Bergdahl (12)también halló normal la tasa de flujo salival estimulado en pacientes con SBA. La media fue de 2,38±1,36 ml/min entre los hombres, y de 1,58±0,84 entre las mujeres. Estos valores son similares a los observados en el presente estudio. Tammiala-Salonen y Söderling (21) encontraron aumentado el flujo salival estimulado en mujeres. Estos resultados indican que, en la mayoría de los pacientes con SBA, las glándulas salivales siguen respondiendo adecuadamente a la estimulación, pese al gran número de factores que podrían afectar su función. Con todo, hay hallazgos contradictorios como los publicados por Hammarén y Hugoson (22), que determinaron reducción en la FSE con una media de 0,9 ml/min y un 44% de hiposalivación. En el presente estudio se han identificado una elevada proporción de pacientes que presentaban hiposalivación relacionada con el flujo salival en reposo (FSR≤0,1 ml/min), mientras que para el flujo salival estimulado la gran mayoría de los pacientes lo tenían normal en ambos grupos. Asimismo, en ambos grupos los porcentajes de xerostomía fueron muy elevados. Este hallazgo permite deducir que la sensación de boca seca está más relacionada con la tasa de FSR y, por consiguiente, con la secreción de las glándulas salivales menores, como sugieren Sreebny y Valdini (10). Es importante mencionar que, en este estudio, la presencia de xerostomía no coincidió con hiposalivación en el 36,7% de los pacientes con SBA, mientras que, en el control, las dos entidades no coincidieron en apenas 10% de los casos. Bergdahl y Bergdahl (11) afirman que los factores psicológicos desempeñan importante papel en la presencia de xerostomía sin hiposalivación y que tal hecho está significativamente asociado a la depresión, ansiedad y consumo de antidepresivos. Según parece, los pacientes con SBA presentan un perfil psicológico diferente al de la población en general. En el presente estudio se ha observado alta prevalencia de alteración del estado psicológico de los pacientes con SBA, con diferencias estadísticamente significativas entre las medias de ansiedad y depresión de los dos grupos estudiados. En cambio, en un análisis intragrupo no se observaba predominancia de síntomas de ansiedad o depresión entre los pacientes con SBA. Esto difiere de los hallazgos de Bergdahl, Anneroth y Perris (23), Hugoson y Thorstensson (24), que apuntan hacia una predominancia de síntomas de ansiedad entre los pacientes con SBA. Asimismo contrastan con los de Eguía del Valle y cols. (2), Rojo y cols. (5), y Zilli y cols. (6), que encontraron mayor prevalencia de depresión relacionada con el SBA. Aunque se observó que los estados de ansiedad y depresión fueron significativamente más preponderantes entre los pacientes con SBA, no se ha observado asociación con el SBA.
La comorbilidad de distintas enfermedades sistémicas crónicas sería un hallazgo característico de las personas con SBA (2,6), por lo que el consumo de múltiples fármacos a diario también lo es. En nuestro estudio, la comorbilidad y el consumo de medicamentos entre los pacientes con SBA fueron significativamente más elevados que en el grupo control. Este hallazgo puede ser explicado por la media de edad avanzada y las condiciones psicológicas de los pacientes con SBA estudiados. Se sabe que uno de los principales factores que puede influir en la secreción de las glándulas salivales es el consumo de medicamentos (25); algunos de los más importantes son los psicotropos, los antihipertensivos y los diuréticos. En el presente estudio se identificaron más de 67,5% de pacientes que consumían psicotropos. Este dato coincide con los de Somacarrera y cols. (19), que encontraron 68,3% de pacientes con SBA que consumían psicotropos, y con los hallazgos de Lamey y cols. (26), que presentan un 73% de consumo de esta categoría de medicamentos entre los pacientes con SBA. Porcentajes menores fueron informados por Grushka (20), Hammarén y Hugoson (22) y Hugoson y Thorstensson (24). En el presente estudio se ha observado que, entre las diversas categorías de fármacos que tomaban los pacientes con SBA, solamente los hipotensores y diuréticos se presentaron como factor de riesgo para el síndrome de boca ardiente. Este dato coincide con el hallazgo de Hakeberg y cols. (27),que también identificaron los hipotensores y diuréticos como los medicamentos con mayor riesgo para los síntomas del SBA. También corroboran los resultados de Tarkkila y cols. (28), que afirman que el consumo de antihipertensivos aumentó significativamente el riesgo de padecer ardor bucal. Estos hallazgos son particularmente interesantes, dado que en la literatura se han publicado algunos casos clínicos en los que el SBA se ha desarrollado a partir de medicamentos pertenecientes a esta categoría, específicamente a los antihipertensivos inhibidores de la enzima de conversión de la angiotensina (IECA) (29). Los analgésicos, psicotropos, fármacos para el aparato digestivo y fármacos para el aparato cardiovascular, se han identificado como factores protectores del SBA en el presente estudio. Pajukoski y cols. (30)han hallado resultados similares para los analgésicos; en cambio, señalan los psicotropos y los anticoagulantes como factores de riesgo para el SBA.
CONCLUSIONES
El análisis de los datos de este estudio nos permite concluir que: 1) Existe asociación entre el síndrome de boca ardiente y la xerostomía subjetiva, así como entre el SBA y el consumo de de antihipertensivos y diuréticos. 2) No hubo asociación del SBA y la presencia de ansiedad, depresión, uso de psicotropos, analgésicos, fármacos para el aparato cardiovascular, fármacos del aparato digestivo, flujo salival en reposo y flujo salival estimulado. 3) La tasa de FSR de los pacientes con SBA fue reducida, pero sin diferencias significativas al ser comparada con la del grupo control. 4) Las diferencias fueron estadísticamente significativas en cuanto a la intensidad de los síntomas de ansiedad, depresión, medicamentos/día, medicamentos xerostomizantes/día, enfermedades sistémicas y xerostomía subjetiva, al ser comparadas con el grupo control.
BIBLIOGRAFÍA
1. Bergdahl M, Bergdahl J. Burning mouth syndrome: prevalence and associated factors. J Oral Pathol Med 1999;28:350-4. [ Links ]
2. Eguía del Valle A, Aguirre Urízar JM, Martínez-Conde R, Echebarria Goikouria MA, Sagasta Pujana O. Síndrome de boca ardiente en el País Vasco: estudio preliminar de 30 casos. Med Oral 2003;8:84-90. [ Links ]
3. Gremeau-Richard C, Woda A, Navez ML, Attal N, Bouhassira D, Gagnieu MC. et al. Topical clonazepam in stomatodynia: a randomised placebo – controlled study. Pain 2004;108:51-7. [ Links ]
4. Al Quran FA. Psychological profile in burning mouth syndrome. Oral Surg Oral Med Pathol Oral Radiol Endod 2004;97:339-44. [ Links ]
5. Rojo L, Silvestre FJ, Bagán JV, De Vicent T. Prevalence of psychopathology in burning mouth syndrome. A comparative study among patients with and without psychiatric disorders and controls. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1994;78:312-6. [ Links ]
6. Zilli C, Brooke RI, Lau CL, Merskey H. Screening for psychistric illness in patients with oral dysesthesia by means of the general health questionnaire twenty eight item version(GHQ-28) and the irritability, depression and anxiety scale(IDA). Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1989;67:384-9. [ Links ]
7. Velasco E, Valencia S, Blanco A, Velasco C. El síndrome de ardor bucal en el anciano. La identificación de los trastornos psíquicos en su etiopatogenia. Rev Esp Geriatr Gerodontol 1998;33:19-24. [ Links ]
8. Soto Araya M, Rojas Alcayaga G, Esguep A. Association between psychological disorders and presence of lichen planus, burning mouth síndrome and recurrent aphtous stomatitis. Med oral 2004;9:1-7. [ Links ]
9. Petruzzi M, Lauritano D, De Benedittis M, Baldoni M, Serpico R. Systemic capsaicin for burning mouth syndrome: short-term results of a pilot study. J Oral Pathol Med 2004;33:111-4. [ Links ]
10. Sreebny LM, Valdini A. Xerostomia. Parte I: Relationship to other oral symptoms and salivary gland hypofunction. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1988;66:451-8. [ Links ]
11. Bergdahl M, Bergdahl J. Low unstimulated salivary flow and subjective oral dryness: association with medication, anxiety, depression, and stress. J Dent Res 2000;79:1652-8. [ Links ]
12. Bergdahl M. Salivary flow and oral complains in adult dental patients. Community Dent Oral Epidemiol 2000;28:59-66. [ Links ]
13. Laudenbach P, Huynh D. Pour une débitmétrie salivaire pratique. Une technique pondérale. Rev Stomatol Chir Maxillofac 1994;95:130-3. [ Links ]
14. Sreebny LM. Saliva in health and diseases: an appraisal and update. Int Dent J 2000;50:140-61. [ Links ]
15. Comech MI, Díaz MI, Vallejo MA. Cuestionarios, inventarios y escalas. Ansiedad, depresión y habilidades sociales. 1ª ed. Madrid. Fundación Universidad-Empresa; 1995. p.186-8. [ Links ]
16. Tourne LPM, Fricton JR. Burning mouth syndrome. Critical review and proposed clinical management. Oral Surg Oral Med Oral Pathol 1992;74:158-67. [ Links ]
17. Gorsky M, Silverman S, Chinn H. Clinical characteristics and management outcome in the burning mouth syndrome. Oral Surg Oral Med Oral Pathol 1991;72:192-5. [ Links ]
18. Lamey PJ, Lamb AB. Prospective study of aetiological factors in burning mouth syndrome. Br Med J 1988;296:1243-6. [ Links ]
19. Somacarrera ML, Pinos HP, Hernández G, Lucas ML. Síndrome de boca ardiente. Aspectos clínicos y perfil psicológico asociado. Arch Odontoestomatol 1998;14:299-306. [ Links ]
20. Grushka M. Clinical features of burning mouth syndrome. Oral Surg Oral Med Oral Pathol 1987;63:30-6. [ Links ]
21. Tammiala-Salonen T, Söderling E. Protein composition, adhesion, and agglutination properties of saliva in burning mouth syndrome. Scand J Dent Res 1993;101:215-8. [ Links ]
22. Hammarén M, Hugoson A. Clinical psychiatric assessment of patients with burning mouth syndrome resisting oral treatment. Swed Dent 1989;13:77-88. [ Links ]
23. Bergdahl J, Anneroth G, Perris H. Cognitive therapy in the treatment of patients with resistant burning mouth syndrome: a controlled study. J Oral Pathol Med 1995;24:213-5. [ Links ]
24. Hugosson A, Thortensson B. Vitamin B status and reponse to reponse to replacement therapy in patients with burning mouth syndrome. Acta Odontol Scand 1991;49:367-75. [ Links ]
25. Sreebny LM, Schwartz SS. A reference guide to drugs and dry mouth. 2nd edition. Gerodontology 1997;14:33-47. [ Links ]
26. Lamey PJ, Murray BM, Eddie SA, Freeman RE. The secretion of parotid saliva as stimulated by 10% citricacid is not related to precipitating factors in burning mouth. J Oral Palthol Med 2001;30:121-4. [ Links ]
27. Hakeberg M, Bergen U, Hägglin C, Ahlqwist M. Reported burning mouth syndrome among middle-aged elderly women. Eur J Oral Sci 1997;105:539-43. [ Links ]
28. Tarkkila L, Linna M, Tiitinen A, Lindqvist C, Meurman JH. Oral symptoms at menopause - the role of hormone replacement therapy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001;92:276-80. [ Links ]
29. Brown RS, Krakow AM, Douglas T, Choksi SK. "Scalded mouth síndrome": caused by angiotensin converting enzyme inhibitors: two case report. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1997;83:665-7. [ Links ]
30. Pajukoski H, Meurman J, Halonen P, Sulkava R. Prevalence of subjective dry mouth and burning mouth in hospitalized elderly patients and outpatients in relation to saliva, medication, and systemic diseases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001;92:641-9. [ Links ]











 texto en
texto en