Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Medicina Oral, Patología Oral y Cirugía Bucal (Internet)
versión On-line ISSN 1698-6946
Med. oral patol. oral cir.bucal (Internet) vol.11 no.2 mar./abr. 2006
Neuropatías trigeminales tumorales: presentación de 7 casos
Neoplastic trigeminal neuropathy: presentation of 7 cases
Miguel Peñarrocha Diago1, Elena Mora Escribano2, José V. Bagán3, María Peñarrocha Diago4
(1) Profesor Titular de Cirugía Bucal. Facultad de Medicina y Odontología. Universidad de Valencia
(2) Odontóloga. Máster de Cirugía e Implantología Oral. Facultad de Medicina y Odontología. Universidad de Valencia
(3) Catedrático de Medicina Bucal. Facultad de Medicina y Odontología. Universidad de Valencia.
Jefe del Servicio de Estomatología. Hospital General Universitario de Valencia
(4) Doctora en Medicina y cirugía. Doctora en Odontología. Práctica privada en Valencia
Dirección para correspondencia
RESUMEN
Las neuropatías del trigémino de origen tumoral suponen un bajo porcentaje de las neuropatías trigeminales, pero pueden tener muy mal pronóstico. Es importante descartar una neoplasia en los pacientes con adormecimiento en el territorio del trigémino. Presentamos 7 casos de neuropatías trigeminales secundarias a tumores; en 4 existían antecedentes de neoplasias sistémicas previas y en 3 la neuropatía fue el primer signo de la enfermedad tumoral. En tres ocasiones la lesión se localizó en mandíbula, una en base de cráneo, una en troncoencéfalo, una a nivel cerebral y en una no se encontró el nivel lesional. La evolución fue muy mala en 5 pacientes; sólo se recuperó un caso en el que tras la resección de un neurinoma del acústico desaparecieron los síntomas. Las lesiones que producen neuropatías trigeminales tumorales pueden localizarse a lo largo de todo el trayecto trigeminal y las neoplásicas tienen un pronóstico ominoso.
Palabras clave: Neuropatía trigeminal, neoplasias, neuropatía trigeminal maligna.
ABSTRACT
Trigeminal neuropathy of neoplastic origin accounts for a small percentage of trigeminal neuropathies, though the prognosis may be very poor. It is important to discard neoplastic processes in patients with numbness of the trigeminal territory. We present 7 cases of trigeminal neuropathy secondary to tumors: in four cases there were antecedents of systemic neoplastic disease, while in the remaining three cases neuropathy was the first manifestation of the tumor. The lesion was located in the mandible in three cases, in the region of the skull base in one patient, and in the brainstem and brain in one case each. In one case the lesion level could not be identified. The course was very poor in 5 cases. Recovery was only recorded in one patient in whom the symptoms were seen to disappear after acoustic nerve neurinoma resection. The lesions underlying neoplastic trigeminal neuropathy can be located at any point along the trajectory of the trigeminal nerve, and their prognosis is very poor.
Key words: Trigeminal neuropathy, neoplasms, malignant trigeminal neuropathy.
Introducción
Las neuropatías trigeminales (NT) se manifiestan como un adormecimiento cutáneo-mucoso en la región inervada por el trigémino (1). Su importancia radica en que pueden ser la primera manifestación de una enfermedad tumoral o el primer signo de recidiva en pacientes con neoplasias previas, siendo un signo grave y ominoso, teniendo muchos de los pacientes un pronóstico de vida corto (2). Supone frecuentemente la invasión metastática o por contigüidad de los nervios craneales por la neoplasia (3). Se han descrito NT secundarias a: tumores localizados en el ángulo pontocerebeloso (4), el ganglio de Gasser, las raíces del trigémino (5), nasofaringe y seno maxilar (6), y lesiones benignas (7) o malignas (8-10) mandibulares.
El grado de afectación y la localización de la lesión es muy variable, en función de cada caso. A pesar de las nuevas técnicas para el diagnóstico precoz, es difícil diferenciar las neuropatías trigeminales "benignas" de las "malignas", asociadas a neoplasias. La evaluación clínica y radiológica temprana es de crucial importancia (11). Ante un déficit sensitivo en la vía trigeminal se debe descartar la presencia de un tumor primario o la recidiva metastática de una enfermedad maligna, a lo largo de todo el trayecto de la vía trigeminal (12)
En este trabajo presentamos 7 pacientes con neuropatías trigeminales tumorales, estudiamos las manifestaciones clínicas, el diagnóstico de localización y etiológico de las lesiones, y la evolución de los casos.
Material y método
Se incluyen los casos de neuropatías trigeminales tumorales asistidos en la Clínica Odontológica de la Facultad de Medicina de la Universidad de Valencia, de 1988 a 2002. Se anotaron los datos personales y los antecedentes de interés.
El diagnóstico de neuropatía trigeminal se estableció por las manifestaciones clínicas, todos los pacientes referían sensación de adormecimiento orofacial en los territorios de una o más ramas del trigémino y presentaban a la exploración clínica déficits sensitivos de una o más ramas del nervio trigémino. Se recogió la existencia o no de dolor asociado al déficit sensitivo, así como el tipo de dolor y su respuesta a fármacos.
Se realizó la exploración clínica de la cavidad oral y de los pares craneales. En todos los casos se hizo una radiografía panorámica extraoral, y tomografía computada (TC) maxilofacial o craneal, y/o resonancia magnética cerebral. En los pacientes con lesiones mandibulares se realizó biopsia de la lesión y en los pacientes con alteraciones del sistema nervioso central se practicaron biopsias o tratamientos quirúrgicos, según los procesos de que se tratara. Se recogió el tratamiento y la evolución.
Resultados
Se recogieron 7 casos. La edad media de los pacientes fue de 47 años, rango de 35 a 72 años. Eran 4 hombres y 3 mujeres (Tabla 1). En cuanto a los antecedentes personales, 2 pacientes tenían neoplasias de mama previas (casos 1 y 4), uno de próstata (caso 3) y uno carcinoma de labio (caso 3).
Tres pacientes tenían dolor (casos 1, 2 y 5), de carácter neurógeno, localizado en el territorio trigeminal afectado por la neuropatía, de intensidad importante en todos, y con respuesta buena al principio al tratamiento farmacológico, con carbamacepina y amitriptilina. En los casos 1 y 2, el dolor era atípico, continuo y con crisis sobreañadidas, con la evolución del proceso los pacientes fueron empeorando del dolor, haciéndose menos efectiva la medicación. En la paciente con el neurinoma del acústico el dolor era de características típicas, fulgurante, en crisis de segundos de duración, mejoró con carbamacepina y desapareció tras el tratamiento quirúrgico del tumor.
Con respecto a la localización del déficit sensitivo, en 4 pacientes era en el territorio de inervación del nervio mentoniano, 1 afectando de forma conjunta a la 2ª y 3ª rama, y dos en las tres ramas.En un paciente el déficit sensitivo fue en el lado izquierdo (caso 5) y en 6 en el derecho.
Solo encontramos alteraciones en la exploración clínica intraoral en el caso 2, en el que apareció una tumefacción en el trígono retromalar mandibular. No encontramos en la exploración clínica alteraciones del trigémino motor; con respecto a la exploración de otros pares craneales, el caso 5 presentó hipoacusia en oído izquierdo, el resto no tuvieron alteraciones.
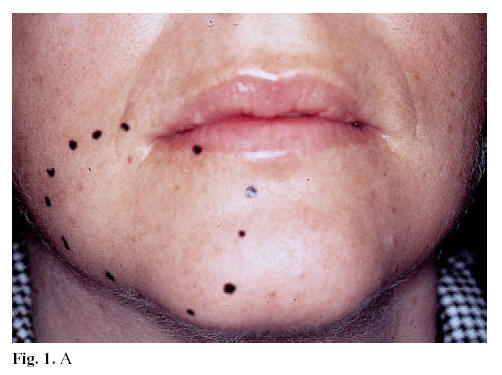
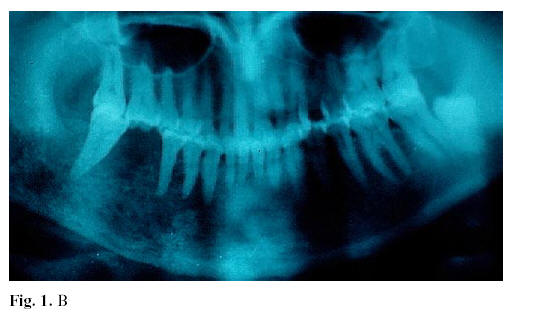
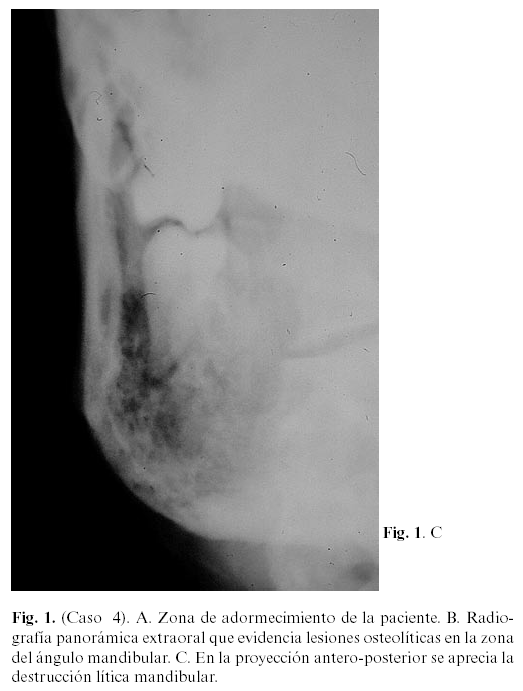
En 3 pacientes se apreciaron, en la ortopantomografía y en la TC maxilofacial, lesiones osteolíticas a nivel mandibular: un carcinoma epidermoide del ángulo mandibular (caso 2), apareció en un paciente intervenido de un carcinoma epidermoide de labio inferior tres años antes; y en dos lesiones mandibulares metastáticas, a partir de cáncer de mama (caso 4) (Fig. 1, A, B y C) y de pulmón (caso 7).
En 3 casos encontramos en la TC craneal o en la resonancia magnética cerebral alteraciones. El caso 5 se trataba de un neurinoma del acústico del ángulo pontocerebeloso; el caso 1 de una lesión tumoral metastática que destruía la punta del peñasco, en una paciente con antecedentes de cáncer de mama (Fig. 2 A y B); y el caso 6 de una neoplasia cerebral, que inicialmente se manifestó por adormecimiento facial y el diagnóstico definitivo fue de glioblastoma multiforme (Fig. 3. A y B).
En el caso 3 no encontramos alteraciones en la radiografía a extraoral, ni en la TC maxilar o craneal; el paciente estaba diagnosticado de neoplasia de próstata.
En los casos 1,4 y 7 (Tabla 2) las NT fueron producidas por metástasis a distancia, de cánceres sistémicos; el caso 2 por diseminación local a partir de un carcinoma de labio inferior, posiblemente por vía perineural; siendo en los 4 casos anteriores la NT el primer signo de recidiva de la enfermedad maligna. En el caso 3 apareció una neuropatía mentoniana en un paciente con una neoplasia de próstata previa, pero no se puedo demostrar la metástasis local. El caso 5 y 6 el adormecimiento facial fue el primer signo de la enfermedad, en un caso neurinoma del acústico y en otro un glioblastoma multiforme; y en el caso 7 la NT fue el primer signo de la aparición de una metástasis de un tumor oculto, que se diagnóstico después como adenocarcinoma de pulmón.
Respecto al tratamiento, en los casos de dolor los pacientes recibieron carbamacepina y/o amitriptilina; y, además, el tratamiento específico para el proceso neoplásico que presentaban. Los pacientes con antecedentes de carcinomas sistémicos, fueron tratados con quimioterapia, tanto los que tenían manifestaciones radiológicas de localización de la lesión metastática: en base de cráneo (caso 1), en mandíbula (casos 4 y 7), como los que no tenían alteraciones radiológicas (caso 3) que evidenciara una lesión metastática. Un paciente (caso 6) con un glioblastoma multiforme cerebral fue tratado con quimioterapia, y otro paciente (caso 2), con metástasis por diseminación perineural desde un carcinoma de labio que afectó a la mandíbula fue también tratado con quimioterapia. El caso 5 con un neurinoma del acústico fue tratado con cirugía.
Con respecto al tiempo de evolución, los pacientes tuvieron una lenta progresión desde la aparición de la sintomatología hasta el diagnóstico de la NT; desde 6 meses el caso 1, hasta 3 años el caso 3. En el caso 3 la NT coincidió con el diagnóstico de diseminación sistémica de la neoplasia. En el caso nº 6 la clínica era la de una NT de segunda y tercera rama, estacionaria durante seis meses, sin que existiera dolor asociado, ni afectación de otros pares craneales, que hacía sospechar la existencia de una lesión en las raíces sensitivas del nervio, en el ganglio de Gasser o en las ramas; sin embargo, una resonancia magnética cerebral evidenció la presencia de una lesión cerebral cortical ocupante de espacio; posteriormente al paciente comenzó con afectación sensitiva de miembros superiores contralateral y otras manifestaciones clínicas.
En cuanto al tiempo de seguimiento, cuatro pacientes fallecieron durante el primer año (casos 2, 4, 6 y 7), el caso 3 falleció a los trece meses, el 1 no mejoró de la neuropatía durante el periodo de seguimiento de 8 meses (después perdimos el control de la paciente) y el único recuperado clínicamente fue el caso 5 (neurinoma del acústico).
Discusión
La importancia del diagnóstico de una neuropatía del trigémino neoplásica radica en que puede aparecer en el contexto de un cáncer sistémico, y en algunos casos su aparición es previa al diagnóstico de la neoplasia (9,13).
A este respecto, en la revisión efectuada por Massey y cols. (14) un 47% de los pacientes refirieron la sintomatología disestésica previa al diagnóstico del cáncer. Esto hecho obliga a efectuar un estudio en busca de la neoplasia oculta en aquellos pacientes no oncológicos diagnosticados de neuropatía mentoniana, prestando especial atención al origen broncopulmonar y mamario y a los procesos linfoproliferativos, por ser éstas las etiologías más frecuentes. Vadell y cols (12) presentaron cinco pacientes en el contexto de una enfermedad en progresión. La NT apareció en dos de nuestras pacientes con adenocarcinomas de mamas, en un paciente con carcinoma de próstata y en otro con un carcinoma de labio; en todos ellos el adormecimiento trigeminal fue el primer signo de recidiva neoplásica. En los tres restantes la NT fue el primer signo de la manifestación de la enfermedad, siendo dos de ellos tumores primarios -uno benigno y uno maligno- y otro caso un tumor metastático.
Clínicamente las neuropatías trigeminales tumorales se pueden manifestar como adormecimiento, o como adormecimiento y dolor, en una asociación de síntomas deficitarios e irritativos (15,16). La neuropatía mentoniana maligna está caracterizada por la anestesia, espontánea, no traumática de la región inervada por el nervio mentoniano; el déficit sensitivo incluye la piel y mucosa del labio inferior (14). En todos nuestros casos hubo afectación del nervio mentoniano, sólo o combinado con una o dos de las ramas restantes del trigémino. Los tumores que afectan al trigémino pueden provocar neuralgias de carácter atípico asociadas con pérdidas sensitivas, siendo el dolor intenso y el déficit neurológico progresivo (17). En nuestra serie hubo dolor neurógeno asociado en tres casos; de tipo fulgurante, que duraba segundos en un caso, y de características atípicas en los otros. Calvin y cols. (18) sugirieron que este dolor podría estar provocado por la compresión tumoral de las raíces sensitivas del trigémino que provocarían zonas de desmielinización.
Diversos autores destacan la importancia de realizar en los pacientes con neuropatías del trigémino un estudio radiológico completo para descartar que la lesión se encuentre a nivel cerebral, del troncoencéfalo, en la región preganglionar, en el ganglio de Gasser o en el seno cavernoso, así como la zona extracraneal de las tres ramas revisando todo el trayecto del V par (12,19-22). En las neuropatías trigeminales, siempre se deberá descartar la presencia de una lesión tumoral, benigna (7,8) o maligna (12), a lo largo de todo el trayecto trigeminal, y no se puede sólo por los síntomas o signos localizar el nivel lesional. Nosotros, en tres casos hallamos carcinomas en la mandíbula; en el paciente con una neoplasia de próstata no encontramos lesiones radiográficas, y pudiera ser una lesión paraneoplásica, como algunos autores han sugerido (14). La paciente con el neurinoma en ángulo pontocerebeloso tuvo dolor un neurógeno típico, junto a la neuropatía trigeminal e hipoacusia. Otro paciente tuvo una lesión cerebral que se manifestó inicialmente como un adormecimiento facial contralateral.
Respecto al tratamiento, una vez diagnosticada la enfermedad de base que provocó la aparición de la neuropatía, nuestros pacientes fueron remitidos a los especialistas pertinentes para el tratamiento sistémico. En los casos de tumores benignos o malignos operables el tratamiento debe ser quirúrgico, como sucedió en el neurinoma del acústico. Carbamacepina y amitriptilina se administraron en los casos que hubo dolor neurógeno y consiguieron una mejoría parcial inicial de la sintomatología.
La aparición de una NT de origen maligno va asociada clásicamente a un mal pronóstico, con una corta supervivencia, se considera un signo ominoso de la enfermedad (23). Laurencet y cols (2) refirieron una vida media después del diagnóstico de neuropatía trigeminal maligna de menos de 1 año. En nuestros pacientes 5 tuvieron un muy mal pronóstico, con una supervivencia corta, la mayoría falleció antes del año de seguimiento. Llama la atención que pasara bastante tiempo desde que se inició el adormecimiento facial hasta el diagnóstico de la NT; posiblemente los pacientes no concedieran demasiada importancia a esta sintomatología y no consultasen por ella. Sólo hubo un paciente con una mejoría completa, se trataba de un neurinoma del acústico y todas las manifestaciones clínicas desaparecieron tras la cirugía tumoral.
Si el paciente tiene una neoplasia y aparece adormecimiento facial es necesario pensar en la NT como una recidiva, y debe ser considerado como un signo ominoso, de muy mal pronóstico. Si aparece el adormecimiento facial en un paciente sin antecedentes de interés, deberemos llegar al diagnóstico del nivel lesional y de la enfermedad, pudiendo ser la primera manifestación de un proceso tumoral.
Bibliografía
1. Calverley JR, Mohnac AM. Syndrome of the numb chin. Arch Intern Med 1963; 112:819-21. [ Links ]
2. Laurencet FM, Anchisi S, Tullen E, Dietrich PY. Mental neuropathy: report of five cases and review of the literature. Crit Rev Oncol Hematol 2000;34:71-9. [ Links ]
3. Dalmau J, Grauss F. Neuropatía mentoniana. Neurología 1986;1:203-11. [ Links ]
4. Bodner L, Oberman M, Shteyer A. Mental nerve neuropathy associated with compound odontoma. Oral Surg Oral Med Oral Pathol 1987; 63:658-60. [ Links ]
5. Heng CK, Heng J. Implications of malignant lymphoma on a periapical mandibular lesion. Gen Dent 1995;43:454-8. [ Links ]
6. Halachmi S, Maded R, Madjar S, Wald M, River Y, Nativ O. Numb chin síndrome as the presenting symptom of metastat carcinoma. Urology 2000;55:286-9. [ Links ]
7. Martí JF. Neuropatía craneal en el enfermo con cáncer sistémico. Neurología 1986;1:183-4. [ Links ]
8. Massey EW, Moore J, Schold S. Mental neuropathy from systemic canceer. Neurology 1981; 31:1277-81. [ Links ]
9. Vadell C, Tusquets I, Roquer J, Corominas JM, Nogue M, Gil M, et al. Neuropatía mentoniana asociada a neoplasis. Presentación de cinco casos y revisión de la literatura. Arch de neurobiol 1989;52,1:17-22. [ Links ]
10. Bullit E, Tew JM, Boyd J. Intracraneal tumors in patients with facial pain. J Neurosurg 1986;64:865-71. [ Links ]
11. Schnetler J. Intracraneal tumours presenting with facial pain. Br Dent J 1989;166:80-4. [ Links ]
12. Peñarrocha M, Peñarrocha MA, Soler F. Neuralgia trigeminal típica secundaria a tumores del ángulo pontocerebeloso. A propósito de dos casos. Medicina Oral 1997; 2:109-12. [ Links ]
13. Calvin WH, Laeser JD, Howe JP. A neurophysiological theory for the mechanism of the tic douloreus. Pain 1977; 3:147-54. [ Links ]
14. Peñarrocha M, Bagán JV, Alfaro A, Escrig V. Mental nerve neuropathy. Report of three cases. Oral Surg Oral Med Oral Pathol 1990;69:48-51. [ Links ]
15. Reyes N, Terron C, Martinez E, Zabala JA, Larrondo J. Progressive cranial neuropathy due to perineural spread of an squamous cell carcinoma. Neurologia 2003;18:112-5. [ Links ]
16. Manon-Espaillat R, Lanska DJ, Ruff RL, Masaryk T. Visualization of isolated trigeminal nerve invasion by limphoma using Gadolinium-enhanced magnetic resonance imaging. Neuroradiology 1990;32:531-2. [ Links ]
17. Cousin GC, Ilankovan V. Mental nerve anaesthesia as a result of mandibular metastases prostatic adenocarcinoma. Br Dent J 1994;177:382-4. [ Links ]
18. Peñarrocha M, Bagán JV, Alfaro A, Martinez V, Montalar J. Malignant mental nerve neuropathy. Case report and meta-analysis. Rev Neurol 1992;101:31-5. [ Links ]
![]() Dirección para correspondencia
Dirección para correspondencia
Clínica Odontológica
Gascó Oliag, 1
46021 – Valencia
E-mail: miguel.Peñarrrocha@uv.es
Recibido: 18-07-2004
Aceptado: 30-11-2005











 texto en
texto en