Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista de Bioética y Derecho
versión On-line ISSN 1886-5887
Rev. Bioética y Derecho no.27 Barcelona ene. 2013
https://dx.doi.org/10.4321/S1886-58872013000100007
DESDE EL MÁSTER
Evaluación de la calidad de vida en el paciente mayor de 70 años con fracaso multiorgánico que precisa ventilación mecánica y/o terapias continuas de reemplazo renal
Evaluation of quality of life in patient over 70 years with multiorgan failure requiring mechanical ventilation and/or continuous renal replacement therapies
Lorenzo Socias Crespí*, Lluís Cabré Pericas**
*Médico Adjunto de Medicina Intensiva Hospital Son Llàtzer. E-mail: lsocias@hsll.es
**Jefe del Servicio de Medicina Intensiva, Hospital de Barcelona. E-mail: 10654lcp@comb.cat
En esta sección tienen cabida las aportaciones de los alumnos del Máster en Bioética y Derecho de la Universitat de Barcelona, de la presente edición (XIV Promoción 2011-2012) así como de ediciones anteriores. Esperamos vuestras contribuciones en obd2@pcb.ub.es.
RESUMEN
Introducción: Un porcentaje muy elevado de los pacientes que ingresan en los Servicios de Medicina Intensiva son mayores de 70 años. La necesidad de evaluar los estados de salud en estos pacientes ha hecho que se desarrollan distintas herramientas o cuestionarios para conocer la calidad de vida tras el alta hospitalaria.
Objetivos: Evaluar la calidad de vida mediante escalas de medición en los pacientes ancianos con fracaso multiorgánico (FMO), así como el grado de pacientes con limitación terapéutica del soporte vital (LTSV) y su percepción de la calidad de vida.
Material y métodos: Estudio prospectivo de 6 meses de seguimiento a pacientes ingresados en la Unidad de Cuidados Intensivos con edad mayor a 70 a y con FMO. La Calidad de Vida Relacionada con la Salud (CVRS) se documentó al alta y a los 6 meses con el cuestionario de Estado de Salud SF-36 y el índice de Barthel. A los 6 meses recibieron información sobre Documentos de Voluntades Anticipadas (DVA). Otras variables fueron: la edad, sexo, SAPS II, SOFA al ingreso, estancia en UC, índice de Charlson, Score de Sabadell, estancia hospitalaria y mortalidad.
Resultados: Se estudiaron 26 pacientes mayores de 70 a y SOFA >3. 15 estaban vivos a los 6 meses, 7 fallecieron, 2 abandonaron y 1 paciente fue traslado a su comunidad. La edad media fue de 78 a. El 66,7% fueron hombres. El 73% tenían mala calidad de vida al ingreso (SF_36 < 50). El 60% de los pacientes precisó ventilación mecánica invasiva (VMI), 60% ventilación mecánica no invasiva (VMNI) y el 14 % hemodiafiltración continua. La estancia hospitalaria se correlacionaba con el rol físico (r=0,427; p=0,042), rol emocional (r=0,497; p=0,013), dolor corporal (r=0,516;p=0,014) y salud mental (r=0,488; p=0,016). De los 8 pacientes que se indicó al alta LTSV, 5 estaban vivos a los 6 meses. En estos pacientes observamos una disminución de la calidad de vida en todos sus componentes no significativa.
El 86% de los pacientes conocían el significado crítico de su enfermedad. El 53% conocían de la existencia de las DVA aunque ningún paciente se interesó por su aplicación.
Conclusión: La mayoría de pacientes estudiados perciben una calidad de vida a los 6 meses igual o superior que a la previa al ingreso Los pacientes dados de alta con LTSV a los 6 meses presentan una calidad de vida inferior a la previa al ingreso. El Score Sabadell al ingreso se correlaciona con la función social y la vitalidad a los 6 meses. Ningún paciente se mostró interesado en la redacción de las DVA.
Palabras clave: calidad de vida, paciente, mayor, fracaso multiorgánico, ventilación mecánica, terapias reemplazo renal.
ABSTRACT
Introduction: A very high percentage of patients in Intensive Care Units are > 70 years. The need to assess health status in these patients has led to develop different tools or questionnaires to ascertain the quality of life after hospital discharge.
Objetives: To assess the quality of life by measuring scales in elderly patients with multiple organ failure (MOF) and the patients with Limited Care (LC) and your perception of quality of life.
Material and methods: Prospective 6-month follow-up patients admitted to the ICU with age > 70 years and with MOF (SOFA>3). Quality of life Related to Health (HRQOL) was documented at discharge and at 6 months with Health Status Questionnaire SF_36 and the Barthel Index. At 6 months, they received information about Living Wills.
Other variables: age, sex, SAPS II, SOFA admission, Charlson Index, Sabadell Score, hospital and ICU stay and mortality
Results: We studied 26 patients and SOFA > 3. 15 were alive at 6 months, 7 died, 2 left and 1 patients was transferred to the Community. The mean age was 78 years. 66,7 % were men. 73% had poor quality of life at admission (SF_36 < 50). 60% of all patients need invasive ventilation, 60% non invasive ventilation and 14% haemodialysis. The hospital stay was correlated with physical role (r=0,427, p=0,042), emotional role (r=0,497, p=0,013) bodily pain (r=0,516, p=0,014) and mental health (r=0,488, p=0,016). Of the 8 patients with LC, 5 were live at 6 months. These patients observed a decrease in quality of life. 86% of the all patients knew the meaning of your critical illness. 53% patients knew of the existence of the Living Wills although non patient was interested in your application.
Conclusion: Most of the patients perceive a quality of life at 6 months equal or higher than the prior at admission ICU. All patients discharged with LC, at 6 months presented a lower quality of life. The Sabadell Score correlates with the social function and vitality at 6 months. No patient was interested in the drafting of the Living Wills.
Key words: quality of life, patient, older, multiple organ failure, ventilation, renal replacement therapies.
Introducción
El objetivo principal en medicina intensiva es la reducción de la mortalidad y morbilidad, así como el mantenimiento o mejoría de la capacidad funcional y calidad de vida de nuestros pacientes. La evolución ideal de un paciente que ha sufrido un ingreso en una Unidad de Cuidados Intensivos (UCI) consiste en volver a su estado de salud previo, o al esperado para una persona del mismo grupo de edad y situación médica (1). Desde el punto de vista de la evaluación de los resultados asistenciales de una UCI, el problema se centra en conocer los factores que rodean al paciente crítico y en plantearse directrices futuras para el seguimiento de la calidad de vida, mortalidad y estado funcional, como mínimo pasados 6 meses desde la enfermedad crítica(2,3).
Un porcentaje muy elevado de los pacientes que in-gresan en los Servicios de Medicina Intensiva son mayores de 70 años (4), y no lo hacen tanto por pro-cesos agudos como por descompensaciones de procesos crónicos, como la cardiopatía isquémica, la enfermedad pulmonar obstructiva crónica (EPOC), la hepatopatía crónica, etc. La población de 70 o más años en el mundo desarrollado se ha incrementado en número y en longevidad. Cuando los pacientes son tratados por condiciones que amenazan su vida, la terapia debe evaluarse en términos de probabilidad de conseguir una vida digna de ser vivida, tanto en términos sociales y psicológicos como en términos físicos. Esto hace que no sea suficiente hablar de mortalidad para describir los resultados de nuestra actividad, es necesario también conocer el pronóstico funcional de estos pacientes. En definitiva, se ha hecho necesario investigar sobre la calidad de vida relacionada con la salud (CVRS) de nuestros pacientes. La mayoría de los autores entienden que ésta es la suma de las funciones físicas y psicológicas, la capacidad para satisfacer sus necesidades sociales jun-to con la propia percepción de su situación (5,6).
El Síndrome de Fracaso Multiorgánico (SFMO) es un síndrome clínico evolutivo y una de las principales causas de morbilidad y mortalidad en los pacientes de los Servicios de Medicina Intensiva. La mortalidad de los pacientes afectos de SFMO es alrededor del 45 %. Existen múltiples factores que influyen en la sobrevida del enfermo con fracaso multiorgánico (FMO); la etiología es el principal determinante; sin embargo, factores como edad, estado de salud previo y presencia de complicaciones al momento del diagnóstico también influyen.
Estudios previos realizados en otros países aportan resultados controvertidos sobre la evolución a largo plazo de los pacientes geriátricos ingresados en una UCI. El grupo de Emilio Escanella (7) concluye en su estudio que la mortalidad en los pacientes de edad avanzada que ingresa en la UCI depende fundamentalmente del estado funcional previo. Estos pacientes al alta presentan al año una mortalidad del 40 % y los pacientes vivos presentan una dependencia leve-moderada.
Los estudios relacionados con la CVRS de pacientes ingresados en UCI son cada vez más frecuentes en la literatura médica; sin embargo, es todavía un aspec-to poco estudiado si se lo compara con otros (8). No obstante, la CVRS previa y la esperada tras el alta son uno de los factores que más tienen en cuenta los profesionales a la hora de aceptar un ingreso en una UCI y aplicar un tratamiento de soporte vital completo (9). La necesidad de evaluar los estados de salud ha hecho que se desarrollan distintas herramientas o cuestionarios para conocer la calidad de vida relacionada con la salud (CVRS) tras el alta hospitalaria. Tradicionalmente se ha señalado la necesidad de relacionar la CVRS con la edad, el sexo o la calidad de vida previa. La CVRS incorpora la percepción del paciente como una necesidad en la evaluación de los resultados de salud. La aplicación de nuevas tecnologías con capacidad de prolongar la vida a cualquier precio, el terrible dilema que supone la confrontación de calidad de vida y cantidad (mortalidad, morbilidad i expectativa de vida), y la gestión y distribución de recursos sanitarios determinan la necesidad de conocer la opinión de los pacientes. Cada vez son más los estudios que analizan la mortalidad y el estado funcional a largo plazo de los supervivientes de una patología crítica.
Objetivos
• Evaluar la calidad de vida en los pacientes con edad > 70 que precisan ventilación mecánica y/o hemodiafiltración la ingreso y a los 6 meses.
• Conocer la calidad de vida objetiva mediante una escala de medición.
• Conocer cuántos pacientes de los que presentan Limitación Terapéutica del Soporte Vital (LTSV) en UCI con supervivencia hospitalaria siguen vivos a los 6 meses del alta hospitalaria.
• Evaluar el grado de participación de pacientes que estarían disponibles en conocer la información del Documentos de Voluntades Anticipadas (DVA).
Diseño
Se trata de un estudio prospectivo de 6 meses de seguimiento con 2 evaluaciones transversales de la calidad de vida relacionada con la salud (CVRS) durante ese periodo (antes del alta y a los 6 meses).
El periodo de inclusión fue de Junio 2010 a Enero 2011. Se solicitó la inclusión de pacientes necesariamente consecutivos que cumplieran los siguientes criterios de inclusión: a) pacientes de más de 70 años ingresados en el Servicio de Medicina Intensiva que hubieran sobrevivido al ingreso, motivado por haber presentado durante la estancia la necesidad de tratamiento invasivo como terapias de reemplazo renal continua y/o ventilación mecánica invasiva, y b) que ningún paciente al ingreso fuese tributario de limitación del soporte vital según el equipo médico de UCI.
Los pacientes que fueron incapaces de completar un cuestionario auto aplicable de CVRS, así como cualquier condición o circunstancia que limitase el seguimiento o la participación del estudio se consideraron criterios de exclusión.
En cada una de las visitas de seguimiento se citaban los pacientes a una consulta acompañado de un familiar próximo y cumplimentaban el cuestionario clínico diseñado para el estudio. Los pacientes que por circunstancias de su calidad de vida no pudieron desplazarse a la consulto se cumplimentó el cuestionario de calidad de vida por teléfono. También fueron informados de los Documentos de Voluntades Anticipadas (DVA). Los pacientes fueron informados sobre las características del estudio y aceptaron participar en él.
Determinación de la calidad de vida relacionada con la salud
La evaluación de la CVRS se llevó a cabo con dos instrumentos genéricos: El cuestionario SF-36 y el índice de Barthel. El cuestionario SF-36 es un cuestionario genérico de 36 ITEMS que mide la salud autopercibida en ocho dimensiones: Función física (FF), función social (FS), salud mental (SM), rol físico (RF), rol emocional (RE), vitalidad (VT), dolor corporal (DC), y salud general (SG). Estos ítems pueden resumirse en dos componentes sumarios de salud física (CSF) y salud mental (CSM). Las puntuaciones van de 0 a 100, siendo el 100 la mejor calidad percibida. Es un instrumento ampliamente validado para su uso en castellano10. Se decidió mala calidad de vida cuando el índice de SF-36 era inferior a 50 puntos.
El índice de Barthel (IB) es una medida simple en cuanto a su obtención e interpretación, fundamentada en bases empíricas las actividades de la vída diaria (AVD) son diez: comer, trasladarse entre la silla y la cama, aseo personal, uso de retrete, bañarse/ducharse, desplazarse, subir/bajar escaleras, vestirse/desvestirse, control de heces y de orina. Las actividades se valoran de forma diferente, pudiendo asignarse 0, 5, 10 o 15 puntos. El rango global puede variar entre 0 (completamente dependiente) y 100 puntos (completamente independiente)7
Otras variables recogidas
Se recogieron datos sobre edad, sexo, SAPS II, SOFA al ingreso, estancia en UC, Score de Sabadell31, índice de Charlson32, estancia hospitalaria y mortalidad. También se recogieron la categoría de la enfermedad (médico o quirúrgico). En cuanto al diagnóstico se recogieron: Insuficiencia respiratoria crónica reagudizada, sepsis, cardiopatía isquémica, hepatopatia, y otras. Se recogieron los siguientes procedimientos durante la estancia: drogas vasoactivas, nutrición enteral, nutrición parenteral, ventilación mecánica no invasiva, ventilación mecánica invasiva, TCRR, sedación continua, RCP.
Análisis estadísticos
Se calcularon la media ± desviación típica y el intervalo para describir las variables continuas y las proporciones para las variables cualitativas. Se compararon las puntuaciones de CVRS entre los subgrupos de interés clínico (edad, sexo, SAPS II). Para la comparación de los datos clínicos y demográficos del grupo de estudio se utilizó la prueba estadística de ji cuadrado para variables categóricas (para muestras pareadas prueba de McNemar), ANOVA para la comparación de medias y la prueba no paramétrica de Kruskal-Wallis para la comparación entre grupos diagnósticos. El nivel de significación estadística aceptado ha sido del 5% (p < 0,05). Se empleó el paquete estadístico SPSS (versión 18.0).
Resultados
Se estudiaron 26 pacientes consecutivos con edad mayor de 70 a y con un SOFA al ingreso >3. 15 pacientes estuvieron vivos a los 6 meses, 7 pacientes fallecieron, 2 abandonaron (por traslado a una residencia y otro no localizado) y 1 paciente fue traslado a su comunidad. La edad media fue de 78 a (Rango 70-89 a; DE 5,40). El 66,7% fueron hombres. El 73% de los pacientes tenían mala calidad de vida al ingreso en el UCI (SF_36 < 50). La mayoría de pacientes eran sépticos y el 24% eran pacientes de alto riesgo postquirúrgico. El 60% de los pacientes precisó VMI, 60% VMNI y el 14 % TCRR.
Se estratificó la población al ingreso, según el cuestionario de SF-36, en pacientes con mala y buena calidad de vida percibida por el paciente en función de si la puntuación era menor o igual de 50 puntos. Un menor índice de Barthel y una estancia hospitalaria menor se relacionaba con la mala calidad de vida al ingreso (ver tabla I).
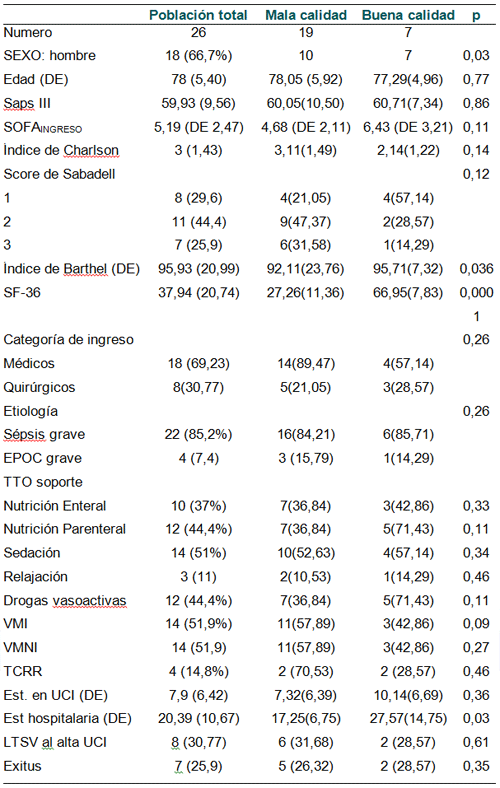
Tabla I. Características de la Población.
Correlación de los diferentes componentes de SF-36
El SF-36 contiene 36 temas que forman ocho dimensiones compuestas de la siguiente manera: 1. Salud general; 2. Función física; 3. Rol físico; 4. Rol emocional; 5. Dolor corporal; 6. Salud mental; 7. Vitalidad; 8. Función social.
Las salud general percibida por el paciente al ingreso solo se correlacionaba con el rol físico (r=0,501; p=0,017); sin embargo la función física al ingreso se correlacionaba con el rol físico (r=508; p=0,011), rol emocional (r=0,486; p=0,014), Vitalidad (r=0,452; p=0,026), función social (r=537; p=0,006), y el índice de Barthel (r=0,605; p=0,001)
Estancia hospitalaria
Cuando analizamos la estancia hospitalaria observamos que no se correlacionaba con la salud general percibida por el paciente ni la función física al ingreso; sin embargo se correlacionaba con el rol físico (r=0,427; p=0,042), rol emocional (r=0,497; p=0,013), dolor corporal (r=0,516;p=0,014) y salud mental (r=0,488; p=0,016).
Categoría de la enfermedad
Al analizar la categoría de la enfermedad (médico y quirúrgico), el SOFA y los fallecidos no encontramos diferencias significativas en los componentes de calidad de vida tanto al ingreso como a los 6 meses.
Seguimiento a los 6 meses
A los pacientes que sobrevivieron a los 6 meses (15 pacientes) quisimos estudiar el grado de conocimiento de los pacientes respecto a diferentes aspectos de la evolución natural de su enfermedad que causó el ingreso en la UCI y si existían factores asociados a este conocimiento, así como su posicionamiento con diferentes aspectos del testamento vital, su predisposición a realizarlo y si existían factores a asociados a esta predisposición. El 80% de los pacientes sabía que significa una Unidad de Cuidados Intensivos. El 86 % conocía que significa el tratamiento de intubación y ventilación mecánica. El 50% sabía que padecía una enfermedad muy grave con alta sospecha de fallecer. El 66% se consideraba globalmente informado. El 46% hubiera deseado recibir más información. El 13% hubiera deseado participar en la toma de decisiones. El 53% de los pacientes trasladó su toma de decisiones a sus hijos y el 33% a su conyuge.
El conocimiento previo acerca de en qué consiste el DVA lo tenían el 53% de los pacientes. Los médicos de la UCI no habían informado a ningún paciente de sí estarían dispuestos en redactarlo. Ningún paciente a los 6 meses se interesó en redactar un DVA y el 80% de los pacientes desearía ser intubado y otras medidas extraordinarias si las precisasen.
Variación de la calidad de vida
Estudiamos la calidad percibida a los 6 meses con respecto al ingreso en la UCI en los 15 pacientes que pudimos valuar a los 6 meses. La función social y la salud general percibida fueron mejoradas a los 6 meses. Los resultados fueron los siguientes:
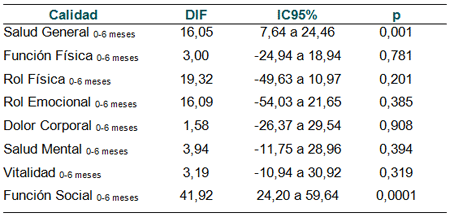
Tabla II. Variación de la calidad de vida.
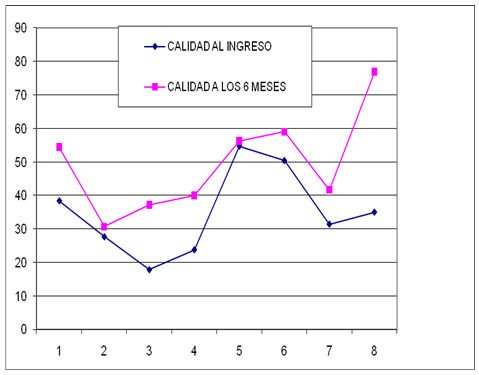
1. Salud general; 2. Función física; 3. Rol físico; 4. Rol emocional;
5. Dolor corporal; 6. Salud mental; 7. Vitalidad; 8. Función social.
LTSV y Calidad de vida
Estudiamos los pacientes que al alta se indicó alguna limitación del soporte vital. A todos estos pacientes se les limitó el reingreso a la UCI. De los 26 pacientes dados de alta se indicó la LSV en 8 pacientes (30,76%) y de estos 3 fallecieron antes de los 6 meses. Estos 8 pacientes presentaron una Vitalidad y una Función Social al ingreso significativamente menor que los que no se indicó ninguna LSV (Vitalidad p=0,05; Función Social p=0,027). Cuando analizamos los pacientes seguidos con LTSV (5 pacientes, 62%) y su calidad de vida observamos una disminución de su calidad de vida en todos sus componentes. No hubo significación estadística en ningún componente:
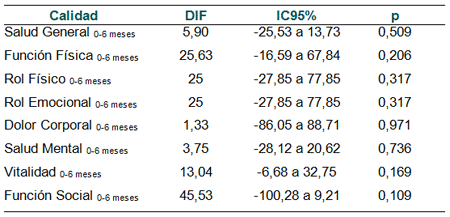
Tabla III. LTSV y calidad de vida.
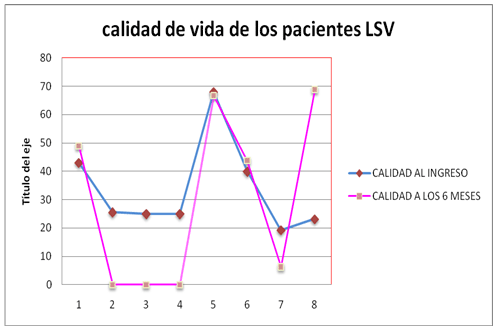
1. Salud general; 2. Función física; 3. Rol físico; 4. Rol emocional;
5. Dolor corporal; 6. Salud mental; 7. Vitalidad; 8. Función social.
Discusión
Existe una preocupación creciente por el número de ancianos de nuestra sociedad y las grandes demandas sanitarias que esta situación puede provocar. La edad media de los pacientes que ingresan en la UCI se incrementa paralelamente con el aumento en la esperanza de vida de la población general. Cada vez es más frecuente en nuestras UCIs el ingreso de población de edad avanzada con comorbilidad avanzada y se someten a técnicas que antes se consideraban contraindicadas para edades avanzadas12,13. Algunos expertos en bioética han propuesto limitar la alta tecnología en los ancianos a partir de cierta edad, en concreto 84 a, argumentando que los cambios demográficos, el aumento de las tecnologías y una mayor demanda de ellas será inevitable la quiebra de los sistemas sanitarios, llegándose a situaciones de injusticia17. Un reciente estudio realizado en Australia y Nueva Zelanda concluye que se calcula un incremento potencial de 72% para pacientes con edades superiores a 80 a durante el periodo que comprende entre los años 2005 y 201511.
Los tratamientos y diferentes terapéuticas disponibles en la actualidad no son iguales de eficaces en la población enferma o de mayor edad. La edad lleva asociadas una serie de modificaciones fisiológicas que en situaciones de estabilidad no son observadas, pero que si se producen enfermedades agudas graves, dejan a la luz inadecuados procesos funcionales. Esta situación lógicamente llevará asociada una mayor mortalidad de los pacientes ancianos ingresados en la UCI, que debemos asumir y que no justifica ninguna medida de limitación por razón de exclusividad de la edad24. Existe un acuerdo general, en que la edad, en sí misma, no debe ser un factor limitante para el acceso a los cuidados intensivos y a las medidas de soporte que en su entorno se aplican. Debemos tener en consideración otros elementos primordiales como la calidad de vida previa y la reversibilidad del proceso agudo. En nuestro estudio no hubo asociación entre la edad y la calidad de vida percibida ni con la mortalidad. Todas las mujeres estudiadas presentaban mala calidad de vida y no había diferencias cuando analizamos la edad.
Diversos estudios coinciden en afirmar que la calidad de vida previa es el determinante fundamental de la evolución de los pacientes15 y que muchos profesionales a la hora de aceptar un ingreso en la UCI y aplicar un tratamiento de soporte vital tienen en cuenta la calidad de vida previa y la esperada tras el alta16. En nuestro estudio no hemos encontrado asociación entre la disfunción multiorgánica, cuantificada mediante el SOFA al ingreso y calidad de vida al ingreso y a los 6 meses. Por lo que los pacientes que sobreviven al fracaso multiorgánico no parecen sufrir secuelas que deteriores de formas significativas con la calidad de vida percibida por el paciente a los 6 meses de seguimiento. Estos datos son concordantes con los hallazgos de Clemont18 y S Iribarren-Diarasarri19.
También debe tenerse en cuenta la comorbilidad previa al ingreso en la UCI, ya que hay subgrupos de pacientes de la UCI que presentan un mayor número de patología crónica previa20. Estudios como el de Wehler et al21 con un alto porcentaje de pacientes con enfermedad crónica previa obtienen una mejoría de la calidad de vida tras el ingreso en la UCI; en cambio el estudio que Holbrook et al22 realizan en pacientes traumáticos con un estado funcional comparable con la población general obtuvo un importante deterioro en su calidad de vida. En nuestra serie el 85% eran sepsis grave y de ellos, el 44% precisaron drogas vasoactivas. El 85% de los pacientes sépticos al ingreso presentaron mala calidad de vida. No hubo diferencias de calidad de vida previa en función de la categoría de ingreso (médico versus quirúrgico). Tampoco encontramos correlación entre la comorbiliad previa y la calidad de vida previa y a los 6 meses representada por el cuestionario de SF-36. Sin embargo sí que encontramos diferencias cuando analizamos el índice de Barthel. Los pacientes con mala calidad de vida tenían un índice de Barthel menor de forma significativa. Los índices de gravedad SAPS II aportan valores predictivos de mortalidad que, aunque con validez relativa a nivel individual, pueden ser de utilidad y ayuda a la toma de decisiones. Solo encontramos un estudio multicéntrico sobre fallo multiorgánico demostró, en pacientes con mayores de 60 años con un índice de SOFA superior o igual a 13 puntos en algún momento de su evolución y no inferior a 10 puntos, con una tendencia igual o positiva durante 5 días, presentaban una mortalidad del 100% 23. En nuestro estudio los índices de gravedad SAPS II y SOFA al ingreso y la mortalidad no se asociaron a la calidad de vida previa.
La estancia prolongada en la Unidad de Cuidados Intensivos se asocia con mayores tasas de mortalidad, lo cual conllevará un importante consumo de recursos asistenciales. Es frecuente que se planteen dudas sobre la idoneidad de seguir adelante cuando un paciente con edad avanzada se cronifica en la UCI. La estancia prolongada no parece claro influir en la calidad de vida a largo plazo25. En nuestros pacientes hemos encontrado que los pacientes con mala calidad de vida previa presentaban una estancia hospitalaria menor. Sin embargo no encontramos un empeoramiento de la calidad de vida a los 6 meses. Este dato es concordante con la literatura25.
Variación de la calidad de vida
Cuando analizamos los estudios realizados en ancianos cuyo objetivo es estudiar la variación de la calidad de vida al alta de la UCI, nos encontramos que son de un tamaño muestral pequeño, la recopilación de datos son retrospectivos, hay una ausencia de la evaluación funcional de la calidad de vida con escalas validadas y la existencia de una gran variabilidad en el contexto demográfico.
En una pequeña muestra (n=32) de los pacientes médicos ingresados Chelluri et al (26) observó que 84% de los pacientes con una calidad de vida determinada antes del ingreso, está se mantenía e incluso mejoraba un año después. Montuclard27 evaluaron 28 pacientes de 70 a con una larga estancia en la UCI (mayor de 30 días), tras el alta observo un aumento de la calidad de vida en actividades cotidianas como bañarse, vestirse, ir al baño, transferencia y la continencia) y disminución de la calidad de vida en actividades específicas como salud global, memoria, sociabilidad y ocio), aunque la mayoría de los pacientes se mantenían independiente. Otro estudio, Garrouste-Orgeas28 evaluaron 48 pacientes mayores de 80 a. No se observaron diferencias en las actividades de vida cotidiana antes y después de la estancia en la UCI, aunque la calidad fue significativamente peor en algunas actividades estudiadas como aislamiento, emoción y movilidad; en comparación con la población de menos de 80 a. Kaarlola et al29 evaluó una muestra mayor (n=229) la calidad de vida pre y post UCI mediante un cuestionario. Se detectó que el 88% de los ancianos sobrevivientes consideró su estado de salud como buena o satisfactoria, el 53% no necesitaba ayuda y un tercio vivía solo en su domicilio. De Rooij et al30 llegó a la conclusión de que los pacientes ancianos ingresados en la UCI y que permanecen vivos durante un año, mostraron una buena calidad de vida con funciones cognitivas conservadas. Sin embargo, sólo el 5% (N = 11) de estos sujetos eran pacientes médicos y la estancia en la UCI fue corta (< 5 días). Emilio Sacanella et al14 estudio 112 pacientes de mayor de 65 a que sobrevivieron 12 meses. Observó que el estado funcional y la calidad de vida fue similar que previo al ingreso en la UCI. El índice de Barhtel alto al alta se asoció a la recuperación funcional plena la los 12 meses.
En nuestro estudio cuando analizamos la variación de la calidad de vida a los 6 meses se observó una mejoría global. Esta mejoría global fue observada en los componentes de la salud general y de la función social. Otro dato importante que estudiamos fue la variación de la calidad de vida de los pacientes donde por criterio médico se limitó algún tratamiento de soporte vital avanzado. En los 5 pacientes que sobrevivieron a los 6 meses su calidad de vida había disminuido sobre todo en los componentes de función física y rol emocional.
Documento de Voluntades Anticipadas
El 80% de los pacientes conocía el significado que comporta el ingreso en la UCI y que eran conocedores de haber padecido una grave enfermedad. Más de la mitad de los pacientes conocían el significado de los DVA, aunque ningún paciente estaría dispuesto en redactarlo. Tampoco ningún médico de UCI informo a los pacientes (inclusivo los que se limitaron al alta algún tratamiento de soporte) la existencia de los DVA. Creemos que a día de hoy, una buena práctica médica obliga a los equipos médicos de UCI a informarles de la posibilidad de la existencia de los DVA, de las ventajas que ello comporta, prestarles ayuda si se deciden a hacerlo definiendo posibles situaciones futuras y canalizando adecuadamente sus miedos y sus deseos. Y en concreto, creemos que enfermería puede realizar una labor clave en la difusión de esta información, ya que su permanente contacto con el enfermo y su familia facilita el inicio del diálogo acerca de los aspectos de autonomía y toma de decisiones, el cual puede complementarse perfectamente con la entrega del material divulgativo elaborado para este fin.
Limitaciones del estudio
Un punto débil de nuestro estudio es el tamaño muestral. Estudiamos una UCI muy concreta con un tamaño muestral reducido en solo dos categorías (médicos y quirúrgicos). El seguimiento de los pacientes a los 6 meses también es muy reducido. Otra limitación es que en algunos pacientes precisamos a los familiares para ayudar a cumplimentar la encuesta. Este dato puede añadir un sesgo a los parámetros de la calidad de vida analizados. Otra limitación potencial del estudio es la falta de un test estándar uniformemente aceptado para la evaluación de la Calidad de Vida en la UCI.
Conclusiones
La mayoría de los pacientes ancianos con una enfermedad crónica y que sobreviven a los 6 meses de un fracaso multiorgánico presentan una calidad percibida igual o superior. El componente que mejora más es la percepción de la salud general y la función social.
Los pacientes ancianos que se indicó una alguna limitación de soporte vital y se indicó la no utilización de recursos de UCI la calidad de vida percibida estaba disminuida con respecto al ingreso. No se encontró ninguna afectación de sus componentes de forma significativa.
Más de la mitad de los pacientes conocían a los 6 meses la existencia de los DVA aunque ningún paciente quiso redactarlo. Todos los pacientes desearían ingresar en la UCI y aceptar el tratamiento de la intubación y ventilación mecánica si fuese necesario.
Bibliografía
1. Black NA, Jenkinson C, Hayes JA, Young D, Vella K, Rowan KM, Daly K, Ridley S. Review of outcome measures used in adult critical care. Crit Care Med. 2001;29:2119-24. [ Links ]
2. Heyland DK, Guyatt G, Cook DJ, Meade M, Juniper E, Cronin L, Gafni A. Frequency and methodologic rigor of quality of life assessments in the critical care literature. Crit Care Med. 1998; 26:591-8. [ Links ]
3. Angus DC, Carlet J. 2002 Brussels Roundtable Participants. Surviving Intensive Care: a report from the 2002 Brussels Roundtable. Intensive Care Med. 2003;29:368-77. [ Links ]
4. Jakob SM, Rothen HU. Intensive care 1980-1995. Change in patient characteristics, nursing worload and outcome. Intensive Care Med. 1997;23:1165-70. [ Links ]
5. Spanish Group for Epidemiological Analysis of Critical Patients. Quality of life: a tool for decision-making in the ICU. Intensive Care Med. 1994;20:251-2. [ Links ]
6. Hennessy D, Juzwishin K, Yergens D, Noseworthy T, Doig C. Outcomes of elderly survivors of intensive care. A review of the literature. Chest. 2005;127:1764-74. [ Links ]
7. Mahoney FI, Barthel DW. Functional evaluation: the Barthel Index. Md Med J 1965: 13: 61-65. [ Links ]
8. Hennessy D, Juzwishin K, Yergens D, Noseworthy T, Doig C. Outcomes of elderly survivors of intensive care. A review of the literature. Chest. 2005;127:1764-74.6. [ Links ]
9. The Society of Critical Care Medicine Ethics Committee. Attitudes of critical care medicine professionals concerning distri-bution of intensive care resources. Crit Care Med. 1994;22:358-62. [ Links ]
10. Alonso J, Prieto L, Anto JM. La versión española del SF-36 Health Survey (cuestionario de salud SF-36): un instrumento para la medida de los resultados clínicos. Med Clin (Barc). 1995:104:771-6. [ Links ]
11. SM Bagshaw, SAR Webb, A Delaney, et al. Very old patients admitted to intensive care in Australia and New Zealand: a multi-centre cohor analysis. Critical Care 2009, 13:R45. [ Links ]
12. Garrouste-Orgeas M, Timsit JF, Montuclard L, et al. Decision-making process, outcome, and 1-year quality of life of octogenarians referred for intensive care unit admissión. Intensive Care Medicine 2006; 32: 1045-1051. [ Links ]
13. Hennessy D, Juzwishin K, Yergens D, et al. Outcomes of elderly survivors of intensive care: a review of the literature. Chest 2005:125: 1764-1774. [ Links ]
14. Emilio Sacanella, Joan Manel Perez-Castejon, Josep Maria Nicolas et al. Functional status an quality of life 12 months after discharge from a medical ICU in healthy elderly patients: a prospective observational study. Critical Care 2011, 15: R105 [ Links ]
15. Nolla-Salas J, Vázquez A, Carrasco G, Marrugat J, Solsona JF. Pacientes ancianos ingresados en UCI: análisis de los motivos de ingreso, evolución y calidad de vida a medio plazo. Med Intensiva 1993:17:33-9. [ Links ]
16. The Society of Critical Care Medicine Ethics Committee. Attitudes of critical care medicine professionals concerning distri-bution of intensive care resources. Crit Care Med. 1994;22:358-62. [ Links ]
17. Callahan D. La edad como criterio de limitación de recursos sanitarios. En: limitaciones de prestaciones sanitarias. Debates de la Fundación de Ciencias de la Salud. Madrid: Doce Calles: 1997. P. 107-23. [ Links ]
18. Clermont G, Angus DC, Linde-Zwirble WT, Griffin MF, Fine MJ, Pinsky MR. Does acute organ dysfunction predict patient-centered outcomes? Chest. 2002;121:1963-71. [ Links ]
19. S Iribarren-Diarasarri, F Aizpuru-Barandiaran et al. Variaciones en la calidad de vida relacionada con la salud en los pacientes críticos. Medicina Intensiva 2009; 33 (3): 115-22. [ Links ]
20. Wehler M, Martus P, Geise A, Bost A, Mueller A, Hahn AG, et al. Changes in quality of life after medical intensive care. Intensive Care Med. 2001;27:154-9. [ Links ]
21. Wehler M, Geise A, Hadzionerovic D, Aljukic E, Reulbach U, Hahn EG, et al. Health-related quality of life of patients with multiple organ dysfunction: individual changes and comparison with normative population. Crit Care Med. 2003;31:1094-101. [ Links ]
22. Holbrook TL, Anderson JP, Sieber WJ, Browner D, Hoyt DB. Outcome after major trauma: 12-month and 18-month followup results from the Trauma Recovery Project. J Trauma. 1999;46:765-71. [ Links ]
23. Cabre L, Mancebo J, Solsona JF, Saura P, Gich I, Blanch L et al. Multicenter study of the multiple organ dysfunction syndrome in intensive care units: the usefulness of Sequencial Organ Failure Assessment scores in decision making. Intensive Care Med. 2005; 31:927-31. [ Links ]
24. Abellán Garcia A. Longevidad y estado de salud. En: las personas mayores en España. Informe 2002. Madrid: IMSERSO; 2002; p 65-131. [ Links ]
25. Stricker KH, Cavegan R, Takala J, Rothen HU. Does ICU length of stay influence quality of life? Acta Anaesthesiol Scand. 2005; 49:975-83. [ Links ]
26. Chelluri L, Pinsky MR, Donahoe MP et al. Long-term outcome of critically ill elderly patients requiring intensive care. JAMA 1993;269:3119-3123. [ Links ]
27. Montuclard L, Garrouste-Orgeas M, Timsit JF et al. Outcomoe, functional autonomy, and quality of life of eldearly patients with a long-term intensive care unit saty. Crit Care Med 2000;28: 3389-95. [ Links ]
28. Garrouste-Orgeas M, Timsit JF, Montuclard L et al. Decision-making process, outcome, and 1 year quality of life of octogenarians referred for intensive care unit admission. Intensive Care Med 2006;32: 1045-1051. [ Links ]
29. Kaarlola A, Tallgren M, Pettila V. Long-term survival, quality of life, and qualityadjusted life-years among critically ill eldearly patients. Crit Care Med 2006. [ Links ]
30. De Rooij SE, Govers AC, Korevaar JC, et al. Cognitive, functional and quality of life outcomes of patients aged 80 and older who survived at least 1 year planned or unplanned surgery of medical intensive care treatment. J Am Geriatr Soc 2008; 56:816-822. [ Links ]
31. Fernandez R, Baigorri F, Navarro G, Artigas A. A modified McCabe score for stratification of patients after intensive care unit discharge: the Sabadell score. Crit Care 2006; 10: R179. [ Links ]
32. Charlson ME, Pompei P, Ales KL, MacKenzie CR. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis 1987;40:373-83. [ Links ]














