1. Introducción
Desde marzo del 2020 la Organización Mundial de la Salud (OMS) declaró oficialmente que el mundo enfrentaba una pandemia. Wuhan reportó los primeros casos, y un creciente número siguió en España, Italia y el resto de los países del mundo 1. Esto significó una carga para los servicios de salud, incluyendo los servicios de Unidad de Cuidados Intensivos (UCI) 2. Por ello se implementaron diferentes estrategias para cubrir la creciente demanda en servicios de salud 3. En la Ciudad de México los hospitales alcanzaron su máxima capacidad en noviembre del 20204.
En un escenario clínico, las situaciones con implicaciones éticas durante la pandemia tomaron un interés particular debido a múltiples factores 5,6, por ejemplo, el que los médicos contaban con poco conocimiento sobre la enfermedad; aunado a ello, no se comunicaban con claridad con los pacientes 7 surgiendo en ocasiones discrepancias entre médicos con diferentes especialidades 8.
Durante la pandemia por COVID-19, con relación a la atención en UCI, se contrastaron modelos éticos como el utilitarista, que tomó como principal referencia hacer el mejor uso de los recursos disponibles y el igualitario, donde a todos se les debía dar igual acceso para recibir atención buscando salvar al mayor número de personas. Esto involucró casi siempre un proceso de tres pasos para la selección de pacientes 9, en donde el médico debía aplicar los principios de ética médica que incluyen: beneficencia, no maleficencia, autonomía y justicia 10. Este estudio tuvo como objetivo describir los aspectos éticos involucrados en las decisiones de triaje para la toma de decisiones en la UCI durante la pandemia por COVID-19 9.
2. Metodología
Se realizó una revisión de la literatura científica desde Julio del 2020 a febrero del 2021, siguiendo el protocolo PRISMA. Se buscó en las bases de datos: PubMed, Scielo, Ovid y Cochrane Se usó la siguiente estrategia de búsqueda en español e inglés: "triage", "Covid", "Sars Cov 2", "Unidad de cuidados intensivos", "ética". Los textos completos fueron revisados y los datos resumidos (el tipo de artículo, el lugar de publicación, los temas eje) fueron tabulados.
Se excluyeron los artículos que no mencionaron algoritmos de intervención en la UCI, que no analizan la toma de decisiones, que no implican el entorno clínico, que no estuvieran indexados y que estuvieran repetidos. La revisión de los artículos se realizó por dos autores de forma independiente con una lista de cotejo para verificar que cumplieran con los criterios de selección, además en caso de discrepancia se discutió los motivos de no incluirlo.
3. Resultados
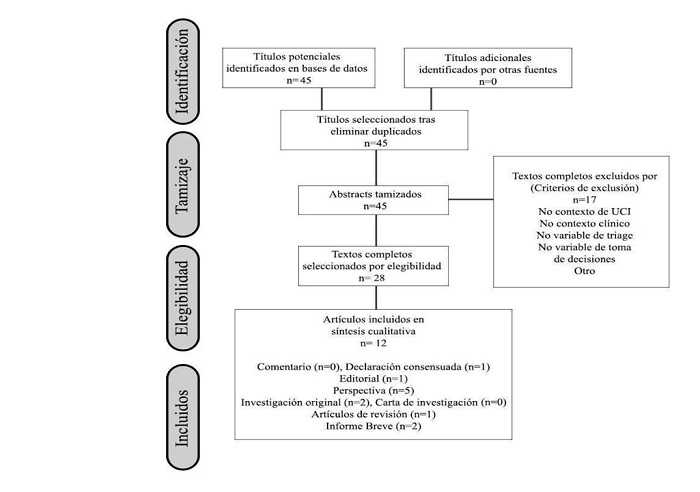
Se obtuvieron inicialmente 45 artículos, los resúmenes fueron revisados de manera independiente y por pares por los autores del trabajo, seleccionando 12 artículos descriptivos que coincidían con nuestro algoritmo de selección, el cual se presenta en la Figura 1 del diagrama PRISMA. Se muestra el motivo de eliminación de aquellos que no abordaban aspectos éticos en la toma de decisiones de la unidad de cuidados intensivos.
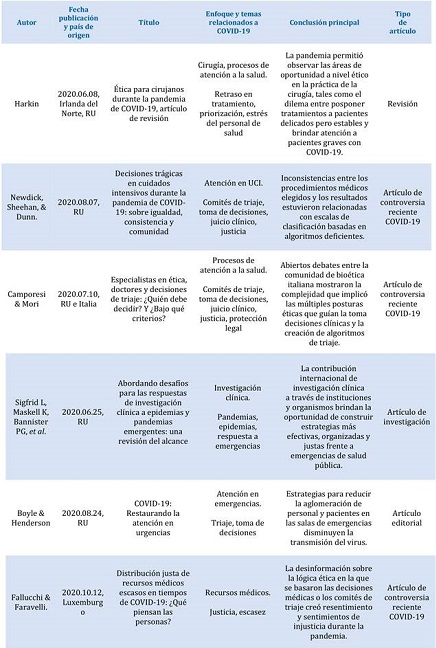
Destacamos los siguientes temas relacionadas con COVID-19 y bioética dentro del contexto de las ciencias médicas: retraso en tratamiento, priorización, estrés de los profesionales de la salud, comités de triaje, toma de decisiones, juicio clínico, justicia, protección legal, pandemia, respuesta a emergencias, escasez, confianza, atención clínica, atención en UCI. Consideramos el enfoque al que pertenecían dichos temas y ordenamos los textos seleccionados por fecha de publicación del más antiguo al más reciente en la Tabla 1.
Los estudios seleccionados plantean varios problemas éticos, entre los que se encontró a quienes correspondía establecer los lineamientos en la toma de decisiones. En esta revisión se consideró que la asignación de recursos debe tomar en cuenta la necesidad del tratamiento, el beneficio probable, igualdad del acceso, la evidencia de eficacia y costo, así como el impacto a comunidades minoritarias, por lo que el modelo propuesto es que debe considerarse a la atención individual incrustada dentro de la atención como sociedad 11.
Otra propuesta de Sigfrid et al., sobre cómo plantear la normativa siguió una serie de recomendaciones, entre las que se incluyó el abordaje de los aspectos políticos, económicos, sociales, administrativos, logísticos, regulatorios y éticos. Esto planteó diferentes desafíos, como aspectos geopolíticos, que incluyen una coordinación y colaboración global, recursos suficientes, sistemas de salud con recursos limitados, un número limitado de personal que sufrió agotamiento, así como dificultades en el acceso a la información. Estas dificultades no sólo se presentaron en los recursos, sino también en la participación de los pacientes. Entre las propuestas para tratar con epidemias, se planteó que debe existir un trabajo interinstitucional entre gobierno, industria y sociedad para tener estrategias más efectivas, organizadas y justas para responder a epidemias como el ébola o a pandemias como la COVID-19 12.
Ello también incluyó a los servicios de urgencias, muchos de los cuales se modificaron extraordinariamente durante la pandemia, aumentando rápidamente sus espacios de atención, redirigiendo la población al servicio de telemedicina y proponiendo un cambio en el paradigma de la atención de urgencias. Las recomendaciones del Royal College of Emergency Medicine fueron: mejorar el control de infecciones, reducir las aglomeraciones, pacientes bajo el cuidado de equipos especializados, rediseño del equipamiento físico, usar pruebas COVID y mejorar la protección del personal, todo con el fin de impedir las saturaciones del servicio, plantean que debe existir una integración entre los sistemas de información, incluyendo la atención primaria y las líneas de orientación médica 13.
Como puede observarse, todas estas recomendaciones surgen del ámbito médico. Para analizar la opinión de los ciudadanos, en Estados Unidos se realizó una encuesta en línea a la población estadounidense, la mayor parte eran mujeres (60.8%), con una media de edad de 44.6 años, presentaron diferentes escenarios que ejemplifican los principios de: salvar la mayor cantidad de vida o años de vida, tomar en cuenta la probabilidad de supervivencia, priorizar la atención de personal que contribuye a la atención por COVID-19 y la asignación aleatoria cuando se presentan dos pacientes con igualdad de circunstancias. Los resultados mostraron que la población tiene respuestas muy heterogéneas y a menudo no están de acuerdo con la asignación que haría el personal de la salud, los autores destacan que brindar al paciente la información que necesita para poder entender mejor todos los procesos involucrados en su caso es esencial para una óptima relación médico paciente 14.
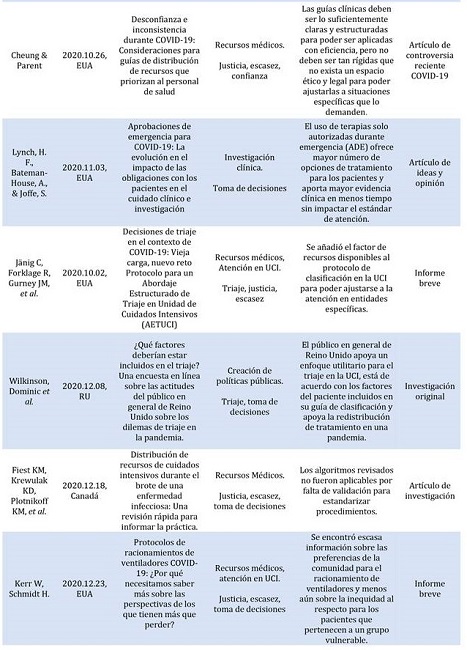
Uno de los aspectos esenciales en este aspecto es la desconfianza que existe ante las decisiones médicas por parte de la población. Se plantea que el priorizar la atención del personal sanitario, puede aumentar esta desconfianza, y disminuir el impacto que podrían tener las medidas restrictivas al disminuir también el acatamiento de la población. El consenso es que la asignación de recursos debe ser bajo una deliberación pública, con comités de triaje independientes que permitan al médico y al paciente mantener su rol tradicional 15.
Otro de los paradigmas establecidos fue sobre los tratamientos con autorización de emergencia, sin embargo, ello no debe hacer que los médicos estandaricen este tratamiento o lo consideren de uso obligatorio, hasta que no exista una evidencia sobre su utilidad. Los autores proponen que la toma de decisiones sea basada en evidencias, con el objetivo de ofrecer un mejor plan de tratamiento, con un consentimiento informado adecuado y respeto a la autonomía del paciente 16.
En el campo de la medicina militar se creó una propuesta con un algoritmo de valoración con el objetivo de estandarizar el proceso de atención. En dicha propuesta de atención, se recomiendan periodos de espera de 24 horas para evaluar la respuesta del paciente al tratamiento y contrastar ello con la disponibilidad de recursos (camas, personal, equipo, medicamentos) de forma que pueda optarse por el alta del paciente, en cuanto arribe otro con un cuadro más grave y, por lo tanto, con mayor necesidad de atención médica 17.
En un estudio realizado en Reino Unido, se encuestó a 763 personas entre 18 y 86 años (población general) a las que se les plantearon 38 escenarios hipotéticos en los que debían tomar la decisión de brindar o negar un único ventilador disponible con dos pacientes que requerían admisión en la UCI y apoyo ventilatorio. Para cada escenario, las respuestas difieren significativamente del azar, lo que indica preferencias claras (valores p todos p<0,001). La mayoría de los encuestados priorizan a los pacientes que tendrían una mayor probabilidad de supervivencia (72%-93%). En cuanto a la discapacidad, 74% de los encuestados eligió asignar el tratamiento a un paciente sin discapacidad, en lugar de un paciente con una discapacidad profunda del aprendizaje. Ante la hipótesis de asignar el apoyo ventilatorio entre una persona con dependientes económicos (hijos pequeños) y otra que no los tuviese, los encuestado favorecieron al primero, con un 80% a favor, contra un 18% que optó por una decisión aleatoria (lanzar una moneda) 18.
La Universidad de Calgary realizó una síntesis de 83 artículos que describen los criterios de triaje y los marcos éticos para la asignación de recursos de atención crítica durante epidemias y pandemias previas al 2019. Sin embargo, no pudo establecerse, cuál posee la mejor tasa de éxito, dada la heterogeneidad de los estudios. La mayoría de los protocolos revisados por Fiest et al. (2020) no están validados o no tienen suficiente validez de criterio para predecir la mortalidad oscilando entre 0,51 Performance of the Pandemic Medical Early Warning Score (PMEWS) y 0,85 (admitiendo Sequential Organ Failure Assessment (SOFA) > 11). Los sistemas de puntuación validados, como la puntuación SOFA fueron diseñados para poblaciones específicas y existe evidencia de su imprecisión al trasladarse a poblaciones diferentes. De los algoritmos incluidos, 62,1 % poseen una puntuación de evaluación secuencial de insuficiencia orgánica (SOFA) como criterio de exclusión 19.
Durante la pandemia existió además una mayor inequidad social en la asignación de recursos, encontrando esto de manera constante en seis estudios diferentes 20.
Los detalles cualitativos de los estudios se presentan en la Tabla 1.
Tres aspectos éticos involucrados en los protocolos de triaje utilizados en la UCI que se generaron durante la pandemia por COVID-19 y reiteradamente llevaron a controversia fueron: 1) la priorización inevitable y el apoyo al rol del juicio clínico, 2) la justicia, y 3) la postura social.
3.1. La priorización inevitable y el apoyo al rol del juicio clínico
Durante la pandemia de COVID-19 se generó una controversia entre el Comité Nacional de Bioética (CNB) y la Sociedad Italiana de Anestesia, Analgesia, Resucitación y Cuidados Intensivos (SIAARTI) ya que la incertidumbre añadida a una enfermedad desconocida daba paso a permitir que el juicio clínico tomará mayor importancia que la escasa evidencia disponible. Sin embargo, esto aumentó significativamente el estrés moral de los especialistas a cargo, dada la gran afluencia de pacientes con COVID-19 que necesitaban ser ingresados en la UCI 8), (17), (11. Sectores médicos como el americano de Nueva York expresaron que les gustaría poder gozar de un respaldo institucional y sobre todo legal, para poder ajustar con autonomía y sin represalias los protocolos de acción cuando lo crean necesario. Particularmente en situaciones que determinan la vida o muerte de pacientes como lo es la distribución de ventiladores respiratorios 15.
3.2. Justicia
Las estrategias para distribución de recursos de triaje elaboradas durante la pandemia partieron de los principios comunes del triaje: justicia igualitaria, utilitarismo, consecuencialismo y contractualismo 19.
El principio de igualdad parte de la Constitución de la OMS, en donde se afirma que: "el goce del grado máximo de la salud que se pueda lograr es uno de los derechos fundamentales de todo ser humano". Partiendo de esa visión de justicia igualitaria, siempre deberán respetarse los derechos positivos del paciente 16. En cuanto al principio de utilitarismo, diversas UCI establecieron sus marcos de acción de acuerdo con las características específicas de la cantidad y calidad de recursos disponibles en su institución, teniendo como principal objetivo poder atender al mayor número de pacientes posibles 21.
Otras instituciones optaron por una aproximación consecuencialista de sus recursos, para tratar a los pacientes con COVID-19 en la UCI, al priorizar la atención de acuerdo con el pronóstico del paciente, eligiendo a los que tenían mejor probabilidad de sobrevida 22.
El contractualismo comentado por Fiest et al. (2020) consideró el principio de contrato social entre el proveedor de la atención médica y el valor que tiene un paciente para la sociedad. Por ejemplo, se plantearon protocolos donde se da prioridad a los trabajadores sanitarios, personas jóvenes o con dependientes familiares 19).
3.3. La postura social u opinión pública
Se afirmó que la postura social no debe ser ignorada, particularmente al momento de la creación de nuevas políticas en salud 14. Se estableció que la población actual sigue depositando una gran confianza en el personal sanitario y en los ministerios de salud gubernamentales y que el éxito de mantener dicho voto de confianza impacta directamente en la cooperación que proporcionan los individuos cuando se implementan estrategias de contención o políticas públicas en salud 23.
4. Discusión
Los argumentos éticos involucrados en la implementación de los sistemas de triaje en terapia intensiva durante la pandemia por COVID-19 fueron objeto de debate en múltiples países. Sin uniformidad en los recursos materiales y humanos en cada institución, no fue factible realizar una toma de decisiones estandarizada apegada a las guías globales disponibles 19.
Existieron algunas posturas que depositaban las decisiones de triaje en los criterios establecidos en las guías; mientras otras, de hecho, le brindaban al médico el voto de confianza para decidir autónomamente, basados en su experiencia clínica 15, aunque se generó incertidumbre cuando surgió nueva evidencia que reclamaba modificaciones en las guías 8. El aprendizaje práctico que brinda la experiencia clínica puede orientar con suficiente sabiduría el reordenamiento que puedan requerir los principios morales en los que se basa una decisión médica.
En esta revisión encontramos que los dilemas éticos implicados en la toma de decisiones en la UCI fueron: la igualdad de atención a una población versus el valor social de un individuo y las consecuencias sanitarias, morales o legales que se ven involucradas en una decisión médica versus la plena confianza en la experiencia clínica. Es preciso no sólo entender la bioética como directriz o amparo sino lograr ejercer la bioética de forma adecuada. Recordando a Beauchamp y Childress, en una situación de conflicto debe evaluarse la prioridad de los principios, por ello observamos que en la búsqueda a la solución de los dilemas éticos que se suscitaron resultó medular una labor interdisciplinaria, formativa y constructiva que se basara en principios morales para poder progresar a la creación de guías clínicas que ofrecieran una mejor atención al paciente durante la pandemia por COVID-19.
Wilkinson plantea que se le debe dar a la población una oportunidad de reflexión, información y diálogo durante momentos de crisis, además de legitimar un ejercicio democrático de la medicina, esto permite que se lleve a cabo de manera más ética y humana 18. Escuchar las diferentes posturas morales de la población enriquece la planeación y realización de los procedimientos necesarios para controlar una crisis sanitaria.
El último eslabón de la atención sanitaria es el médico a cargo, quien asume la responsabilidad de reconocer y ejecutar los ajustes necesarios a los protocolos de atención 27. Las decisiones médicas no se tratan únicamente de ciencia, llevan una carga ética irrenunciable. Desde la implementación de políticas públicas hasta la relación médico paciente existe una íntima y necesaria relación entre un marco ético y la toma de decisiones. Ambos forman un vínculo esencial a lo largo de diferentes estructuras y procesos. Juntos garantizan el acceso a la mejor atención a la salud que puede ofrecerse a un individuo.
5. Conclusión
Poder recopilar y reflexionar sobre la forma en que se ha decidido actuar frente a la decisión de tratar o no a un paciente durante la pandemia, nos brinda la oportunidad de valernos de herramientas lógicas para estructurar una atención al paciente ética, razonable y eficiente.
Esto sustenta que los requisitos bioéticos para la toma de decisiones médicas deben tener sus raíces en imperativos universales, pero su práctica directa, especialmente durante una crisis, necesitan ajustes éticos que vayan de acuerdo con el lugar en el que se van a aplicar. Así mismo, las leyes deben proteger a quienes realizan estas adaptaciones tan pronto como se realizan e incluir a la población en la difusión sobre las bases de estas tomas de decisiones.