ANÁLISIS DEL BENEFICIO EN SUPERVIVENCIA DEL TRASPLANTE CON RIÑONES DE DONANTES MAYORES DE 75 AÑOS
MJ. PÉREZ SÁEZ1, E. ARCOS2, J. COMAS2, M. CRESPO1, J. TORT2, J. PASCUAL1, COMITÉ DEL REGISTRE DE MALALTS RENALS DE CATALUNYA3
1NEFROLOGÍA. HOSPITAL DEL MAR (BARCELONA), 2REGISTRE MALALTS RENALS CATALUNYA. OCATT (BARCELONA), 3REGISTRE MALALTS RENALS CATALUNYA. (BARCELONA)
Introducción: Aunque la supervivencia del injerto procedente de un donante fallecido con criterio expandido es inferior a la que se obtiene con un riñón estándar, la supervivencia del paciente es mayor que si éste permanece en diálisis. El objetivo de este estudio fue analizar si esto se cumplía también con riñones de donantes de edad muy avanzada (≥75 años).
Métodos: Estudio retrospectivo del Registre de Malalts Renals de Catalunya (RMRC de 1990-2013). Se Incluyeron 5886 receptores de primer trasplante renal (TR) de donante fallecido, de los que 389 recibieron un riñón de donante ≥75 años. Se estudió la supervivencia mediante un modelo tiempo-dependiente ajustado, con muestra inicial de 2040 pacientes en lista de espera que se siguen en el tiempo, comparando aquellos que se trasplantan (n=389) con los que quedan en diálisis.
Resultados: El 92.8% de los riñones ≥75 años se trasplantaron a receptores >60 años. La supervivencia del injerto a 5 años fue significativamente peor con un riñón ≥75 años vs <75 tanto sin censurar (75.5% vs 56.8%) como censurando por muerte (83.8% vs 75.1%). El análisis tiempo-dependiente mostró una mejor supervivencia de los TR con riñones ≥75 años en comparación con permanecer en diálisis (HR=0.44 [0.32-0.62]), con mayor peso en los receptores <65 años (HR=0.17, p<0.001) y menor si >70 años (HR=0.81, p=0.389) (Figura). Los años de vida proyectados recibiendo riñón ≥75 años son 11,4 vs 6,3 permaneciendo en diálisis en lista de espera.
Conclusiones: Los TR con riñones de donantes ≥75 años presentan una buena supervivencia actuarial del injerto (muerte censurada), del 66% a 10 años. Trasplantarse de un donante ≥75 años se asocia a un 60% de menos mortalidad que permanecer en lista de espera en diálisis, siendo este beneficio de >80% en receptores menores de 65 años. No se ha podido confirmar ventaja de supervivencia trasplantando estos riñones en receptores mayores de 70 años.
RESULTADOS DEL TRASPLANTE RENAL EN PACIENTES HIPERINMUNIZADOS INCLUIDOS EN UN PROGRAMA DE INTERCAMBIO MEDIANTE CROSSMATCH VIRTUAL: ANÁLISIS DE PAREJAS DE RECEPTORES
A. MAZUECOS1, A. ÁLVAREZ2, A. NIETO3, JM. OSORIO4, M. CABELLO5, A. RODRÍGUEZ-BENOT6, MA. GENTIL7, A. GARRIDO8, P. CASTRO2, M. ALONSO2
1NEFROLOGÍA. H. PUERTA DEL MAR (CÁDIZ), 2CATA. COORDINACIÓN AUTONÓMICA DE TRASPLANTES DE ANDALUCÍA, 3INMUNOLOGÍA. H. PUERTA DEL MAR (CÁDIZ), 4NEFROLOGÍA. H. VIRGEN DE LAS NIEVES (GRANADA), 5NEFROLOGÍA. H. REGIONAL DE MÁLAGA (MÁLAGA), 6NEFROLOGÍA. H. REINA SOFÍA (CÓRDOBA), 7NEFROLOGÍA. H. VIRGEN DEL ROCÍO (SEVILLA), 8INMUNOLOGÍA. H. VIRGEN DE LAS NIEVES (GRANADA)
La comunicación corresponde a un grupo de trabajo o un estudio multicentrico:
Grupo de Trabajo de Pacientes Hiperinmunizados de Andalucía
Introducción: Los resultados del trasplante renal (TR) en pacientes hiperinmunizados (HI) pueden mejorar con estrategias de intercambio de órganos basadas en crossmatch virtual (XM-V).
Material y métodos: En junio-2012 se inició en Andalucía un programa de intercambio renal para pacientes HI (PRA-calculado > 95%) basado en XM-V. Tras la asignación, se realizó XM por CDC inmediatamente preTR en el centro implantador, requiriéndose resultado negativo para proceder al implante. Analizamos los resultados del TR en estos pacientes hasta el 15-noviembre-2015. Cuando fue posible comparamos su evolución con la pareja receptora de TR (No-HI) del mismo donante.
Resultados: En este periodo se asignaron 57 injertos por XM-V, realizándose finalmente 52 TR (61% mujeres, edad 49.7±10 años), al resultar positivo el XM-CDC pre-implante en 5 pacientes (valor predictivo 91.3%). El tratamiento inmunosupresor incluyó esteroides, MMF, tacrolimus e inducción (96% timoglobulina) en todos los casos; 4 pacientes recibieron también plasmaféresis. Cinco pacientes presentaron episodios de rechazo agudo (RA) (9.6%) (4 de ellos RA humoral, RAH, 7.6%). En el seguimiento desarrollaron anticuerpos DSA 10 pacientes (mediana 120 días [12,400]). Cuatro pacientes perdieron el injerto (2 por causa inmunológica: RAH, rechazo crónico humoral). La supervivencia del injerto al año fue del 98%. No se produjeron exitus.
Comparamos la evolución con los receptores de injerto del mismo donante, excluyendo para el análisis los casos sin pareja (un solo injerto implantado) o las parejas con implante del segundo injerto a receptor infantil o a trasplantes combinados: Grupo HI=35 vs. Grupo No-HI=35. El porcentaje de receptor mujer (60%, 25%), retrasplantes (69%, 15%), tiempo en tratamiento sustitutivo (129, 34 meses), PRA (98%, 26%) y uso de inducción (100%, 54%) fueron significativamente superiores en los HI, sin diferencia en el resto de variables. El desarrollo de anticuerpos DSA fue más frecuente en HI (27%, 4%; p=0.016). La incidencia acumulada de RA (HI, No-HI: 14.3%, 8.6%; p=0.710) no alcanzó diferencias significativas pero los RAH fueron más frecuentes. No se produjeron exitus en ningún grupo. No hubo diferencias en la supervivencia del injerto ni en la función renal (HI, No-HI, 1º año: Supervivencia, 97.1%, 97.1%; Crp, 1.5±0.8, 1.4±0.9 mg/dl; proteinuria, 100, 144 mg/24h).
Conclusiones: Aunque no evita el desarrollo de RAH en un porcentaje bajo de pacientes, la asignación mediante XM-V permite alcanzar resultados muy satisfactorios. Si bien el número de pacientes es limitado, a pesar del alto riesgo de estos receptores la supervivencia inicial ha sido comparable a los controles.
MEJORÍA DE LOS RESULTADOS DEL TRASPLANTE RENAL EN PACIENTES CON INFECCIÓN VIH: ESTUDIO TRASRENVIH-GREAT
A. MAZUECOS1, S. ZÁRRAGA2, C. JIMÉNEZ3, C. FERNÁNDEZ4, A. SANCHO5, L. GUIRADO6, C. DÍAZ7, A. FERNÁNDEZ8, M. CRESPO9, A. ANDRÉS10
1NEFROLOGÍA. H. PUERTA DEL MAR (CÁDIZ), 2NEFROLOGÍA. H. CRUCES (BILBAO), 3NEFROLOGÍA. H. LA PAZ (MADRID), 4NEFROLOGÍA. H. CORUÑA (CORUÑA), 5NEFROLOGÍA. H. DR. PESET (VALENCIA), 6NEFROLOGÍA. F. PUIGVERT (BARCELONA), 7NEFROLOGÍA. H. ASTURIAS (OVIEDO), 8NEFROLOGÍA. H. RAMÓN Y CAJAL (MADRID), 9NEFROLOGÍA. H. DEL MAR (BARCELONA), 10NEFROLOGÍA. H. DOCE DE OCTUBRE (MADRID)
La comunicación corresponde a un grupo de trabajo o un estudio multicentrico:
Estudio TRASRENVIH-GREAT
Introducción: La experiencia en el trasplante renal (TR) en pacientes VIH+ es aún limitada. A partir del 2008, el tratamiento antirretroviral (TAR) se ha ampliado con nuevos fármacos como los inhibidores de la integrasa (II) sin interacción con los inmunosupresores, lo que puede facilitar el control post-TR.
Objetivos: Analizar la evolución del TR en pacientes VIH+; comparar resultados según la etapa de trasplante: inicial (Etapa-1: 2001-2008) vs. reciente (Etapa-2: 2009-2015).
Material y métodos: Estudio de cohortes retrospectivo incluyendo los TR realizados en pacientes VIH+ en 17 hospitales españoles. Se recogieron variables preTR, del donante, evolutivas y específicas de la infección VIH.
Resultados: Entre 2001 y diciembre-2015 se realizaron 77 TR en pacientes VIH+ (76.6% varones, edad 46.7 ± 9 años, 41.6% VHC+). La mediana de seguimiento es de 47 meses. La mayoría son receptores de un primer TR (97.4%) de donante cadáver (94.8%). El tratamiento inmunosupresor incluyó esteroides, MMF y tacrolimus en casi todos e inducción en el 61% (10% timoglobulina, 51% antiCD25). El 44% presentó retraso en la función del injerto. La incidencia acumulada de rechazo agudo (RA) fue del 19.5%. La supervivencia del injerto fue: 1º año, 94.8%; 3º año, 91.1%; 5º año, 85%. La supervivencia del paciente: 1º año, 100%; 3º año, 100%; 5º año, 94%. En el periodo 2001-2008 se realizaron 18 TR frente a 59 en 2009-2015. La etiología de la ERC (mayor incidencia de DM y nefropatía-VIH en la etapa-2, p=0.005) y el empleo de antiCD25 (Etapa-1, Etapa-2: 27.8%, 57.6%; p=0.033) fueron diferentes. No hubo diferencias en el resto de variables. La probabilidad de presentar un primer episodio de RA fue significativamente menor en la Etapa-2 (p=0.000) y la supervivencia del injerto mejor (Etapa-1 vs. Etapa-2; 1º año: 83.3%, 98.3%; 3º año: 77.4%, 96.2%; 5º año: 71.4%, 88.8%; p=0.023).
En el análisis de Cox, la edad del donante, la etapa de TR y el uso de antiCD25 fueron predictores de supervivencia del injerto. No observamos diferencias en la supervivencia del paciente.
La infección VIH se mantuvo adecuadamente controlada en ambos periodos. El TAR cambió significativamente, extendiéndose el empleo de los II en la etapa-2 (46% de pacientes los reciben en el momento del TR).
Conclusiones: El número de TR en pacientes VIH+ ha aumentado de forma muy importante en nuestro país con una significativa mejoría en los resultados. La mayor experiencia en este tipo de TR y la disponibilidad de TAR con menos interacciones farmacológicas probablemente expliquen esta positiva evolución.
EL KIDNEY DONOR PROFILE INDEX (KDPI) COMO SCORE PREDICTOR DE SUPERVIVENCIA DEL INJERTO EN NUESTRO ENTORNO
C. ARIAS-CABRALES1, MJ. PÉREZ-SAEZ1, D. REDONDO1, M. CRESPO1, M. MIR1, J. PASCUAL1
1NEFROLOGÍA. HOSPITAL DEL MAR (BARCELONA)
Introducción: El Kidney Donor Profile Index (KDPI) es un score (10 variables) utilizado en EEUU que establece para un determinado riñón problema el porcentaje de riñones de donantes fallecidos de peor evolución durante el año previo. Se desconoce su aplicabilidad en nuestro medio. Evaluamos la asociación del KDPI con la supervivencia del paciente/injerto y la relación entre KDPI y la clásica definición de donantes: criterio expandido (DCE) o estándar (DCS).
Métodos: Estudio retrospectivo de pacientes trasplantados renales (TR) de donante fallecido en nuestro centro en 2004-2014. Se calculó el KDPI en una base de datos.
Resultados: 389 TR, edad media 54,7±13,5años, 64.5%varones, 19.8%diabéticos, con tiempo mediano en diálisis 21,9 meses. 230(59.1%) tenían KDPI<80% y 159(40.9%) KDPI>80%. Los pacientes que recibieron un injerto con KDPI>80% eran mayores (64,7 vs 47 años; p<0,001), más diabéticos (30.8% vs 12.2%; p<0,001) y vasculópatas (53.5% vs 34.3%;p<0.001), y tuvieron isquemia fría más prolongada que los KDPI<80% (15±5 vs 16±5h; p=0.024). La supervivencia del injerto a 1-5-10 años global (84.9-69.2-63.5% vs 93-89.1-85.2%; p<0.001) o censurada por muerte del paciente (87.3-81.4-78.6% vs 97.4-93.8-91.2%; p<0.001) fue inferior en pacientes con KDPI>80% (Figura1A). En el análisis multivariante el valor KDPI se asoció con pérdida del injerto OR 1.05 [IC95% 1.004-1.110; p=0.034]. Cuando la variable continua se pasa a dicotómica (>o<80%) se pierde esa relación. La correlación entre el KDPI y la supervivencia del injerto fue mejor que con la definición clásica DCE/DCS (Fig1B).
Conclusión: El KDPI se correlaciona con la supervivencia del injerto, y lo hace mejor que la clasificación DCE/DCS. Aunque cada punto porcentual de KDPI se asocia a un aumento del 5% del riesgo de pérdida del injerto, el valor >80% no predice eficazmente esa pérdida. En lugar de extrapolar el KDPI-EEUU a nuestro medio, debería desarrollarse un score propio a partir de poblaciones trasplantadas españolas.
TIEMPO DE ISQUEMIA FRÍA Y FUNCIÓN RENAL TRAS TRASPLANTE CON RIÑONES EN ASISTOLIA CONTROLADA: UN ESTUDIO DEL GRUPO DONACIÓN ASISTOLIA TIPO 3 (GEODAS3/SENTRA)
J. PORTOLES1, MJ. PEREZ-SAEZ2, O. LAFUENTE COVARRUBIAS3, D. HERNÁNDEZ-MARRERO4, JC. RUIZ5, E. GAVELA6, F. MORESO7, P. MARTÍN MORENO8, I. BENEYO9, J. PASCUAL10
1NEFROLOGÍA. H.U. PUERTA DE HIERRO (MAJADAHONDA), 2NEFROLOGÍA. H. DEL MAR (BARCELONA), 3NEFROLOGÍA. H. INFANTA CRISTINA (PARLA), 4NEFROLOGÍA. H.U. CARLOS HAYA (MALAGA), 5NEFROLOGÍA. H. VALDECILLA (SANTANDER), 6NEFROLOGÍA. H. DR PESET (VALENCIA), 7NEFROLOGÍA. H. VALL D’HEBRON (BARCELONA), 8NEFROLOGÍA. C. UNIVERSITARIA DE NAVARRA (NAVARRA), 9NEFROLOGÍA. H.U. LA FE (VALENCIA), 10NEFROLOGÍA. H. DEL MAR (BARCELONA)
La comunicación corresponde a un grupo de trabajo o un estudio multicentrico:
Grupo SENTRA/GEODAS III; RedinRen16/009/009
El objetivo del GEODAS3/SENTRA es reunir experiencia, describir resultados y explorar factores pronósticos en los programas de donación en parada cardiaca controlada (cDCD).
Diseño: Estudio observacional prospectivo multicentrico en 18 centros con programa cDCD 2011-2016.
Intervención: Trasplante renal (Tx) de órganos cDCD, IS según protocolo local: inducción con Timoglobulina/Basiliximab (67.4%vs31.8%) más prednisona, micofenolato y tacro (93.9%) o inhibidores-mTOR (6.1%)
Variable principal: Mejor eFG en 1er año. Análisis preliminar de 398 casos con seguimiento de hasta 5 años.
Resultados: 215 donantes (56.9 años, 66.0% varones, 74.6% muerte-CV) Cr basal 0.5mg/dl (DE 0.3), 15.4% extracción multiorgánica. Sólo se desechan 13 riñones cuyas parejas fueron viables 437 órganos implantados, 389 en hospitales del grupo con seguimiento total acumulado de 376.5 años (102 receptores mas de 2 años). Características receptores: 56.3 años, 69.1% varones, 92.0% 1erTx, 75.6% desde-HD, 18.8%-DP, resto ERCA, 3.1 años TRS-vintage Tiempo isquemia fría-CIT 12.5horas (6.4) 4 casos con PRA>90%. media disidentidades-HLA 3.8.
Función renal: 12 fallos primarios-PGF (11 vascular, 1 urológico) con mayor CIT (17.1 vs 12.4 horas; p=0.05). Sus parejas buena evolución salvo un caso. Razonable tasa función retrasada-DGF (49.7%) y baja tasa de episodios de rechazo agudo al año (6.2%). Cr nadir 1.6 (SD 0.8) y eFG máximo 55.3 (24.6) ml/min. Evolución de Cr sérica (mg/dl) y ratio Alb/Cr urinaria (mg/g): 2.2/191.5 (1 mes), 1.8/80.8 (3 m), 1.6/129.3 (12 m) y 1.6/159.4 (24 m). Supervivencia renal al año 97.9%, 2 años 92.2% (Kaplan-Meier). La probabilidad de fallo de injerto muestra tendencia a asociación con mayor número de disidentidades-HLA 1.3[0.8-2.2] y uso de Basiliximab vs Timo 5.9[1.5-22.7]. El efecto protector de timoglobulina se confunde con el efecto centro. Análisis multivariable: La probabilidad de alcanzar eFG>50 ml/min se asocia con edad donante. Supervivencia paciente: 13 fallecen con TR funcionante. Probabilidad de supervivencia a los 24 meses 95,3%. Análisis de riesgos no viable por baja tasa eventos.
Conclusiones: El TX con riñones procedentes de cDCD tiene resultados similares a los reportados con donación en muerte encefálica (DME) y consigue una la tasa de órganos viables mayor que la reportada con DCD no controlada,por lo que debemos promover este tipo de programas. Hemos identificado factores de reiesgo de mala evolución que nos permitirán mejorar resultados.
CI: Cofinanciación Astellas, Novartis, Sanofi vía instituto de Investigacion HUPHM sin intervención en diseño-análisis
RECHAZO AGUDO VASCULAR Y FUNCION RENAL RETARDADA EN EL TRASPLANTE RENAL. ¿EXISTE UNA MODULACION GENETICA QUE INFLUYE EN SU INCIDENCIA?
I. PEREZ FLORES1, JL. SANTIAGO1, B. RODRIGUEZ CUBILLO1, MA. MORENO DE LA HIGUERA1, V. LOPEZ DE LA MANZANARA1, A. SHABAKA1, AI. SANCHEZ FRUCTUOSO1
1NEFROLOGÍA. HOSPITAL CLINICO SAN CARLOS (MADRID)
La producción de citoquinas se encuentra sometida a una regulación genética, de tal forma que polimorfismos a nivel de las regiones promotoras o codificadoras pueden alterar los niveles de las mismas y por tanto modificar la respuesta inflamatoria y/o inmunológica ante cualquier estímulo.
Objetivos: Evaluar la influencia de polimorfismos genéticos (SNPs del inglés Single Nucleotide Polymorphism) de IL10, TNFα, IFNγ e IL18 en la evolución del injerto en el postrasplante inmediato.
Métodos: Estudio observacional de cohortes donde se incluyeron 709 pacientes consecutivos que recibieron un primer trasplante renal en nuestro centro entre enero de 2005 y diciembre de 2013. El análisis de los SNPs fue llevado a cabo mediante PCR a tiempo real con sondas TaqMan®. Los pacientes fueron estratificados en función del genotipo de mayor producción. Se utilizó un grupo control de sujetos sanos para confirmar que los datos genotípicos obtenidos se ajustaban a las frecuencias esperadas según el equilibrio de Hardy-Weinberg.
Resultados: Encontramos una asociación significativa entre el SNP del TNFα-308 G/A y el RAV en el modelo ajustado de regresión logística. Los portadores del alelo A (GA/AA), tuvieron casi tres veces más riesgo de desarrollar un rechazo agudo vascular (RAV) (OR=2,64; IC: 1,46-4,76; p=0,001) frente a los que tenían el genotipo GG. En el análisis que evalúo el riesgo de función renal retardada (FRR), estratificado por tipo de donante, encontramos una asociación con el SNP del TNFα-308 G/A en el caso de injertos procedentes de donantes en muerte encefálica y con la IL18 -137 G/C en los de asistolia. Para los receptores renales de donantes en muerte encefálica, los genotipos GA/AA del TNFα fueron los que se asociaron con un riesgo mayor de presentar FRR (OR=6,15; IC 95%: 1,65-22,86; p=0,007); en el caso de los de asistolia, los portadores de riesgo fueron los del alelo G del SNP-137 G/C de la IL18 (OR=2,76; IC 95%: 1,03-7,40; p=0,042).
Conclusiones: El SNP-308G/A del TNFα puede ser un biomarcador no invasivo de riesgo de RAV y, en el caso de injertos de donantes en muerte encefálica, de FRR. Mientras que el SNP-137G/C de la IL18 fue el principal marcador genético de FRR en el caso de donantes en asistolia. El conocimiento previo al trasplante de estos polimorfismos en el receptor puede ayudarnos a individualizar el tratamiento inmunosupresor para evitar el desarrollo de complicaciones y mejorar nuestros resultados.
ESTUDIO PROSPECTIVO DEL TRATAMIENTO DEL VHC CON LOS NUEVOS ANTIVIRALES DE ACCIÓN DIRECTA EN TRASPLANTE RENAL
N. ARENCIBIA PÉREZ1, ML. AGÜERA MORALES1, OA. CALLE MAFLA2, M. ESPINOSA HERNÁNDEZ1, M. SÁNCHEZ-AGESTA MARTÍNEZ1, I. LÓPEZ LÓPEZ1, MD. NAVARRO CABELLO1, JL. MONTERO ALVAREZ2, A. RODRIGUEZ BENOT1, P. ALJAMA GARCÍA1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO REINA SOFÍA DE CÓRDOBA (CÓRDOBA), 2APARATO DIGESTIVO. HOSPITAL UNIVERSITARIO REINA SOFÍA DE CÓRDOBA (CÓRDOBA)
Introducción: La infección por el virus de hepatitis C (VHC) en pacientes trasplantados renales está claramente asociado al aumento de la morbi-mortalidad y a una disminución de la supervivencia del injreto renal. En esta subpoblación de pacientes las opciones terapéuticas con los nuevos antivirales de acción directa (NAAD) son limitadas, y además nos encontramos con escasa evidencia sobre su seguridad y eficacia.
Objetivo y Método: Evaluación de la seguridad y eficacia de los NAAD para el tratamiento del VHC en pacientes trasplantados renales. Se registraron quincenalmente datos clínico-analíticos a lo largo del tratamiento (12 semanas), así como las complicaciones a corto plazo del tratamiento.
Resultados: Ocho pacientes tratados, 2 de ellos trasplante combinado hígado-riñón. 7 casos genotipo 1b y uno genotipo 4. 75% recibieron terapia libre de ribavirina, todos tratados con Sofosbuvir y Ledipasvir, excepto 2 que recibieron Sofosbuvir y Simeprevir. Carga viral indetectable en la 3ra semana tras iniciar el tratamiento en 100% de los casos. No se evidenció alteraciones en la función de injerto renal. Pacientes en tratamiento con Tacrolimus se necesitó aumento de dosis para mantener niveles en rango (dosis previo al tratamiento 2,66 mg/24h y al finalizar 3,8 mg/24h). Un caso requirió ingreso hospitalario por leucopenia asociado a ribavirina, resto de pacientes sin complicaciones. De todos los datos analíticos analizados solo se alteraron los niveles de colesterol LDL de 66,5 mg/dl de media al inicio hasta 113 mg/dl al primer mes, pero con normalización tras finalizar el tratamiento. 2 casos con Crioglubulinas positivas previo al tratamiento y negativas al finalizar el mismo. Efectos adversos fueron declarados como leves: astenia (3 casos) y cefalea (1 caso).
Conclusiones: Tratamiento con los NAAD es eficaz a corto plazo con supresión persistente de la carga viral. No muestra efectos adversos severos o compromiso sobre la función del injerto renal aunque si precisa de un seguimiento de los niveles de Tacrolimus. Nuestro estudio ha evidenciado la negativización de las crioglobulinas con el tratamiento de la infección, confirmando la estrecha relación entre estas y el VHC.
TRASPLANTE DE RIÑÓN-PÁNCREAS (TRP) EN LA ERA ACTUAL. ANÁLISIS DE LOS RESULTADOS
P. VENTURA-AGUIAR1, J. FERRER2, E. ESMATJES3, F. OPPENHEIMER1, F. DIEKMANN1, MJ. RICART1
1SERVICIO DE NEFROLOGÍA Y TRASPLANTE RENAL. HOSPITAL CLÍNICO Y PROVINCIAL (BARCELONA), 2SERVICIO DE CIRUGÍA GENERAL Y DIGESTIVA. HOSPITAL CLÍNICO Y PROVINCIAL (BARCELONA), 3SERVICIO DE ENDOCRINOLOGIA. HOSPITAL CLÍNICO Y PROVINCIAL (BARCELONA)
Introducción: Un mejor conocimiento de los problemas relacionados con este tipo de trasplante, así como las nuevas pautas de inmunosupresión, han llevado a optimizar los resultados del TRP en los últimos años.
Objetivo: Analizar las características del trasplante y la supervivencia del paciente y de los injertos de los TRP realizados en los últimos 10 años en nuestro centro.
Pacientes y métodos: Se estudian 170 pacientes que recibieron un TRP entre Enero 2005-Diciembre 2014 con un tiempo de seguimiento de 6.8±3 años. La edad de los receptores (64% varones) fue de 40,5±7,0 años, con 26,6±7,6 años de evolución de la DM. El 91.8% estaba en diálisis (60,6% HD, y 31,2% DP), con un tiempo medio de 2,5±1,6 años. La edad de los donantes (62% varones) fue de 32,2±10,4 años, y el tiempo de isquemia fría del injerto renal y pancreático de 13,2±3,2 y 11,0±3,2 horas respectivamente. Se realizó la derivación intestinal de la secreción exocrina y drenaje venoso pancreático en todos los casos. La inmunosupresión de inducción fue Basiliximab o ATG, asociado a tacrólimus, micofenolato y prednisona. Para el análisis de los resultados se utiliza el test-t y ANOVA para variables paramétricas, y Kruskal-Wallis para no-parametricas, y análisis de supervivencias por Kaplan-maier.
Resultados: La supervivencia del paciente fue de 98,2% y 94,1% a 1 y 5 aõs, respectivamente. La supervivencia de los injertos renal e pancreático fue del 97,6% y 88,8% a 1 año, y del 91,8% y 80,0% a los 5 años del trasplante, respectivamente. Los problemas técnicos representaron el 8,2% de pérdidas del injerto pancreático (100%
Conclusiones: Los resultados obtenidos con el trasplante de riñón-páncreas en la actualidad consolidan esta modalidad de trasplante como la mejor opción terapéutica para un grupo de pacientes diabéticos con insuficiencia renal.
ESTUDIO TRANSVERSAL DE LA PREVALENCIA DE FRACTURAS OSEAS EN LA POBLACIÓN TRASPLANTADA RENAL EN SEGUIMIENTO EN EL HOSPITAL CLINIC DE BARCELONA
LM. RODAS1, AC. DE LA CRUZ1, D. FUSTER2, A. MUXI2, JV. TORREGROSA1
1NEFROLOGÍA Y TRASPLANTE RENAL. HOSPITAL CLINIC (BARCELONA), 2MEDICINA NUCLEAR. HOSPITAL CLINIC (BARCELONA)
Introducción: La enfermedad ósea post-trasplante es una complicación importante, presente en la mayoría de los pacientes, en los que la baja densidad mineral ósea, aumenta el riesgo de fracturas y, en consecuencia reduciendo la calidad de vida y aumentando la mortalidad. Los factores de riesgo para la fractura por fragilidad ósea en la población general son fractura previa, antecedentes familiares de fractura de cadera (padres o hermanos), tener más de 65 años de edad, un índice de masa corporal (IMC) inferior a 20kg/m2. El riesgo de fracturas para los receptores de trasplante renal es cuatro veces mayor que el de la población general y aumenta en comparación con los pacientes en hemodiálisis. Después del trasplante, la medicación, el metabolismo de la vitamina D anormal, la insuficiencia renal y el hiperparatiroidismo persistente contribuyen a la fragilidad ósea. Aproximadamente el 10% a 25% de todos los trasplantados renales sufrirán una o más fracturas durante su vida, principalmente en los sitios apendiculares tales como la cadera, el tobillo y los pies.
Material y Métodos: Estudio observacional retrospectivo, con pacientes trasplantados renales en seguimiento ambulatorio en el Hospital Clínic de Barcelona, con fecha de trasplante entre 1974 -2014. Se realizó un análisis descriptivo de las variables estudiadas.
Resultados: Se obtuvo una muestra de 1001 pacientes, 641 hombres y 360 mujeres, la media de edad fue de 54,8 ± 13,1 años y la edad media para los fracturados de 58,6 ± 8 años. La media de tiempo de trasplante fue de 115,3 ± 8. La prevalencia de fracturas por fragilidad del 12%. Se encontraron diferencias significativas de fracturas por fragilidad ósea con relación a la edad, el sexo, el uso de alcohol, tabaco y la combinación de esteroides con sirolimus siendo significativamente mayores en la población fracturada. El efecto esteroide aislado no present significancia, pero combinado con m-Tor se observó correlación con p-value 0.049. También se observó significancia para el alcohol odds ratio =1,988 (chi-cuadrado 0,027) con un RR: 1,06% más riesgo de fracturarse.
Conclusiones: En trasplantados renales encontramos un porcentaje elevado de fracturas siendo más frecuente en edad avanzada y en mujeres. Además de estos factores también fueron determinantes el uso de alcohol y tabaco descrito en otros estudios, así como observamos que la relación de esteroides combinados con m-Tor tiene mayor riesgo para desarrollar fracturas óseas por fragilidad.
LA ELEVACIÓN DE NAG Y NGAL URINARIA PREDICEN MAYOR TIEMPO DE ESTABILIZACIÓN DE LA FUNCIÓN DEL TRASPLANTE RENAL DENTRO DE UN PERIODO DE 3 MESES
G. TABERNERO FERNÁNDEZ1, M. PESCADOR2, AG. CASANOVA2, L. VICENTE VICENTE2, MT. SÁNCHEZ HERÁNDEZ2, E. RUIZ FERRERAS2, AI. MARTÍNEZ DÍAZ1, P. GARCÍA COSMES1, M. PRIETO2, AI. MORALES2
1NEFROLOGÍA. HOSPITAL CLÍNICO UNIVERSITARIO (SALAMANCA), 2UNIDAD DE TOXICOLOGÍA. DEPARTAMENTO DE FISIOLOGÍA Y FARMACOLOGÍA (SALAMANCA)
Introducción: El trasplante renal es el tratamiento de elección para los pacientes con IRC. La función del injerto renal se mide habitualmente por la creatinina, y la estimación del filtrado glomerular. Sin embargo, estos son marcadores tardíos, que se elevan al menos tras 24-48 horas del daño renal. Los marcadores NAG (N-acetil-d-glucosaminidasa), NGAL (neutrophil gelatinase associated lipocaine) y KIM-1 (Kidney Injury Molecule-1) han demostrado ser útiles en el diagnóstico del daño renal precoz.
Material y métodos: Se determinó la NAG en volumen de orina de 24 horas, por espectrofotometría y la NGAL y KIM-1 urinaria por ELISA, en 52 trasplantes renales de donante cadáver, 9 de vivo y 9 trasplantados de riñón y páncreas, los días +1, +3, +5 y +7 post-trasplante y el día de la estabilización, (función renal estabilizada en 3 meses). El tiempo de estabilización se dividió en 3 periodos, del primer al segundo mes, del segundo al tercer mes y a partir del cuarto mes. Como test estadístico se realizó el test X2 de Pearson, realizando tablas de contingencia. Se consideró el percentil 70 y se estableció un valor significativo si p< 0,05. Como programa estadístico se usó el IBM SPSS Statistics version 20.
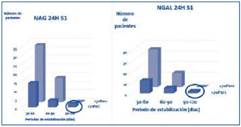
Resultados: Los pacientes que tuvieron la NAG y la NGAL más alta durante la primera semana, tardaron más tiempo en estabilizar su función renal -a partir del 3º mes- (Gráfica 1), de manera estadísticamente significativa. La elevación de KIM-1 en la primera semana no pareció asociarse con mayor tiempo de estabilización.
Conclusiones: Valores elevados de NAG y NGAL urinaria en la primera semana parecen predecir mayor tiempo de estabilización de la función renal en un periodo inicial de 3 ó 4 meses.
MORBIMORTALIDAD PRECOZ TRAS EL TRASPLANTE RENAL
P. GALINDO SACRISTÁN1, A. PÉREZ MARFIL1, M. ORELLANA AGREDA1, R. CASTELLANO CARRASCO1, R. VIDAL MORILLO-VELARDE1, JA. APARICIO GÓMEZ1, JM. OSORIO MORATALLA1, C. DE GRACIA GUINDO1, R. LEIVA ALONSO1, A. OSUNA ORTEGA1
1NEFROLOGÍA. H.U.VIRGEN DE LAS NIEVES (GRANADA)
Introducción: Aunque las tasas de mortalidad global en trasplantados son menores que en pacientes en diálisis, sí se ha constatado inicialmente un mayor riesgo, asociado a complicaciones pos cirugía, infecciones precoces y otras causas. Este riesgo se reduce rápidamente tras los primeros meses, mejorando la tasa de supervivencia respecto a los pacientes en lista de espera. Sin embargo en un pequeño porcentaje, el primer año tras el trasplante conlleva una gran morbilidad.
Pacientes y Métodos: Realizamos un estudio epidemiológico en pacientes trasplantados en nuestro Centro durante 5 años, para analizar la mortalidad precoz, supervivencia del injerto y morbilidad en el primer año pos trasplante, sus causas y posibles factores predisponentes, con objeto de estratificar riesgos y poder predecir resultados.
Se incluyeron 366 pacientes trasplantados entre 2010 y 2014, registrando datos demográficos: edad, sexo, meses de tratamiento renal sustitutivo y en diálisis, Indice de comorbilidad de Charlson, diagnóstico previo de diabetes, calcificaciones vasculares, y otros. Datos relacionados con el trasplante: tipo de donación, tiempo de isquemia, tratamiento inmunosupresor, complicaciones poscirugía, función retardada del injerto e infecciones según gravedad y localización (en el primer año). Supervivencia de paciente e injerto y necesidad y duración de hospitalización. Análisis estadístico mediante SPSS 20.0.
Resultados: Un Total de 366 pacientes (varones el 65,6%) fueron trasplantados en 5 años, con una tasa de supervivencia al año del 94,3%. La principal causa de muerte fue infecciosa, seguida de cardiovascular. Hubo diferencias significativas en el porcentaje de pacientes diabéticos, con calcificaciones vasculares y con necesidad de reintervención quirúrgica y función retardada del injerto entre los que fallecieron. La edad media, el Indice de Charlson y la isquemia fría fueron también significativamente mayores. Para la supervivencia del injerto la reintervención y la infección grave fueron predictores, junto con los meses en diálisis, siendo para la supervivencia del paciente asimismo reintervención, infección grave e ICharlson. La media de días de hospitalización por paciente y año fue de 24,9±22dias.
Conclusiones: La mortalidad en el primer año tras el trasplante renal se relaciona significativamente con la comorbilidad previa, medida por el Indice estandarizado de Charlson. La necesidad de Reintervención quirúrgica precoz y haber sufrido una infección grave, son predictores de mortalidad y pérdida del injerto, en el primer año postrasplante. El tiempo en diálisis fue predictor de supervivencia del injerto y el Indice de Charlson de supervivencia del paciente.
NUESTRA EXPERIENCIA EN TRASPLANTADOS RENALES DE DONANTES EN ASISTOLIA CONTROLADA TIPO III
B. CHAMOUN HUACÓN1, D. GARCÍA-AGREDA1, K. ARREDONDO AGUDELO1, J. JARAMILLO VÁSQUEZ1, F. MORESO MATEOS1, D. SERÓN MICAS1, E. TRILLA2, A. SANDIUMENGE3, T. PONT3
1NEFROLOGÍA. HOSP UNIVERSISTARIO VALL D’HEBRON (BARCELONA), 2UROLOGÍA. HOSP UNIVERSISTARIO VALL D’HEBRON (BARCELONA), 3COORDINACIÓN TRASPLANTE. HOSP UNIVERSISTARIO VALL D’HEBRON (BARCELONA)
Introducción: Con la finalidad de poder aminorar el tiempo en lista de espera y, por tanto, la morbi-mortalidad en los pacientes renales crónicos; se han planteado nuevas formas para aumentar fuentes de potenciales donantes, como son los donantes en asistolia controlada [DAC).
Material y métodos: Describimos nuestra experiencia desde el inicio del programa DAC tipo III y la evolución de los receptores.
Resultados: Se realizaron un total de 30 trasplantes renales a través de DAC tipo III, lo que corresponde al 27% del total de trasplantes realizados en nuestro centro en 2015. Los 16 donantes tenían una edad media de 62,7±11,7años y el tiempo de isquemia caliente funcional y total de 18,4±4,0 y 22,3±4,3 min. Para el mantenimiento del órgano tras la extracción se utilizó la preservación en frío (n=15) o el mantenimiento en máquina de perfusión LifePort (n=15). Del total de 30 trasplantes, 19 fueron hombres (63%), y 11 fueron mujeres (37%). La edad de los receptores fue de 60, 5± 8,4 años. Se realizó en su mayoría inducción de inmunosupresión con timoglobulina, corticoides, micofenolato y tacrolimus diferido (n=18; 60%); mientras que en los restantes (n=12; 40%), se utilizó inducción con Basiliximab; siendo el motivo en 7 casos para evitar aumentar más tiempo isquemia fría, en 4 casos por positividad de test cutáneo, y en un paciente para evitar una mayor inmunosupresión por ser el receptor VIH positivo. El promedio de Tiempo isquemia fría fueron 13,9 ± 4,8 horas. Se presentó en un caso fallo primario del injerto debido a trombosis venosa Requirieron tratamiento sustitutivo renal el 62% de los receptores (n=18). Dos casos (6.7%) presentaron rechazo agudo. De los 29 receptores con injerto renal funcionante la creatinina promedio al primer mes fue de 2,4 ±1,3 mg/dl y a los 3 meses fue de 1.88 ± 0.77 mg/dl.
Conclusiones: Los resultados obtenidos son similares a los de otros centros en cuanto a evolución de la función renal; aunque faltará un análisis a largo plazo de la supervivencia del receptor y del injerto.
SUPERVIVENCIA DEL INJERTO A MUY LARGO PLAZO. FACTORES PRONÓSTICOS
R. JIMENEZ ALVARO1, R. MARCEN LETOSA1, AF. FERNANDEZ RODRIGUEZ1, S. ELIAS TREVIÑO1, C. GALEANO ALVAREZ2, SE. PAMPA SAICO1, F. LIAÑO GARCIA2
1NEFROLOGÍA. RAMON Y CAJAL (MADRID), 2NEFROLOGÍA. RAMON Y CAJAL (MADRID)
Introducción: A pesar que el trasplante renal es la mejor forma de tratamiento de la insuficiencia renal terminal, se pierden actualmente entre el 2 y el 5% de los injertos trasplantados y solamente un porcentaje pequeño sobrevive más de 20 años. El objetivo del presente estudio fue determinar aquéllos factores que pueden influir en la supervivencia del injerto a muy largo plazo.
Pacientes y Métodos: Se incluyeron en el estudio 515 enfermos con un primer trasplante realizado antes del 1/01/1996. La edad media fue de 40.5±12.3 años, y fueron 334 hombres y 181 mujeres. Se analizaron características del enfermo (edad, sexo, tiempo en diálisis, tipo de diálisis, enfermedad renal primaria), donante (edad, sexo, incompatibilidad HLA AB, incompatibilidad HLA DR) inmunosupresión (azatioprina, ciclosporina y tacrolimus) y otros como tiempo de isquemia fría, desarrollo de necrosis tubular aguda (NTA) o de rechazo agudo (RA).
Resultados: De los 515 enfermos había datos de 493 (95.7%). 358 enfermos perdieron el injerto antes de los 20 años y 135 (27.4%) tenían el injerto funcionante. Los enfermos con injerto funcionante eran más jóvenes, con una edad de 41.9±12.5 vs 36.3±10.5 años (p<0.001), había un mayor porcentaje de mujeres (31.8 vs 43% p=0.013), el tiempo en diálisis (meses) había sido menor (38.0±36.3 vs 30.4±25.4 p=0.007) así como la edad del donante fue mayor (32.4±15.5 vs 29.3±12.7 años p=0.027). No había diferencias en otras variables incluyendo inmunosupresión, incidencia de NTA y RA. Las causas más frecuentes de pérdida fueron RA (43 enfermos, 12%), rechazo crónico (107 enfermos, 29.9%) y éxitus con injerto funcionante (139 enfermos, 38.8%). Las causas de fallecimiento más frecuentes fueron cardiovasculares (48 enfermos, 41.7%) y cáncer (29 enfermos, 20.9%). La prevalencia de tumores no cutáneos fue mayor en el grupo de injerto funcionante (23.7% vs 13.4% p=0.009) pero no hubo diferencias en la prevalencia de enfermedad cardiaca o ACVA. Entre los pacientes con injerto > 20 años de evolución, se presentaron 9.55 tumores/1000 enfermos/año, frente a 20.8 tumores/1000 enfermos/año en el grupo de supervivencia < 20 años. Hubo 10.7 enfermedades cardiacas/1000 enfermos/año entre los de > 20 años de evolución y 40 enfermedades cardiacas/1000 enfermos/año entre los de < 20 años, y 4.1 ACVA/1000 enfermos/año en el grupo de > 20 años frente a 15 ACVA/1000 enfermos/año en el grupo de supervivencia < 20 años. En el análisis multivariante sólamente la edad y el sexo masculino fueron factores de riesgo de baja supervivencia del injerto.
Conclusión: El 27.8% de nuestros enfermos tuvo una supervivencia del injerto > 20 años. Solamente podemos identificar a la edad y sexo como factores asociados al pronóstico. El control de los factores asociados al desarrollo de tumores o de enfermedades cardiovasculares puede mejorar los resultados.
TRATAMIENTO DEL VIRUS DE LA HEPATITIS C EN PACIENTES TRASPLANTADOS RENALES. RESULTADOS DE NUESTRO CENTRO CON EL USO DE LOS AGENTES ANTIVIRALES DIRECTOS
J. SOLER-MAJORAL1, L. CAÑAS1, M. ARDÈVOL2, M. PÉREZ-MIR1, I. GUERMAH1, B. GUELVENZU1, FJ. JUEGA1, J. BONET1, R. LAUZURICA1
1NEFROLOGÍA. HOSPITAL UNIVERSITARI GERMANS TRIAS I PUJOL. REDINREN. AGAUR, 2FARMACIA. HOSPITAL UNIVERSITARI GERMANS TRIAS I PUJOL (BADALONA)
Introducción: La infección por el virus de la hepatitis C (VHC) condiciona una peor supervivencia tanto del injerto como del paciente en el trasplante renal (TR). El tratamiento con los nuevos fármacos antivirales de acción directa, se ha descrito como una magnífica alternativa para estos pacientes.
Objetivo: Analizar la eficacia del uso de los nuevos tratamientos antivirales en los pacientes TR de nuestro centro, así como la evolución de la función renal, proteinuria y modificaciones del tratamiento inmunosupresor (IS).
Pacientes y métodos: Se han recogido datos demográficos, tratamiento antiviral, modificaciones del tratamiento IS durante el tratamiento VHC, niveles de IS, función renal y complicaciones secundarias al tratamiento.
Resultados: Pacientes: n=8 (7 hombres). Edad: 56,5 (32-69) años. Etiología de la enfermedad renal: 2 glomerulonefritis, 1 vasculitis, 1 nefroangiosclerosis, 1 nefropatía diabética, 1 agenesia renal y 2 no filiadas. La mediana de la carga viral al inicio del tratamiento es: 452744,5 (46490-2332136) U/L. Genotipo: 7 genotipos 1b (3 tratados con Sofosbuvir + Lepidasvir durante 12 semanas; 1 tratado con Sofosbuvir+Lepidasvir durante 8 semanas; y 3 tratados con Viekirax+Exviera durante 12 semanas); 1 genotipo 3 (Sofosbuvir+Daclatasvir durante 24 semanas). Mediana de creatinina al inicio del tratamiento 1,42 (1,13-1,75) mg/dl y al final: 1,27 (1,14-1,87) mg/ dl. Mediana de la proteinuria al inicio del tratamiento 217,5 (85-273) mg/24h y al final: 112 (69,7-281) mg/24h. 5 casos (3 en tratamiento con Viekirax + Exviera y 2 con Sofosbuvir + Lepidasvir) han precisado reajuste de la dosis del tratamiento inmunosupresor, por interacción con los fármacos antivirales, para mantener niveles terapéuticos en rango (de ácido micofenólico, tacrolimus y everolimus). No se han descrito complicaciones ni efectos secundarios del tratamiento en ninguno de los pacientes. Ningún paciente ha abandonado el tratamiento.
Conclusiones: Los nuevos antivirales directos para el tratamiento del VHC son muy buen tolerados en la población TR. Todos los pacientes que han finalizado el tratamiento han negativizado la carga viral. La función renal y la proteinuria se han mantenido estables durante el tratamiento aun habiendo modificado el tratamiento IS.
RECURRENCIA DE LA NEFROPATÍA IGA EN EL TRASPLANTE RENAL: EXPERIENCIA EN NUESTRO CENTRO
L. RODRÍGUEZ-GAYO1, T. OLEA1, C. JIMÉNEZ1, MO. LÓPEZ-OLIVA1, G. LEDESMA1, R. SELGAS1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO LA PAZ (MADRID)
Introducción: La nefropatía IgA es la glomerulonefritis más prevalente, evolucionando con frecuencia a enfermedad renal avanzada. Los estudios apuntan a que su recidiva tras el trasplante renal es elevada, pero los factores relacionados con la recurrencia son desconocidos. Para evaluar la incidencia de recidiva y sugerir factores relacionados con ella realizamos un estudio en nuestros pacientes trasplantados.
Material y métodos: Se recogieron retrospectivamente datos demográficos y clínicos de los pacientes con nefropatía IgA trasplantados entre 1998 y 2015 en nuestro centro. Se analizaron las variables clínicas y analíticas de los pacientes biopsiados y se estudió la presencia de recidiva.
Resultados: De los 64 pacientes con nefropatía IgA trasplantados en ese periodo de tiempo, el 73,4% eran varones y el 46,9% procedían de diálisis peritoneal. La edad media fue 49 años (R=21-74). Seis trasplantes fueron de donante vivo. El tiempo medio de isquemia fría fue de 14h. El porcentaje de retraso en la función inicial del injerto fue del 28,1% y la de rechazo agudo del 14,1%. Se realizaron 29 biopsias postrasplante (todas por indicación clínica), tras una media de 20 meses (DE=34,4). 17 pacientes se biopsiaron pasado un mes del implante, diagnosticándose recidiva de IgA en cuatro (23,5%). La ausencia de microhematuria se asoció de forma significativa con la ausencia de recidiva (p=0.006). No se encontró relación entre la inmunosupresión, los niveles de IgA, el ratio IgA/C3 o el mantenimiento de esteroides con la recidiva. La pérdida de injerto fue superior en los pacientes con recidiva vs no recidiva aunque no significativo (25 vs 8,8%, ns). Tabla 1.
Conclusiones: La incidencia de recidiva diagnosticada histológicamente por sospecha clínica en nuestra serie fue del 23%. La ausencia de microhematuria se asoció con la ausencia de recidiva histológica (p=0.006). No hemos detectado factores que influyan en la presencia de recidiva.
ANÁLISIS DE MORTALIDAD Y SUPERVIVENCIA PACIENTE E INJERTO EN EL TRASPLANTE RENAL PEDIÁTRICO A LARGO PLAZO
S. MENDIZABAL OTEIZA1, E. ROMÁN ORTIZ1, A. SABATER RAMÍREZ1, ML. MATOSES RUIPÉREZ1, J. MARTÍN BENLLOCH1, P. ORTEGA LÓPEZ1
1NEFROLOGÍA PEDIÁTRICA. HOSPITAL LA FE (VALENCIA)
Introducción: Los registros de trasplantes renales pediátricos (TRP) finalizan cuando, por edad, son remitidos a servicios de adultos, ocasionando falta de seguimiento e información.
Objetivo: Evaluar mortalidad y probabilidad supervivencia paciente (psvp) e injerto (psvi) a largo plazo, más allá de edad pediátrica.
Material y métodos: Entre 1979-2015 realizamos 400 TR en 305 pacientes. Etiología ERT: Glomerulopatías 74, Pielonefritis/Displasia con/sin uropatía 99/48, Displasia quística 21, Tubulopatías/metabólicas 18, Miscelánea 27, desconocida 17. Donante fallecido 346, vivo 54 (13.5%). Edad trasplante 11.77 años (1.05-19,81).
Varones 187 (61.3%). IS mantenimiento: PRD+AZA (n=78), PRD+CSA (n=16), PRD+CSA+AZA (n=88), PRD+CSA+MMF (n=81), PRD+TAC+MMF (n=95).Después del alta (edad>20 años), continuamos contacto directo obteniendo seguimiento a más largo plazo de supervivencia y factores moduladores.
Resultados: Tras seguimiento 11.45 años (0-36.75): 198 (49.5%) injertos funcionantes y 201 (50.3%) no funcionantes. Pacientes vivos 252 (82.6%) y 52(16.7%) fallecidos.A 5-10-15-20-25 años: psvp 90-85-82-78-76% y psvi 66-54-40-31-26% respectivamente, sin diferencias donante cadáver/vivo, ni entre primeros/segundos trasplantes, ni según etiología de ERT.Inferior psvp para los de menor edad (1-5 años) (p:0.0298). Para períodos sucesivos 1979-1985-1995-2005-2015, la psv es progresivamente superior para paciente (p:0.0041) e injerto (p:0.0001).Superior psvi con triple terapia vs biterapia (p:0.002), con PRD+CsA+MMF vs PRD+CsA+AZA (p:00237). Sin diferencias PRD+CSA+MMF vs PRD+TAC+MMF.Mortalidad 52 pacientes (17.04%). Edad éxitus 14.30 años (1.75-47.09).Fallecen 38/305 (12.4%) primeros trasplantes.
9/78 (11.5%) segundos. 3/14 (21%) terceros. 1/4 (25%) cuartos y el único 5º realizado.Fallecen 23 (7.5%) con injerto funcionante: 5 en período inmediato (descompensación cardio/pulmonar/ hemodinámica). 7 causa infecciosa. 3 accidente cardiovascular. 2 insuficiencia hepática. 3 enfermedad maligna/SLPL (VEB+). 1 hemorragia quirúrgica. 1 accidente tráfico. 1 causa no determinada.Fallecen 29 (9,5%) con injerto no-funcionante: 6 por interrupción tratamiento sustitutivo (bajo peso/edad, año de suceso). 6 accidente CV. 5 Infecciosa. 4 tumoral. 8 no controladas. Edad mediana de pérdida injerto 17.40 años (1.05-44.02), el 30% entre los 16-22 años edad.
Comentarios: No observamos diferencias en psv paciente/injerto entre trasplantados donante fallecido/vivo, primeros/segundos trasplantes, ni IS PRD+CSA+MMF/PRD+TAC+MMF. Sí en triple terapia vs biterapia y con MMF vs AZA.La progresiva mejor psvi se relaciona a cambios en la IS y la de psvp con los mejores cuidados médico-quirúrgicos desde 1979A largo plazo mortalidad del 17%. El 30% de injertos perdidos en la franja edad 18-22 años, cuestiona el momento del alta de servicios pediátricos.Son necesarios registros de TRP a largo plazo cuyo conocimiento aporten datos para una mayor eficiencia y seguridad.
ESTUDIO DE LAS CARACTERÍSTICAS Y SUPERVIVENCIA DEL TRASPLANTE Y RETRASPLANTE RENAL EN ESPAÑA: DATOS DEL REGISTRO ESPAÑOL DE ENFERMOS RENALES (REER)
B. MAHILLO1
1EN REPRESENTACIÓN DEL REER. ONT (MADRID)
La comunicación corresponde a un grupo de trabajo o un estudio multicentrico:
Registro Español de Enfermos Renales (REER)
Introducción: El REER fue creado por la Sociedad Española de Nefrología, los Registros Autonómicos de Enfermos Renales y la Organización Nacional de Trasplantes con la finalidad de conocer y analizar la incidencia, prevalencia, historia natural y supervivencia de los pacientes con Enfermedad Renal Crónica Terminal y servir de base y fomentar la realización de otros estudios epidemiológicos. Entre ellos está conocer las características y supervivencia de los receptores de trasplante y retrasplante renal.
Metodología recogida de datos: Basada en los datos individuales de los registros de las CCAA de España que han autorizado su utilización, integrándolos en una base de datos única con la información requerida para el análisis. CRITERIOS DE SELECCIÓN: Para cada registro autonómico se han seleccionado los pacientes inci dentes trasplantados a partir del año en que el registro es completo y el 31-12-2012.
Resultados: Se incluyeron en el análisis 20363 trasplantes renales correspondientes a 18278 receptores, realizados entre 1975 y 2012. 18278 son el primer trasplante y 2085 (10.2%) retrasplantes, correspondiendo 206 a un tercer trasplante, 25 al cuarto y 4 a un quinto trasplante. La tabla recoge la descripción de la muestra y las diferencias entre grupos así como los eventos durante el período de estudio.La supervivencia no ajustada del injerto, censurando fallecimiento es del 90, 86, 82 y 70% a 1, 3, 5 y 10 años, alcanzando la mediana global de supervivencia a los 20.3 años.
Conclusiones: La supervivencia es similar o superior a la de otros registros de nuestro entorno; la frecuencia de retrasplante es similar a la publicada en otros estudios y constituye una buena opción terapéutica paradisminuir la mortalidad y mejorar la calidad de vida en los receptores en los que el primer injerto ha fracasado.
LA VACUNA FRENTE AL NEUMOCOCO EN PACIENTES TRASPLANTADOS RENALES
V. LÓPEZ DE LA MANZANARA PÉREZ1, JL. SANTIAGO2, MA. MORENO DE LA HIGUERA1, I. PÉREZ-FLORES1, S. SÁNCHEZ RAMÓN2, N. CALVO ROMERO1, A. SHABAKA FERNÁNDEZ1, M. CALVO ARÉVALO1, B. RODRÍGUEZ CUBILLO1, A. SÁNCHEZ FRUCTUOSO1
1NEFROLOGÍA. HOSPITAL CLÍNICO SAN CARLOS (MADRID), 2INMUNOLOGÍA. HOSPITAL CLÍNICO SAN CARLOS (MADRID)
Introducción: La infección por Streptococcus pneumoniae es un factor importante de morbimortalidad en los adultos mayores de 50 años, especialmente en la población inmunodeprimida. Para prevenir la infección hay dos vacunas disponibles: la polisacárida (VNP23) y la conjugada (VNC13). Los trasplantados renales son unos de los principales beneficiarios de estas estrategias de prevención por su estatus inmunológico, pero no está demostrado hasta la fecha un claro beneficio en portadores de órgano sólido.
Objetivo: Investigar la respuesta a la vacuna antineumocócica en pacientes trasplantados renales, determinar si les confiere inmunogenicidad y establecer su seguridad y efectos secundarios.
Pacientes y métodos: Realizamos un estudio observacional de 3 meses de seguimiento (actualmente en desarrollo) de 21 pacientes trasplantados renales de más de 6 meses, de nuestra unidad. Se les administró una dosis de VNC13 y a las 8semanas una dosis de VNP23 y recogimos los datos clínicos (número de infecciones respiratorias bacterianas) y analíticos. Se estudió respuesta inmunitaria con determinación de niveles de ATP mediante técnica de luminiscencia (ImmuKnow, Cylex), inmunidad celular (CD4, CD8) y respuesta serológica a la vacuna (IgG) tanto basal como a 3 y 6 meses. También recogimos las reacciones adversas. Ninguno había recibido la vacuna en los últimos 5 años.
Resultados: 15 pacientes eran varones con una media de edad de 60.67(±9.79) años. El ATP basal era de 394,66(±127.49)ng/ml y a los 3meses de 415.47(±154.1)ng/ml, pero estas diferencias no alcanzaron significancia estadística (p>0.05). Respecto al número de infecciones respiratorias, observamos que tras la vacunación disminuyó su número (p= 0.033). No objetivamos cambios en la función renal. Sólo 2 pacientes experimentaron reacción adversa a la vacuna, en ambos casos fue manifestación local en la zona de punción. Uno de ellos requirió antibioterapia. Ninguno de los pacientes desarrolló episodios de rechazo de novo.
Para el Congreso se darán datos de respuesta de vacunación (serología) e inmunidad celular a 3 y 6 meses postvacunación intentando identificar si existe algún parámetro que pueda influir en la inmunización a la vacunación.
Conclusiones: La vacuna antineumocócica disminuye el número de infecciones en la población trasplantada renal con un nivel adecuado de seguridad y sin producir alteraciones de la función renal ni aumento del riesgo de rechazo.
EVOLUCIÓN DEL HIPERPARATIROIDISMO EN EL TRASPLANTE RENAL
N. MARTINEZ SAEZ1, JM. FANINI GOMEZ1, A. DE BASAGOITI GORORDO2, FJ. GAINZA DE LOS RIOS1, AB. OSORIO MONTES1, A. VERGARA ARANA1, A. MUJIKA LOPEZ1, L. BUENO LOPEZ1, JA. QUINTANAR LARTUNDO1, JJ. AMENABAR IRIBAR1
1NEFROLOGÍA. H U CRUCES (BARAKALDO), 2FARMACIA HOSPITALARIA. H U CRUCES (BARAKALDO)
Introducción: El hiperparatiroidismo secundario es una patología muy frecuente en los enfermos renales, con importante comorbilidad tanto a nivel óseo como cardiovascular. El buen control del metabolismo calcio-fosforo es mandatario tanto en diálisis como en el trasplante renal.
Material y métodos: Estudio retrospectivo, longitudinal, observacional de los pacientes trasplantados renales (n= 393, pérdida de 35 pacientes) desde Enero 2012 hasta Mayo 2015 y la evolución de parámetros analíticos (Ca, P, PTH séricos) así como del tratamiento farmacológico a un año.
Resultados: De los 393 pacientes analizados, el 67% eran hombres, con una media de edad de 51,84 ± 13,97 años y un 24% reciben un trasplante de donante vivo. La función renal al año en más del 67% de los pacientes se sitúa en estadio 2 -3 A, con un 3,6% de pérdidas de injerto y vuelta a diálisis dentro del primer año.
EL régimen de inmunosupresión más utilizado con un 66,4% de los casos es esteroides, micofenolato mofetil y tacrolimus. La dosis media de corticoides es de 5 mg (70,7% de los pacientes). En cuanto al tratamiento para el hiperparatiroidismo antes de trasplantarse el 45% reciben quelantes cálcicos, el 74% quelantes no cálcicos, el 41% algún tipo de vitamina D o análogos y el 30% cinacalcet (dosis media 48,46 ± 6,24 mg/dia) frente a un 8,7%; 2,1%; 56% y 11% (dosis media 35,80 ± 5,38 mg/dia) al año postrasplante, respectivamente.
La disminución es estadísticamente significativa (p< 0,05) para los valores de parathormona intacta.
Conclusiones: El trasplante renal supone una clara mejoría en el control del hiperparatiroidismo secundario, con una reducción significativa de los fármacos y dosis empleadas al año después de su realización, consiguiendo un óptimo control en un 67% de los pacientes; por lo que supone en aquellos candidatos a trasplante, la mejor opción de terapia renal sustitutiva.
EVOLUCIÓN DEL TRASPLANTE RENAL EN RECEPTORES DE MAS DE 30 AÑOS (N=26) CON FUNCIÓN ACTUAL
P. ERRASTI GOENAGA1, FJ. LAVILLA ROYO1, N. GARCÍA FERNANDEZ1, PM. MARTÍN MORENO1, D. LÓPEZ ESPINOSA1, MJ. MOLINA HIGUERAS1, P. MOIRÓN FERNANDEZ-FELECHOSA1, C. ALFARO SÁNCHEZ1
1NEFROLOGÍA. CLÍNICA UNIVERSIDAD DE NAVARRA (PAMPLONA)
Introducción: El objetivo del trasplante renal (TR) es alcanzar una larga supervivencia del paciente (SP) y del injerto (SI), pero la alta morbilidad y mortalidad impide alcanzar dichos resultados. No obstante, un pequeño porcentaje de pacientes logra alcanzar SI > 30 años.
Pacientes y Métodos: Estudio retrospectivo, observacional y descriptivo de 41 pacientes con SI > 30 años y entre los cuales 26 tienen injerto funcionante actual. De éstos últimos se recogen los datos del donante y del receptor (edad, sexo, tipo de nefropatía, inmunosupresión inicial y actual, NTA, episodios de RA, función renal al mes, a 10 años, a 20 años, a 30 años y actual, incidencia de tumores, etc...)
Resultados: Los 26 pacientes corresponden al 9% de los primeros 100 TR realizados hasta enero de 1984 y 14,5% del resto de 117 pacientes (total 217) hasta 1986. Se perdieron 15 injertos entre 30 y 36 años post-TR por éxitus en 8 p (3 por tumores, 3 por cardiopatía isquémica y valvular, 2 por infección VHC, hepatopatía, leucoencefalopatía multifocal y progresiva, etc ). Se trata de 18 varones y 9 mujeres con edades entre 14 y 45 años y con menos de 37 años (n=24) y sólo 2 pacientes de 41 y 49 años. Nefropatías: Glomerulonefritis crónica en 15 pacientes (GNMP con biopsia en 9), Pielonefritis crónica-reflujo (n=5), Poliquistosis renal, Displasia, Schönlein-Henoch (n=3) y no filiada (n=3). No casos de diabetes mellitus ni nefroangioesclerosis. Presentaron episodios de rechazo agudo 22 pacientes (84,6%) y 2-3 episodios en 6 pacientes. Han tenido cáncer sólido aparentemente curado n=5 (colon, próstata, mama, vagina y vejiga) y de piel, la mayoría múltiples (SKCC-BCC n=12). Tres de las 9 mujeres han sido madres de 5 hijos sanos y un aborto a los 4 meses. La inmunosupresión inicial fue la clásica de Prednisona y Azatioprina. La actual variable con PRED+AZA (n=9), PRED+MMF (n=5), PRED+CyA (n=5), Monoterapia de Everólimus (n=2) y otras (n=5). La creatinina actual es igual o inferior a 1,8 mg/dl en 24 pacientes y presentan nefropatía crónica del injerto con creatinina de 2,4 mg/dl en 2 pacientes. La edad actual oscila entre 44 y 85 años. Se presentarán también las características de donantes y receptores de los últimos 100 trasplantes renales con un seguimiento mínimo de 6 meses (6-40) comparándolos con los de larga supervivencia.
Conclusiones: Independientemente de la inmunosupresión, la edad de donantes y receptores es fundamental para lograr supervivencias muy prolongadas, no siendo ésto posible o asumible con las características actuales de los donantes y receptores en la última década.
ESTUDIO MACHEADO Y CONTROLADO SOBRE LA INFLUENCIA DE LA TÉCNICA DE DIÁLISIS EN LOS RESULTADOS DEL TRASPLANTE RENAL
I. LÓPEZ LÓPEZ1, ML. AGÜERA MORALES1, E. ESQUIVIAS DE MOTTA1, AI. ROBLES LÓPEZ1, A. HURTARTE SANDOVAL1, L. GONZÁLEZ BURDIEL1, A. RODRÍGUEZ BENOT1, P. ALJAMA GARCÍA1
1UGC NEFROLOGÍA. HOSPITAL UNIVERSITARIO REINA SOFÍA (CÓRDOBA)
Introducción: Existe controversia sobre si la técnica de diálisis previa a recibir un injerto influye en los resultados a corto y largo plazo del trasplante renal. El estado de hidratación previo, así como otras características del paciente, pueden diferir entre ambas técnicas (hemodiálisis-HD-versus diálisis peritoneal-DP).
El objetivo de nuestro trabajo fue comparar los resultados del trasplante entre receptores de un mismo donante, que provengan de distintas técnicas de diálisis.
Material y métodos: Se seleccionaron receptores pareados del mismo donante, uno de los cuales procedía de HD y el otro de DP. Comparamos función retrasada del injerto, pérdidas precoces y supervivencia del injerto y del paciente.
Resultados: 148 riñones de 74 donantes se implantaron en parejas de pacientes que procedían de HD y DP. Los grupos fueron similares en edad, sexo y tiempo de isquemia fría. El grupo de HD tenía mayor porcentaje de cPRA (8.18% vs 1%, p=0.005) y de retrasplantes (10 versus 1 p=0.009).
30 pacientes presentaron función retrasada del injerto, 20 del grupo de HD y 10 de DP (27% de los 74 pacientes en HD versus 13.5% de los 74 pacientes en DP, P=0.032). No hubo diferencias en el número de sesiones de HD en el postrasplante inmediato (1.47 vs 0.61, p=NS), ni en los días de ingreso hospitalario. Sin embargo, el porcentaje de pacientes sensibilizados era mayor en HD; al ajustar por cPRA las diferencias entre las técnicas de terapia renal sustitutiva (TRS) desaparecieron (RR 1.573, IC 95% 0.599-1.135, p=NS).
A largo plazo, no encontramos diferencias entre los grupos en cuanto a supervivencia del injerto y del paciente: de los 148 pacientes, 37 precisaron reiniciar TRS a lo largo del seguimiento (19 del grupo de HD y 18 de DP, p=NS) y 24 pacientes fallecieron con injerto funcionante (14 de HD y 10 de DP, p=NS). En el análisis de supervivencia no existían diferencias entre ambos grupos ni en la supervivencia del paciente ni en la del injerto, censurando y sin censurar por el fallecimiento del paciente, con una mediana de seguimiento de 20 años.
Conclusiones: La hemodiálisis se asocia con mayor retraso en la función del injerto renal debido a la mayor sensibilización previa de los pacientes, y no a la técnica en sí. A largo plazo, ambas modalidades presentan resultados similares.
VIVIENDO MÁS Y MEJOR DESPUÉS DE UN TRASPLANTE RENAL EN ESPAÑA
J. DE TERESA ALGUACIL1, C. DE GRACIA GUINDO1, R. CASTELLANO CARRASCO1, R. VIDAL MORILLO-VELARDE1, A. PÉREZ MARFIL1, P. GALINDO SACRISTÁN1, JM. OSORIO MORATALLA1, MC. RUIZ FUENTES1, JA. BRAVO SOTO1, A. OSUNA ORTEGA1
1UGC NEFROLOGÍA. CHU GRANADA (GRANADA)
Introducción: El trasplante de riñón sigue siendo la mejor opción terapéutica para los pacientes con enfermedad renal en fase terminal y ofrece a los pacientes una larga y posiblemente más satisfactoria vida. La calidad de vida, según la definición de la Organización Mundial de la Salud (OMS), es la percepción de un individuo de su situación dentro de su contexto cultural y sistema de valores en relación con sus objetivos, expectativas, estándares personales, y sus intereses vitales. En España, más de 55.000 pacientes han recibido un riñón desde el inicio de la técnica en 1965.
Material y método: En nuestra consulta externa de trasplante renal, entrevistamos a los receptores de un trasplante renal para analizar la calidad de vida subjetiva 1 año después del trasplante en comparación con antes del trasplante se analizaron también el nivel sociocultural, nivel de estudios completado, situación laboral y profesión, número de ingresos hospitalarios, impotencia sexual, y estado actual del injerto renal y del receptor.
Resultados: Entre los receptores 600 de trasplante renal entrevistados, el 96,4% de los pacientes (n = 578,4) describió su calidad subjetiva 1 año post-trasplante como “mejor que pretrasplante” 2.2% dijo que era igual, y el 1,4% dijo que era peor. La mayoría de los pacientes habían completado al menos la enseñanza secundaria (29,4%, n = 176) o primaria (27,9%, n = 167), aunque el 4,3% de los pacientes eran analfabetos. Sólo el 24,4% de los encuestados estaban trabajando, principalmente en “sus labors”(14,9%), agricultura (10,7%), o construcción (5,9%). Un año después del trasplante, el 6,8% presentaba impotencia sexual. De 600 respondedores, el 93,5% estaban vivos con un injerto funcionante, 5,7% había regresado a diálisis, y el 0,4% había muerto durante el primer año después del trasplante de riñón.
La mayoría de los pacientes (96,4%) informaron tener más energía, una dieta menos restringida, y menos complicaciones tras el trasplante, en comparación con su situación antes del trasplante.Estudios previos también han indicado índices más bajos de ansiedad después de transplante2.
Conclusiones: A pesar del control estricto de la medicación y la supervisión médica, los receptores de trasplante renal tienen una mejor calidad de vida en comparación con antes del trasplante, muy similar a la población general.3 La mayor conciencia pública de los beneficios del trasplante de donante vivo se ha traducido en un mayor número de potenciales donantes. Los trasplantado renales han recibido una segunda oportunidad gracias a la generosidad de los donantes y sus familias.
PERSISTENCIA A LARGO PLAZO DE ANTICUERPOS ANTI-HLA EN RECEPTORES DE TRASPLANTE RENAL. FACTORES DE RIESGO E INFLUENCIA EN LA EVOLUCION CLINICA
I. PEREZ FLORES1, MA. MORENO DE LA HIGUERA1, V. LOPEZ DE LA MANZANARA1, J. BAUTISTA1, E. MANCEBO2, MJ. CASTRO2, JL. SANTIAGO3, B. RODRIGUEZ CUBILLO1, N. CALVO ROMERO1, AI. SANCHEZ FRUCTUOSO1
1NEFROLOGÍA. HOSPITAL CLINICO SAN CARLOS (MADRID), 2INMUNOLOGIA. HOSPITAL DOCE DE OCTUBRE (MADRID), 3UGC INMUNOLOGIA. HOSPITAL CLINICO SAN CARLOS (MADRID)
Objetivos:
Evaluar la incidencia de anticuerpos anti-HLA a largo plazo en nuestra población trasplantada renal y los principales factores de riesgo de aparición o persistencia de los mismos.
Investigar el impacto de los anticuerpos en la función renal y la supervivencia del injerto.
Métodos: Estudio retrospectivo de cohortes con 372 pacientes trasplantados en nuestro centro entre enero de 2005 y diciembre de 2010. Aquellos que perdieron el injerto en el inmediato postrasplante o fallecieron dentro del primer año fueron excluidos. El análisis de los anticuerpos anti-HLA fue llevado a cabo mediante Luminex®, con ≥2 determinaciones por paciente.
Resultados: Detectamos la presencia de anticuerpos anti-HLA a una media de 5 años postrasplante, en el 30% (90/281) de nuestra población, de los cuales 1/3 eran donante-específicos. Los pacientes presentaron la siguiente distribución según el tipo de anticuerpos: Clase I 34.5%, Clase II 29%, Clase I y II 36.5%. De los pacientes sensibilizados pretrasplante, 35/51 mantuvieron positivos sus anticuerpos postrasplante, mientras que 55/230 pacientes desarrollaron anti-HLA de novo. Los factores de riesgo de persistencia/positividad de anti-HLA a largo plazo fueron: rechazo agudo humoral [4,23(2,13-8,41), p<0,001], alosensibilización pretrasplante [3,95(2,37-6,55), p<0,001], retrasplante [8,71(4,26-17,79), p<0,001], incompatibilidad HLA≥4 [1,83(1,02-3,42), p=0,049], niveles medios de tacrolimus
Conclusión: La alosensibilización por un trasplante previo y niveles bajos de tacrolimus parecen ser los principales factores de riesgo de persistencia o positivización de anticuerpos anti-HLA a largo plazo. Su presencia ejerce un efecto deletéreo sobre la evolución clínica, con una peor función renal y una menor supervivencia del injerto, por lo que nuestra prioridad debe ser intentar frenarlos.
LA CONVERSIÓN TACRÓLIMUS-EVERÓLIMUS (TAC-EVE) ES SEGURA Y MEJORA EL FILTRADO GLOMERULAR (FGE) A LOS 6 MESES
R. GALLEGO1, R. SANTANA1, N. VEGA1, Y. PARODIS1, Y. RODRÍGUEZ1, L. MORÁN1, F. GONZÁLEZ1, S. MARRERO1, E. BAAMONDE1, JD. RODRÍGUEZ PÉREZ1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO DE GRAN CANARIA DOCTOR NEGRÍN (LAS PALMAS DE G.C.)
Introducción: La combinación (TAC-EVE) en pacientes trasplantados renales (TxR) con régimen previo tacrolimus-micofenolato (TAC-MMF), permite reducir los niveles del inhibidor de la cacineurina (ICN) y disminuye el riesgo de la nefrotoxicidad por ICN. La bibliografía al respecto muestra controversia y genera incertidumbre acerca de la seguridad y eficacia de la misma a medio y largo plazo, así como el momento en el que se debe realizar la conversión.
Objetivo: Evaluar la eficacia y seguridad, desde el punto de vista clínico: Creatinina (Cr), Filtrado glomerular (FGe) y Proteinuria, de la conversión TAC-EVE en el periodo siguiente a la misma y hasta 6 meses después.
Pacientes y Métodos: 27 pacientes, 22 varones y 5 mujeres de una media de edad de 45,8 +/- 13,11 y 51,4 +/- 16,0 respectivamente. Causa de la enfermedad renal crónica (ERC): poliquistosis renal 6, enfermedad glomerular 8, nefropatía diabética 4, etiología no filiada 4, otras 5. Todos los pacientes convertidos tenían una causa, ya fuera deteriroro de la función renal (23 pacientes con biopsia y 1 sin biopsia), ya por proceso neoplásico (3 pacientes). El tiempo de evolución del trasplante renal hasta la conversión fue de 77,44 +/- 69,12 (6-256) meses. El análisis estadístico se realizó en SPSS, modelo lineal general de medidas repetidas (MLGMR).
Resultados: Los resultados más significativos de muestran en la tabla.
Conclusiones:
Mejoría del FGe en torno a 4 ml/min/1,73 m2.
Proteinuria controlada de media inferior a 0,5 gr en 24 h.
Ausencia de episodios de rechazo y no abandono del tratamiernto por efectos adversos.
A los 6 meses de seguimiento, la minimización de tacrolimus y su combinación con everolimus es una opción segura y eficaz, aunque ésta sea tardía en la evolución del TxR siempre que esté indicada.
RESULTADOS DE 70 PACIENTES TRASPLANTADOS RENALES DURANTE UN AÑO Y MEDIO
G. TABERNERO FERNÁNDEZ1, AM. LIZARARZO SUÁREZ1, O. SEGURADO TOSTÓN1, GC. DELGADO LAPEIRA1, AI. MARTÍNEZ DÍAZ1, E. RUIZ FERRERAS1, JA. MENACHO MIGUEL1, P. GARCÍA COSMES1, AI. MORALES2, M. PRIETO2
1NEFROLOGÍA. HOSPITAL CLÍNICO UNIVERSITARIO (SALAMANCA), 2UNIDAD DE TOXICOLOGÍA. DEPARTAMENTO DE FISIOLOGÍA Y FARMACOLOGÍA (SALAMANCA)
Introducción: El trasplante renal es el tratamiento de elección para los pacientes con IRC. La función del injerto renal se mide habitualmente por la creatinina, y la estimación del filtrado glomerular. Sin embargo, estos son marcadores tardíos, que se elevan al menos tras 24-48 horas del daño renal. Los marcadores NAG (N-acetil-d-glucosaminidasa), NGAL (neutrophil gelatinase associated lipocaine) y KIM-1 (Kidney Injury Molecule-1) han demostrado ser útiles en el diagnóstico del daño renal precoz.
Material y métodos: Se determinó la NAG en volumen de orina de 24 horas, por espectrofotometría y la NGAL y KIM-1 urinaria por ELISA, en 52 trasplantes renales de donante cadáver, 9 de vivo y 9 trasplantados de riñón y páncreas, los días +1, +3, +5 y +7 post-trasplante y el día de la estabilización, (función renal estabilizada en 3 meses). El tiempo de estabilización se dividió en 3 periodos, del primer al segundo mes, del segundo al tercer mes y a partir del cuarto mes. Como test estadístico se realizó el test X2 de Pearson, realizando tablas de contingencia. Se consideró el percentil 70 y se estableció un valor significativo si p< 0,05. Como programa estadístico se usó el IBM SPSS Statistics version 20.
Resultados: Los pacientes que tuvieron la NAG y la NGAL más alta durante la primera semana, tardaron más tiempo en estabilizar su función renal -a partir del 3º mes- (Gráfica 1), de manera estadísticamente significativa. La elevación de KIM-1 en la primera semana no pareció asociarse con mayor tiempo de estabilización.
Conclusiones: Valores elevados de NAG y NGAL urinaria en la primera semana parecen predecir mayor tiempo de estabilización de la función renal en un periodo inicial de 3 ó 4 meses.
EVOLUCIÓN Y RESULTADOS DEL TRASPLANTE COMBINADO DE PANCREAS RIÑÓN A 5 AÑOS EN EL HOSPITAL CLÍNICO DE SALAMANCA
A. MARTINEZ DÍAZ1, A. LIZARAZO SUÁREZ1, G. TABERNERO FERNÁNDEZ1, P. FRAILE GOMEZ1, G. GOMEZ ZHINDON1, J. SEBASTIÁ MORANT1, G. DELGADO LAPEIRA1, R. IGLESIAS LÓPEZ2, L. MUÑOZ BELLVIS3, P. GARCÍA COSMES1
1NEFROLOGÍA. HOSPITAL CLÍNICO DE SALAMANCA (SALAMANCA), 2ENDOCRINOLOGÍA. HOSPITAL CLÍNICO DE SALAMANCA (SALAMANCA), 3CIRUGÍA HEPATOBILIAR. HOSPITAL CLÍNICO DE SALAMANCA (SALAMANCA)
Introducción: El trasplante simultáneo páncreas-riñón es el tratamiento de elección en la DM-1. Los resultados obtenidos hasta la actualidad son satisfactorios y alentadores, permitiendo obtener un correcto control metabólico de los pacientes diabéticos.
Material y métodos: Se analizaron 52 pacientes sometidos a doble trasplante páncreas-riñón en el Hospital Clínico de Salamanca entre Febrero de 2009 y Enero de 2016. En el 100% se realizó trasplante simultáneo. Todos los pacientes recibieron tratamiento inmunosupresor con Timoglobulina, Corticoides, anticalcineurínicos y mofetilmicofenolato. Se analizaron las medias de creatinina, amilasa, lipasa y HbA1c al alta, a los 6 meses, al primer, tercer y quinto año, así como la supervivencia del paciente y de los injertos.
Resultados: Edad media del receptor 40.5 años, 76.9% varones, edad media del donante 34 años. Tiempo medio de isquemia fría pancreático 11h25min y el renal 15h20min. La estancia media de hospitalización fue de 18.8 días. Supervivencia global de pacientes fue del 96.1% a los 5 años del trasplante y del 96% para ambos injertos.
Conclusiones: Ante los buenos resultados obtenidos tanto de supervivencia como de la función de ambos injertos, concluimos que nuestros datos concuerdan con los registrados en la literatura y afirmamos que el doble trasplante páncreas-riñón representa el tratamiento de elección para los diabéticos tipo I en la actualidad.
IMPLANTACION EXITOSA DE PROGRAMA DE DONACIÓN EN ASISTOLIA CONTROLADA. IGUALDAD DE RESULTADOS RESPECTO A DONACIÓN EN MUERTE ENCEFÁLICA A UN AÑO DE SEGUIMIENTO
J. JUEGA1, M. PÉREZ1, I. GHERMAJ1, L. CAÑAS1, J. SOLER1, R. LAUZURICA1, J. BONET1
1SERVICIO DE NEFROLOGÍA. HOSPITAL GERMAS TRIAS I PUJOL (BADALONA)
La comunicación corresponde a un grupo de trabajo o un estudio multicentrico:
RedinREn, AGAUR
EN Octubre 2014 se implantó en nuestro centro el programa de donación en asistolia controlada (DAC).
Objetivo: Analizar características de donantes, receptores, técnica quirúrgica y evolución de DAC durante primer año, y comprarlas con trasplantes de donantes en muerte encefálica (ME) realizados durante dicho periodo.
Material y métodos: Entre Octubre´14 y Octubre ´15 se realizaron en nuestro centro 21 trasplantes renales DAC de 13 donantes con extracción por laparotomía ultrarrápida y 34 trasplantes de 24 donantes en ME. Datos completos de donantes, receptores, características quirúrgicas, del injerto y evolución al año postrasplante.
Se compararon los datos de DAC con los de ME en sus diferentes variables y subgrupos.
Resultados: DAC: Donantes: 59 ± 12 años, 53,8% Mujeres, media estancia UCI 26 ±22 dias, éxitus AVC 69%, creat 0,5 ± 0,2 mg/dl, proteinuria 514 ±429 mg/dia, 61,5% donante expandido.
Receptores: 58 ± 13 años, 61,9% Hombres, 90% Hemodiálisis previa, tiempo medio de TRS 3,5 ± 2,5 años (90% Hemodiálisis), bajo riesgo inmunológico: 4,8% hiperinmunizados, PRA pico 6 ± 12%, MM medio 4 ± 1. Primer trasplante renal en 100%.
Tiempos quirúrgicos y características injertos en DAC: Tiempo de isquemia caliente total 18 ± 4 minutos, TIF 6,7 ± 2,5 horas, Se realizó biopsia pre-TR al 61,9% de los injertos, con score medio de 3,3 ± 0,6 Evolución DAC: NO fallos primarios de injerto, Función retardada del injerto ( DGF) 33,3%, inducción con timoglobulina y triple terapia de mantenimiento 100%, inicio anticalcineurínico ( ACN) día 0 el 42%. Durante seguimiento 1 episodio de rechazo agudo (4,7%), 2 éxitus con injerto funcionante.
A 6 meses: Creat 1,5 ± 0,4 mg/dl, FGe 45 ± 12 ml/min, proteinuria 339 ± 506 mg/d, a 1 año Creat 1,7 ± 0,4 mg/dl, FGe 42 ± 14 ml/min, proteinuria 467 ± 326 mg/d.
Mayor edad y género masculino de donante/receptor, marcadores de peor función renal a 6 meses y 1 año. HTA y mayor estancia en UCI del donante, marcadores de mayor proteinuria a 6 meses.
Donantes de criterios expandidos, marcador de peor función renal a los 6 meses.
La DGF, marcadores inmunológicos u otras variables NO presentaron relación significativa con evolución a 6 meses y 1 año.
COMPARATIVA DAC vs. ME: Donantes DAC menor creatinina (0,5 ±0,2 vs. 0,9 ±0,2 mg/dl) y mayor proteinuria (464 ± 421 vs. 61 ±95 mg/d)
Receptores DAC presentaban pico de cPRA I+II menor (2,5 ±7,5 vs. 17 ± 35%).
ME mayor TIF (19,6 ± 3,9 vs. 6,7 ±2,5 h). 44% de ME timoglobulina como inducción, vs. 100% de DAC. ACN iniciados tardíamente en DAC (2,7 ± 2,7 vs. 1 ± 2 dias post-TR).
DAC mayor tasa de DGF (33,3% vs. 8,8%), sin diferencias significativas en cuanto a creatinina, FGeni proteinuria a 6 meses ó 1 año respecto ME.
El grupo de ME presento más rechazo agudo (11,3 vs. 4,7%), con tasa de éxitus similar enambos grupos durante seguimiento.
Conclusiones: Implantación del programa DAC exitosa en términos numéricos y resultados evolutivos de función del injerto a 1 año post-trasplante, siendo comparables a los resultados de ME, sin observarse repercusión posterior de mayor DGF en estos pacientes.
EFECTOS SECUNDARIOS DE MICOFENOLATO MOFETIL EN UNA COHORTE DE PACIENTES CON TRASPLANTE COMBINADO DE PÁNCREAS-RIÑÓN
O. SEGURADO1, A. LIZARAZO1, G. DELGADO1, A. MARTÍNEZ1, G. GONZÁLEZ1, G. TABERNERO1, RA. IGLESIAS LÓPEZ2, C. ESTEBAN3, L. GONZÁLEZ3, P. GARCÍA COSMES1
1NEFROLOGÍA. HOSPITAL CLÍNICO (SALAMANCA), 2ENDOCRINOLOGÍA. HOSPITAL CLÍNICO (SALAMANCA), 3CIRUGÍA GENERAL. HOSPITAL CLÍNICO (SALAMANCA)
Introducción: La inmunosupresión estándar de mantenimiento recibida por los pacientes con trasplante combinado incluye incluye: tacrolimus, micofenolato mofetil y prednisona. Los efectos adversos más frecuentes del uso de micofenolato mofetil son la intolerancia digestiva y la aparición de leucopenia y/o trombopenia.
Materiales y método: Estudio retrospectivo que incluye 52 pacientes que recibieron trasplante combinado páncreas-riñón en nuestro centro entre los meses de Febrero de 2009 y 2016. Todos recibieron como tratamiento de mantenimiento inicial Micofenolato Mofetil a dosis de 1 gramo cada 12 horas. Se recogen datos demográficos, efectos secundarios que originan la reducción o cambio del tratamiento y el tiempo de evolución.
Resultados: La edad media fue de 40.75 años (DS 3.5). La distribución por sexo: 41 hombres y 11 mujeres. De los 52 pacientes incluidos, 5 han mantenido la dosis inicial sin presentar efectos adversos y los 47 restantes requirieron cambios en el tratamiento.
Con respecto al momento de la reducción o cambio del tratamiento: durante el primer mes post-trasplante (32 pacientes), al segundo mes (5 pacientes), tercer mes (7 pacientes), cuarto mes (2 pacientes), 31 meses post-trasplante (1 paciente).
Conclusiones: La aparición de efectos adversos con la utilización de la dosis estándar de Micofenolato Mofetil es muy frecuente en nuestra cohorte (90%), por lo que podría ser beneficioso reducir la dosis inicial o comenzar el tratamiento inmunosupresor de mantenimiento con Ácido Micofenólico.
EXPERIENCIA CON NUEVOS ANTIVIRALES EN TRASPLANTE RENAL E INFECCIÓN CRÓNICA POR VIRUS C. RESULTADOS PRELIMINARES
O. SEGURADO1, A. LIZARAZO1, T. GARCÍA1, J. MENACHO1, A. MARTÍN ARRIBAS1, G. TABERNERO1, G. RODRÍGUEZ2, P. GARCÍA COSMES1
1NEFROLOGÍA. HOSPITAL CLÍNICO (SALAMANCA), 2NEFROLOGÍA. HOSPITAL CLÍNICO (VALLADOLID)
Introducción: La infección por virus de hepatitis C es una causa frecuentede enfermedad hepática crónica tanto en la población general como en pacientes en diálisis y trasplantados. La reciente introducción de nuevos fármacos antivirales ha cambiado las perspectivas de curación de la población infectada, pero no existen datos sobre la utilización de los nuevos fármacos y sus efectos en términos de eficacia y seguridad en pacientes trasplantados. El objetivo de nuestra revisión es evaluar la eficacia y seguridad de los nuevos regímenes de tratamiento.
Materiales y método: Estudio retrospectivo de 8 pacientes (5 mujeres y 3 varones) y edad media de 53+/-10 años, con trasplante renal funcionante e infección crónica por virus de hepatitis C. En seguimiento en los Hospitales Clínico de Salamanca (6 pacientes) y Clínico de Valladolid (2 pacientes). Analizamos la eficacia del tratamiento en cuanto a reducción de la viremia y mejoría de función hepática; así como, los posibles efectos sobre la función renal (al mes, 2 meses y 3 meses) y niveles de fármacos inmunosupresores. Los resultados se muestran en la tabla adjunta.
Resultados: Los fármacos utilizados son:
Sofosbuvir/Ledipasvir (4 pacientes), Sofosbuvir/Ledipasvir/Ribavirina (1 paciente), Sofosbuvir/ Simeprevir (2 pacientes), Sofosbuvir/Daclastavir (1 paciente).
Como único efecto adverso a destacar, la aparición de prurito en 1 paciente. Se observó una tendencia a la disminución en los niveles de fármacos anticalcineurínicos que obligó a realizar ajuste de dosis.
Conclusiones: Parece que los nuevos antivirales son eficaces en la reducción de la viremia hasta niveles indetectables de forma rápida, con mejoría de función hepática y sin alteración significativa de función renal.
Sin embargo, dadas las potenciales interacciones con fármacos inmunosupresores es necesario una monitorización más exhaustiva de los niveles de los mismos.
Estos resultados son preliminares, es necesario reclutar un mayor número de casos para establecer conclusiones.
ESTUDIO OBSERVACIONAL SOBRE HIPERTENSIÓN POSTRASPLANTE RENAL MEDIANTE AUTOMEDICIÓN DE PRESIÓN ARTERIAL (AMPA)
E. LUNA HUERTA1, A. RODRIGUEZ PEREZ2, B. RUIZ JIMENEZ3, N. FERNÁNDEZ4, G. GARCIA PINO1, L. AZEVEDO1, B. GONZALEZ CANDIA1, MA. BAYO NEVADO1, J. VILLA1, NR. ROBLES1
1NEFROLOGÍA. HOSPITAL INFANTA CRISTINA (BADAJOZ), 2MEDICINA GENERAL. UNIVERSIDAD EXTREMADURA (BADAJOZ), 3NEFROLOGÍA. HOSPITAL DE ZAFRA (ZAFRA), 4NEFROLOGÍA. HOSPITAL DE MERIDA (MERIDA)
La hipertensión es uno de los factores más prevalentes de riesgo cardiovascular en la población trasplantada. Los eventos cardiovasculares son una frecuente causa de muerte. El control estricto de tensión arterial se ve supeditado a determinaciones en consulta sujetas al efecto de bata blanca asi como la posibildad de la HTA enmascarada. El uso de MAPA es de dificil generalización por motivos socioeconómicos y estructurales. La automedición ambulatoria de presión arterial (AMPA) de 6 determinaciones en 5 dias puede mejorar el control tensional de esta población de riesgo.
Material y métodos: Realizamos un estudio observacional de 416 determinaciones de AMPA registradas en consulta de pacientes con al menos un año del trasplante. Se realizó AMPA una semana antes de acudir a consulta con 6 determinaciones diarias (3 matutinas y 3 por la tarde) durante 5 dias consecutivos separadas 2 minutos. Las determinaciones se realizaron entre 2009 y 2015. Se utilizó como control la TA en consulta tras realizar el AMPA.
Resultados: La media de tensión arterial sistólica (TAS) de 147+ 22 y de TAS en AMPA de 129+17. La media de TA diastólica (TAD) 80+ 12 y de TAD en AMPA de 73+9. Un 5% de pacientes tenian una HTA enmascarada y un 39% una HTA de bata blanca. La sensibilidad de la TA en consulta fue 83% y la especificidad 44%. El aumento de la gradación de gravedad de la HTA por AMPA se relacionó significativamente con peor filtrado, proteinuria, albuminuria y mayor edad. La HTA de bata blanca por AMPA se relacionó significativamente con menor proteinuria que la HTA real (285+479 vs 677+1300 mgr en 24h p=0,001) y similar a los normotensos reales. Hallazgos similares encontramos con la albuminuria en HTA real e HTA enmascarada frente a HTA de bata blanca y normotensos por AMPA (153+217 vs 84+129 vs 53+68 vs 39+60 mgr en 24h p=0,001). El filtrado glomerular fue peor en HTA real y enmascarada (58+22 vs 56+23 vs 66+23 vs 71+24 ml/min p=0,001). La edad fue significativamente más elevada en los pacientes con HTA real respecto a HTA de bata blanca y normotensos, pero similar a la enmascarada.
Conclusiones: La AMPA permite clasificar y graduar adecuadamente a la población hipertensa en cuanto al riesgo cardiovascular de forma sencilla y económica, permitiendonos un control de este factor de riesgo cardiovascular en población de gran prevalencia de hipertensión y elevado riesgo cardiovascular.
AUTOMEDICIÓN DE PRESIÓN ARTERIAL EN PRIMER AÑO POSTRASPLANTE RENAL. EFECTO SOBRE LA SUPERVIVENCIA DE INJERTO Y RECEPTOR
E. LUNA HUERTA1, A. RODRIGUEZ PEREZ2, N. FERNÁNDEZ3, B. RUIZ JIMENEZ4, J. VILLA1, L. AZEVEDO1, G. GARCIA PINO1, MA. BAYO NEVADO1, B. GONZALES CANDIA1, F. CARAVACA MAGARIÑOS1
1NEFROLOGÍA. HOSPITAL INFANTA CRISTINA (BADAJOZ), 2MEDICINA GENERAL. UNIVERSIDAD DE EXTREMADURA (BADAJOZ), 3NEFROLOGÍA. HOSPITAL DE MERIDA (MERIDA), 4NEFROLOGÍA. HOSPITAL DE ZAFRA (ZAFRA)
La hipertensión es uno de los factores más prevalentes de riesgo cardiovascular en la población trasplantada. La automedición ambulatoria de presión arterial (AMPA) de 6 determinaciones en 5 dias se ha relacionado como un método de elección respecto al gold standard del MAPA
Material y métodos: Analizamos 88 pacientes con AMPA al primer año y 270 sin AMPA con determinación solo de TA en consulta. Estudiamos la incidencia de marcadores de daño renal, asi como la supervivencia de injerto, paciente y eventos cardiovasculares.
Resultados: La TAsistolica y diastólica en consulta fue similar en ambos grupos. La frecuencia de HTA enmascarada fue 11,8% e HTA reactiva o bata blanca fue 55,6%. La HTA sistolica aislada en consulta en un 52% fue normotensión en AMPA. En los pacientes sin AMPA la media de tensión arterial sistólica (TAS) fue 148+ 25 y con AMPA de 130+19. La media de TA diastólica (TAD) 81+10 y en AMPA de 72+10. La frecuencia de HTA en consulta leve, moderada y severa fue 33%, 16,7% y 9,6% y en AMPA 24%, 2,3% y 2,3% respectivamente.
Cuando diferenciamos en los pacientes entre Normotensos sin AMPA, normotensos AMPA, HTA sin AMPA e HTA AMPA encontramos diferencias en albuminuria (55+113, 12+23, 110+171, 16+ 48 p=0,001). Tambien hubo valores más favorables a los pacientes AMPA en el filtrado glomerular. Hubo un mayor uso de antihipertensivos en HTA AMPA (1,1 vs 1,5 vs 1,7 vs 2,5 p=0,001). Hubo un mayor uso de IECAS/ARA II en pacientes sin AMPA (26% vs 19% vs 49% vs 13%). La supervivencia global del injerto fue mejor en pacientes monitorizados con AMPA vs pacientes sin AMPA(log rank p=0,023). En la supervivencia censurada del injerto no hubo diferencias (p=0,215) entre pacientes HTA vs normotensos sin AMPA. La supervivencia del paciente fue mejor en pacientes monitorizados con AMPA (p=0,04). La supervivencia libre de eventos cardiovasculares fue peor en los pacientes hipertensos sin AMPA (p=0,006) siendo similar en pacientes AMPA y normotensos en consulta. Dentro de los pacientes AMPA la peor supervivencia libre de eventos cardiovasculares correspondió a los pacientes con HTA enmascarada. Por regresión logistica multivariable las covariables más implicadas en la HTA diagnosticada por AMPA fueron los antecedentes vasculares del receptor OR 3.2, Diabetes del donante OR 2.8 y edad del donante OR 1.05.
Conclusiones: La monitorización AMPA permite un mejor diagnostico y caracterización de la HTA postrasplante lo que podría mejorar la supervivencia del paciente trasplantado.
CALCULO DEL FILTRADO GLOMERULAR EN PACIENTES TRASPLANTADOS RENALES, COMPARACIÓN DE DOS FÓRMULAS
A. MARTINEZ DÍAZ1, G. DELGADO LAPEIRA1, G. TABERNERO FERNÁNDEZ1, A. LIZARAZO SUÁREZ1, P. FRAILE GÓMEZ1, O. SEGURADO TOSTÓN1, G. GONZALEZ ZHINDON1, T. GARCÍA GARRIDO1, M. SANCHEZ-JÁUREGUI1, P. GARCÍA COSMES1
1NEFROLOGÍA. HOSPITAL CLÍNICO DE SALAMANCA (SALAMANCA)
Introducción: Existen diferentes formas para el cálculo de la tasa de filtrado glomerular. En nuestro centro se usa la recogida de orina de 24 horas para el cálculo del aclaramiento de creatinina durante el seguimiento de los pacientes, en lugar de las ecuaciones de estimación del filtrado glomerular a partir de los valores de creatinina sérica, habituales en la práctica clínica.
Objetivos:
Analizar las diferencias entre la fórmula del aclaramiento de creatinina por la fórmula CKD-EPI y el aclaramiento de creatinina con volumen de orina de 24 horas en una serie de pacientes trasplantados renales en nuestro hospital.
Valorar la idoneidad y aplicabilidad de estas fórmulas en la práctica clínica.
Material y métodos: Se realizó estudio observacional retrospectivo en el que se recogían datos de 69 pacientes sometidos a trasplante renal en el Servicio de Nefrología del Hospital Clínico de Salamanca entre Julio de 2013 y Diciembre de 2014. Edad media 56.1 años, 68.1% hombres, el 100% no afroamericanos. Se analizaron variables como edad, sexo, raza, creatinina sérica y urinaria y diuresis de 24 horas. Se hizo seguimiento de los pacientes durante 3 meses y se calculó la tasa de filtrado glomerular mediante la fórmula CKD-EPI y el aclaramiento de creatinina con volumen de orina de 24 horas, en el momento de la estabilización de la función renal tras el trasplante, que se consideró el momento en el que la creatinina se había estabilizado dentro del periodo estudiado, y a los 3 meses. Se calcularon las medias + desviación estándar. Los resultados se compararon mediante la t de Student.
Resultados: El aclaramiento de creatinina calculado con volumen de orina de 24 horas fue mayor que el aclaramiento de creatinina calculado por la fórmula de CKD-EPI de manera estadísticamente significativa, tanto tras la estabilización de la función renal como al final del seguimiento (66.7+29.2 ml/min vs 56.9+21.6 ml/min y 77.4+31.9 vs 61.1+22.7 ml/min respectivamente).
Conclusiones: Dado que disponemos del volumen de orina de los pacientes trasplantados consideramos mejor el cálculo del aclaramiento de creatinina con volumen de orina de 24 horas que el cálculo mediante la fórmula de CKD-EPI para no infraestimar el filtrado glomerular de nuestros pacientes en el periodo inicial postrasplante.
Por lo que proponemos su utilización de forma rutinaria en la población trasplantada.