Introducción
Numerosos estudios han puesto de manifiesto que los tratamientos psicológicos son procedimientos terapéuticos indicados para reducir los elevadísimos costes en términos personales, económicos y sociales que se derivan de los problemas de salud mental y conductual (Holmes et al., 2018).
Hoy por hoy se cuenta con una variedad de sistemas psicoterapéuticos que podrían utilizarse para el tratamiento de una amplia gama de problemas psicológicos. No obstante, cabe señalar que existen notables diferencias en la evidencia empírica y la base científica obtenida por cada uno de los diversos procedimientos (Prochaska y Norcross, 2018).
En la búsqueda de tratamientos psicológicos eficaces, en los últimos 30 años, se han desarrollado diversos movimientos como los tratamientos psicológicos empíricamente validados (Task Force on Promotion and Dissemination of Psychological Procedures, 1995) o los tratamientos psicológicos con apoyo empírico. Debido a las controversias que se derivaron de su aplicación dogmática (Wampold e Imel, 2015), surgió una nueva iniciativa más coherente con la práctica psicoterapéutica, a saber, la práctica basada en la evidencia (PBE) que germinó al amparo de la medicina basada en la evidencia.
La Asociación Americana de Psicología (APA) define la PBE como "la integración de la mejor investigación disponible con la experiencia clínica en el contexto de las características del paciente, su cultura y preferencias" (APA Presidential Task Force on Evidence-Based Practice, 2006, pág. 273). En comparación con la medicina basada en la evidencia, el cliente ocupa un lugar más destacado y asume un papel más activo. Por lo tanto, se persigue identificar los problemas psicológicos y aportar pruebas o evidencias, teniendo como referencia investigaciones con procedimientos rigurosos, que unidos al juicio clínico individual, a los valores y expectativas del paciente, pueden ayudar a tomar la decisión más acertada para obtener el tratamiento más indicado. Esta definición subsume los listados de tratamiento basados en la evidencia, estableciendo así una definición de "lo basado en la evidencia" más exhaustiva y enriquecedora.
La PBE ha traído consigo una mejora sustancial de la implantación de los tratamientos psicológicos en el área de la salud y ha promovido la necesidad de obtener evidencias de la eficacia y efectividad tanto en lo que respecta al tipo de psicoterapia aplicada como al nivel de progreso del cliente (Pérez-Álvarez, 2019). Por lo tanto, la PBE es sin lugar a dudas uno de los avances más destacados de los últimos años en lo que al área de los tratamientos psicológicos se refiere.
No obstante, hoy en día la complejidad de los trastornos psicológicos supone un reto para la investigación y la práctica clínica (Galán-Rodríguez, 2018). Los trastornos psicológicos son fenómenos complejos que no pueden ser abarcados en su totalidad por las guías clínicas y se caracterizan por las grandes diferencias entre un individuo y otro, incluso en un mismo trastorno (Cramer, Waldorp, van de Maas y Norsboom, 2010).
A este respecto, diversos estudios han hallado que las intervenciones protocolizadas focales no presentan un buen ajuste con este tipo de pacientes (Marchette y Weisz, 2017). A priori, esta situación implicaría la utilización de múltiples manuales focales, pero los clínicos que han tratado de seguir esta línea de actuación se han encontrado con una ausencia de guías orientativas sobre cómo trabajar con diferentes manuales durante el tratamiento de personas con sintomatología comórbida. Además, cabe señalar que los pacientes presentan a menudo fluctuaciones derivadas de estresores, es decir, coocurrencia de problemas, que les afectan durante el tratamiento, por lo que la aplicación de un diseño lineal de intervención no se acomoda adecuadamente a dichas oscilaciones (Marchette y Weisz, 2017).
A todo esto, se le une la problemática de que los tratamientos psicológicos basados en la evidencia presentan dificultades para que los profesionales que intervienen en la salud mental los acojan en su práctica rutinaria. Esto se debe principalmente al esfuerzo económico y personal que supone para las instituciones y para los propios clínicos el hecho de ser formados en los manuales de tratamiento de los diferentes trastornos psicológicos (Barlow, Bullis, Comer y Ametaj, 2013). Los psicoterapeutas afirman que en la práctica clínica han de trabajar con un rango muy amplio de problemas psicológicos, pero por el contrario disponen de poco tiempo o recursos para formarse en los diferentes manuales de tratamiento para cada tipo de trastorno psicológico. Asimismo, también se ha criticado que los tratamientos manualizados carecen de suficiente validez externa, especialmente en el área infanto-juvenil (Weisz, Krumholz, Santucci, Thomassin y Ng, 2015).
Por otra parte, se han realizado diversas iniciativas para avanzar hacia un modelo único de psicoterapia, más allá de los enfoques teóricos clásicos, en un intento por maximizar la comunalidad en detrimento de la individualidad (Prochaska y Norcross, 2018). Para ello se han utilizado principalmente cinco enfoques o estrategias: la integración teórica, el eclecticismo técnico, los factores comunes, los tratamientos transdiagnósticos y los tratamientos posmodernos.
La integración teórica hace referencia a la síntesis de dos o más orientaciones teóricas psicoterapéuticas en una conceptualización única (Norcross y Goldfried, 2019). Como su propio nombre indica, el énfasis se sitúa en la integración de los conceptos teóricos de los tratamientos psicológicos, aunque las técnicas también quedan integradas en virtud de esa síntesis teórica.
En el eclecticismo, la búsqueda de la intervención más adecuada se obtiene a través de la evidencia empírica por lo que la teoría carece de importancia. Así pues, el eclecticismo representa el uso de técnicas y procedimientos de diferentes sistemas teóricos; se selecciona la técnica que se cree que funcionará mejor con un cliente o paciente concreto.
El enfoque de los factores comunes se basa en la idea de que los aspectos del tratamiento que son comunes a las diferentes psicoterapias son los principales responsables del éxito del tratamiento, a diferencia de los factores específicamente asociados con un modelo psicoterapéutico en particular, al protocolo de tratamiento y del modelo teórico que lo sustenta. Uno de los ingredientes comunes de todas las psicoterapias es la relación terapéutica. La APA, a través del grupo de trabajo Task Force on Evidence-Based Relationships and Responsiveness, en un reciente informe, ha presentado una revisión sobre lo que funciona en la relación terapéutica (Norcross y Lambert, 2019). Cabe señalar que en dicho informe se concluye que la relación terapéutica realiza una contribución sustancial y consistente al resultado de la terapia, independientemente del tipo de psicoterapia aplicada. Asimismo, se sostiene que determinados elementos (p. ej., la empatía, la congruencia/genuinidad del terapeuta, recoger el feedback del cliente, etc.) predicen y contribuyen a los buenos resultados terapéuticos, por lo que en la actualidad es necesario hablar de relaciones terapéuticas basadas en la evidencia (Norcross y Lambert, 2019).
Por su parte, los tratamientos transdiagnósticos son intervenciones basadas en la evidencia diseñadas para ser eficaces con una categoría de trastornos o problemas que comparten características comunes. Los tratamientos transdiagnósticos parten de una conceptualización del trastorno mental que trasciende de los sistemas de clasificación individual como el DSM-5 o el CIE-11 y se alinea con el modelo dimensional, como, por ejemplo, el Research Domain Criteria (RDoC, Hershenberg y Goldfried, 2015).
Cabe señalar que los resultados iniciales de la aplicación de los tratamientos transdiagnósticos han sido prometedores (Craske, 2012; Marchette y Weisz, 2017), especialmente en el área de los trastornos de la alimentación (Fairburn et al., 2009) y en los tratamientos emocionales (Farchione et al., 2012). Incluso se han obtenido resultados equivalentes a las intervenciones llevadas a cabo con protocolos sistematizados para el tratamiento de un determinado trastorno (Barlow et al., 2019). Por consiguiente, se puede concluir que estamos ante un nuevo modo de comprender la psicoterapia y actuar en el ámbito clínico, puesto que con la utilización de un solo protocolo unificado de intervención se pueden tratar múltiples trastornos que comparten características comunes, con igual eficacia que la utilización de manuales estandarizados para cada trastorno, lo que facilitaría considerablemente tanto la formación como la labor del clínico.
Por otra parte, los procedimientos psicoterapéuticos que brotan del posmodernismo, principalmente representados por los tratamientos multiculturales, la terapia narrativa o la terapia feminista, parten de que la realidad y el conocimiento no son entidades objetivas y absolutas, sino son fruto de los intercambios sociales. Cuestionan la idea de que las personas puedan ser tratadas desde la perspectiva de los trastornos mentales, que se sitúan principalmente en la vida mental. Por el contario, plantean que las cuestiones culturales deben ocupar un lugar central, tanto para entender la manifestación de los problemas psicológicos como su tratamiento (Coleman y Wampold, 2003; Gielen, Draguns y Fish, 2008). Esta noción es incompatible con el desarrollo de tratamientos específicos para determinados trastornos, particularmente aquellos que plantean un locus intrapsíquico del problema e ignoran las influencias culturales.
Por último, una mención destacada merece la constatación de que una varianza considerable del éxito de los tratamientos psicológicos depende exclusivamente del terapeuta (Prado-Abril, Gimeno-Peón, Inchausti y Sánchez-Reales, 2019), diferenciándose psicoterapeutas extraordinarios (supershrinks) en una amplia variedad de condiciones disfuncionales y situaciones clínicas, de psicoterapeutas cuya actuación conduce a una menor tasa de éxito en el tratamiento (pseudoshrinks). A esto se le conoce como el movimiento de los terapeutas basados en la evidencia (Miller, Hubble, Chow y Seidel, 2013). Los supershrinks se caracterizan por presentar una habilidad para establecer una sólida alianza terapéutica con un amplio rango de pacientes, disponen de habilidades interpersonales de facilitación, muestran dudas sobre el nivel de desempeño y son proclives a desarrollar una práctica deliberada. Cabe señalar que variables tales como la mera acumulación de experiencia, la edad y género, la orientación teórica, la psicoterapia personal, la supervisión o la adherencia a un protocolo y competencia en aspectos específicos de un tratamiento no se ha relacionado con la eficacia del clínico (Prado-Abril et al., 2019).
Todos estos enfoques, al igual que la PBE, presentan sus fortalezas y debilidades. Para adentrase más a fondo en la tensión y dialéctica entre la investigación de proceso y de resultados en psicoterapia, entre los efectos específicos y los efectos comunes que dan cuenta de los resultados de los tratamientos psicológicos, sugerimos al lector que revise los diversos manuscritos publicados recientemente en esta revista (Galán-Rodríguez, 2018; Gimeno-Peón, Barrio-Nespereira y Prado-Abril, 2018; González-Blanch y Carral-Fernández, 2017; Perez-Álvarez, 2019; Prado-Abril et al., 2019).
A pesar de la riqueza de las aportaciones, en este maremágnum de movimientos desiguales, aún permanecemos inmersos en un intenso debate sobre la eficacia diferencial de los tratamientos psicológicos que frecuentemente resulta improductivo para el clínico (Galán-Rodríguez, 2018) y acrecienta más la brecha existente entre la práctica clínica y una ciencia psicoterapéutica regida por teorías y sometida a la validez estadística (González-Blanch y Carral-Fernández, 2017). En este contexto, con objeto de arrojar luz sobre esta cuestión y avanzar en la identificación de los mecanismos de cambio, se defiende que los tratamientos psicológicos han de incluir tanto una perspectiva de tratamiento personalizada como un enfoque centrado en la visión transdiagnóstica que tenga como objetivo los mecanismos comunes de los trastornos psicológicos (Holmes et al., 2018; Prochaska y Norcross, 2018).
En la actualidad existe entre los clínicos una amplia concienciación para personalizar los tratamientos psicológicos en función de las características individuales del paciente y de la singularidad de su contexto vital, algo que se ha visto refrendado en el reciente informe emitido por la APA sobre este tema (Third interdivisional APA Task Force on Evidence-Based Relationships and Responsiveness, Norcross y Lambert, 2019; Norcross y Wampold, 2019). Utilizar el mismo tratamiento para cada paciente y para cada trastorno es una práctica clínica contraindicada y una conducta poco ética (Norcross y Wampold, 2019). Esta visión fue incluida en la famosa letanía de Gordon Paul (1967, p.111): "¿Qué tratamiento, aplicado por quién, es más eficaz para este individuo, con estos problemas específicos, y bajo qué tipo de circunstancias ocurre?" Es decir, lo que funciona en un cliente puede que no resulte para otro; por lo tanto, se ha de ajustar el tratamiento de forma personalizada a cada paciente en particular.
Partiendo de esta perspectiva, los estudios metanalíticos ofrecen algunas orientaciones sobre cómo mejorar los resultados de los tratamientos adaptándolos a las características personales de los clientes (Norcross y Wampold, 2019). La reciente publicación de la tercera edición del influyente libro Psychotherapy Relationships that Work. Volume 2: Evidence-Based Therapist Responsiveness (Norcross y Wampold, 2019) sintetiza de forma excepcional la visión de los tratamientos psicológicos personalizados. Aunque en el primer volumen de dicho trabajo (Norcross y Lambert, 2019) se revisan las contribuciones basadas en la evidencia en lo que a la relación terapéutica se refiere, el presente artículo, en el marco de la práctica deliberada (Prado-Abril et al, 2019), se centra en el tópico de la respuesta del terapeuta basada en la evidencia respecto a las características transdiagnósticas del paciente. Concretamente se han realizado estudios empíricos acumulados sobre aspectos que tienen que ver con el grado de reactancia con respecto al cambio, la fase del cambio en la que se encuentra el cliente, la cultura, el estilo de afrontamiento, el estilo de apego, las preferencias terapéuticas y los sentimientos religiosos y espirituales (Norcross y Wampold, 2019). A continuación, se presentan las aportaciones más representativas con respecto a las variables señaladas.
El grado de reactancia con respecto al cambio
La resistencia del paciente con respecto al cambio es uno de los principales desafíos a los que se tiene que enfrentar todo terapeuta. Se trata de una tendencia a evitar realizar los cambios recomendados por el terapeuta, debido a una aprehensión o aversión al cambio (Beutler, Edwards y Someah, 2018).
Para referirse a lo que se conoce como resistencia al cambio es pertinente aludir al concepto de reactancia al cambio. Aunque se realiza una distinción entre resistencia y reactancia, los dos términos hacen referencia a dos puntos de un continuum de evitación al cambio (Beutler et al., 2018). La reactancia es una forma de evitación en la que además de resistencia al cambio también se da una reacción de oposición con respecto al terapeuta. En ambos casos el paciente realiza cambios en una dirección diferente a la recomendada por el terapeuta. Así, el paciente resistente evita realizar las tareas prescritas o manifiesta conductas que favorecen el mantenimiento de los síntomas. En el caso del paciente reactante, es posible que realice las tareas prescritas, pero incluso las tareas más simples las efectuará de forma incorrecta o puede repentinamente manifestar un incremento de los síntomas clínicos y mostrarse muy contrariado con las directrices o recomendaciones del terapeuta.
Beutler et al. (2018) plantean que la reactancia se activa si el terapeuta se muestra demasiado confrontativo o sobreimplicado, por lo que está moderada por el estilo directivo del terapeuta. La directividad se define como el grado en que el terapeuta utiliza sugerencias, interpretaciones y asignaciones, tanto en sesión como fuera de ella, para guiar al paciente hacia el cambio.
En el reciente metanálisis realizado por Beutler et al. (2018) con 13 estudios (1.208 pacientes) se ha hallado una asociación entre el nivel de reactancia del paciente, el nivel de directividad del terapeuta y los resultados del tratamiento. Concretamente se ha observado que los pacientes que presentan altos niveles de reactancia responden mejor a los tratamientos psicológicos no directivos y menos estructurados (d = 0.79). Así, se concluye que, con pacientes altamente reactivos, se recomienda enfatizar el autocontrol del paciente y emplear una postura menos directiva. Por su parte, con aquellos clientes que manifiestan bajos niveles de reactancia se ha observado que responden mejor a tratamientos directivos.
Beutler et al. (2018) consideran que las manifestaciones de reactancia del cliente han de ser vistas como una señal de que se están empleando métodos terapéuticos ineficaces. Es decir, la reactancia se caracteriza mejor como un problema en la administración del tratamiento (no del paciente) y, como tal, se convierte en un problema que debe resolver el terapeuta. Por lo tanto, tratar de ajustar el grado de directividad del terapeuta con el nivel de reactancia del paciente puede ser una buena medida para resolver este problema. Para ello, en primer lugar, se recomienda que se mida de forma rutinaria el nivel de reactancia (como si fuera un rasgo de personalidad) y las conductas resistentes que emergen en sesión (como un estado específico del entorno terapéutico). Paralelamente, se recomienda realizar una monitorización sistemática de resultados (Gimeno-Peón et al., 2018). Es decir, llevar a cabo acciones sistemáticas para obtener y utilizar el feedback de los pacientes acerca del progreso del tratamiento psicoterapéutico. Con los pacientes reactantes esta práctica se antoja vital para evitar el abandono prematuro del tratamiento y garantizar el buen curso del mismo. Así, en las situaciones de impasse o estancamiento, en las que las manifestaciones de las conductas resistentes se hacen evidentes, influirá sobremanera monitorizar la evolución de los resultados y atender al feedback de los pacientes (Lambert, Whipple y Kleinstäuber, 2019).
Del mismo modo, también se ha detectado que la reactancia del cliente afecta a la estabilidad de la relación terapéutica dando lugar a su ruptura (Eubanks, Muran y Safran, 2019). En ese momento será preciso reparar la alianza terapéutica ya sea con estrategias directas, que implica que el terapeuta y el paciente reconozcan dicha ruptura y se presten a resolver el problema, o indirectamente, mediante lo cual el terapeuta tratará de canalizar el problema sin un reconocimiento explícito del mismo (Eubanks et al., 2019).
A favor de la primera opción se encuentran los resultados de diversos estudios (Chen, Atzil-Slonim, Bar-Kalifa, Hasson-Ohayon y Refaeli, 2018; Muran, Safran, Gorman, Samstag, Eubanks-Carter y Winston, 2009) que han hallado que el reconocimiento de la ruptura por parte del terapeuta es un componente critico para la resolución exitosa de los problemas relacionados con la alianza terapéutica. De no contar con un vínculo terapeuta-paciente estrecho, se sugiere utilizar estrategias indirectas que pueden implicar, por ejemplo, la modificación ya sea de las tareas prescritas o los objetivos terapéuticos que preocupan al paciente (Eubanks et al., 2019).
Diversos estudios metanalíticos (Eubanks et al., 2019; Safran, Muran y Eubanks-Carter, 2011) han puesto de manifiesto que la resolución de la ruptura de la alianza terapéutica se asocia con un mejor resultado del tratamiento por lo que se sugiere promover una formación específica para los terapeutas en la competencia para la resolución de situaciones de ruptura de la alianza terapéutica.
En definitiva, se recomienda responder de manera reflexiva y sensible a la reactancia del cliente. Es decir, reconocer las preocupaciones del paciente a través de la reflexión, dialogar con franqueza acerca de la relación terapéutica, ajustar el contrato terapéutico donde se incluya un mayor control por parte del paciente, explorar mecanismos subyacentes que motivan la reactancia y tratar de modificar la resistencia al cambio.
El Estadio del cambio
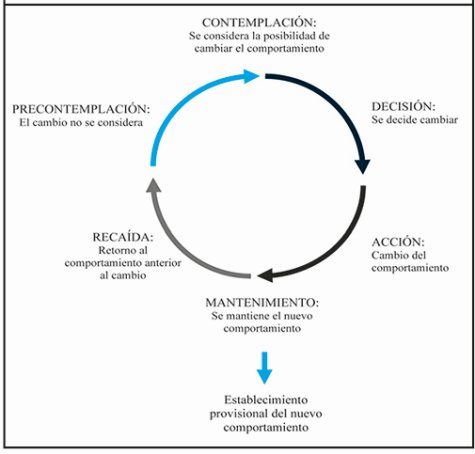
El modelo transteórico del cambio (Prochaska y DiClemente, 1983) se conceptualiza como un proceso progresivo que trascurre a través de cinco etapas: Precontemplación, Contemplación, Preparación, Acción y Mantenimiento. Una etapa se corresponde con un período de tiempo y con el cumplimiento de una serie de tareas. En la etapa de Precontemplación, las personas no se plantean cambiar y la mayoría no son conscientes de sus problemas; sin embargo, las personas de su entorno perciben que tienen dificultades. La Contemplación es la etapa en la que los pacientes son conscientes de que tienen un problema y están pensando seriamente sobre cómo superarlo, pero aún no se han comprometido a actuar. Los contempladores batallan con las evaluaciones positivas de su comportamiento disfuncional y la cantidad de esfuerzo, energía y costo que supondría encarar sus problemas. La Preparación es la etapa en la que los individuos tienen la intención de tomar medidas a corto plazo para paliar sus problemas e informan de pequeños cambios que han realizado para superarlos. Aunque muestran reducciones de sus conductas problemáticas, los pacientes en la etapa de Preparación aún no han alcanzado criterios eficaces para cambiar. La Acción es la etapa en la que los individuos realizan modificaciones en su comportamiento, en sus experiencias y en su entorno para superar sus problemas. La Acción implica los cambios de comportamiento más claros y requiere un compromiso considerable de tiempo y energía. Los individuos se clasifican en la etapa de Acción si han modificado con éxito la conducta disfuncional por un período de entre un día y seis meses. El Mantenimiento es la etapa en la que las personas trabajan para prevenir las recaídas y consolidar los cambios positivos realizados durante la fase de Acción. Esta etapa se extiende desde los seis meses hasta un período indeterminado después de la acción inicial. No manifestar problemas y/o mostrar un nuevo comportamiento incompatible con la problemática durante más de seis meses son los criterios de inclusión de la etapa de Mantenimiento (Prochaska y DiClemente, 1983, ver Figura 1).
En el metanálisis de 76 estudios (25.917 pacientes) realizado por Krebs, Norcross, Nicholson y Prochaska (2018) constataron que los terapeutas que ajustaban las etapas del cambio con el procedimiento terapéutico obtenían mejores resultados terapéuticos (d = 0.41). Así, por ejemplo, con respecto a proceder con tratamientos orientados a la acción, sugieren que el terapeuta ha de cerciorarse de que el cliente se encuentra en la etapa indicada. De no ser así, advierten del alto riesgo de fracaso de la terapia. A este respecto, Krebs et al. (2018) estiman que el 40% de los clientes se encuentra en la fase de Precontemplación, el 40% en Contemplación y solo el 20% está preparado para la Acción. Por lo tanto, advierten que los terapeutas que ofrecen sólo programas orientados a la acción probablemente ignoren a la mayoría de su población diana. La recomendación terapéutica es pasar de un paradigma de acción a un paradigma por etapas, por lo que, en primer lugar, se ha de evaluar en qué etapa del cambio se encuentra el cliente.
Asimismo, se sugiere establecer metas realistas que contribuyan a que los clientes progresen adecuadamente. Un ejemplo de ello sería ayudar a los pacientes a pasar de la fase de Precontemplación a la de Contemplación. En relación con esto, Krebs et al. (2018) advierten que el trabajo con los precontempladores requiere mucha precaución. En pacientes con una diversidad diagnóstica, se ha comprobado que las personas que se encuentran en la etapa de Precontemplación, subestiman las ventajas del cambio, sobrestiman las desventajas y no son conscientes de que están haciendo tales evaluaciones (Hall y Rossi, 2008). Así, si los psicoterapeutas intentan imponer acciones a los precontempladores, es probable que abandonen el tratamiento y ello erróneamente se atribuya a la conducta de resistencia de los clientes (Beutler et al., 2018). La entrevista motivacional (Miller y Rollnick, 2015) es un buen ejemplo de cómo incorporar estos principios a la práctica clínica.
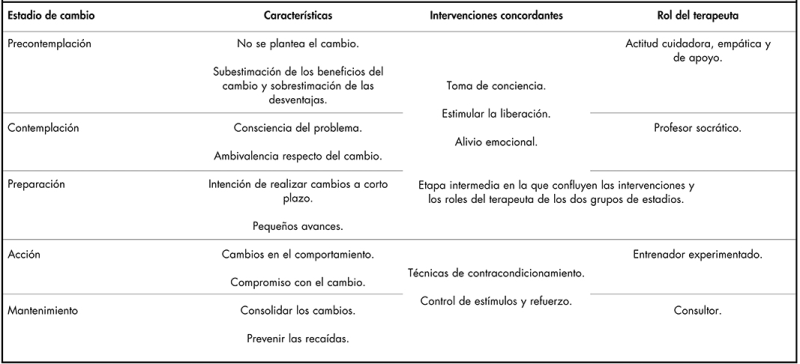
En la tabla 1 se presenta un resumen de las etapas del cambio, las intervenciones concordantes con cada una de ellas y el rol del terapeuta.
Del mismo modo, se han de adaptar los métodos terapéuticos a las etapas del cambio. Krebs et al. (2018) demostraron que los pacientes avanzan mejor por las etapas de Precontemplación y Contemplación hasta la Preparación si se aplicaban métodos para ampliar la consciencia y estimular la liberación y el alivio emocional. Por su parte, los clientes progresan mejor por las etapas de Preparación, Acción y Mantenimiento mediante el uso de técnicas de contracondicionamiento, control de estímulos y refuerzo. En definitiva, es conveniente utilizar técnicas para promover el darse cuenta o ampliar la consciencia en las etapas iniciales y continuar con procedimientos dirigidos a la acción en las etapas posteriores (Krebs et al., 2018).
Por último, Krebs et al. (2018) también proponen ajustar el tipo de relación terapéutica en función de la etapa en la que se encuentra el cliente, lo que le ayudará a progresar de una etapa a otra. Así, una actitud cuidadora, empática y de apoyo será la más recomendable con un precontemplador, un rol de profesor socrático con un contemplador, un entrenador experimentado con un paciente que se encuentra en la fase de Acción y una relación de consultor en la etapa de Mantenimiento.
El estilo de afrontamiento
Las personas, ante las situaciones inusuales o estresantes, empleamos estilos de afrontamiento externalizantes o internalizantes para adaptarnos a dichas condiciones ambientales. Se trata de rasgos de personalidad relativamente estables (Beutler, Kimpara, Edwards y Miller, 2018). Cabe señalar que los estilos de afrontamiento no conllevan necesariamente la expresión de psicopatología; no obstante, si el estilo de afrontamiento se vuelve extremadamente prominente, variable o rígido puede facilitar la aparición de psicopatología (Beutler et al., 2018).
En el reciente metanálisis con 18 estudios realizado por Beutler et al. (2018) se concluye que los estilos de afrontamiento influyen en los efectos del tratamiento (d = 0.60). Así, entre los pacientes con estilos de afrontamiento internalizantes se observa un mejor resultado de las terapias orientadas hacia el cambio interpersonal y el insight o darse cuenta, mientras que entre los pacientes con estilos de afrontamiento externalizantes se observan mejores resultados con terapias que se focalizan en el cambio sintomático y en el aprendizaje de habilidades.
Por lo tanto, de cara a mejorar el ajuste de los tratamientos que se ofrecen a los clientes se recomienda en primer lugar, evaluar el estilo de afrontamiento del paciente partiendo de sus experiencias vitales y desarrollar una aproximación conceptual de los estilos de afrontamiento del paciente ante situaciones estresantes o aversivas. Una vez hecho esto, si el paciente presenta una tendencia externalizante, se recomienda utilizar procedimientos terapéuticos orientados a la sintomatología como, por ejemplo, la terapia cognitivo-conductual, mientras que en el caso de los pacientes con un estilo de afrontamiento internalizante, se sugiere utilizar tratamientos dirigidos principalmente a generar insight u orientados a la relación como, por ejemplo, los tratamientos experienciales (Beutler et al., 2018).
La cultura
La cultura del cliente es otra de las piedras angulares de los tratamientos psicológicos personalizados. La adaptación cultural de los tratamientos psicológicos hace referencia a "modificaciones sistemáticas de un tratamiento basado en la evidencia o un protocolo de intervención que considera el lenguaje, la cultura y el contexto de modo que sea compatible con los valores, significados y patrones culturales del cliente" (Bernal, Jiménez-Chafey y Domenech Rodríguez, 2009, p. 362). Así pues, ello conlleva, por ejemplo, realizar modificaciones lingüísticas a nivel oral y escrito y emplear las lenguas, dialectos o jergas de la cultura específica de pertenencia del paciente. También supone llevar a cabo adaptaciones en el contenido de los tratamientos en función de las costumbres o valores culturales del cliente.
Asimismo, la adaptación cultural de los tratamientos psicológicos implica que los terapeutas dispongan de competencia multicultural. En 1961, C. Gilbert Wrenn acuñó el término "consejero encapsulado culturalmente" para describir a un tipo de terapeuta que parte de la cosmovisión de su propia cultura y no presta suficiente atención al efecto que las diferencias culturales ejercen sobre el proceso terapéutico. En el año 2003, la APA publicó una política de práctica psicológica para los psicólogos que se dedican a la educación, la formación de psicólogos, la investigación y la práctica clínica. Se enfatizaron tres aspectos importantes para la competencia cultural de los psicoterapeutas: el conocimiento cultural, la conciencia cultural y las habilidades culturales.
En la actualidad se ha obtenido suficiente evidencia empírica para concluir que los tratamientos psicológicos son más efectivos cuando se alinean con la cultura del cliente y cuando el terapeuta muestra competencia multicultural (Soto, Smith, Griner, Domenech Rodríguez y Bernal, 2018). En el metanálisis realizado con 99 estudios por Soto et al. (2018) hallaron un tamaño del efecto moderado (d = 0.50) a favor de los tratamientos psicológicos adaptados culturalmente. Asimismo, en otro metanálisis con 15 estudios realizado por los mismos autores en el que estudiaron el efecto de la competencia cultural del terapeuta (Soto et al., 2018), observaron que la competencia cultural del terapeuta correlacionaba fuertemente (r = .38) con mejores resultados del tratamiento cuando era evaluada por el cliente, aunque no por el propio terapeuta (r = .06). Por lo tanto, se puede concluir que los clientes perciben positivamente el hecho de que los terapeutas manifiesten competencias para adaptarse a su cultura de origen y que ello afecta positivamente a los resultados del tratamiento, aunque el terapeuta no le conceda tanta importancia.
Así pues, parece claro que ajustar los tratamientos a la diversidad cultural mejora los resultados del tratamiento. Además, la investigación nos ofrece algunas pautas concretas para mejorar el ajuste cultural de los tratamientos. Por una parte, se recomienda adaptar el tratamiento para un grupo cultural específico, en lugar de a un grupo de clientes con diversas culturas. Cuanto mayor especificidad cultural, mejor resultado del tratamiento (Soto et al., 2018). Además, se sugiere la idea de incluir traductores en la aplicación del tratamiento cuando el nivel de competencia lingüística del cliente con respecto al idioma natural del terapeuta es muy bajo.
Por último, es importante incluir en el contexto terapéutico el trabajo sobre cómo percibe culturalmente el cliente al psicoterapeuta y valorar el efecto que ello ejerce sobre el proceso terapéutico. Además, como un indicador del progreso terapéutico del cliente, se recomienda evaluar de forma rutinaria el ajuste cultural del tratamiento aplicado y el nivel de competencia cultural mostrado por el terapeuta (Soto et al., 2018).
El estilo de apego
La teoría del apego sostiene que el ser humano dispone de un sistema de apego cuya función principal es asegurar la proximidad del ser humano con la persona que lo cuida y le provee asistencia y protección en caso de necesidad (Bowlby, 1969/1998). Aunque se considera que, independientemente de la edad cada persona, posee un determinado sistema de apego, los individuos difieren en lo que en la teoría del apego se define como la "calidad de apego", y esta calidad varía en términos de seguridad versus inseguridad (así como en el tipo de inseguridad). Estudios contrastados promulgan que estas diferencias se determinan, en gran medida, en función de las diferencias en el tipo de cuidado recibido en la infancia (Mikulincer y Shaver, 2016).
El sistema de apego existe y tiene una presencia/influencia transversal en la vida de la persona, en numerosos campos, especialmente en las conductas sociales en general y, más particularmente, en las conductas sociales que requieren intimidad (Mikulincer y Shaver, 2016). El estilo de apego en la edad adulta se determina en función de dos estructuras subyacentes: la ansiedad con respecto al apego y la evitación con respecto al apego. Bajas puntuaciones en ambas dimensiones se identifican con un patrón de apego seguro.
¿Cómo afecta el estilo de apego del cliente al proceso terapéutico? En el metanálisis con 36 estudios (3.158 pacientes) llevado a cabo por Levy, Kivity, Johnson y Gooch (2018) se observó que los pacientes que presentaban un estilo de apego seguro en el pretratamiento obtenían mejores resultados después del tratamiento que los que mostraban un estilo de apego inseguro, aunque se halló un tamaño del efecto pequeño (d = 0.36); por lo tanto, se han de realizar nuevos estudios que confirmen esta relación.
En lo que se refiere a las aplicaciones clínicas, basándose en los resultados obtenidos en dicho metanálisis, Levy et al. (2018) recomiendan realizar una evaluación del estilo de apego del paciente antes de iniciar el tratamiento. Cabe señalar que, en general, con personas que presenten un estilo de apego inseguro en el pretratamiento, Levy et al. (2018) han hallado unos resultados preliminares en los que se apoya el uso de procedimientos terapéuticos focalizados en el trabajo de las interacciones interpersonales y las relaciones íntimas.
En lo tocante a las diferencias concretas en función del estilo de apego inseguro, con los pacientes que presenten un estilo de apego ansioso con respecto al apego, se aconseja activar estrategias terapéuticas dirigidas a ayudarles a contener la espiral emocional que generalmente les embarga, lo que incluye un marco muy estructurado de tratamiento y abstenerse de utilizar técnicas terapéuticas experienciales que puedan hacer que el cliente se sienta abrumado y así favorecer la descompensación emocional (Levy et al., 2018).
En lo que se refiere a los clientes que presentan un estilo de apego evitativo, se sabe que estas personas se muestran resistentes con respecto al tratamiento, tienen dificultades para pedir ayuda y suelen rechazarla cuando se les ofrece (Miculincer y Shaver, 2016). Se aconseja que el terapeuta se muestre activo, pero sin atosigar al paciente; comprometido, pero no sobreimplicado (Levy et al., 2018).
Las preferencias del cliente
Las preferencias del cliente hacen referencia a las conductas o atributos del terapeuta o del tipo de tratamiento que el cliente valora, desea o espera recibir (Arnkoff, Glass y Shapiro, 2002). Son tres los componentes principales de dichas preferencias: las preferencias con respecto al rol del terapeuta, a las características del terapeuta y al tratamiento impartido.
Las preferencias del cliente con respecto al rol del terapeuta hacen referencia al tipo de rol que espera que el terapeuta adopte y a las actividades en las que el cliente desea verse implicado y espera que el terapeuta promueva a lo largo del proceso terapéutico (Swift, Callahan, Cooper y Parkin, 2018). Ejemplos de ello sería un rol del terapeuta consejero vs. un rol centrado en la escucha activa, solicitar o no el cumplimiento de autorregistros o requerir realizar tareas para casa. También hace alusión al formato del tratamiento (individual, grupal, terapia de pareja, etc.). Las preferencias con respecto al terapeuta son las características que los clientes esperan encontrar en el clínico, como, por ejemplo, experiencia clínica, competencia multicultural, etc. Por último, las preferencias con respecto al tratamiento se refieren al modelo de intervención que se va aplicar. Es decir, tener la opción de elegir entre un tratamiento predominantemente psicoterapéutico o psicofarmacológico o el tipo de orientación psicoterapéutica (psicodinámica, cognitivo-conductual, humanista o sistémica).
Estudios empíricos acumulados han puesto de manifiesto que tener en cuenta las preferencias del cliente pueden afectar al resultado del tratamiento. En el reciente metanálisis realizado por Swift et al. (2018) con 53 estudios (16.000 clientes) observaron que las personas que recibieron un tratamiento ajustado a sus preferencias mostraron mejores resultados (d = 0.28). Aunque el tamaño del efecto fue de pequeña magnitud, las diferencias fueron estadísticamente y clínicamente significativas. No obstante, cabe señalar que quizás un resultado más trascendente fue que entre los clientes que tuvieron un tratamiento más ajustado a sus preferencias, hallaron una menor tasa de abandono del tratamiento (OR = 1.79).
Por lo tanto, estos resultados sugieren que tener en cuenta las preferencias del cliente no solo afecta al resultado del mismo, sino que favorece la adherencia al tratamiento. La falta de adherencia al tratamiento es uno de los mayores desafíos en el ámbito de la salud mundial puesto que se ha constatado que a medida que la adherencia al tratamiento decrece, aumenta la carga de enfermedad crónica (World Health Organization,WHO, 2003). En general, se ha observado que los pacientes que sufren diversas patologías físicas y/o psicológicas que muestran una baja adherencia al tratamiento, tienen mayor riesgo de sufrir recaídas más intensas, mayor riesgo de dependencia de los psicofármacos, mayor riesgo de abstinencia y de efecto rebote, mayor riesgo de desarrollar resistencia a los tratamientos, mayor riesgo de toxicidad y de sufrir accidentes (WHO, 2003).
Los sentimientos religiosos y espirituales
Durante mucho tiempo, con objeto de aplicar tratamientos afines con una postura científica y aséptica, en psicoterapia ha prevalecido la orientación de eximir lo máximo posible todo contenido moral de carácter religioso y espiritual (Vietem y Scammell, 2015). No obstante, cada vez está adquiriendo una mayor relevancia el movimiento conocido como religious-accommodative therapies que aboga por incluir contenido religioso y espiritual (R/E) a los tratamientos psicológicos, aludiendo que muchos clientes así lo solicitan y que mejoran los resultados de los tratamientos.
A este respecto, diversos metanálisis (Captari et al., 2018; Smith, Bartz y Richards, 2007; Worthington, Hook, Davis y McDaniel, 2011) han hallado que los tratamientos R/E ejercen un efecto beneficioso sobre una variedad de problemas psicológicos tales como la depresión, la ansiedad y los trastornos del comportamiento. Concretamente se ha encontrado un tamaño del efecto moderado-alto (en un rango entre 0.40 y 0.74), en comparación con las condiciones de control. Asimismo, también se ha hallado que las terapias religioso-acomodativas son tan efectivas como las terapias seculares y presentan una mayor efectividad en clientes que tienen altos valores religiosos o con clientes que prefieren tratarse con terapeutas que tienen convicciones religiosas similares.
Estos resultados ponen de manifiesto la necesidad de incluir en la formación de los psicoterapeutas competencias para trabajar con los sentimientos R/E de los clientes (Vietem y Scammell, 2015), aspecto que se podría incluir en la competencia multicultural que hemos citado anteriormente. Asimismo, acrecienta el interés por integrar en los tratamientos psicoterapéuticos tradicionales cuestiones espirituales y religiosas.
Conclusión
La personalización de los tratamientos psicológicos constituye un importante elemento en la eficacia de los tratamientos psicológicos. En el presente trabajo se han descrito siete estrategias de personalización de los tratamientos psicológicos que pueden ayudar a aumentar la eficacia de los terapeutas, independientemente de su orientación teórica. Sin embargo, la aplicación de estas estrategias de personalización terapéutica no se puede realizar de un modo automatizado ni está exenta de dificultades. A continuación, planteamos algunos matices que se pueden observar en las estrategias presentadas.
Aunque la idea que anima las estrategias de personalización y los estudios que las sostienen es que estas intervenciones son válidas para cualquier enfoque terapéutico, la orientación teórica del terapeuta va a ejercer una influencia en la aplicabilidad de este conjunto de estrategias. Es decir, determinadas estrategias encajan mejor con determinados enfoques, y peor con otros. Por ejemplo, en lo que se refiere al estilo de afrontamiento del paciente, los terapeutas de orientación psicodinámica, sistémica o humanista van a desempeñarse mejor con aquellos pacientes que empleen estrategias de afrontamiento internalizantes, mientras que los terapeutas cognitivo-conductuales encajarán mejor con aquellos pacientes más externalizantes. Lo mismo podría decirse del estadio del cambio: los diferentes enfoques psicoterapéuticos se adecúan mejor o peor a los distintos estadios del cambio terapéutico. A no ser que se acepte ser efectivo solamente con cierto tipo de los pacientes, los terapeutas de orientación más cognitivo-conductual tendrán que aprender a trabajar con un enfoque más interpersonal, y los terapeutas dinámicos, sistémicos y humanistas tendrán que adaptarse a trabajar con pacientes externalizantes. Esto requiere de un mayor esfuerzo de aplicación de técnicas procedentes de enfoques distintos, algo que supone un gran esfuerzo para los terapeutas (Norcross y Goldfried, 2019).
La estrategia que se refiere a las preferencias de tratamiento del paciente también puede entrar en conflicto con otros principios que funcionan en el encuentro psicoterapéutico. El hecho de que un paciente reciba un tratamiento ajustado a sus preferencias no tiene que resultar per se algo siempre positivo. Un paciente puede desear un determinado tipo de tratamiento, por ejemplo, porque a alguien a quien conoce le fue bien con esa terapia, pero el terapeuta bien puede pensar que el paciente necesita un tratamiento distinto. En este caso, los terapeutas se verán en la tesitura de elegir entre hacer lo que ellos consideran más adecuado —y correr el riesgo de perder el paciente— o elegir hacer lo que el paciente demanda —y correr el riesgo de que la terapia sea menos efectiva—. Resumiendo, la personalización de los tratamientos psicológicos exige de los y las terapeutas una disposición a la flexibilidad (Prado-Abril et al., 2019). Ésta es una habilidad particularmente difícil, ya que en muchos casos implica una cierta relativización del propio enfoque psicoterapéutico, y una disposición a utilizar técnicas e ideas de otros enfoques. Dicho con otras palabras, la habilidad terapéutica de la flexibilidad se conecta —en cierta medida al menos— con el problema teórico de la integración de la psicoterapia. Si bien las luchas de los años 70 entre enfoques teóricos tocaron a su fin, hoy por hoy siguen siendo numerosos los problemas y dificultades en esta área (Galán-Rodríguez, 2018; Norcross y Goldfried, 2019; Pérez-Álvarez, 2019).
Otra dificultad general a la hora de aplicar las estrategias de personalización citadas en este trabajo, es que a menudo proceden de una visión de la psicoterapia y del ser humano intensamente norteamericanas. La psicoterapia, más allá de su estatus científico y profesional, es sociológicamente un producto cultural norteamericano, y como tal, ha existido —y existe todavía— una tendencia a universalizar ciertos aspectos de la cultura norteamericana al resto de los países del mundo (Beauvois, 2017). En los EEUU existen desde hace muchas décadas grupos culturales o etnolingüísticos que constituyen categorías sociales claramente delimitadas, con las cuales la adaptación cultural a realizar es más o menos clara. Sin embargo, en Europa la situación es diferente, no solo respecto de América, sino entre los propios países europeos. Históricamente, Francia, Alemania o el Reino Unido han sido países de destino de la emigración mundial, mientras que este fenómeno en España es mucho más reciente. A todo esto, debe añadirse también la nueva ola migratoria de los últimos años, producida a partir de los conflictos bélicos en Oriente Medio. Toda esta situación se configura en cierta medida de un modo diferente al norteamericano, y supone un importante desafío para los terapeutas europeos, que progresivamente deberán ir haciendo frente a una nueva realidad en lo que al origen cultural de sus pacientes se refiere.
Lo que se ha dicho de la acomodación cultural, también puede decirse de lo religioso/espiritual. Puede haber pacientes religiosos/espirituales que de alguna forma no necesitan que lo religioso/espiritual se incluya en la terapia, mientras que otros pacientes si lo deseen o lo necesiten. Podría incluso darse el caso de que para algún paciente fuese incluso contraproducente, en el sentido de que lo religioso/espiritual forme parte de sus dificultades objeto de asistencia psicoterapéutica. También es relevante la orientación religiosa/espiritual del terapeuta: muchos terapeutas ateos o agnósticos pueden mostrarse reacios a tratar temas espirituales. En resumen, nos parece importante por un lado comprender el rol que puede jugar la religiosidad en los problemas que están siendo tratados, y por otro entender que una psicoterapia bien hecha va a ser siempre una psicoterapia en la que el terapeuta es coherente con la tarea clínica y consigo mismo.
Como la mayoría de las decisiones que en el transcurso de su quehacer profesional debe tomar un terapeuta, junto con todo el conocimiento clínico y profesional que haya podido acumular, en última instancia es la ponderación de diversos factores (experiencia clínica, características particulares del paciente o valores éticos y morales del terapeuta) la que le conducirá a la decisión más acertada. Estas estrategias, por lo tanto, no se plantean tanto como una tarea a automatizar por el terapeuta, sino más bien como un recurso al que poder recurrir si resultase útil.