Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.78 no.3 mar. 2003
COMUNICACIÓN CORTA
INFILTRACIÓN UVEAL LINFOIDE CON EXTENSIÓN
SISTÉMICA
UVEAL LYMPHOID INFILTRATION WITH SYSTEMIC
EXTENSION
BARBÓN GARCÍA JJ1, VIÑA ESCALAR C1, MENÉNDEZ FERNÁNDEZ CL2,
FERNÁNDEZ ÁLVAREZ C3, CARBALLO FERNÁNDEZ C1, VILLARREAL RENEDO PM4
| RESUMEN Caso clínico: Se describe el caso de un paciente, intervenido en ojo derecho de glaucoma incontrolable y de desprendimiento de retina sin rotura aparente, que presenta un engrosamiento coroideo en ecografía y en la tomografía computerizada. A lo largo de 6 años desarrolló una gran invasión ocular, orbitaria e infiltración de médula ósea y fue tratado mediante enucleación y quimioterapia con aparente remisión completa. Palabras clave: Infiltración uveal linfoide, hiperplasia linfoide, linfoma. | SUMMARY Case report: We report the case of a patient who was surgically treated in his right eye because of an uncontrollable glaucoma and a retinal detachment without retinal break. Ultrasound and computed tomography showed diffuse choroidal thickening. During 6 years of follow-up, he developed a major ocular and orbitary invasion and bone marrow infiltration. He was treated by enucleation and chemotherapy with apparent total remission. Key words: Uveal lymphoid infiltration, lymphoid hyperplasia, lymphoma. |
Recibido:12/4/02. Aceptado: 5/3/03.
Servicio de Oftalmología. Hospital San Agustín. Avilés. Asturias.
1 Servicio de Oftalmología. Licenciado en Medicina. Hospital San Agustín de Avilés. Asturias.
2 Servicio de Anatomía Patológica. Licenciada en Medicina. Hospital San Agustín de Avilés. Asturias.
3 Servicio de Hematología. Licenciada en Medicina. Hospital San Agustín de Avilés. Asturias.
4 Servicio de Cirugía Maxilofacial. Doctor en Medicina. Hospital Infanta Cristina. Badajoz.
Correspondencia:
Juan Jesús Barbón García
C/. Juan Ochoa, 1 - 7.º D
33400 Avilés (Asturias)
España
E-mail: jjbarbon@telecable.es
INTRODUCCIÓN
La infiltración uveal linfoide, también conocida como hiperplasia linfoide reactiva de la úvea, tumor linfoide de la úvea, neoplasia uveal linfoide o pseudolinfoma, es una rara entidad clínica que consiste en una proliferación de linfocitos y células plasmáticas que se origina y afecta primariamente el tracto uveal (1,2). La causa de estas proliferaciones es desconocida, ya que, a diferencia de la conjuntiva y los acinos de la glándula lagrimal, no existe una población permanente de linfocitos en la coroides (1).
CASO CLÍNICO
Varón de 69 años, sin antecedentes de interés, diagnosticado en 1992 de glaucoma en ojo derecho con una presión intraocular de 37 mmHg. A la exploración presentaba una mejor agudeza visual corregida de 0,5 en ese ojo, cámara anterior aplanada aunque con ángulo abierto, opacidades corticales y escasa midriasis por sinequias posteriores. El ojo izquierdo era normal con visión de la unidad.
A los 3 meses del diagnóstico, ante la mala respuesta al tratamiento tópico se realizó una trabeculectomía, pero en el postoperatorio apareció un desprendimiento de retina (DR) sin roturas aparentes, con visión inferior a 0,1 que acabó en cerclaje escleral. En las semanas siguientes desarrolló un glaucoma neovascular y gran aumento de la catarata. La ecografía mostraba un DR en embudo y engrosamiento coroideo difuso (fig. 1). En la tomografía axial computerizada (TAC) el engrosamiento coroideo captaba contraste y aparecía acompañado de dos nódulos epiesclerales hiperdensos (fig. 2) por lo que se procedió a descartar melanoma o metástasis mediante ecografía hepática, gammmagrafía ósea y resonancia nuclear magnética (RMN) orbitaria.

Fig. 1. Ecografía ocular con desprendimiento de retina en embudo y
engrosamiento coroideo difuso con baja reflectividad en su parte media.
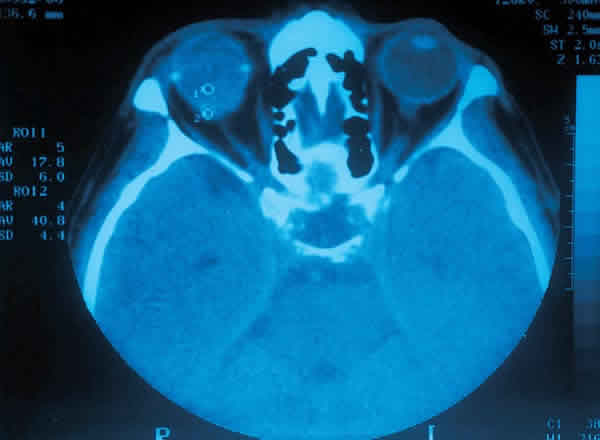
Fig. 2. TAC con contraste: engrosamiento coroideo hiperdenso con
2 nódulos epiesclerales en la región ecuatorial del globo ocular.
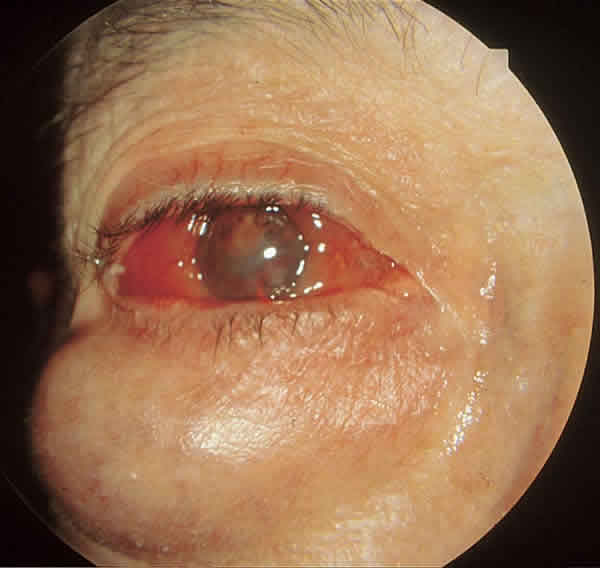
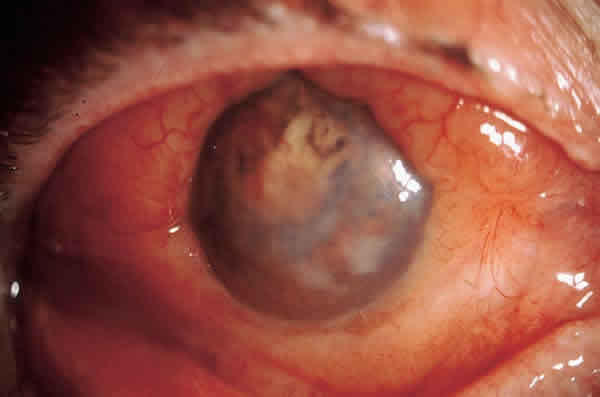
Durante los siguientes 6 años, el paciente, con grandes incumplimientos en las revisiones, acudió a urgencias varias veces por ojo doloroso y finalmente, ante la gran invasión ocular y orbitaria (figs. 3, 4 y 5), aceptó una enucleación con colocación de prótesis de medpore completada con exéresis subtotal de la masa infraorbitaria. La anatomía patológica fue informada como linfoma no Hodgkin de células B de bajo grado de malignidad, constituido por linfocitos maduros y algunas células plasmáticas, cuerpos de Dutcher pero no folículos linfoides y con infiltración masiva de estructuras oculares y tejidos blandos perioculares (fig. 6). El examen inmunohistoquímico mostró, mediante el Ki-67, un bajo índice de proliferación celular con predominio de linfocitos B inmunofenotipo CD20+, CD45R+ monoclonal kappa y una pequeña población linfocitaria T CD3+. El tratamiento se completó con 6 ciclos de CHOP (ciclofosfamida, epirrubicina, vincristina y prednisona) ante la presencia adicional de una infiltración de médula ósea del 30%.
Figs. 3 y 4. Invasión ocular y orbitaria a los 6 años de evolución.
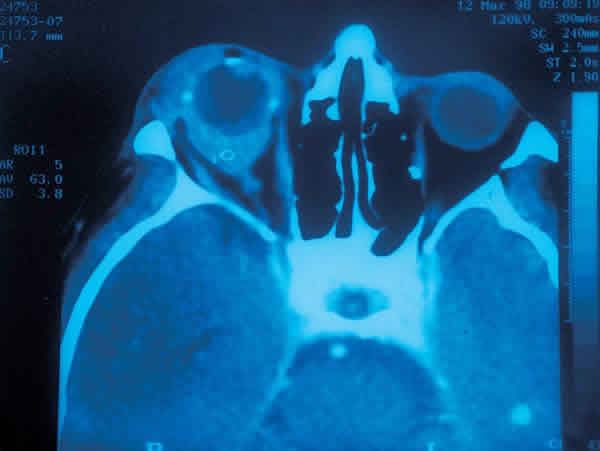
Fig. 5. TAC con contraste que muestra el aumento del engrosamiento
coroideo y de la extensión orbitaria tras los 6 años de evolución.

Fig. 6. Coroides y esclera difusamente infiltrados por proceso linfoproliferativo B
con desprendimiento de retina asociado (hematoxilina-eosina) (30x).
A los 4 años de seguimiento, el paciente se encuentra en probable remisión completa aunque mantiene un pequeño componente monoclonal Ig M kappa en sangre periférica.
DISCUSIÓN
Clínicamente las lesiones linfoides uveales pueden verse como manchas subretinianas amarillentas en estadíos precoces (3). Los pacientes pueden desarrollar uveítis, glaucoma, DR exudativo y proptosis. El aumento de la presión ocular se debería a infiltración trabecular, cierre angular o compromiso de la circulación venosa epiescleral (2,4).
Las técnicas de imagen, en particular la ecografía y TAC, ayudan al diagnóstico mostrando el engrosamiento coroideo con una baja reflectividad interna, la presencia de nódulos extraesclerales y la ausencia de excavación coroidea. Estos nódulos, si afectan a la conjuntiva bulbar están fijos a la esclera, a diferencia de la movilidad que tienen en los linfomas conjuntivales (4). La biopsia conjuntival resulta significativa si muestra una infiltración estromal de linfocitos con un área subepitelial libre de afectación, lo que sugeriría un origen intraocular (2). A veces hay que recurrir a una vitrectomía diagnóstica y/o biopsia coriorretininana ya que una uveítis o vitritis crónica puede ser la primera manifestación de linfoma en un anciano.
Antes de los años setenta los pacientes eran sometidos a enucleación, pero actualmente son tratados de forma conservadora con un excelente pronóstico visual utilizando corticoides sistémicos y, en caso de ser insuficientes, radioterapia (2). En este caso clínico también parece efectiva la quimioterapia con ciclos de CHOP.
El diagnóstico diferencial debe hacerse con melanoma, metástasis, hemangioma y osteoma coroideo, efusión uveal, escleritis posterior, los síndromes de coriorretinitis multifocales y otros procesos linfoproliferativos (2,3).
Un pequeño porcentaje de las infiltraciones uveales linfoides tienen extensión sistémica, que debe descartarse mediante estudio de imagen torácico y abdominal, estudio hematológico completo, electroforesis y biopsia de médula ósea (2,3).
El examen histológico debe distinguir entre la hiperplasia linfoide reactiva, caracterizada por el predominio de linfocitos maduros con o sin células plasmáticas y el linfoma de bajo grado de malignidad, con atipia en el tamaño y contorno del núcleo, acúmulos burdos de cromatina y ocasional presencia de mitosis (4). Sin embargo, esta diferenciación puede ofrecer muchas dificultades y el hallazgo de monoclonalidad es una evidencia normalmente aceptada como linfoma (2). En nuestro paciente la inmunohistoquímica detectó un componente monoclonal kappa tanto en los linfocitos uveales como en los orbitarios y medulares. La reacción en cadena de la polimerasa (PCR) se puede utilizar para amplificar la clonalidad en lesiones dudosas (2,4).
La reevaluación de casos antiguos diagnosticados de hiperplasia uveal linfoide por histología e inmunohistoquímica está demostrando que la mayor parte eran realmente linfomas de bajo grado (4). Por otra parte, debemos tener en cuenta que nuevos estudios sobre los linfomas de bajo grado de los anexos oculares indican una alta tendencia a la recurrencia orbitaria y extensión sistémica a largo plazo, por lo que se aconsejan seguimientos muy superiores a los 5 años clásicos (5).
BIBLIOGRAFÍA
1. Jakobiec FA, Nelson D. Lymphomatous, plasmacytic, histiocytic and hematopoietic tumors of the orbit. In: Duanes Ophthalmology on CD ROM. Philadelphia: Lippincott-Raven Publishers; 1996. Vol. 2, Chap. 39. [ Links ]
2. Grossniklaus HE, Martin DF, Avery R, Shields JA, Shields CL, Kuo IC et al. Uveal lymphoid infiltration. Report of four cases and clinicopathologic review. Ophthalmology 1998; 105: 1265-1273. [ Links ]
3. Ciulla TA, Bains RA, Jakobiec FA, Topping TM, Gragoudas ES. Uveal lymphoid neoplasia: a clinical-pathologic correlation and review of the early form. Surv Ophthalmol 1997; 41; 467-76. [ Links ]
4. Cockerham GC, Hidayat AA, Bijwaard KE, Sheng ZM. Re-evaluation of «reactive lymphoid hyperplasia of the uvea»: an inmunohistochemical and molecular analysis of 10 cases. Ophthalmology 2000; 107: 151-158. [ Links ]
5. Jenkins C, Rose GE, Bunce C, Wright JE, Cree IA, Plowman N et al. Histological features of ocular adnexal lymphoma (REAL classification) and their association with patient morbidity and survival. Br J Ophthalmol 2000; 84: 907-913. [ Links ]