Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.79 no.6 jun. 2004
COMUNICACIÓN CORTA
VARIABILIDAD EN LA PRESENTACIÓN DEL SÍNDROME
DE BROWN-MCLEAN
VARIABILITY IN THE CLINICAL PRESENTATION OF THE
BROWN-MCLEAN SYNDROME
MORENO-MONTAÑÉS J1, HERAS MULERO H2, RODRÍGUEZ CONDE RM1
| RESUMEN Caso clínico: Presentamos dos pacientes afáquicas que desarrollaron síndrome de Brown-McLean. Palabras claves: Síndrome de Brown-McLean, edema corneal, Síndrome de Marfan, complicaciones cirugía de cataratas. | SUMMARY Case report: We report two aphakic patients with Brown-McLean syndrome. Key words: Brown-McLean Syndrome, Corneal edema, Marfan syndrome, Complications of cataract surgery. |
Recibido: 1/9/03. Aceptado: 11/6/04.
Departamento de Oftalmología. Clínica Universitaria de Navarra.
1 Doctor en Medicina.
2 Licenciado en Medicina.
Los autores manifiestan que no tienen ningún interés comercial ni económico en ninguno de los productos citados en este texto.
Correspondencia:
Javier Moreno Montañés
Departamento de Oftalmología
Clínica Universitaria. Universidad de Navarra
Apartado 4209
31080 Pamplona
España
E-mail: jmoreno@unav.es
INTRODUCCIÓN
Brown y McLean (1) en 1969 describieron un síndrome caracterizado por edema corneal periférico tras cirugía de cataratas. La repercusión sobre la visión central es escasa al no afectarse la córnea central, pero la existencia de síntomas irritativos crónicos y la posibilidad de desarrollar úlceras corneales sépticas (1), hacen que se deba tener en cuenta sus características de presentación así como los posibles datos de variabilidad para que este síndrome no pase desapercibido. Se presentan dos casos de pacientes afáquicas con distintas características clínicas que desarrollaron síndrome de Brown-McLean (BML).
CASOS CLÍNICOS
Caso 1
Paciente de 30 años afecta de síndrome de Marfan y megalocórnea bilateral de 13 mm de diámetro. Fue intervenida en 1979 de extracción de cristalino subluxado bilateral sin implante de lente intraocular. En 2002 acude a consulta con una agudeza visual en ojo derecho de 20/30 observándose en la lámpara de hendidura edema microquístico corneal periférico en el ojo derecho en los 2 mm periféricos (fig. 1), sin apreciarse cornea guttata ni depósitos naranjas en el endotelio corneal periférico. La paciente se encontró asintomática durante todo el tiempo de evolución. Los datos de la microscopía endotelial se muestran en la tabla I.
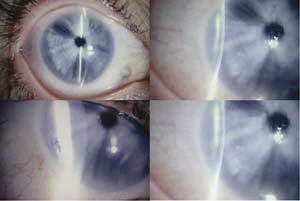
Fig. 1. Paciente 1. Se observa miosis máxima, afaquia y edema corneal
periférico que engloba los 2 mm más periféricos y respeta la córnea central.
En la imagen inferior se aprecia la presencia de bulbas epiteliales.
Caso 2
Paciente de 86 años afáquica tras extracción de cataratas en 1999 complicada con rotura capsular y salida de vítreo. Tres años más tarde, acude a consulta con sensación de cuerpo extraño y fotofobia. Percibe luz por ojo derecho, en la lámpara de hendidura se observa edema corneal en los 3 mm más periféricos (fig. 2). Se realiza microscopía especular (tabla I). Se decide realizar queratoplastia penetrante debido a la baja densidad de células endoteliales centrales y a las molestias de la paciente. La córnea de la paciente se analiza histológicamente confirmando el diagnóstico de BML y mostrando desprendimiento y rotura de la membrana de Descemet y del endotelio en la zona de la periferia, siendo normal la zona central. A los 18 meses el botón corneal se mantiene transparente, sin edema, consiguiéndose una visión corregida de 0,2 (por edema macular quístico).
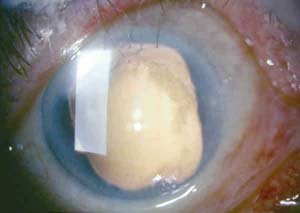
Fig. 2. Paciente 2. Se observa edema corneal en los 3 mm más
periféricos, afaquia y midriasis por atrofia del esfínter.
DISCUSIÓN
El BML consiste en edema corneal periférico que comienza en la córnea inferior y puede extenderse hasta alcanzar los 360º en forma de anillo (1). Es raro que afecte la zona central (2) y cuando esto ocurre suele estar asociado a aumento de presión intraocular (1). La etiología es desconocida. Muchos autores proponen como causa la existencia de un trauma endotelial periférico por el iris o vítreo, bien debida a intervenciones intraoculares como vitrectomía, cirugía de cataratas, lensectomía vía pars plana (1) o por estados oculares que ocasionen una pérdida endotelial como luxación de cristalino (1-3) o glaucoma agudo de ángulo cerrado (1). Todos estos hallazgos indican que el trauma del endotelio periférico ocasiona pérdida de células en la periferia encontrándose el área central de la córnea conservada o en otros casos disminuída. Vote et al (3) sugieren que puede existir una cierta predisposición genética que ocasione la descompensación endotelial después de la realización de procedimientos quirúrgicos; de hecho, en muchos pacientes se encuentra córnea guttata en la zona central, lo que revela la existencia de una enfermedad endotelial de base (1).
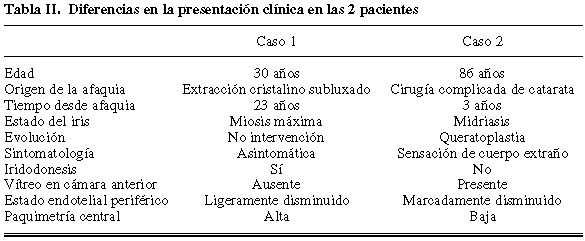
Nuestras pacientes desarrollaron BML por afaquia quirúrgica, si bien difieren en cuanto a las características de presentación que mostramos en la tabla II. Existe una marcada iridodonesis sin vítreo en la cámara anterior en el caso 1, mientras que en el caso 2 la pupila está rígida con vítreo en la cámara anterior. Respecto a la microscopía endotelial (tabla I) la paciente 1 posee una mayor densidad que la paciente 2, si bien ambas coinciden en la disminución de células endoteliales en la córnea periférica inferior. No existe un período de latencia claramente establecido para el desarrollo de este síndrome (1). La paciente 1 desarrolló BML después de 23 años de afaquia, mientras que la paciente 2 lo hizo al cabo de tres. Esta diferencia se debe, en nuestra opinión, a que la cirugía en la paciente 1 se realizó en su infancia cuando poseía una reserva endotelial que poco a poco se fue agotando, mientras que en la paciente 2 la cirugía se desarrolló cuando tenía 82 años siendo la reserva endotelial mucho menor.
Muchos pacientes afectos de BML están asintomáticos, aunque no es infrecuente la aparición de sensación de arenillas que responde a la administración de solución salina hipertónica y lubricación (1). Gothard et al (1) encontraron roturas de bullas periféricas y desarrollo de úlceras corneales infectadas en algunos ojos estudiados.
Resumiendo, el síndrome de BML puede aparecer en personas afáquicas. A veces los cambios son sutiles y con cierta variabilidad en el cuadro clínico, por ello es conveniente conocer bien las formas de presentación del BML para evitar que pase desapercibido. El mejor medio para prevenirlo es evitar la afaquia, bien con lentes intraoculares suturadas a sulcus o anillos de Cionni en casos de subluxación de cristalino (4).
BIBLIOGRAFÍA
1. Gothard TW, Hardten DR, Lane SS, Doughman DJ, Krachmer JH, Holland EJ. Clinical findings in Brown-McLean syndrome. Am J Ophthalmol 1993; 115: 729-737. [ Links ]
2. Rutzen AR, Deen A, Epstein AJ, Maldonado MJ, Hemady RK. Cataract surgery in a patient with Brown-McLean syndrome. J Cataract Refract Surg 2001; 27: 1335-1337. [ Links ]
3. Vote BJ, Grupcheva CN, Ormonde SE, McGhee CN. In vivo confocal microstructural analysis and surgical management of Brown-McLean syndrome associated with spontaneous crystalline lens luxation. J Cataract Refract Surg 2003; 29: 614-618. [ Links ]
4. Moreno-Montañes J, Sainz C, Maldonado MJ. Intraoperative and postoperative complications of Cionni endocapsular ring implantation. J Cataract Refract Surg 2003; 29: 492-497. [ Links ]















