Introducción
Los queloides y las cicatrices hipertróficas son el resultado de la cicatrización anormal de la piel lesionada debido a trastornos fibroproliferativos de la piel. Son cicatrices rojas y elevadas que tienen un aspecto desagradable y se asocian con dolor intenso, picazón y sensaciones de contracción. Además, algunos queloides pueden reactivarse debido a la presencia de quistes de inclusión infectados.
Las diferentes formas de queloides, llamadas forma de mariposa, garra de cangrejo y otros, han demostrado que están determinadas en gran medida por la dirección de las fuerzas mecánicas sobre la piel. Estas observaciones sugieren que los factores fisiológicos ymecánicos locales participan en la patogénesis del queloide.(1) Como hay otros factores que involucran tanto componentes genéticos como epigenéticos, esta enfermedad podría definirse como un trastorno multifactorial,(2)) siendo por eso que no existen herramientas confiables actualmente disponibles para predecir qué heridas por quemadura desarrollarán o no cicatrices hipertróficas.(3)) Ambas lesiones son comúnmente pruriginosas, pero los queloides incluso pueden ser fuente de dolor e hiperestesia significativos.(4,5))
El riesgo de cicatrices engrosadas después de la cirugía es mayor en ciertas áreas del cuerpo: el hombro y la zona escapular, el tórax anterior, el abdomen inferior, el lóbulo de la oreja y cualquier otra región cutánea que cubra una prominencia ósea son zonas más propensas a una respuesta cicatricial exagerada.(6)) Las altas tasas de recidiva asociadas con la escisión quirúrgica total simple de los queloides son además decepcionantes.(7)) La escisión parcial, en la que se deja un reborde de queloide, se recomienda para dar un mejor resultado debido a la baja tensión de la herida y la disminución de la síntesis de colágeno.(8)) Las cicatrices hipertróficas pequeñas pueden tratarse con éxito mediante la reorientación de la cicatriz y la liberación de tensión por medio de zetaplastia y wplastias complementadas con terapias adyuvantes no quirúrgicas.(9)
Esta cicatrización anormal es uno de los problemas clínicos más frustrantes en la curación de heridas y un gran desafío para los médicos. Los diversos tratamientos para queloides tales como escisión parcial, inyección intralesional de esteroides, radioterapia, láser, silicona, prendas de lycra, entre otros, subrayan lo poco que se entiende sobre esta patología.(10)) No existe el conocimiento exacto de todos los factores genéticos y epigenéticos que controlan el proceso de curación de las heridas; es por eso que no hay herramientas confiables, actualmente disponibles, para predecir qué heridas acabarán desarrollando una cicatriz hipertrófica.
En nuestras manos está la responsabilidad de una gran parte de este resultado; durante la fase inflamatoria de la curación de heridas, debemos controlar el edema, evitar irritantes químicos en heridas abiertas, realizar el cierre temprano de cualquier herida, prevenir infecciones, detener el agente tópico cuando produce una reacción alérgica, y así sucesivamente; durante la fase proliferativa, la tensión mecánica debe controlarse mediante movimientos activos y mediante ortesis, masaje y presión. De acuerdo con la localización anatómica, la consideración más importante es la orientación de la incisión y de la zetaplastia, wplastia o las incisiones curvilíneas para minimizar la tensión.
Los queloides son más frecuentes en mujeres, en personas de raza negra, y entre los 10 y los 30 años de edad, durante la pubertad y el embarazo; están relacionados con grandes pérdidas de tejidos, tal y como sucede en pacientes quemados, y también con fenotipos genéticos.
Los factores principales que influyen en su aparición son: ambiente húmedo inadecuado, infección, cuerpo extraño, fuerzas mecánicas, o todo lo que demore el proceso de curación. Como factores locales influyentes están: límite de áreas corporales, la región preesternal, el hombro o la auricular. Todos estos sitios tienen en común el hecho de que con frecuencia son sometidos a tensiones de la piel causados por los movimientos naturales diarios del cuerpo.(3)
El mejor predictor clínico para el desarrollo de cicatrices hipertróficas es una fase inflamatoria prolongada durante la curación de las heridas. Esto generalmente se correspondería con una herida que no epitelializó y continúa exudando más de 3 semanas.(2)
La tensión mecánica aplicada sobre la herida durante el proceso de cicatrización desalinea la orientación de las bandas de colágeno y da como resultado la formación de queloides. Estimula la proliferación de fibroblastos y la síntesis de colágeno. El colágeno se orienta perpendicularmente a la contracción muscular; por lo tanto, las incisiones perpendiculares a las fibras musculares se curan teóricamente con colágeno orientado de forma natural. Aunque el estiramiento y la tensión son determinantes importantes de la apariencia final de la cicatriz, pueden desempeñar un papel más dominante en la patogenia de la cicatrización hipertrófica que en la formación de queloides.
Todas las cicatrices se contraen, y esto es un problema particular si se dañan o pierden grandes áreas de la piel. La contracción de la cicatriz se puede dividir en bandas de cicatriz lineales (estrechas) y anchas. La contracción lineal de la cicatriz puede tratarse mediante zetaplastias y las extensas mediante colgajos, injertos cutáneos o sustitutos dérmicos. La extirpación quirúrgica de los queloides, en sí misma, generalmente da como resultado la recurrencia de la lesión.(2)
En una revisión general de los tratamientos no invasivos e invasivos para las cicatrices, los tratamientos más aceptados, basados en la evidencia y recomendados son: presión/compresión, tratamiento con láminas y geles de silicona, inyección intralesional de corticosteroides o la corrección quirúrgica de la cicatriz. Los tratamientos de investigación y aquellos con menos evidencia de soporte son: aceites, lociones y cremas, terapia de masaje, férulas estáticas y dinámicas, asesoramiento psicológico, medicamentos antihistamínicos, terapia con láser, radioterapia, criocirugía o inyección intralesional de otros productos.(3)
La cirugía se puede usar para tratar los queloides de dos maneras: primero, mediante la resección total del mismo y, en segundo lugar, mediante reducción de la masa queloide. La resección total se debe combinar con terapia adyuvante porque la escisión queloide sola se asocia con una alta tasa de recurrencia (de entre el 45 al 100%).(3)) Permite dos principios principales: reducción de la tensión por incisión y reducción de la superficie por escisión del tejido cicatricial patológico. El objetivo de la reducción de la tensión es mejorar la función de una articulación al incidir la cicatriz de forma que permita una movilidad óptima. Si una cicatriz se somete a una cantidad considerable de tensión, se debe utilizar una técnica de liberación de tensión. La cirugía mediante zetaplastia, wplastia e incisiones curvilíneas ha demostrado ser efectiva para reducir la cicatriz hipertrófica.(6)
Para áreas extensas, se proponen resecciones parciales, colgajos, expansión tisular o sustitutos dérmicos. Todas ellas tienen un alto riesgo de recurrencia, de entre el 10 y el 45%.
La zetaplastia es una de las técnicas de revisión de cicatrices más versátil, porque ayuda a la reorientación de la cicatriz y rompe la tensión además de aumentar la longitud total de la misma.(2)) Esto es cierto no solo para las cicatrices longitudinales, sino también para las cicatrices extensas, porque todas están sujetas a fuerzas mecánicas y a tensión que se pueden mejorar con zetaplastia.
Los cirujanos plásticos desempeñan un papel importante tanto en la prevención como en el tratamiento de la formación de cicatrices antiestéticas después de operaciones, traumatismos, quemaduras o infecciones, así como en el tratamiento de las cicatrices lineales, hipertróficas y queloides colaborando con otros cirujanos, dermatólogos, médicos generales y otros médicos involucrados en la prevención y el tratamiento de cicatrices.
Partiendo de todos los conceptos explicados y en el hecho comprobado durante una Misión de Médicos por la Paz en la que pudimos comprobar un buen resultado en una paciente de 9 meses de edad que se sometió a una zetaplastia múltiple por queloide en el dorso del cuello del pie, decidimos desarrollar una investigación clínica prospectiva sobre la efectividad del uso de zetaplastias múltiples en la corrección de cicatrices hipertróficas y queloideas.
De esta forma nos propusimos realizar un estudio clínico prospectivo con pacientes con cicatrices hipertróficas o queloides en la Fundación del Quemado en Bogotá, Colombia, para determinar la mejoría de las mismas mediante múltiples zetaplastias o resección parcial con múltiples zetaplastias. Como objetivos específicos planteamos: determinar la versatilidad de la zetaplastia, la orientación de las zetaplastias en las diferentes áreas corporales, y si es posible mejorar las cicatrices durante sus fases de maduración mediante una cirugía de zetaplastia múltiple temprana.
Material y método
Llevamos a cabo un estudio prospectivo sobre pacientes con cicatrices hipertróficas o queloides, que no hayan sufrido infección de la herida, en pacientes de cualquier edad, sexo y raza y sin contraindicaciones para someterse a cirugía. Las cicatrices fueron intervenidas en cualquir etapa de su maduración. Todos los paciente firmaron consentimiento informado, y en todos se tomaron fotografías pre, intra y posoperatorias.
Técnica quirúrgica
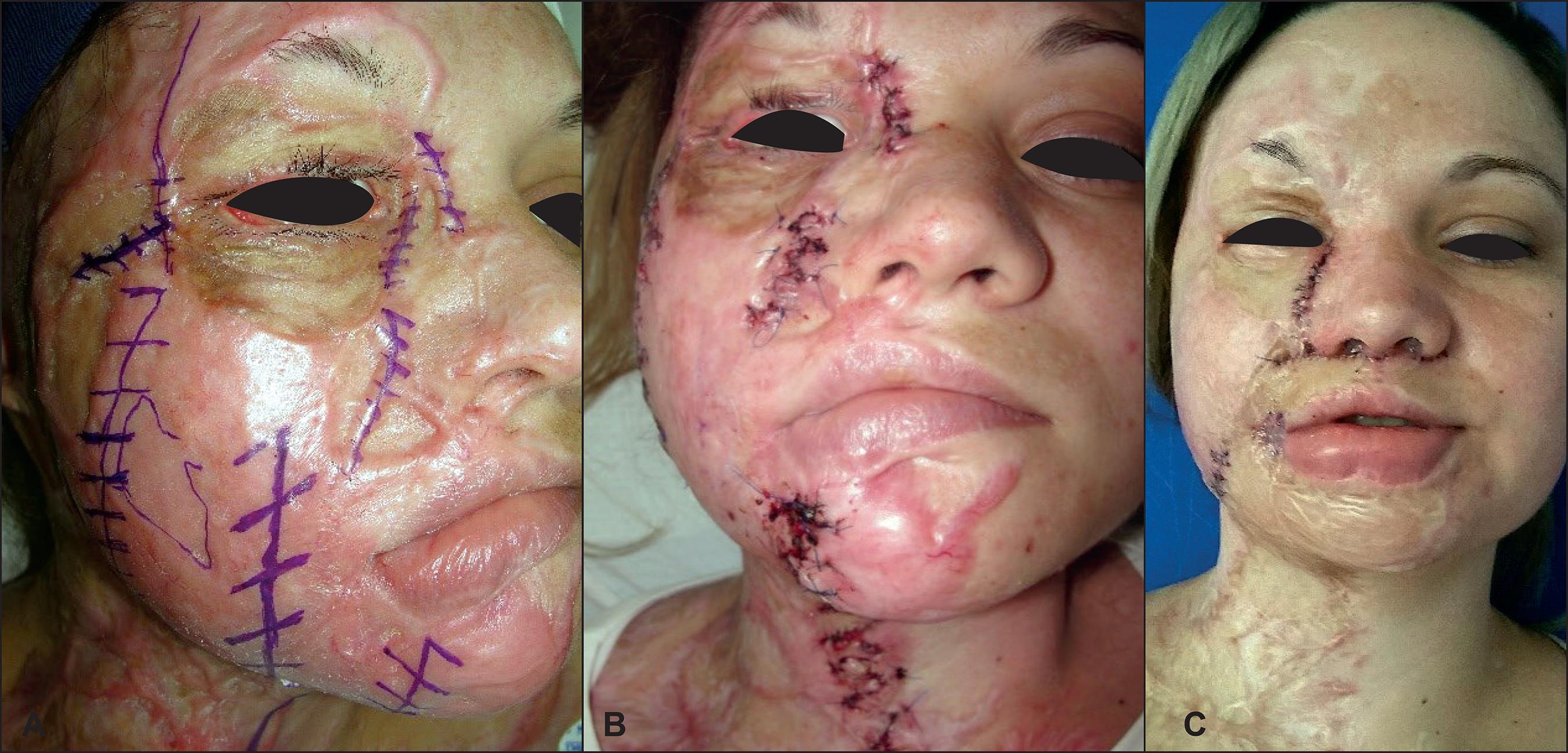
En las cicatrices logitudinales diseñamos un dibujo de zetaplastia múltiple. Realizamos las incisiones de los colgajos de la zeta con hoja de bisturí nº 11 hasta encontrar tejido sano; disección mínima del colgajo si es necesario para facilitar su avance y rotación; hemostasia; cierre subdérmico con sutura absorbible para evitar tensión lateral; excepto en los dos primeros menores de edad en los que realizamos el punto de ángulo en cada extremo de la zeta, siempre realizamos el cierre de piel con una sutura continua de monofilamento no absorbible que comienza en un extremo de la zeta, incluido el ángulo subdérmico de la zeta (Fig. 1).

Figura 1. A. La sutura continua, con monofilamento, se inicia en uno de los extremos de la zeta e incluye sin interrupción los puntos intradérmicos del ángulo. B. Sutura continua terminada.
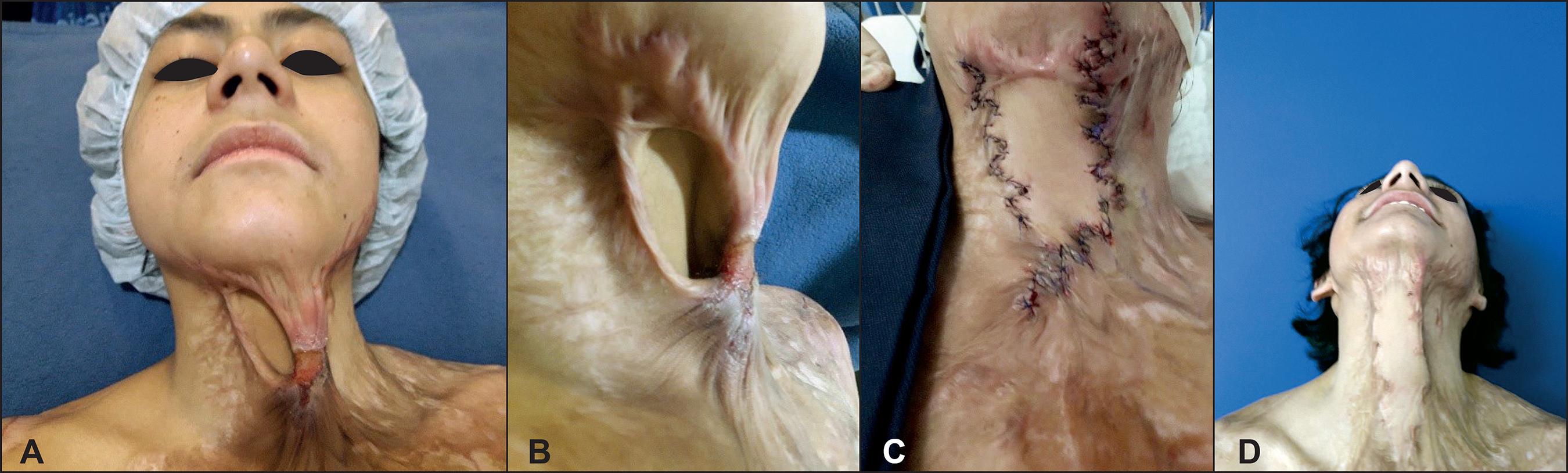
En los queloides extensos longitudinales, realizamos una resección parcial en forma de elipse; cierre provisional con seda 4/0 para facilitar el diseño de las zetaplastias múltiples y, después, continuar como hemos descrito para las cicatrices longitudinales (Fig. 2). En queloides muy anchos o extensos efectuamos las zetaplastias en 2 o 3 intervenciones, con intervalos de 6 meses o más según la complejidad del caso (Fig. 3).
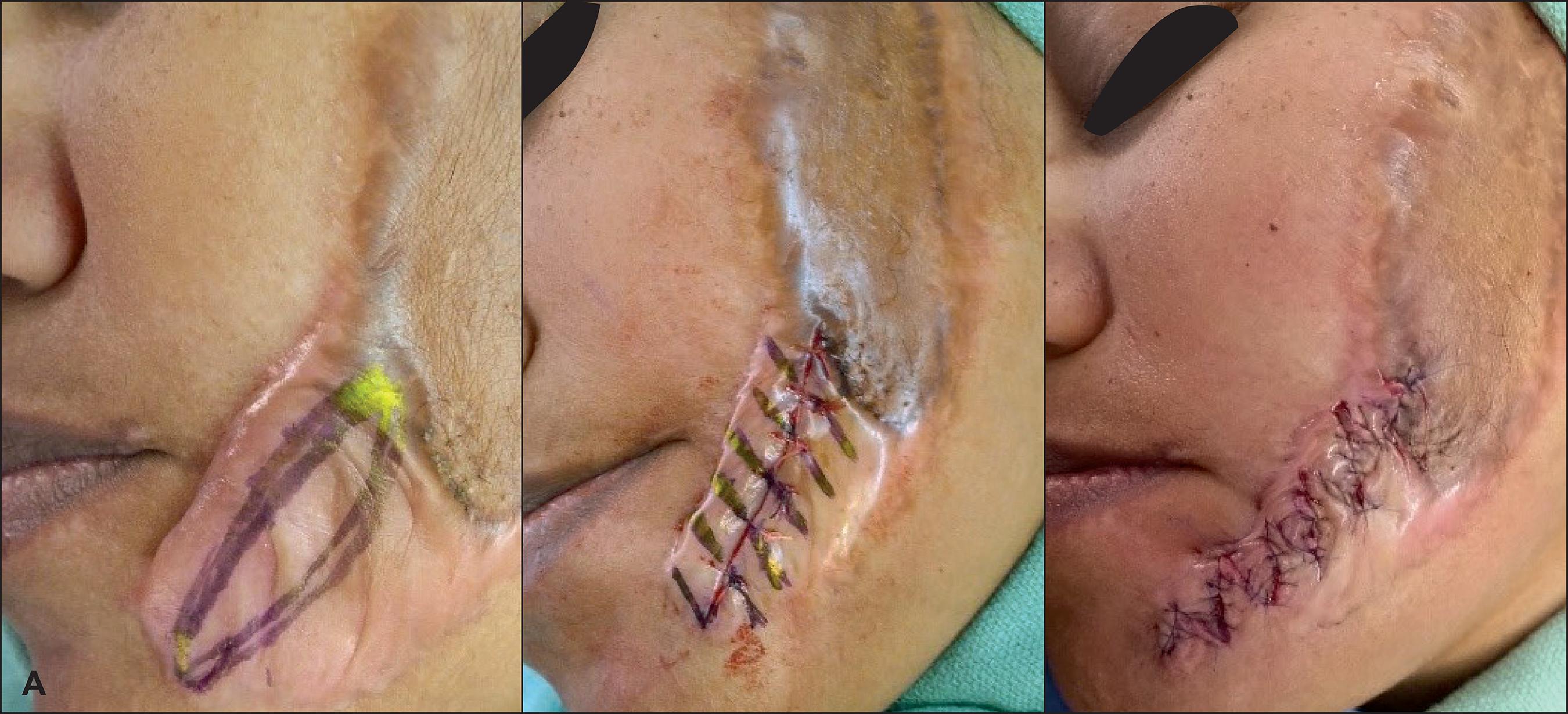
Figura 2. A. Diseño de resección parcial en elipse de una cicatriz queloide. B. Sutura provisional con seda 4/0 y diseño de la zetaplastia múltiple.C. Cierre final con sutura continua con monofilamento.
Resultados
En total tratamos 335 cicatrices entre febrero de 2013 y julio de 2018; 188 (56.1%) fueron cicatrices hipertróficas y 147 (43.9%) queloides, en pacientes entre 1 y 56 años de edad (media de 13 años), de los cuales 133 (39.7%) eran mayores de 14 años (Tabla I).
La localización de las lesiones tratadas fue: cara y cuello 123 (37%), extremidades superiores 85 (25.3%), extremidades inferiores 63 (18.8%), tórax 53 (15.8%) y oreja 11 (3.3%) (Tabla II).
En cuanto a la distribución de los pacientes según grupo étnico: blancos 70 (20.9%), caucásicos 229 (68.5%), negros 32 (9.6%). Y por sexos: 134 (40%) correspondieron a género masculino y 201 (60%) al femenino.
De las 123 fotografías intraopoeratorias revisadas, 4 (3%) tuvieron 1 sola zetaplastia, 3 (2.4%) tuvieron 2 zetaplastias, 27 (21.9%) tuvieron 3 zetaplastias y 89 (72.3%) tuvieron más de 4 zetaplastias múltiples (con una media de 6).
En el intraoperatorio pudimos apreciar una disminución inmediata de la altura de la cicatriz. El primer día posoperatorio, los pacientes refirieron disminución del prurito y del dolor, el color cambió a rosa pálido o normal, y la cicatriz era más flexible, lo que facilataba el movimiento cuando comprometía la articulación (Fig. 4).

Figura 4. A. Paciente de 2 años de edad que sufrió quemadura por líquido hirviente, a los 7 meses de egresada de la unidad de quemados y antes de la cirugía, con prurito, eritema y limitación para la extensión. B. Se aprecian los cambios en la coloración de la cicatriz a los 10 días de la cirugía, cuando se inicia la retirada de los puntos de sutura. C. Extensión completa con signos de madurez de la cicatriz donde se realizó la zetaplastia. D. Imágen a los 2 años y medio de la cirugía.
Hubo 23 pacientes que por diferentes razones socioeconómicas y/o por vivir en la provincia, nunca usaron prendas de presión ni silicona tras la intervención, pero esto no afectó a los resultados finales (Fig. 5 y 6).

Figura 5. A. Paciente de sexo femenino de 2 años de edad procedente de una región apartada de Bogotá, con cicatriz queloide en dorso de la nariz; fue una de las dos pacientes a las que se le realizó la sutura con puntos separados. B. Imagen a los 10 días de posoperatorio, antes de su regreso a casa, todavía con las suturas cuando no utilizábamos el monofilamento en forma continua. C. Aspecto de la paciente cuando regresa a Bogotá 8 meses después. Por su condición socioeconómica nunca utilizó ni silicona ni presión con lycra; el resultado no se afectó al haberse dejado las suturas para eliminación por autolisis, lo cual puede producir reacción inflamatoria como se aprecia en la figura 6.

Figura 6. A. Reacción inflamatoria a puntos separados de sutura reabsorbible a los 5 días posoperatorio.B. Imagen en el momento de la retirada de los puntos. Ningún paciente requirió infiltración de triamcinolona como complemento a la cirugía.
El procedimiento descrito se realizó en cicatrices hipertróficas y queloides durante el proceso de maduración, cuando se encontraban activos, algunos incluso solo con 3 o 4 meses de evolución (Fig. 7).

Figura 7. A. Paciente de 18 meses de edad, a los 4 meses de haber salido de la unidad de quemados. B. Resección parcial de la cicatriz con zetaplastia múltiple durante la fase de maduración de la misma. C. A los 6 meses de la intervención; no utilizó prenda de lycra ni silicona
Pudimos comparar pacientes con cicatrices tratadas y no tratadas con la metodología propuesta, pues en pacientes con cicatrices extensas no todas se pudieron tratar en un mismo tiempo quirúrgico; de esta forma, las áreas tratadas se pudieron comparar con las áreas no tratadas, con una diferencia significativa en la apariencia de las cicatrices finales, tanto en color, como en altura y felixibilidad (Fig. 8).

Figura 8. A. Preoperatorio en paciente de sexo masculino de 8 años de edad. B. Imaten a los 10 días de posoperatorio. C. Lado derecho 4 meses después de la intervención. D. Lado izquierdo que no fue operado, sintomático y con cicatrices activas e hipertróficas (Imagen cortesía de la Dra. Viviana Gomez).
La sutura monofilamento,continua, disminuyó el tiempo quirúrgico y facilitó su retirada especialmente en los niños.
Del total del grupo de pacientes, 78 (23.2%) con un seguimiento posoperatorio superior a los 5 años, no presentaron recurrencia, ni tampoco el grupo de 35 pacientes (10.4%) en el que el seguimiento ha sido de 4 años.
Solo hemos encontrado 2 recidivas a los 5 años: una en un adolescente de 12 años de edad con queloide en región preesternal, y otra en una adolescente de 13 años con cicatriz hipertrófica en hombro y brazo derechos a la que se le realizó resección parcial más zetaplastia múltiple y que nunca quiso utilizar la prenda de presión ni la silicona. Contabilizamos también 3 pacientes con cicatrices perilabiales que no respondieron a la cirugía (Fig. 9).

Figura 9. Paciente con buen resultado de zetas en reborde mandibular derecho y en mentón, pero ninguna respuesta en la cicatriz en semicírculo del labio.
En 4 pacientes, la zeta debió reorientarse de acuerdo con las líneas de menor tensión; en 5 pacientes, el diseño de la zeta fue insuficiente porque no abarcó toda la extensión de la cicatriz, por lo que fue necesario completarla para mejorar el queloide (Fig. 10).
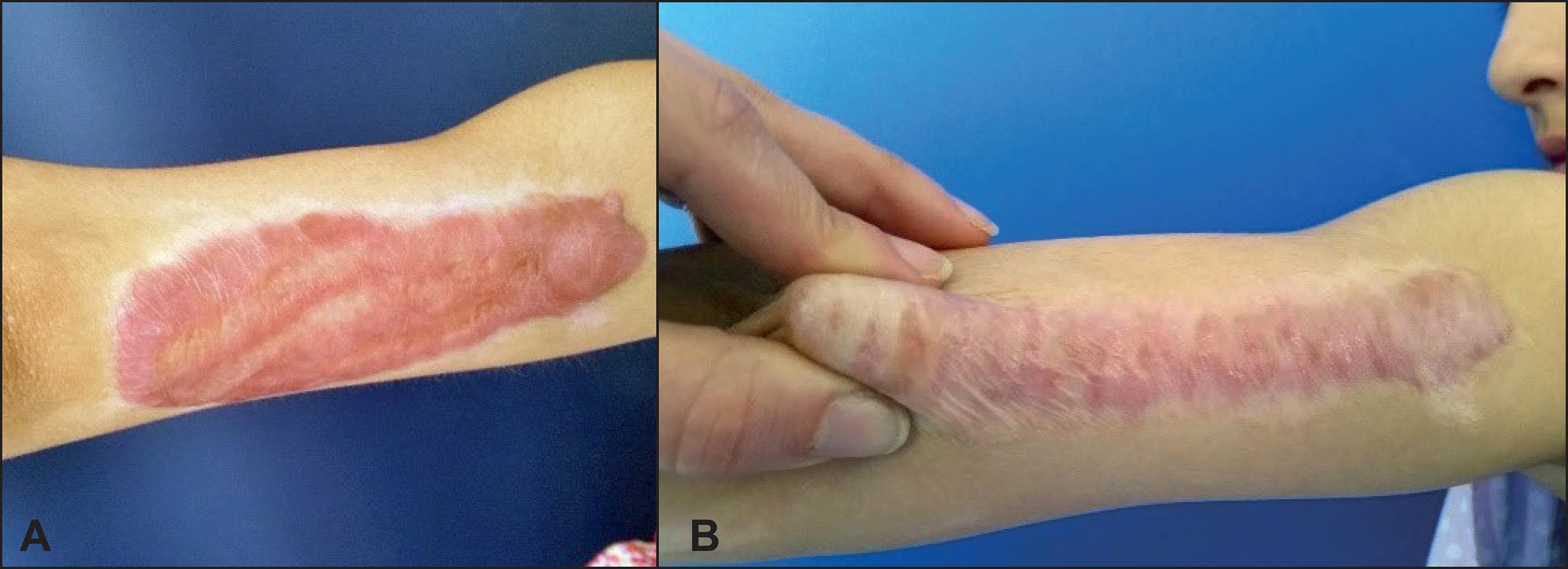
Figura 10. A. Queloide extenso antes de la resección parcial más zetaplastia múltiple. B. A los 4 meses de posoperatorio; la zetaplastia no se extendió hasta el extremo caudal de la cicatriz, como consecuencia se puede apreciar que todavía está rígida, gruesa y elevada en esa área.
Entre las complicaciones surgidas en los pacientes del grupo de estudio, 6 sufrieron necrosis parcial del ángulo de la zeta que no afectó el resultado final (Fig. 11). No contabilizamos ningún caso de infección.
Discusión
Algunos autores recomiendan que el enfoque de reducción masiva solo se realice para eliminar las regiones infectadas y para reducir el queloide o para lograr una mejoría sintomática.(11) Otros autores recomiendan que la cicatriz insatisfactoria se deje durante al menos 1 año con silicona en combinación con terapia de presión e infiltración de corticoides para permitir la maduración de la cicatriz antes de tomar una decisión sobre la cirugía(12,13). Y otros recomiendan que los pacientes con queloides en crecimiento se traten primero con gel de silicona/prendas de presión, terapia e inyección intralesional de corticoides, y si el queloide no responde en 12 meses, entonces se considere la escisión quirúrgica.(14,15)
Creemos que es posible hacer un enfoque de reducción masiva, no solo para eliminar las regiones infectadas o para reducir el queloide y lograr una mejoría sintomática; si lo hacemos con múltiples zetaplastias en la orientación correcta, las fuerzas de tensión de las cicatrices disminuyen y el resultado es mejor que si solamente lo reducimos. Las zetaplastias no solo mejoran la función cuando comprometen movilidad articular, sino que mejoran la flexibilidad, disminuyen la altura, el dolor, el prurito, etc. En nuestro grupo, 78 pacientes (23.2%) con seguimiento de 5 años no presentaron recurrencia, ni 35 (10.4%) a los 4 años; solo tuvimos 3 pacientes con alto riesgo de recurrencia porque presentaban otros factores locales asociados, como: localización esternal con reacción inmunológica producida por acné en 2 de ellos y en 1, de 13 años de edad, con la probabilidad conocida de que los adolescentes desarrollen una cicatriz hipertrófica o queloide como consecuencia de su desarrollo e influencia hormonal.
Aunque las cicatrices hipertróficas y los queloides pueden responder a múltiples tratamientos médicos después de mucho tiempo, creemos que la cirugía está indicada antes y que no se debe esperar 1 año o más hasta que otros tratamientos médicos fallen; por el contrario, defendemos que incluso durante el proceso de maduración de la cicatriz, la cirugía debe realizarse en cicatrices activas puesto que esa maduración puede prolongarse en el tiempo según se encuentre sometida a fuerzas de tensión que perpetúen la inflamación y por ende impidan ese proceso de maduración. Por ello ya no podemos hablar de meses posquemadura para definir una cicatriz como madura o activa, sino que deben ser los signos tipo eritema, rigidez, elevación, y los síntomas, como el prurito y el dolor, los que nos permitan clasificar una cicatriz como activa, hipertrófica o queloidea, y su ausencia con discromía como cicatriz madura. Como ejemplo de todo esto, en la figura 12 vemos el caso de un paciente de 15 años que había sufrido quemadura por llama 7 meses antes: en el tórax presentaba cicatrices maduras y por el contrario en el cuello donde, por la falta de tejido existe una gran fuerza de tensión, tenía un queloide que solo mejoró y maduró con la zetaplastia multiple que logró disminuir la tensión. A los 4 días de la cirugía ya se podía observar la diferencia de las áreas intervenidas y las que no lo fueron: la cicatriz transversa submentoniana persistía hipertrófica y activa. A los 4 meses de posoperatorio sólo se apreciaba ya eritema y engrosamiento en el extremo superior de la zeta izquierda en las áreas en donde no se extendieron los brazos de la misma (Fig.12).
Conclusiones
Las zetaplastias múltiples se pueden realizar tanto en las cicatrices longitudinales como en las que son más anchas y extensas; cuando se cuenta con tejido sano vecino, es posible realizar una reseción parcial del queloide o de la cicatriz hipertrófica, complementando a continuación el procedimiento con una zetaplastia multiple que evita las tensiones.
Rompemos así el paradigma de tener que esperar a que las cicatrices maduren o a que fracasen los diferentes métodos terapéuticos para tomar la decisión de la intervención quirúrgica de las mismas; lo que define la conducta a seguir es la actividad determinada por el eritema, el prurito o el dolor que producen las tensiones mecánicas a que está sometida la cicatriz por las grandes pérdidas de tejido y por la falta de elasticidad de la misma y que caracterizan los primeros momentos de aparición de lo que luego será una cicatriz hipertrófica o queloidea.
Al llevar a cabo el procedimiento, consideramos que el uso de una sutura continua con monofilamento es un aporte técnico que permite disminuir además el tiempo quirurgico y facilita la retirada de los puntos.
En el caso de enfrentar cicatrices extensas, anchas y largas, con diferentes tensiones dinámicas, que comprometían toda un área corporal, consideramos indicado el realizar varios tiempos quirúrgicos.