Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.96 no.3 Madrid mar. 2004
|
TRABAJOS ORIGINALES |
Complicaciones de la colangiopancreatografía retrógrada endoscópica.
Estudio en una unidad pequeña de CPRE
J. García-Cano Lizcano, J. A. González Martín, J. Morillas Ariño y A. Pérez Sola
Servicio de Aparato Digestivo. Hospital Virgen de la Luz. Cuenca.
RESUMEN
Antecedentes y objetivo: la colangiopancreatografía retrógrada endoscópica (CPRE) es un procedimiento consolidado para el drenaje de la vía biliar y pancreática, que, sin embargo, conlleva complicaciones. El número parece ser mayor en los centros que realizan menos de 200 CPRE anuales. No obstante, en ocasiones, la distribución de los recursos sanitarios hace preciso realizar esta técnica en centros con menor número de procedimientos. Presentamos la experiencia de las complicaciones de la CPRE en una unidad pequeña.
Material y métodos: estudio retrospectivo sobre unos datos recogidos de forma prospectiva durante seis años (1997-2002). En este periodo, dos endoscopistas, trabajando conjuntamente, han realizado 507 CPRE, lo que corresponde a una media aproximada de 84 procedimientos anuales.
Resultados: en las 507 CPRE se produjeron 55 complicaciones (10,85%) y como consecuencia de ellas, cuatro pacientes fallecieron (0,79%). Hubo 28 pancreatitis (5,5%), 8 hemorragias postesfinterotomía (1,6%), 7 perforaciones bilioduodenales (1,4%), 8 sepsis de origen biliar (1,6%) y otras 4 complicaciones varias. Las CPRE con éxito diagnóstico y terapéutico -cuando se precisó- fueron 418 (82,4%), y presentaron 46 (11%) complicaciones. Hubo 89 (17,6%) CPRE con fallo diagnóstico o terapéutico, que presentaron 9 (10,11%) complicaciones (p=0,8 entre ambos grupos). Treinta y cinco (7%) CPRE fueron exclusivamente diagnósticas, presentando 6 (17%) complicaciones. Las 187 CPRE realizadas para extraer coledocolitiasis, con 14 (7,4%) complicaciones, fueron el grupo con menor morbilidad (p=0,04).
Conclusiones: la tasa de complicaciones en nuestro centro se encuentra dentro de los rangos publicados. La extracción de coledocolitiasis fue el grupo de CPRE con menos complicaciones. Por su morbilidad, debe valorarse cuidadosamente el riesgo-beneficio de las exploraciones que se prevean exclusivamente diagnósticas.
Palabras clave: Complicaciones de la CPRE.
INTRODUCCIÓN
La colangiopancreatografía retrógrada endoscópica (CPRE) es una técnica muy eficaz para drenar la vía biliar y pancreática (1). Los métodos de obtención de imágenes con los que se cuenta en la actualidad, especialmente la colangiopancreatografía por resonancia magnética, han convertido a la CPRE en una técnica eminentemente terapéutica.
El acceso al colédoco y al Wirsung, la esfinterotomía, la extracción de coledocolitiasis y la inserción de prótesis en el conducto biliar y pancreático, son los procedimientos endoscópicos digestivos más difíciles (2).La complejidad de la técnica conlleva una morbilidad que parece ser mayor en los centros que realizan pocas exploraciones. Aunque no hay criterios unánimes aceptados, el número mínimo se ha fijado en 200 CPRE anuales (3), más de una esfinterotomía semanal (4), o, al menos, 40 esfinterotomías al año por endoscopista (5).
Sin embargo, la distribución y el acceso de los pacientes a los recursos sanitarios, pueden crear la necesidad de realizar esta técnica en hospitales en que se espere un volumen anual reducido. Presentamos nuestra experiencia en las complicaciones de la práctica de la CPRE en una unidad pequeña.
MATERIAL Y MÉTODOS
Durante un periodo de 6 años (1997-2002), dos endoscopistas (JGL y JGM), trabajando de forma conjunta, han realizado 507 CPRE, lo que significa una media aproximada de 84 procedimientos anuales. En exploraciones alternas, cada uno de ellos realizaba la intervención como endoscopista principal y el otro, como ayudante.
Se empleó sedación consciente con meperidina y diazepam o midazolam, administrada por los mismos endoscopistas. En todas las exploraciones, en general, asistió el mismo equipo de enfermería y de auxiliares de clínica. Durante la CPRE se monitorizó la frecuencia cardiaca y la saturación sanguínea y se administró a los pacientes oxígeno con cánula nasal. Las CPRE se realizaron en una sala de radiología con posibilidad de fluoroscopia. Los pacientes dieron su consentimiento para la realización de la prueba tras recibir la información médica oportuna.Se utilizaron duodenoscopios terapéuticos con un canal de trabajo de 4,2 mm. La canulación de la papila de Vater, esfinterotomía, dilatación, inserción de prótesis y otros procedimientos de la CPRE, se realizaron según técnicas descritas (6-8). Cuando la canulación no pudo conseguirse con las cánulas o esfinterotomos habituales, resultó muy útil un esfinterotomo de punta fina con guía de 0,025 pulgadas (9) que se utilizó antes de recurrir a la técnica de precorte.
Cuando no pudo canularse el conducto deseado se consideró fallo diagnóstico. El fallo terapéutico se definió como la falta de tratamiento endoscópico eficaz (en general un drenaje adecuado), cuando era preciso. No se consideraron fallo terapéutico las coledocolitiasis que no se extrajeron totalmente, sí pudo insertarse una prótesis para mantener un drenaje temporal.
El diagnóstico de odditis se realizó por medio de los datos clínicos, analíticos y colangiográficos.
Todos los pacientes a los que se realizó la CPRE estuvieron ingresados, al menos la noche de la intervención. En los días sucesivos, se comprobó si presentaban alguna complicación, que se graduaron según un consenso de 1991 (10).
Los datos relativos a la técnica y a las complicaciones se recogieron de forma prospectiva, aunque el análisis global se ha realizado de forma retrospectiva. Los cálculos estadísticos se realizaron con el programa Rsigma. Se consideró significativa una p<0,05.
RESULTADOS
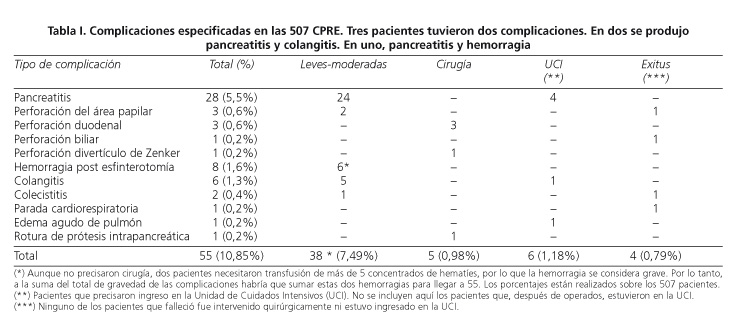
En las 507 CPRE se produjeron, en total, 55 (10,85%) complicaciones en 52 pacientes (Tabla I). Hubo 28 (5,5%) pancreatitis agudas. La mayoría leves-moderadas. Sólo cuatro precisaron ingreso en UCI. No hubo mortalidad relacionada con las pancreatitis.
Se produjeron 8 (1,6%) hemorragias postesfinterotomía. Todas precisaron esclerosis del punto sangrante y tranfusión sanguínea. En dos de ellas se transfundieron 5 o más concentrados de hematíes, por lo que se consideran graves. Ninguna precisó cirugía ni técnicas hemostásicas angiográficas.
Se produjo una perforación duodenal -lejos del área papilar- en tres pacientes (0,6%). Un caso ocurrió en el asa aferente de una gastrectomía Billroth II, otro en un bulbo duodenal estenosado y deformado por enfermedad péptica, y, el tercero, por la perforación de una prótesis biliar plástica de 15 cm de longitud, insertada en la vía biliar para tratar una estenosis benigna. Todos los pacientes fueron intervenidos y no hubo mortalidad derivada de la perforación.
En tres mujeres la perforación fue en el área papilar (0,6%). En una paciente, tras haber realizado la esfinterotomía e intentar canular de nuevo el colédoco -no se había dejado una guía previamente- se produjo una falsa vía, con inyección de contraste en el espacio retroperitoneal. En otra paciente, la perforación se produjo por una esfinterotomía amplia en una papila intradiverticular. Estas dos pacientes evolucionaron satisfactoriamente de las perforaciones con tratamiento médico. La tercera fue en una paciente anciana, con colangitis. La perforación se produjo como consecuencia de un precorte y la enferma falleció.Un enfermo con una neoplasia compleja del hílio hepático presentó una perforación del árbol biliar, muy probablemente relacionada con la dilatación, previa a la inserción de una prótesis. El paciente desarrolló un absceso abdominal. El estado general aconsejó no realizar ningún tipo de tratamiento agresivo, produciéndose el fallecimiento días después.
Por lo tanto, las perforaciones bilio-duodenales fueron, en total 7 (1,4%).
En un enfermo se produjo la perforación de un divertículo de Zenker no conocido anteriormente. El diagnóstico se realizó de forma inmediata, al observarse con el endoscopio estructuras mediastínicas, y se confirmó con la extravasación de contraste hidrosoluble desde el esófago. El paciente fue intervenido. Se recuperó, finalmente, tras un postoperatorio con múltiples complicaciones.
En seis (1,2%) pacientes se produjeron colangitis. Cinco de ellas fueron secundarias a coledocolitiasis retenidas tras la CPRE, o a prótesis biliares plásticas insertadas en tumores del hílio hepático. Todas evolucionaron satisfactoriamente con tratamiento médico en planta. La colangitis restante ocurrió en un paciente en el que después se diagnosticó una leucemia y precisó ingreso en UCI.
Dos enfermos presentaron colecistitis. Uno de ellos, una paciente con una neoplasia de la cabeza de páncreas, en la que se había insertado una prótesis biliar plástica, falleció. Las sepsis de origen biliar (colangitis y colecistitis) fueron, por lo tanto, 8 (1,6%).
Un paciente anciano, en el que se realizó la CPRE por colangitis, falleció tras presentar una parada cardiorrespiratoria al llegar a su habitación después de la prueba. Esta complicación quizás podría estar relacioanada con la medicación sedante durante el procedimiento endoscópico. Otro paciente, con cardiopatía isquémica, desarrolló horas después de la intervención endoscópica un edema agudo de pulmón cardiogénico. Se recuperó tras pasar diez días en la UCI.
Por último, se produjo la rotura intrapancreática de una prótesis de 12 cm de longitud. Se había insertado para tratar una fístula pleuro-pancreática en un paciente con pancreatitis crónica. La porción distal de la prótesis quedó en el Wirsung al intentar extraerla, tras comprobar que la fístula se había cerrado. El paciente precisó una pancreatectomía caudal después de intentos infructuosos de extracción endoscópica.
Sólo 17/55 complicaciones fueron graves (31%), que en la serie total suponen 17/507 (3,3%) complicaciones severas. La mayoría fueron, pues, leves-moderadas y curaron con tratamiento médico. El fallecimiento se produjo en 4 pacientes (0,79%).
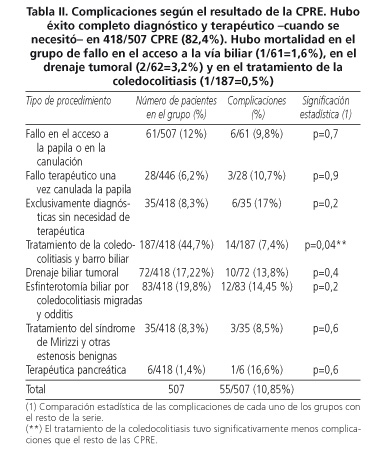
Las CPRE se distribuyeron en 8 grupos (Tabla II), según fueran exclusivamente diagnósticas, por el tipo de terapéutica efectuada, o, si se fallaron. Se observa que las 187/418 (44,7%) CPRE realizadas para extraer coledocolitiasis, fueron el grupo con menos complicaciones -14/187 (7,4%)-, y el único con una morbilidad significativamente menor (p=0,04) que el resto de la serie.
El grupo de CPRE que no precisó ninguna medida terapéutica (exclusivamente diagnósticas), fue el que tuvo más complicaciones -6/35 (17%)-. Sin embargo, esta cifra no alcanzó diferencia estadísticamente significativa con el resto de la serie.
Tampoco se encontró diferencia estadística (p=0,8) entre las 46 (11%) complicaciones de las 418/507 (82,4%) CPRE con éxito diagnóstico y terapéutico -cuando fue preciso-, y las 9 (10,11%) complicaciones de las 89/507 (17,6%) CPRE con fallo diagnóstico o terapéutico.
Se usó la técnica del precorte, de forma global, en 63 (12,4%) CPRE. No hubo diferencias en su utilización entre los diferentes grupos. Lógicamente, en las CPRE fallidas, no se consiguió el acceso a la vía biliar. Hubo 8 complicaciones (12,7%), que no alcanzan diferencia significativa con respecto a las CPRE en que no se utilizó.
DISCUSIÓN
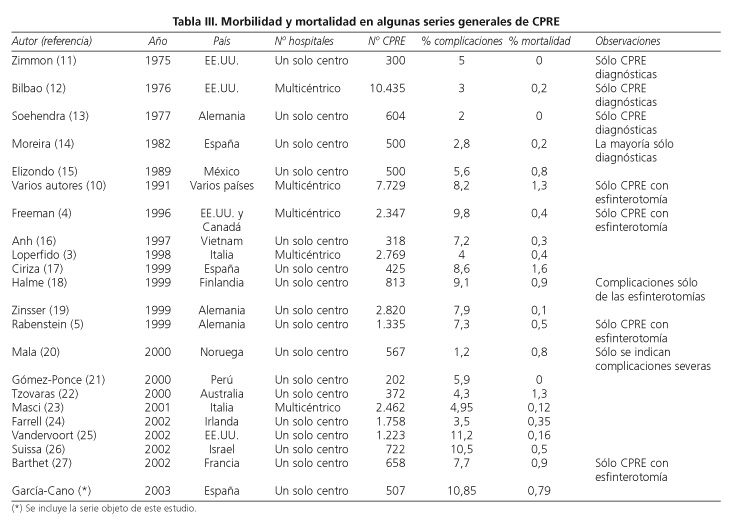
La CPRE es la técnica más difícil de la endoscopia digestiva. Las complicaciones ocurren, aproximadamente, en un 10%, y, la mortalidad, es de alrededor del 1% (2). Este es el rango en el que suelen oscilar las cifras de la gran cantidad de series que se han publicado (Tabla III). Los datos de nuestro estudio, con un 10,85% de complicaciones y una mortalidad del 0,79%, se encuentran también, en términos generales, en torno a las cifras previamente comunicadas.
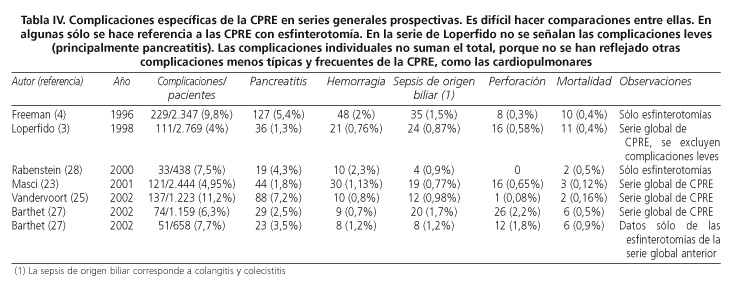
Las cuatro complicaciones típicas de la CPRE son la pancreatitis aguda, la hemorragia postesfinterotomía, la sepsis de origen biliar (colangitis y colecistitis) y la perforación, tanto del área papilar, por la esfinterotomía, como del duodeno por el endoscopio o las prótesis biliares. En nuestro estudio, hemos encontrado un 5,5% de pancreatitis, 1,6% de hemorragias, 1,4% de perforaciones bilioduodenales y un 1,6% de sepsis biliares. Estas cifras son también equiparables a las de otros estudios (Tabla IV). Existen, además, otros efectos adversos más raros y menos típicos de la CPRE. En nuestro caso, se produjo la perforación de un divertículo de Zenker, la rotura intrapancreática de una prótesis plástica, una parada cardiorrespiratoria -quizás relacionada con la sedación- y un edema agudo de pulmón, horas después de la CPRE. Hemos considerado relacionada esta complicación con la intervención endoscópica, porque está descrita la reducción del flujo sanguíneo miocárdico durante la CPRE (29).
De todos modos, quizás, el porcentaje de complicaciones reales sea mayor del que aparece en las series. La gran mayoría de los estudios definen las complicaciones de la CPRE según un consenso de 1991 (10). Según estos criterios, y, por ejemplo, con respecto a la hemorragia postesfinterotomía, comienza a considerarse complicación leve el descenso de la hemoglobina superior a 2 gramos. El sangrado endoscópico durante el procedimiento, si no hay descenso de las cifras hemáticas, no se considera como complicación. Sin embargo, la utilización de medidas hemostásicas para detener una hemorragia, puede aumentar enormemente la complejidad de la CPRE, aunque no quede reflejada como complicación.
Con respecto a la pancreatitis aguda, la definición habitual es la elevación de la amilasa, al menos tres veces, por encima del valor normal, durante más de 24 horas, junto con dolor abdominal, que requiere estancia hospitalaria. Si la CPRE se realiza en régimen ambulatorio y la serie es retrospectiva, los pacientes pueden tener ligero dolor abdominal en su domicilio, que realmente corresponda a una pancreatitis aguda leve, que queda sin diagnosticar y, por lo tanto, sin comunicar. Comenta Baillie (30), que en un estudio prospectivo realizado en su centro, por medio de una encuesta telefónica, en los 30 días siguientes a la CPRE, aumentó la tasa de complicaciones en un 50%. La pancreatitis aguda fue la complicación descubierta con más frecuencia.
Además, las series prospectivas multicéntricas, como la de Masci (23), tienen menos complicaciones que las de un sólo centro, como, por ejemplo, la de Vandervoort (25). Quizás, en las multicéntricas, puedan dejar de considerarse complicaciones leves, que, como en todas las series, son las más frecuentes.
Otro aspecto que debe tenerse en cuenta al analizar estos estudios, es, lo que podríamos llamar, la filosofía para imputarse complicaciones. Por ejemplo, en todos aquellos trabajos en que se estudian fármacos en la reducción de la pancreatitis postCPRE, la frecuencia de esta complicación, en las series control, es mayor que en los estudios habituales (31).
La CPRE es un procedimiento muy complejo, que, lógicamente, no pueden realizar todos los endoscopistas (32). Es necesaria, no sólo una larga curva de aprendizaje, sino, también, un mantenimiento de la destreza adquirida, por medio de la realización constante y habitual de exploraciones. Lo ideal sería que menos endoscopistas realizaran más CPRE (2). Sin embargo, frecuentemente, y tal como ocurre en nuestro centro, la distribución de los recursos sanitarios hace preciso que esta técnica se lleve a cabo en hospitales que no llegan a las 200 CPRE por año (33).
La dedicación continua y habitual de pocas personas, en un centro pequeño, puede conseguir unos resultados aceptables en la CPRE (34-36). En nuestra unidad, los dos médicos que realizan esta técnica asisten a todas las pruebas. En la mitad de ellas, como endoscopista principal, y, en la otra mitad, como ayudante. Este concepto, que está claramente definido en las intervenciones quirúrgicas, falta en las intervenciones endoscópicas. Pensamos que la complejidad del intervencionismo endoscópico biliopancreático es tal, que, además de contar con un personal de enfermería cualificado -que puede marcar la diferencia entre el éxito y el fracaso (37)-, sería aconsejable que hubiera habitualmente, al menos, dos médicos endoscopistas realizando las pruebas. El material adecuado y en buen uso es otro condicionante del éxito (38).
Las CPRE realizadas con éxito tuvieron complicaciones similares a las fallidas. Es fácil de entender. Los intentos infructuosos repetidos para canular la papila producen pancreatitis. Más grave aún si se utiliza el precorte de forma ineficaz. Una vez realizada la colangiografía, la imposibilidad de drenar adecuadamente una vía biliar obstruída, conlleva una colangitis. Por tanto, cuando un endoscopista se enfrenta a una CPRE, debe tener las mayores posibilidades de conseguir los resultados deseados. Para ello debe procurarse una continua mejora técnica -superando las tasas de éxito mínimas aceptadas del 80% (39)- y autocrítica (40).
Por último, el único grupo, en nuestro estudio, con una morbilidad significativamente menor fue el del tratamiento de la coledocolitiasis. Dato similar al comunicado por Freeman (4) en la extracción de litiasis coledocianas, en pacientes a los que se les realizó una colecistectomía laparoscópica. Las CPRE diagnósticas tuvieron, por tanto, más complicaciones que aquellas en que se extrajeron coledocolitiasis. Esta paradoja subraya la necesidad de evitar complicaciones en el paciente que, quizás, menos necesita la CPRE (41). Cuando se prevee que la prueba pudiera ser exclusivamente diagnóstica (42), debe valorarse muy cuidadosamente el riesgo-beneficio que pueda aportar el procedimiento endoscópico. En estas circunstancias, quizás, actualmente, la colangiopancreatografía por resonancia magnética es el método de elección al que se debería recurrir (43).
BIBLIOGRAFÍA
1. Summerfield JA. Biliary obstruction is best managed by endoscopists. Gut 1988; 29: 741-5. [ Links ]
2. Huibregtese K. Complications of endoscopic sphincterotomy and their prevention (editorial). N Engl J Med 1996; 335: 961-3. [ Links ]
3. Loperfido S, Angelini G, Benedetti G, Chilouri F, Costan F, De Berardinis F, et al. Major early complications from diagnostic and therapeutic ERCP: a prospective multicenter study. Gastrointest Endosc 1998; 48: 501-10. [ Links ]
4. Freeman ML, Nelson DB, Sherman S, Haber GB, Herman ME, Dorsher PJ, et al. Complications of endoscopic biliary sphincterotomy. N Engl J Med 1996; 335: 909-18. [ Links ]
5. Rabenstein T, Schneider HT, Nicklas M, Ruppert T, Katalinic A, Hahn EG, et al. Impact of skill and experience of the endoscopist on the outcome of endoscopic sphincterotomy techniques. Gastrointest Endosc 1999; 50: 628-36. [ Links ]
6. Jacobson IM (editor). ERCP and its applications. Phialadelphia: Lippincott-Raven, 1998. [ Links ]
7. Martin DF, Tweedle D, Haboui NY. Clinical Practice of ERCP. Londres: Churchill Livingstone, 1998. [ Links ]
8. Topazian M (guest editor). Bile duct strictures. Techniques in Gastrointestinal Endoscopy 2002; vol. 4. [ Links ]
9. García-Cano Lizcano J, González Martín JA, Morillas Ariño MJ, Pérez Sola A. The Tapertome sphincterotome reduces the need of precut to cannulate the bile duct. (in Spanish). Rev Esp Enferm Dig 2001; 93 (Supl. I): P-1. [ Links ]
10. Cotton PB, Lehman G, Vennes J, Geenen JE, Russell RC, Meyers WC, et al. Endoscopic sphincterotomy complications and their management: an attempt at consensus. Gastrointest Endosc 1991; 37: 383-93. [ Links ]
11. Zimmon DS, Falkenstein DB, Riccobono C, Aaron B. Complications of endoscopic retrograde cholangiopancreatography. Analysis of 300 consecutive cases. Gastroenterology 1975; 69: 303-9. [ Links ]
12. Bilbao MK, Dotter CT, Lee TG, Katon RM. Complications of endoscopic retrograde cholangiopancreatography (ERCP). A study of 10,000 cases. Gastroenterology 1976; 70: 314-20. [ Links ]
13. Soehendra N. Technique, difficulties and results of endoscopic retrograde cholangio-pancreatography (ERCP). Chirurg 1977; 48: 98-104. [ Links ]
14. Moreira Vicente VF, Meroño García E. Nuestra experiencia con la colangiopancreatografía retrógrada endoscópica (CPRE): 1977-1980. Rev Esp Enferm Dig 1982; 61: 202-17. [ Links ]
15. Elizondo J, Gallo S, Valdovinos MA, Paez R. Evaluación retrospectiva de 500 colangiopancreatografías endocópicas realizadas en el Instituto Nacional de la Nutrición "Salvador Zubirán". Rev Gastroenterol Mex 1989; 54: 19-26. [ Links ]
16. Anh LQ. Therapeutic endoscopy of the hepatobiliary and pancreatic system: a Vietnamese experience. JSLS 1997; 1: 345-8. [ Links ]
17. Ciriza C, Dajil S, Jiménez C, Urquiza O, Karpman G, García L, et al. Análisis de la práctica de CPRE durante cinco años en el Hospital del Bierzo. Rev Esp Enferm Dig 1999; 91: 693-7. [ Links ]
18. Halme L, Doepel M, von Numers H, Edgren J, Ahonen J. Complications of diagnostic and therapeutic ERCP. Ann Chir Gynaecol 1999; 88: 127-31. [ Links ]
19. Zinsser E, Hoffmann A, Will U, Koppe P, Bosseckert H. Success and complication rates of diagnostic and therapeutic endoscopic retrograde cholangiopancreatography -a prospective study. Z Gastroenterol 1999; 37: 707-13. [ Links ]
20. Mala T, Lunde OC, Nesbakken A, Aadland E, Stiris M. Endoscopic retrograde cholangiopancreatography -a 4-year retrospective study. Tidsskr Nor Laegeforen 2000; 120: 560-2. [ Links ]
21. Gómez Ponce RL. Complicaciones tempranas de las colangiopancreatografías retrógradas endoscópicas realizadas desde enero de 1998 a diciembre de 2000 en el Hospital Nacional Daniel Alcides Carrión de "El Callao", Perú. Rev Gastroenterol Peru 2002; 22: 33-43. [ Links ]
22. Tzovaras G, Shukla P, Kow L, Mounkley D, Wilson T, Toouli J. What are the risks of diagnostic and therapeutic endoscopic retrograde cholangiopancreatography? Aust N Z J Surg 2000; 70: 778-82. [ Links ]
23. Masci E, Toti G, Mariani A, Curioni S, Lomazzi A, Dinelli M, et al. Complications of diagnostic and therapeutic ERCP: a prospective multicenter study. Am J Gastroenterol 2001; 96: 417-23. [ Links ]
24. Farrell RJ, Mahmud N, Noonan N, Kelleher D, Keeling PW. Diagnostic and therapeutic ERCP: a large single centre's experience. Ir J Med Sci 2001; 170: 176-80. [ Links ]
25. Vandervoort J, Soetikno RM, Tham TCK, Wong RCK, Ferrari AP (Jr), Montes H, et al. Risk factors for complications after performance of ERCP.Gastrointest Endosc 2002; 56: 652-6. [ Links ]
26. Suissa A, Yassin K, Lavy A, Lachter J, Chermech I, Karavan A, et al. Outcome and early complications from ERCP: A prospective single-center study. Gastrointest Endosc 2002; 55: AB157. [ Links ]
27. Barthet M, Lesavre N, Desjeux A, Gasmi M, Berthezene P, Berdah S, et al. Complications of endoscopic sphincterotomy: results from a single tertiary referral center. Endoscopy 2002; 34: 991-7. [ Links ]
28. Rabenstein T, Schneider HT, Bulling D, Nicklas M, Katalinic A, Hahn EGP, et al. Analysis of the risk factors associated with endoscopic sphincterotomy techniques: Preliminary results of a prospective study, with emphasis on the reduced risk of acute pancreatitis with low-dose anticoagulation treatment. Endoscopy 2000; 32: 10-9. [ Links ]
29. Christensen M, Hendel HW, Rasmunssen V, Hojgaard L, Schulze S, Rosenberg J. Endoscopic Retrograde Cholangiopancreatografy causes reduced myocardial blood flow. Endoscopy 2002: 797-800. [ Links ]
30. Baillie J. Complications of ERCP, en ERCP and its applications, IM Jacobson, editor. Filadelfia: Lippincott-Raven, 1998. p. 37-54. [ Links ]
31. Andriulli A, Leandro G, Niro G, Mangia A, Festa V, Gambassi G, et al. Medical treatment can diminish pancreatic damages after ERCP: a metaanalysis. Gastrointest Endosc 2000; 51: 1-7. [ Links ]
32. Baillie J. ERCP training: for the few, not for all. Gut 1999; 45: 9-10. [ Links ]
33. Allison MC, Ramanaden DN, Fouweather MG, Knight Davis DK, Colin-Jones DG. Provision of ERCP services and training in the United Kingdom. Endoscopy 2000; 32: 693-9. [ Links ]
34. Schlup MMT, Williams SM, Barbezat GO. ERCP: a review of technical competency and workload in a small unit. Gastrointest Endosc 1997; 46: 48-52. [ Links ]
35. Yarze JC, Herlihy KJ, Chase MP, Fritz HP. ERCP experience in a community-based, private-practice setting. Am J Gastroenterol 2000; 95: 3006-7. [ Links ]
36. García-Cano Lizcano J, González Martín JA, Pérez Sola A, Morillas Ariño J. Tratamiento endoscópico de la ictericia obstructiva en un hospital de nivel II del Sistema Nacional de Salud. Gastroenterol Hepatol 2001; 24: 287-91. [ Links ]
37. Cotton PB, Williams CB. Practical Gastrointestinal Endoscopy 3rd edition. Londres: Blackwell Scientific Publications, 1990. p. 118. [ Links ]
38. Soehendra N, Binmoeller KF, Seifert H, Scheiber HW. Therapeutic Endoscopy. Color Atlas of Operative Techniques for the Gastrointestinal Tract. Thieme, Stuttgart, 1998. p. 92. [ Links ]
39. Wicks ACB, Robertson GSM, Veitch PS. Structured training and assessment in ERCP has become essential for the Calman era. Gut 1999; 45: 154-6. [ Links ]
40. Cotton PB. How many times have you done this procedure, doctor? Am J Gastroenterol 2002; 97: 522-3. [ Links ]
41. Cotton PB. ERCP is most dangerous for people who need it least. Gastrointest Endosc 2001; 54: 535-6. [ Links ]
42. Luman W, Chan ES-Y. Mathematical model for predicting biliary therapeutic endoscopic retrograde pancreatography (ERCP). Digestive and Liver Disease 2003; 35: 486-92. [ Links ]
43. Taylor AC, Little AF, Hennessy OF, Banting SW, Smith PJ, Desmond PV. Prospective assessment of magnetic resonance cholangiopancreatography for noninvasive imaging of biliary tree. Gastrointest Endosc 2002; 55: 17-22. [ Links ]











 texto en
texto en