Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.101 no.12 Madrid dic. 2009
Eventos adversos de la CPRE en el Hospital de San José de Bogotá
Adverse events of ERCP at San José Hospital of Bogotá (Colombia)
A. Peñaloza-Ramírez, C. Leal-Buitrago y A. Rodríguez-Hernández
Servicio de Gastroenterología y Endoscopia Digestiva. Hospital de San José. Fundación Universitaria de Ciencias de la Salud. Sociedad de Cirugía de Bogotá. Bogotá, Colombia
Dirección para correspondencia
RESUMEN
La colangiopancreatografía retrograda endoscópica (CPRE) se ha convertido en el procedimiento terapéutico por excelencia de la vía biliopancreática. A pesar de los avances tecnológicos continúa siendo la técnica con mayor morbimortalidad de la endoscopia digestiva. Las complicaciones de la CPRE incluyen la pancreatitis, perforación, hemorragia, colangitis y eventos cardiopulmonares que en centros de referencia ocurren hasta en un 10%, implicando una mortalidad hasta del 1%, sin incluir las fallas terapéuticas ni las reintervenciones. En los estudios prospectivos se ha demostrado un porcentaje mayor de morbilidad que en los retrospectivos, aunque en general, en los estudios publicados, se reconoce un porcentaje menor de complicaciones al que realmente ocurre.
Se realizó un estudio descriptivo prospectivo desde el 1 de abril de 2006 hasta el 30 de abril de 2007 en los pacientes del Hospital de San José a quienes se les practicó CPRE con un seguimiento durante un mes. Se incluyeron 381 pacientes, se excluyeron 9 (2,3%), de los restantes 372 pacientes estudiados el 79,6% fueron exitosos, el 8,3% reintervenidos, el 7,6% presentaron complicaciones (pancreatitis, perforación, hemorragia, colangitis, dolor, intolerancia a la sedación y eventos cardiopulmonares) y el 4,3% fueron fallidas. La mortalidad atribuida al procedimiento fue del 0,8%.
Se determinaron las complicaciones debidas a la CPRE en un centro de enseñanza sugiriendo el establecimiento de centros de excelencia en busca de una mayor efectividad del procedimiento.
Palabras clave: CPRE. Complicaciones. Mortalidad.
ABSTRACT
Endoscopic retrograde cholangiopancreatography (ERCP) has become the preferred treatment method for hepatobiliary and pancreatic disease. Despite technological progress this technique continues to account for the greatest morbidity and mortality caused by digestive endoscopic procedures. ERCP carries a risk of pancreatitis, perforation, hemorrhage, cholangitis and cardiopulmonary events occurring in upto 10% of patients in referral centers, implying a mortality of up to 1%, not including therapeutic failures or the need for re-intervention. A greater mortality rate has been demonstrated in prospective studies rather than in retrospective studies, but overall, the number of complications described in the literature is much lower than the number of complications that actually occur.
A descriptive prospective study was conducted at San José Hospital from April 1, 2006 to April 30, 2007 in patients who underwent an ERCP and had a 1-month follow-up. A total of 381 patients were included; 9 (2.3%) were excluded, and of the remaining 372 there was an overall success in 79.6% of cases, 8.3% had a second intervention, 7.6% developed complications (pancreatitis, perforation, hemorrhage, cholangitis, pain, intolerance to sedatives, and cardiopulmonary events), and 4.3% were failed ERCP studies. The mortality rate of the ERCP procedure was 0.8%.
ERCP-related complications were determined at a teaching center, and this suggests the need to implement centers of excellence in order to improve the efficacy of the procedure.
Key words: ERCP. Complications. Mortality.
Introducción
Las técnicas endoscópicas se han convertido en el patrón de oro para el diagnóstico y tratamiento de la enfermedad biliopancreática. El uso actual de la CPRE es principalmente terapéutico y sólo en algunas especiales circunstancias se realiza con fines diagnósticos (1-5). La CPRE es la técnica más compleja de la endoscopia digestiva. Esta complejidad implica una morbilidad hasta del 10% y una mortalidad hasta del 1% (6-9).
Se define complicación a un evento adverso o no deseado que puede tener o no una causa precipitante y la cual no implica error o negligencia médica. Se considera complicación temprana post-CPRE a cualquier evento adverso relacionado con la misma que ocurra durante los 30 días posteriores a su realización. Estas pueden ser generales por la endoscopia o específicas del procedimiento (6,7). En 1991 se realizó una reunión de consenso donde clasificaron las complicaciones post-CPRE en 3 categorías: leve, aquella que requiera hasta 3 días de hospitalización; moderada, la que requiera 4 a 10 días de hospitalización; y severa, la que requiera más de 10 días de hospitalización, intervención radiológica, quirúrgica o que lleve a la muerte. La mortalidad atribuible al procedimiento se define como aquella que ocurre dentro de los 30 días posteriores a su realización o como resultado de una complicación.
Las complicaciones de la CPRE son la pancreatitis aguda, la hemorragia post-esfinterotomía, la sepsis de origen biliar (colangitis y colecistitis), la perforación y los efectos secundarios a la sedación (arritmias e hipoxemia) (6-8). Recientemente se han considerado como eventos adversos el dolor post-CPRE, que se presenta hasta 24 horas después del procedimiento, habiéndose descartado pancreatitis o perforación; y el no resolver la indicación, pues a pesar de no tener morbilidad directa para el paciente, implica la necesidad de procedimientos diagnósticos o terapéuticos adicionales, con la consiguiente morbimortalidad para el paciente, además del aumento de costos para el sistema de salud (6).
Se asume que las diferentes series reportan un porcentaje menor de complicaciones de las realmente ocurridas (6,7,9,10). En un estudio prospectivo, realizado por medio de una encuesta telefónica en los 30 días siguientes a la CPRE, se aumentó la tasa de complicaciones reportadas hasta en un 50% (7).
El propósito del presente estudio fue describir el éxito y complicaciones debidas a la CPRE y los posibles factores asociados con el desarrollo de las complicaciones en un centro académico de referencia.
Métodos
Se realizó un estudio descriptivo prospectivo en los pacientes del Hospital de San José de Bogotá a quienes se les hizo una CPRE durante el periodo de tiempo comprendido entre el 1 de abril del 2006 y el 30 de abril del 2007. Se incluyeron todos los pacientes a quienes se les indicó el procedimiento según la guía del servicio y que firmaron el consentimiento informado. Se excluyeron los pacientes a quienes les realizó la CPRE un gastroenterólogo diferente a los dos profesores del Servicio y aquellos pacientes en quienes no fue posible realizar un seguimiento mínimo de 30 días. Los dos profesores que realizaron los procedimientos realizan un promedio anual de 180 CPRE cada uno. A pesar de ser un hospital docente, durante el tiempo del estudio, no realizaron procedimientos médicos en formación. La información inicial y el seguimiento de los pacientes fue realizado por los investigadores de manera personal o telefónica 4 y 24 horas después de la CPRE y el día 30. Se realizaron las llamadas necesarias hasta lograr la información requerida. Cuando se identificó alguna anormalidad, se procedió a revisar directamente la historia clínica del paciente para confirmar lo ocurrido. Además se incluyeron todas las reintervenciones realizadas en nuestro Servicio. Se usó monitoria no invasiva. Los procedimientos se realizaron bajo sedación consciente con midazolam titulado hasta 5 mg iv y N-butil bromuro de hioscina, como antiespasmódico, titulado hasta 40 mg iv. Ambos medicamentos fueron suministrados por una enfermera jefe entrenada para tal fin. La canalización se realizó con el esfinterotomo de arco y no se usaron guías hidrofílicas para facilitar la misma. No se cuantificaron los intentos de canalización realizados en cada paciente. Por tratarse de un hospital de referencia, la complejidad de los procedimientos fue variada y no se analizó como variable en el estudio.
Se definió CPRE exitosa cuando se resolvió la indicación sin complicaciones; CPRE diagnóstica aquella en la cual se opacificó, con medio de contraste, la vía biliar o pancreática según la indicación, sin ninguna intervención terapéutica; y CPRE no exitosa cuando se presentaron complicaciones, reintervenciones o no se resolvió la indicación. Las complicaciones de la CPRE se reportaron según el consenso de 1991 (6). Se definió pancreatitis como la presencia de dolor abdominal en las 24 horas siguientes a la CPRE con una elevación mínima de amilasa 3 veces el valor normal. Perforación, cuando el paciente presentó dolor abdominal asociado a retroneumoperitoneo en una radiografía de abdomen. Colangitis cuando se presentó fiebre mayor de 38 oC en las 24 horas siguientes a la CPRE. Hemorragia, cuando se tuvo que suspender el procedimiento por su aparición, se realizó inyección endoscópica para su control o se presentó anemización con necesidad de transfusión del paciente. Dolor post-CPRE, cuando el paciente presentó dolor abdominal en las 24 horas siguientes a la CPRE descartándose pancreatitis y perforación. Se definió intolerancia a la sedación, cuando el paciente obligó a la suspensión del procedimiento, por no tolerar desde su inicio más de cinco minutos. Complicaciones cardiopulmonares cuando se presentó desaturación que obligó a suspender el procedimiento, angina o arritmias. Reintervención cuando el paciente requirió un nuevo procedimiento para resolver la indicación inicial y CPRE fallida cuando no se logró opacificar con medio de contraste, la vía indicada o no se resolvió la indicación. La mortalidad asociada al procedimiento se definió cuando esta ocurrió como consecuencia de una complicación. Cuando existió duda con respecto a la causa de muerte se discutió en una reunión interna con los profesores y residentes en especialización del servicio definiendo la mortalidad como directamente relacionada, posiblemente relacionada o no relacionada con la CPRE.
El análisis de las variables cuantitativas se realizó a través de medias y desviaciones estándar, las variables cualitativas fueron descritas por medio de proporciones. Se realizó un análisis bivariado por medio de la prueba Chi-cuadrado para explorar posibles asociaciones entre las variables independientes y cada una de las complicaciones.
El comité de ética avaló este estudio por cuanto no se realizaron intervenciones diferentes a las ya establecidas y sólo se tomó la información, de manera confidencial, del procedimiento y del seguimiento hecho a los pacientes.
Resultados
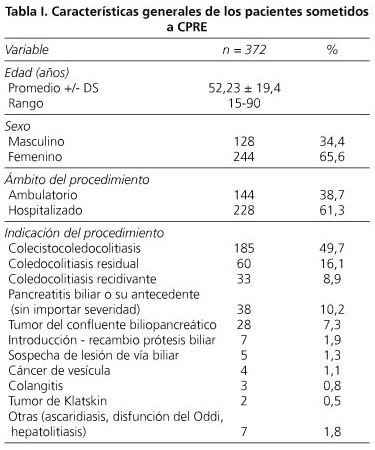
Se analizaron un total de 381 pacientes de los cuales 9 (2,4%) se excluyeron al no lograr el seguimiento mínimo de un mes (n = 8), desconociendo su desenlace o por realizarlo un gastroenterólogo adscrito al servicio (n = 1), sin complicación. De los pacientes restantes (n = 372) el 63,2% de los casos fueron intervenidos por un docente y el 36,8% por el otro docente. Las características generales de los pacientes y las indicaciones de los procedimientos se presentan en la tabla I.
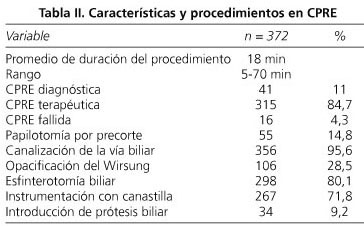
A ningún paciente se le realizó CPRE con indicación de canalizar la vía pancreática. El 8,6% de los pacientes tenían papilotomía por precorte, esfinterotomía o esfinteroplastia previas. Ningún paciente tenía antecedente de gastrectomía con reconstrucción en BII o Y de Roux. El procedimiento fue exitoso en el 79,6% de los pacientes. Los hallazgos de la CPRE e intervenciones se presentan en la tabla II.
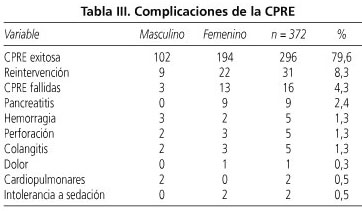
La mayoría de las complicaciones 22 pacientes (76%) se diagnosticaron en el primer control 4 horas después del procedimiento, otros 5 (17%) a las 24 horas y sólo 2 a las 48 horas (7%). Un total de 29 pacientes (7,8%) presentaron alguna complicación. Los detalles de las complicaciones del procedimiento se muestran en la tabla III.
La pancreatitis post-CPRE se presentó en 9 pacientes (2,4%). En 8 casos el inicio de los síntomas ocurrió en las primeras 4 horas con dolor que obligó a la realización de amilasa y radiografía de abdomen. Ningún paciente falleció por esta causa. Fue leve en 3 pacientes, moderada en 5 y severa en uno por necesidad de cirugía.
La hemorragia ocurrió en 5 pacientes (1,3%). Un caso ambulatorio se diagnosticó a las 48 horas requiriendo solamente soporte transfusional. Los otros 4 se diagnosticaron en las primeras 24 horas post-CPRE y se manejaron con inyección endoscópica, de estos pacientes uno recibió plasma antes del procedimiento por estar anticoagulado y falleció a causa de esta complicación.
La perforación se presentó en 5 pacientes (1,3%). En ninguno de ellos se realizó papilotomía por precorte, dos tenían esfinterotomía previa, las cuales fueron ampliadas, tres tenían vía biliar normal y en todos se canalizó la vía biliar. Ninguno tenía la papila intra- o peridiverticular. Un paciente falleció por esta complicación. Ninguna perforación se identificó intraprocedimiento ni fue hecha por el duodenoscopio en algún lugar diferente a la papila mayor.
La colangitis ocurrió en 5 pacientes (1,3%). En 4 se logró la canalización y derivación de la vía biliar, en uno no. Fueron leves dos casos, moderados dos y severo uno por mortalidad secundaria. Debe anotarse que ninguno de ellos tenía tumor del confluente biliopancreático ni tampoco falleció; razón por la cual se analizaron de forma independiente a los pacientes que con tumor y colangitis fallecieron.
El dolor post-CPRE se presentó en un paciente (0,3%) en quien se descartó perforación o pancreatitis. No se le realizo precorte ni hubo opacificación del Wirsung, la vía biliar estaba dilatada y requirió 4 días de hospitalización.
Las complicaciones cardiopulmonares se presentaron en dos casos (0,5%). Uno desarrolló fibrilación auricular aguda y requirió 4 días para su manejo. Otro desarrolló edema pulmonar.
En dos pacientes el procedimiento no se pudo realizar por intolerancia a la sedación. Uno de ellos fue reintervenido sin complicaciones bajo anestesia general. El otro paciente fue llevado a cirugía sin complicaciones. En esta serie no se presentaron otras complicaciones como la impactación de la canastilla, reacciones alérgicas o depresión respiratoria por la sedación.
Se realizaron en total 31 reintervenciones (8,3%), de las cuales 17 (4,5%) ocurrieron en los primeros 30 días y las otras 14 posteriores al día 30. El tiempo transcurrido entre el primer procedimiento y el segundo en promedio fue de 63 días (1-368). En tres pacientes se presentaron complicaciones: uno fibrilación auricular, otro colangitis quien además requirió una derivación percutánea, y otro presentó hemorragia que obligó a suspender el procedimiento. En 6 casos no se canalizó la vía biliar y 4 fueron sólo procedimientos diagnósticos.
Las CPRE fallidas fueron 16 (4,3%) a pesar que en 10 se realizó papilotomía por precorte. Seis pacientes requirieron reintervención y dos presentaron complicaciones: uno con pancreatitis severa al requerir 14 días de hospitalización y otro presentó colangitis. En este paciente no se pudo canalizar la vía biliar y presentó muerte asociada al procedimiento.
Durante el seguimiento 29 pacientes fallecieron (7,8%), de estos 11 tenían neoplasias del árbol biliopancreático, 2 tumor de Klatskin, 3 con cáncer de vesícula, 12 con coledocolitiasis y 1 pancreatitis. El análisis de cada caso fue subclasificado en muerte no relacionada 22 pacientes (infarto agudo de miocardio, tromboembolismo pulmonar y enfermedad cerebrovascular), posiblemente relacionada (4 pacientes) y directamente relacionada o atribuida al procedimiento (3 pacientes). Según lo anterior la mortalidad atribuida al procedimiento en nuestra serie fue del 0,8%, aunque, si en aras de discusión, incluyéramos los pacientes que presentaban colangitis previa a la CPRE, que esta pudo agravar, nuestra mortalidad ascendería al 1,6% (Tabla IV).
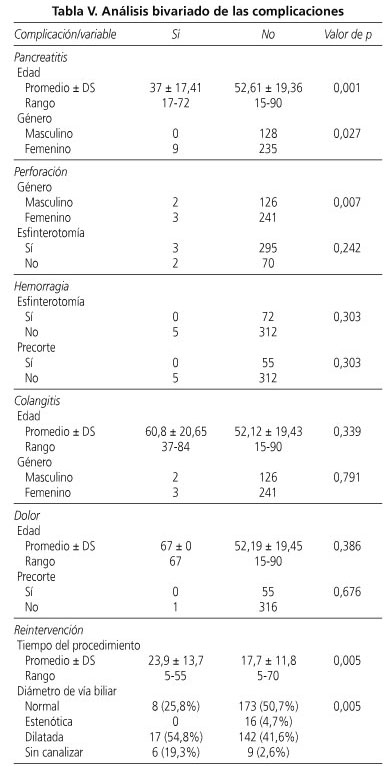
En el análisis estadístico bivariado se encontró diferencia significativa en las variables edad y género para la pancreatitis, género para perforación y para las reintervenciones el diámetro de la vía biliar y el tiempo del procedimiento. No se encontró ninguna variable estadísticamente significativa para la hemorragia, colangitis ni el dolor post-CPRE (Tabla V).
Discusión
Como lo reportan las diferentes series prospectivas la CPRE tiene un significativo riesgo de complicaciones (6,7,10-24). Se logró un seguimiento mínimo de un mes en el 97% de nuestros pacientes. El presente estudio evaluó las diferentes complicaciones de la CPRE adicionando indicadores de calidad como el tiempo de duración del procedimiento, las CPRE fallidas y las reintervenciones. Con respecto al tiempo de los procedimientos no se encontró en la literatura un reporte específico analizando este factor, sin embargo, se considera importante pues en esta serie los procedimientos prolongados (30 o más minutos) fueron 46 (12%) de los cuales dos fallecieron por complicaciones (colangitis y perforación). Christensen y cols. (7) de manera indirecta reportan el uso de dosis altas de antiespasmódicos, quizás por tiempos prolongados del procedimiento, como factor de riesgo para complicaciones cardiopulmonares.
En el presente estudio la edad fue el único factor presente en los casos de complicaciones cardiopulmonares para los mayores de 70 años y en las mujeres jóvenes para la pancreatitis. Lo anterior es consistente con lo reportado por otras series (8,11). Otros autores no encontraron diferencias significativas con el uso de la CPRE en pacientes en edad geriátrica (25).
Los procedimientos diagnósticos realizados fueron bajos (11%) en comparación de otras series (7,11,18), de estos pacientes hubo necesidad de reintervenir el 9% y ocurrieron complicaciones (colangitis y pancreatitis) en el 4,8%. Este dato, a pesar de ser menor al 17% reportado por García-Cano Lizcano (26), nos obliga a reflexionar sobre el uso diagnostico de la CPRE, aún más, cuando en nuestra serie hubo necesidad de reintervenir un grupo significativo de pacientes. El bajo porcentaje de procedimientos diagnósticos se atribuye al uso de una guía en la institución mediante la cual se indica la CPRE en un contexto clínico adecuado cuando el paciente tiene dos o más de los siguientes criterios: fosfatasa alcalina elevada, hiperbilirrubinemia directa, vía biliar dilatada o pancreatitis de posible origen biliar. Por lo anterior la intención terapéutica de los procedimientos es alta como lo sugiere la tendencia mundial (5).
El precorte se requirió en 55 pacientes (14,8%) con un éxito al usarlo del 85%. De estos pacientes ninguno se perforó pero tres de ellos presentaron pancreatitis (5,4%), sin embargo, en el análisis estadístico no tuvo significancia estadística (p = 0,11). Este porcentaje de complicaciones debida al precorte es similar al presentado por otros autores quienes reportan complicaciones del 4,2% con un éxito del 75% al usarlo (11,17). Del 80% de los pacientes a los que se les realizó esfinterotomía biliar, el 13% presentaron complicaciones, más alto que lo reportado en otros estudios (11,17,18) sin encontrar en esta serie factores que expliquen este hallazgo.
La opacificación no intencional del Wirsung se presentó en el 28,5% de los pacientes, de los cuales el 12% requirieron reintervención, 11% presentaron complicaciones, una de ellas mortal y el 77% evolucionó sin complicaciones. Debe resaltarse el hecho que sólo ocurrió un caso de pancreatitis leve en estos pacientes. No se usaron prótesis pancreáticas buscando prevenir la aparición de esta pancreatitis por considerar que esta medida no está completamente aceptada como factor protector para su aparición y sí aumenta los costos del procedimiento. La serie de Loperfido (11) muestra un porcentaje menor de opacificación del Wirsung pero no reporta las complicaciones secundarias a la pancreatografía.
En el reporte de las complicaciones se utilizó la clasificación internacional de severidad dirigida por Cotton. En el presente estudio el 2,4% de los pacientes presentaron pancreatitis post-CPRE. La mayoría fueron consideradas leve-moderadas y sólo en un paciente fue severa. El precorte, la esfinterotomía biliar, vía biliar normal, disfunción del Oddi y ser mujer joven se han relacionado con el desarrollo de esta complicación (6,7,10,11, 13,19,21,23). En esta serie sólo la edad menor de 37 años y el género femenino se convirtieron en factor de riesgo para su aparición.
La sepsis biliar post-CPRE es reportada con una frecuencia hasta del 3%. En nuestro estudio fue del 1,3% y sólo en un caso no fue derivada la vía biliar. Si incluyéramos a los pacientes con tumores del confluente biliopancreatico, tendríamos un total de 2,6% para la colangitis. Los factores de riesgo identificados incluyen el no drenaje, obstrucción maligna y el uso del precorte (7,22-24). La administración de antibiótico profiláctico para evitar la complicación es controvertida (21,22). En este estudio no usamos de rutina la administración de antibiótico profiláctico pre-procedimiento y sólo lo usamos en aquellos pacientes con sospecha clínica de colangitis.
La hemorragia ocurrió en 5 pacientes (1,3%) reflejando un porcentaje muy parecido al reportado por otros autores (7,10,11). El sangrado sólo se diagnosticó en un paciente de manera tardía, los otros cuatro de manera temprana y con intervención endoscópica, hecho atribuible a la definición de la variable hemorragia. El uso del precorte, la esfinterotomía, los divertículos duodenales, la anticoagulación previa y la administración de plasma han sido implicados como factores de riesgo para este evento (7,9,15,21,22). En este estudio no se encontró ninguno de estos factores, sólo el sangrado intraprocedimiento se convirtió en un factor común sin alcanzar significancia estadística.
La perforación ocurrió en el 1,3% de los pacientes lo cual es muy similar a lo reportado en otros estudios (7,17,20-22). Los divertículos, el precorte y la inexperiencia se han identificado como factores de riesgo (7,12,15,17,20). En esta serie ninguna perforación se diagnosticó tardíamente, sin embargo un paciente murió por esta causa. En ningún caso se realizó precorte pero sí se realizó introducción de prótesis biliar, factores descritos por diferentes autores para su aparición (11,16,17, 20,21).
En las diferentes series no hay un análisis de las complicaciones presentadas diferenciando los pacientes hospitalizados de los ambulatorios (16). En este estudio el 38,7% fueron ambulatorios y el 61,3% hospitalizados. Los casos de pancreatitis, perforación y colangitis se presentaron más en los pacientes ambulatorios sin hallar factores que expliquen este hallazgo. Los eventos cardiopulmonares ocurrieron sólo en los pacientes hospitalizados lo cual podría explicarse por las comorbilidades asociadas que obligan al manejo intrahospitalario.
En nuestro estudio la mortalidad fue del 7,8% ya que de los 29 pacientes que fallecieron en los siguientes 30 días después de la CPRE 16 tenían patología maligna terminal y sólo 13 enfermedad benigna.
La efectividad en CPRE está definida por un alto grado de éxito con una baja frecuencia de complicaciones (22). En la mayoría de estudios se consideraba la CPRE exitosa si se lograba la canalización de la vía indicada sin embargo la tendencia actual es hacia el reporte de todos los eventos adversos de un procedimiento. En este estudio el porcentaje de canalización de la vía biliar fue del 95,6% mucho mayor que el esperado para centros de entrenamiento (80%) (22). En el 14,8% de los pacientes se usó precorte, porcentaje similar al aceptado para centros de referencia (10 al 15%) (22).
La incidencia de reintervención por cálculo residual a la CPRE fue del 8,3% mucho menor que el 15% aceptado para un centro general (22,24). Al parecer, el uso de balones para dilatación de la papila de Vater podría disminuir el porcentaje de cálculo residual (27,28). Debe anotarse aquí que no hay en la literatura una aproximación teórica a la coledocolitiasis residual post-CPRE como la usada post-colecistectomía, que además tenga en cuenta el tiempo que transcurre entra la CPRE y la realización de la colecistectomía. El porcentaje de procedimientos fallidos fue del 4,3%, mucho menor que el 10% propuesto para los centros que realicen CPRE estándar (15,22). Sin embargo aunque el éxito de esta serie fue del 79% consideramos que en realidad sea menor por cuanto varias reintervenciones se pudieron realizar extrainstitucionalmente y fuera del tiempo estimado para seguimiento.
En conclusión se confirma que las complicaciones post-CPRE están relacionadas con la intención terapéutica de este procedimiento. Además resalta la importancia de una comunicación expedita entre el médico que realiza el procedimiento y el paciente para detectar de manera temprana la mayor cantidad de eventos adversos secundarios al procedimiento. La creación de centros de excelencia mejoraría la efectividad del procedimiento.
Agradecimientos
Dr. Raúl Piña Téllez, Profesor Asistente de Gastroenterología y Endoscopia Digestiva; Dr. Jesús Díaz Realpe, Residente de Gastroenterología y Endoscopia Digestiva; Dr. José Chaves Chamorro, Residente de Gastroenterología y Endoscopia Digestiva; Dr. Juan Lara Ustariz, Residente de Cirugía Gastrointestinal y Endoscopia Digestiva (PUJ); Lic. Miryam Millán, Enfermera Profesional del Servicio de Gastroenterología y Endoscopia Digestiva del Hospital de San José de Bogotá.
![]() Dirección para correspondencia:
Dirección para correspondencia:
A. Peñaloza-Ramírez.
Calle 118 No. 12-25 (apto 302). Bogotá, Colombia.
e-mails: apenaloza@fucsalud.edu.co;
carlosleal73@gmail.com
Recibido: 02-02-09.
Aceptado: 07-07-09.
Bibliografía
1. McCune W, Shorb P, Moscovitz H. Endoscopic cannulation of the ampulla of Vater: a preliminary report. Ann Surg 1968; 167: 752-6. [ Links ]
2. Soehendra N, Reynders-Frederix V. Palliative gallengang-drainage. Deutsch Med Wochenschr 1979; 104: 206-9. [ Links ]
3. Peñaloza-Rosas A. Cincuentenario de una escuela de Gastroenterología. Medicina (Academia Nacional de Medicina de Colombia) 2002; 24: 124-31. [ Links ]
4. Peñaloza-Ramírez A, Rodríguez-Rubiano C, Mozo-Ortiz J, Aponte-Ordoñez P. Manejo endoscópico de fístulas pancreáticas. Reporte de dos casos. Rev Colomb Cir 2007; 22: 27-32. [ Links ]
5. Prat F, Amouyal G, Amouyal P, Pelletier G, Fritsch J, Choury AD, et al. Prospective controlled study of endoscopic ultrasonography and endoscopic retrograde cholangiography in patients with suspected common-bile duct lithiasis. Lancet 1996; 347: 75-9. [ Links ]
6. Freeman M. Adverse events and success of ERCP. Gastrointest Endosc 2002; 56(Supl. 6): 273-82. [ Links ]
7. Christensen M, Matzen P, Schulze S, Rosenberg J. Complications of ERCP: a prospective study. Gastrointest Endosc 2004; 60: 721-31. [ Links ]
8. Fisher L, Fisher A, Thomson A. Cardiopulmonary complications of ERCP in older patients. Gastrointest Endosc 2006; 63: 948-55. [ Links ]
9. Baillie J. Complications of ERCP. En: Jacobson I. ERCP and its applications. 1st ed. Philadelphia-New York: Lippincot-Raven Publishers; 1998. p. 37-54. [ Links ]
10. Masci E, Toti G, Mariani A, Curioni S, Lomazzi A, Dinelli M, et al. Complications of diagnostic and therapeutic ERCP: a prospective multicenter study. Am J Gastroenterol 2001; 96: 417-23. [ Links ]
11. Loperfido S, Angelini G, Benedetti G, Chilou F, Coston F, De Berardinis F, et al. Major early complications from diagnostic and therapeutic ERCP: a prospective multicenter study. Gastrointest Endosc 1998; 48: 1-10. [ Links ]
12. Aronson N, Flamm C, Bohn R, Mark D, Speroff T. Evidence-based assessment: patient, procedure or operator factors associated with ERCP complications. Gastrointest Endosc 2002; 56(6 Supl.): 294-302. [ Links ]
13. Vandervoort J, Soetikno R, Tham T, Wong R, Ferrari A, Montes H, et al. Risk factors for complications after performance of ERCP. Gastrointest Endosc 2002; 56: 652-6. [ Links ]
14. Nelson D, Freeman M. Major hemorrhage from endoscopic sphincterotomy: risk factor analysis. J Clin Gastroenterol 1994; 19: 283-7. [ Links ]
15. Schutz S, Abbott R. Grading ERCPs by degree of difficulty: a new concept to produce more meaningful outcome data. Gastrointest Endosc 2000; 51: 535-9. [ Links ]
16. Mahnke D, Chen Y, Antillon M, Brown W, Mattison R, Shah R. A prospective study of complications of endoscopic retrograde colangiopancreatography and endoscopic ultrasound in an ambulatory endoscopic center. Clinical Gastroenterol and Hepatol 2006; 4: 924-30. [ Links ]
17. Tang S, Haber G, Kortan P, Zanati S, Cirocco M, Ennis M, et al. Precut papillotomy versus persistence in difficult biliary cannulation: a prospective randomized trial. Endoscopy 2005; 37: 58-65. [ Links ]
18. Trap R, Adamsen S, Hart-Hansen O, Henriksen M. Several and fatal complications after diagnostic and therapeutic ERCP: a prospective series of claims to insurance covering public hospitals. Endoscopy 1999; 31: 125-30. [ Links ]
19. Barhet M, Lesavre N, Desjeux A, Gasmi M, Berthezene P, Berdah S. Complications of endoscopic sphincterotomy: results from a single tertiary referral center. Endoscopy 2002; 34: 991-7. [ Links ]
20. Kayhan B, Akdogan M, Sahin B. ERCP subsequent to retroperitoneal perforation caused by endoscopic sphincterotomy. Gastrointest Endosc 2004; 60: 833-5. [ Links ]
21. Rochester J, Jaffe D. Minimizing complications in endoscopic retrograde cholangiopancreatography and sphincterotomy. Gastrointest Endosc Clin N Am 2007; 17: 105-27. [ Links ]
22. Baron T, Petersen B, Mergener K, Chak A, Cohen J, Deal S, et al. Quality indicators for endoscopic retrograde cholangiopancreatography. Gastrointest Endosc 2006; 63(4 Supl.): 29-34. [ Links ]
23. Baley A, Bourke M, Williams S, Walsh P, Murray M, Lee E, et al. A prospective randomized trial of cannulation technique in ERCP: effects on technical success and post-ERCP pancreatitis. Endoscopy 2008; 40: 296-301. [ Links ]
24. Freeman M. Adverse outcomes of endoscopic retrograde cholangiopancreatography: avoidance and management. Gastrointest Endosc Clin N Am 2003; 13: 775-98. [ Links ]
25. García-Cano J, González-Martín J, Morillas-Ariño J, Pérez- García J, Redondo-Cerezo E, Jimeno-Ayllon C, et al. Resultados del drenaje de la vía biliar por CPRE en pacientes en edad geriátrica. Rev Esp Enferm Dig 2007; 99: 453-6. [ Links ]
26. García-Cano Lizcano J, González-Martín J, Morillas-Ariño J, Pérez-Sola A. Complicaciones de la colangiopancreatografia retrograda endoscópica: estudio en una unidad pequeña de CPRE. Rev Esp Enferm Dig 2004; 96: 163-73. [ Links ]
27. Espinel J, Pinedo E, Olcoz JL. Balón hidrostático de gran diámetro en coledocolitiasis. Rev Esp Enferm Dig 2007; 99: 33-8. [ Links ]
28. Espinel J, Pinedo E. Dilatación de la papila de Vater con balón de gran diámetro para la extracción de coledocolitiasis. Rev Esp Enferm Dig 2008; 100: 632-6. [ Links ]











 texto en
texto en