Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Cirugía Oral y Maxilofacial
versión On-line ISSN 2173-9161versión impresa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.34 no.4 Madrid oct./dic. 2012
https://dx.doi.org/10.1016/j.maxilo.2012.02.002
Osteosíntesis intraoral asistida por endoscopia en las fracturas del proceso condilar de la mandíbula: revisión de 53 casos*
Endoscopically assisted intraoral osteosynthesis in mandibular condylar process fractures: a review of 53 cases
Carlos Cristobal Goizueta-Adame, Daniel Pastor-Zuazaga, Elena Agüero-de Dios y Cristina Sebastián-López
Servicio de Cirugía Oral y Maxilofacial, Hospital Universitari Sant Joan D´Alacant, Alicante, España
El presente trabajo ha sido presentado en versiones más reducidas como comunicación oral en el congreso de la societat catalano-balear, Barcelona 2008 (Dra. Agüero); en el congreso nacional de la especialidad, Bilbao 2009 (Dra. Agüero), en el congreso de la sociedad europea de cirugía maxilofacial Brujas 2010 (Dr. Goizueta), y las complicaciones de la serie se presentaron en el último congreso nacional, Valladolid 2011 (Dr. Pastor).
Dirección para correspondencia
RESUMEN
Objetivos: La reducción anatómica con fijación rígida de la fractura extracapsular del cóndilo de la mandíbula es esencial para asegurar la correcta función articular. El abordaje intraoral ha demostrado ser una vía segura y de escasa morbilidad. Los autores revisan una serie de 53 pacientes con fracturas extracapsulares de cóndilo mandibular tratados mediante reducción abierta y fijación interna rígida a través de un acceso exclusivamente intraoral asistido por endoscopia.
Material y métodos: El objetivo de la cirugía fue la reducción anatómica y la fijación interna mediante osteosíntesis rígida a través de una incisión intraoral. Se realizó una revisión de los casos intervenidos entre 2007 y 2011.
Resultados: Treinta y cinco fracturas subcondíleas y 20 fracturas de cuello de cóndilo fueron intervenidas por este método. Un 55% de las fracturas presentaron una o más fracturas asociadas. A partir del control postoperatorio con ortopantomografía, se constató la corrección o mejoría del alineamiento de los fragmentos en 51 fracturas (92%). En 37 pacientes (69,8%) se evitó la fijación intermaxilar. En estos pacientes se recuperó la apertura oral a las 5 semanas y media de la cirugía. En el resto, el plazo fue de casi 9 semanas de media tras la retirada del bloqueo. Cinco pacientes presentaron alteraciones oclusales, mientras que una paciente presentó limitación de apertura oral.
Conclusiones: La reducción abierta con fijación interna rígida de las fracturas extracapsulares de cóndilo mandibular mediante abordaje intraoral asistido por endoscopia es un tratamiento eficaz, seguro y reproducible.
Palabras clave: Fractura de cóndilo de mandíbula. Osteosíntesis intraoral por endoscopia. Reducción anatómica de fractura de cóndilo.
ABSTRACT
Objectives: The anatomic reduction with rigid fixation of an extracapsular mandibular condyle fracture is essential to ensure that the joint functions correctly. The intraoral approach has been shown to be safe and with a low morbidity. The authors review a series of 53 patients with extracapsular mandibular condyle fractures treated using open reduction and rigid internal fixation by an exclusively endoscopically assisted intraoral access.
Material and methods: The purpose of the surgery was the anatomical reduction and internal fixation by means of rigid osteosynthesis via an intraoral incision. A review is presented of the cases where this procedure was used between 2007 and 2011.
Results: Thirty five sub-condyle fractures and 20 condylar neck fractures repairs were made using this method. Over half of the fractures (55%) had one or more associated fractures. The correction or improved alignment of the fragments were observed in 51 (92%) using orthopantomography. Inter-maxillary fixation was avoided in 37 (69.8%) of the patients. In these patients the oral aperture recovered at five and a half weeks form the surgery. In the rest, the period was almost 9 weeks after the removal of the block. Five patients had occlusal changes, while one patient had an oral aperture limitation.
Conclusions: Open reduction with rigid internal fixation of extracapsular mandibular condyle fractures using an endoscopically assisted intraoral approach is an effective, safe, and reproducible treatment.
Key words: Mandibular condyle fracture. Endoscopically assisted intraoral osteosynthesis. Condyle fracture anatomical reduction.
Introducción
El tratamiento de las fracturas de mandíbula persigue la reducción anatómica y la fijación de fragmentos para conseguir la restitución de la oclusión, de la funcionalidad articular y del contorno facial. Estos principios se aplican a las distintas regiones de la mandíbula con excepción del área articular, localización para la cual no existe consenso sobre cuál es el método de elección. El tratamiento clásico basada en la reducción cerrada obtiene resultados satisfactorios en un alto porcentaje de pacientes1, a expensas de una fijación intermaxilar (FIM) con inmovilización ciega de los fragmentos y una rehabilitación funcional y oclusal prolongadas. Aquel tratamiento que acorta o evita esta fijación es mejor tolerado; la función masticatoria, la reintegración social y la incorporación a la actividad laboral se producen antes; y en general se reducen los costes asignables al sistema sanitario, a pesar de que, en un principio, pueden incrementarse el tiempo y la agresión quirúrgicos.
Para la reducción abierta anatómica y fijación interna rígida (ORIF, de las siglas en inglés) de las fracturas del cóndilo mandibular existen clásicamente varias vías de acceso: retromandibular, preauricular, y transparotídea2-4. Todas estas vías son útiles, pero no están exentas de riesgos: lesión del VII par craneal, fístula salival, cicatrices visibles e inestéticas, etc. Con el fin de evitar estos abordajes y sus posibles complicaciones peri- y postoperatorias se describió el abordaje intraoral asistido por endoscopia (AIAE)5. Una incisión sobre la rama de la mandíbula, como si de una osteotomía rutinaria se tratara, parece la vía más natural para acceder a esta región de la mandíbula. El problema fundamental es lo estrecho y profundo del campo, aunque la experiencia quirúrgica de los últimos 15 años6-8 y las innovaciones técnicas de la industria facilitan el trabajo en quirófano. El endoscopio de 4mm ofrece una visión detallada del alineamiento de los fragmentos y los sistemas de contra-ángulo, cada vez de menor perfil, permiten ubicar osteosíntesis a nivel subcapital. La combinación de visión directa y visión en 2 dimensiones durante el acto quirúrgico, así como el manejo del sistema de contra-ángulo, requieren un adiestramiento previo para el cirujano, que no siempre es fácil de adquirir.
El presente trabajo describe con detalle el método quirúrgico, así como de los resultados clínicos de una serie 53 pacientes tratados de fractura extracapsular de cóndilo mandibular mediante ORIF con AIAE.
Material y métodos
Se revisaron los archivos clínicos y de imagen de los pacientes con fractura del proceso condilar de la mandíbula intervenidos en nuestro servicio desde Abril de 2007 hasta Julio de 2011. Cincuenta y tres de 65 pacientes (81,65%) con fractura condílea (45 varones y 8 mujeres; edad media: 31 años (rango: 15-78 años)) fueron intervenidos mediante ORIF con AIAE. Dos de estos 53 pacientes presentaron fracturas condíleas bilaterales, por lo que el número de fracturas intervenidas mediante esta técnica ascendió a 55. Los 12 pacientes restantes sufrieron fractura de la cabeza del cóndilo, que fue tratada mediante fijación intermaxilar (FIM) con o sin osteosíntesis por vía preauricular o que no precisaron actuación (observación). Todos los casos recogidos en la presente serie presentaban síntomas y/o signos al ingreso: dolor, impotencia funcional, disoclusión, asimetría, acortamiento de rama, retrusión mandibular o fracturas asociadas, que justificaron el tratamiento quirúrgico. Cuatro pacientes eran extranjeros no residentes. Cuatro pacientes eran internos de centros de reclusión.
Valoración preoperatoria
Para el estudio preoperatorio se realizaron ortopantomografía y teleradiografía AP de cráneo al ingreso. Cuando existieron dudas sobre el trazo, el desplazamiento o las fracturas asociadas, se realizó TC facial con reconstrucción 3D, aunque este no se hizo de forma rutinaria. Según el estudio de imagen prequirúrgico las fracturas fueron clasificadas atendiendo a:
• Grado de desplazamiento:
1. Desplazas (D:) borde posterior en ángulo <10o, superposición de los fragmentos menor de 2mm.
2. Severamente desplazadas (SD): borde posterior en ángulo >10o, superposición de los fragmentos mayor de 2mm.
3. Luxadas (LX): cabeza de cóndilo fuera de fosa glenoidea.
• Altura del trazo de fractura:
1. Subcondíleas (SC): trazo de fractura por debajo de la escotadura.
2. De cuello (DC): trazo de fractura a nivel o por encima de la escotadura.
Todos los pacientes fueron informados de forma individual por medio de un consentimiento informado de las opciones terapéuticas según las pruebas de imagen: osteosíntesis extraoral (OE) o AIAE para las fracturas LX o SD; AIAE o FIM para las fracturas D. Todos los pacientes recogidos en esta serie fueron sometidos a AIAE.
Seguimiento
Se revisó restrospectivamente el seguimiento clínico postoperatorio (semanas 1, 4, 8, 12, 24) registrado en la historia clínica del paciente, recogiendo las siguientes variables: alteraciones de la motilidad, alteraciones de la sensibilidad facial, chequeo de la oclusión, limitación de la máxima apertura oral (MAO), latero-desviación durante la apertura oral, y dolor. Cuando el paciente consiguió una apertura de 36mm o superior se consideró restituida la apertura oral, por lo que la variable registrada fue el plazo de tiempo posquirúrgico en que se tardó en conseguir dicha apertura oral.
Se revisaron las ortopantomografías (OPG) de control a las 24 horas y a los 3 meses de la cirugía, para evaluar el grado de reducción, la pérdida de osteosíntesis o los cambios sufridos por remodelamiento. Se consideró el alineamiento como: 1) corregido (C), continuidad de líneas de cortical ósea sin escalones; 2) mejorado (M), continuidad de líneas de cortical ósea con algún escalón; 3) igual (I), sin cambios respecto a la OPG pre-quirúrgica; y 4) peor (P), empeoramiento de la posición del cóndilo respecto a la OPG previa.
Los objetivos de la cirugía fueron, en orden decreciente: conseguir una reducción anatómica de los fragmentos, conseguir una fijación interna de los fragmentos con osteosíntesis y evitar la FIM.
Instrumental quirúrgico específico
Para la exposición, visualización y reducción de la fractura se empleó una óptica de 4mm (Karl Storz® Endoscopes, KARL STORZ® GmbH & Co. KG, Tuttlingen) con una vaína de retracción de lifting endoscópico, una serie de periostotomos largos de extremo curvo y un separador de Langenbeck invertido.
Para la osteosíntesis se utilizó un sistema de perforación-destornillador de contra ángulo (Synthes® GmbH, Solothurn, Switzerland) que presenta una pestaña móvil, muy útil en la fijación de la primera placa. Como placas de osteosíntesis se usaron miniplacas de 2mm de 4 o 2 agujeros, con o sin puente y tornillos de 6mm. No se utilizó ningún fijador de placas específico. También se empleó en 2 ocasiones las nuevas placas Lambda (Synthes® GmbH, Solothurn, Switzerland), diseñadas específicamente para la osteosíntesis de este tipo de fracturas.
Técnica quirúrgica
Todas las cirugías fueron realizadas por el cirujano principal y uno o 2 ayudantes. Bajo anestesia general e intubación naso-traqueal se realizó reducción abierta y osteosíntesis de todas las fracturas asociadas, de encontrarse presentes, dejando para el final el abordaje endoscópico para el tratamiento de la fractura condílea. Se utilizaron tornillos de bloqueo ipsilaterales para el control de la oclusión con alambre.
La técnica quirúrgica comienza con una incisión a nivel de la mucosa oral sobre la rama mandibular, a nivel de la línea oblicua y, mediante disección subperióstica, se separan los tejidos blandos de la cara externa de la rama hasta exponer el ángulo mandibular en dirección caudal, el trazo de fractura y el fragmento proximal en dirección craneal, exponiendo y recorriendo con periostotomo curvo el borde posterior de la rama mandibular. Se introduce el separador invertido, que retirará el músculo masetero y creará un espacio de trabajo. Se introduce el endoscopio y se recorre todo el trazo de la fractura evidenciando posibles fragmentos libres, trazos secundarios y superposición de fragmentos, que podrán tener una localización lateral o medial con respecto a la rama mandibular. Con ayuda de los periostotomos y mediante tracción manual del cuerpo de la mandíbula, se reducen los fragmentos hasta conseguir una correcta alineación anatómica, que debe ser visualizada en el monitor. En este momento se tensa el alambre de la FIM hasta conseguir una oclusión correcta y estable. En este paso, las fracturas favorables permanecerán estables, las desfavorables deberán ser mantenidas con ayuda de un periostotomo curvo. En los casos de edentulismo, la reducción es mantenida a mano alzada. Se introduce el contra-ángulo perforador y se practica un primer agujero craneal al trazo y lo más próximo posible al borde posterior (con el fin de colocar una miniplaca en la línea de fuerza posterior del cóndilo) (Figura 1). Se introduce ahora la primera mini placa de 4 agujeros con puente junto al primer tornillo, haciendo ambos cuerpo con el destornillador con ayuda de la pestaña, y se atornilla. Se retira la pestaña, se aprieta el tornillo y se reubica la placa en posición definitiva. El resto de los tornillos resultan mucho más sencillos de colocar. Si hay hueso remanente por delante de esta placa se coloca otra divergente de 2 agujeros, reforzando la línea de fuerza anterior del cóndilo. En 2 ocasiones se han fijado primero los 2 tornillos del fragmento craneal antes de la reducción, con el fin de manipular el cóndilo luxado de forma más eficiente (Figura 2). Si la osteosíntesis lo permite se retira la FIM, se chequean oclusión y función y se cierra la incisión de la forma habitual. Se instaura tratamiento antibiótico y antinflamatorio como en cualquier fractura facial. Dependiendo del caso, el paciente es dado de alta a las 24-48 horas con un primer control de imagen.
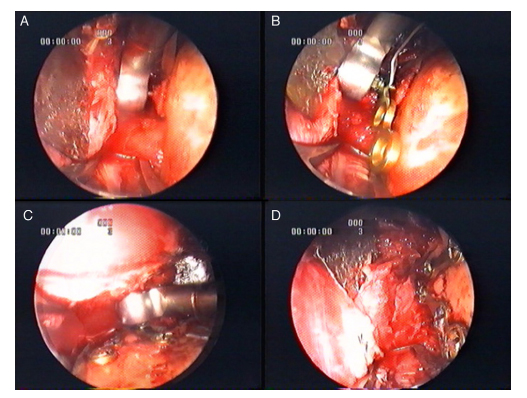
Figura 1. Captura de imágenes que muestran la secuencia de osteosíntesis en monitor:
A) Perforación en el fragmento craneal una vez reducida la fractura.
B) Colocación de placa y primer tornillo, formando cuerpo unidos por la pestaña del sistema.
C) Ubicación del último tornillo.
D) Las 2 placas colocadas en sentido divergente según las líneas de fuerza del cóndilo.
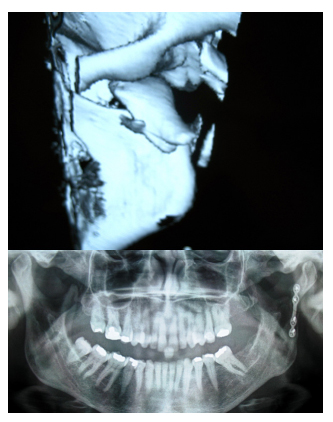
Figura 2. Fractura de cuello luxada y conminuta. Imagen 3D en donde se aprecia
el severo desplazamiento, luxación de la cabeza y el cuello y conminución del foco.
En este caso se colocaron primero los 2 tornillos del fragmento craneal para poder
manipular este fragmento. OPG de control a los 6 meses, en la cual se observa una
ligera hipercorrección del cuello del cóndilo. La fractura se sujetó con una sola placa
y se mantuvo una FIM elástica de 18 días. La paciente presentaba una
apertura oral normal sin laterodesviación.
Resultados
Las fracturas condíleas se clasificaron en: 1) fractura de cuello, en 20; y 2) fractura subcondílea, en 35 casos. Treinta pacientes (55%) presentaron una fractura de mandíbula asociada: 1) parasínfisis contralateral: 25; 2) ángulo mandibular ipsilateral: 3) cóndilo ipsilateral 3: 2. Seis pacientes tuvieron una fractura múltiple de mandíbula (3 o más trazos). Cuatro pacientes presentaron fracturas bicondíleas (2 pacientes presentaron fractura intracapsular contralateral no abordada). Un paciente tuvo una fractura panfacial con afectación de los 3 tercios faciales que requirió acceso coronal, orbito-malar e intraoral. Dos pacientes estaban completamente desdentados. La etiología de las fracturas incluidas en esta serie fue: 1) agresión, en el 44%; 2) accidente de tráfico, en el 23%; y 3) accidente casual o deportivo, en el 33%. En el estudio preoperatorio se clasificaron las fracturas como D en 25 casos (45,4%), SD en 23 casos (41,8%) y LX en 7 casos (12,7%) (Tabla 1).
El tiempo medio quirúrgico global fue de 184,5 minutos (85-465). Obviando la fractura panfacial, el tiempo medio fue 171,8 minutos (85-240). Se realizó osteosíntesis en 53 fracturas: se colocó una sola placa de 4 agujeros en 13 fracturas; una placa de 2 agujeros en 2 fracturas; en 2 ocasiones, una placa Lambda; en el resto (36 fracturas) se colocaron 2 placas de 4 y 2 agujeros. En 2 casos, se retiró la osteosíntesis durante la cirugía por la inestabilidad de la reducción. Se instauró FIM elástica en 13 pacientes y rígida en 2: en 7 de ellos, la osteosíntesis fue con una sola placa y en 2 no se realizó osteosíntesis. Se produjeron 3 episodios de sangrado del músculo masetero que obligaron a hacer hemostasia con pinza bipolar. En los 3 casos, el trazo involucraba el cuello del cóndilo.
En la OPG de control postoperatorio (24 horas), se consideró que el alineamiento estaba corregido en 43 fracturas (78,1%), mejorado en 8 (14,5%), igual en 2 (3,6%) y peor en 2 (3,6%). Se consideró que el resultado radiológico era exitoso en el 92% de los casos. De las 8 fracturas con control de imagen M, se reintervino una fractura de cuello luxada; en la nueva OPG de control mejoró el alineamiento, pero mantuvo la clasificación M. De las 2 fracturas con control de imagen I, un paciente fue reintervenido y en la nueva OPG de control se consideró C. El otro paciente rehusó la reintervención por considerarla innecesaria. De las 2 fracturas con control de imagen P, una fue reintervenida y en la nueva OPG se consideró C. El otro paciente llevó un curso clínico favorable sin necesidad de reintervención. En el control radiológico a los 3 meses (N=44), se consideró que 40 fracturas (90,9%) tenían un control de imagen C, 3 fracturas M y 1 fractura I.
En 16 pacientes se mantuvo la FIM (15 en primera cirugía y una en reintervención), con una duración media de 18,2 días (7-35). En este grupo de pacientes el tiempo medio en conseguir 36mm de máxima apertuta oral (MAO) fue de 8,8 semanas (1-20) desde que se retiró la FIM. Tres pacientes de este grupo presentaron alteraciones oclusales: 1) un paciente con fractura bicondílea reintervenida por pérdida prematura de osteosíntesis presentó una ligera mordida abierta anterior; 2) 2 pacientes presentaron un ligero acortamiento de dimensión vertical ipsilateral, con laterodesviación de 2mm y falta de contactos contralaterales. En ambos casos la osteosíntesis había sido retirada durante la cirugía.
En los restantes 37 pacientes, el tiempo medio en conseguir 36mm de MAO fue de 5,5 semanas (0-12). Dos de estos pacientes presentaron alteraciones oclusales: 1) un paciente con fractura LX reintervenida por superposición de fragmentos presentó falta de contactos contralateral y una ligera laterodesviación en apertura en el seguimiento a 6 meses; 2) un paciente con fractura LX, que en la OPG de control posquirúrgico no mostró cambios, desestimó una segunda cirugía, y en el seguimiento se constató una falta de contactos contralateral y una ligera laterodesviación en apertura que no preocuparon al paciente.
Los pacientes fueron dados de alta entre los 6 meses y el año de control posquirúrgico. No se observaron cambios en el seguimiento clínico, salvo en una paciente que está pendiente de la retirada del material de osteosíntesis por vía preauricular (Figura 1, Figura 2, Figura 3, Figura 4).
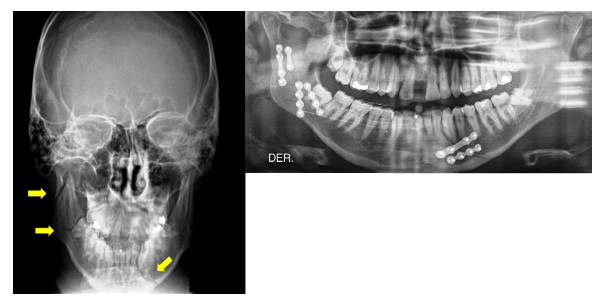
Figura 3. Fractura triple de mandíbula; incluso en estos casos es posible evitar la
FIM consiguiendo adecuada reducción y osteosíntesis de todos los trazos.
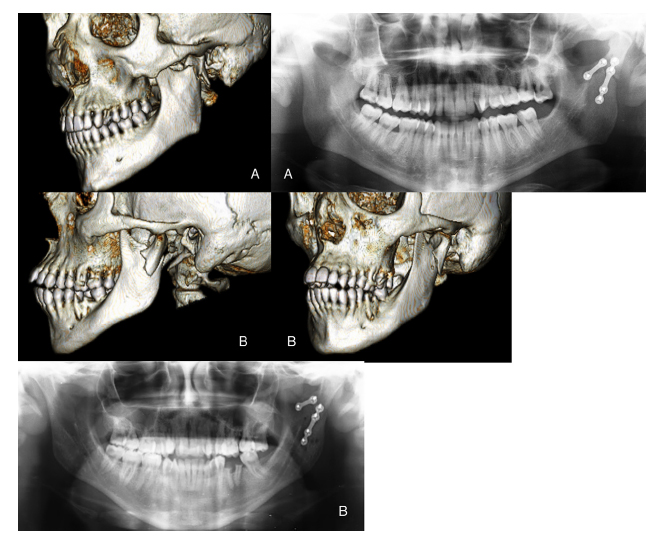
Figura 4. A) Fractura de cuello con luxación de la cabeza a medial pero con el trazo de la fractura hacia afuera.
OPG de control donde se observa el trazo corregido y el correcto alineamiento con las placas divergentes,
intentando reforzar las líneas de resistencia. B) Fractura subcondílea severamente desplazada, con superposición
de fragmentos y contactos prematuros ipsilaterales. En la OPG de control se observa la fractura corregida.
Complicaciones/Reintervenciones (tabla 2)
Diez pacientes presentaron al menos una complicación intra- o postoperatoria con una tasa global del 18,8%. Tres pacientes (5,6%) presentaron una paresia temporal de la rama orbito-frontal del VII par craneal. No se observaron alteraciones de la sensibilidad facial directamente relacionadas con la fractura de cóndilo. En 2 casos se observó un tornillo en el foco de fractura. También en 2 casos, la osteosíntesis del fragmento condilar se realizó con un solo tornillo. Dos pacientes requirieron tratamiento miorrelajante durante el seguimiento por presentar dolor en relación con la musculatura masticatoria. Cinco pacientes precisaron la realización de un tallado selectivo para acomodar su oclusión.
Se reintervino a 4 pacientes (7,5%), tras el control radiológico postoperatorio:
1) Una paciente con fractura de rama-cóndilo con múltiples trazos, en la que se observó una fractura de cóndilo desplazada del lado contralateral que no había sido diagnosticada previamente. La paciente fue reintervenida para reducción y osteosíntesis en ese lado. En una nueva OPG de control se observó la pérdida de osteosíntesis de la primera fractura y el desplazamiento del fragmento, por lo que se retiró el material de osteosíntesis y se realizó FIM durante 3 semanas. En sucesivas OPG de control se observó un alineamiento adecuado, aunque la paciente requirió la realización de un tallado selectivo por presentar una discreta mordida abierta anterior.
2) Un paciente con fractura SC con un grado de desplazamiento SD presentó un empeoramiento de la posición del cóndilo. Se reintervino por la misma vía practicada en el primer procedimiento, consiguiendo una adecuada reducción anatómica y una fijación con 2 miniplacas sin FIM, constatada en la OPG de control postoperatoria.
3) Un paciente con fractura DC con luxación medial de la cabeza del cóndilo formando ángulo de 90˚ con la rama, presentó un mal alineamiento de los fragmentos con acortamiento de la rama mandibular. Se reintervino por la misma vía practicada en el primer procedimiento, consiguiéndose una adecuada altura de rama y simetría pero con rotación del fragmento condilar. El paciente presentó una ausencia de contactos contralateral y una ligera laterodesviación con la apertura oral.
4) Una paciente con fractura SC bilateral, con uno de los lados lx, presentó una persistencia de la luxación en el control postoperatorio. Se reintervino por la misma vía practicada en el primer procedimiento, objetivándose una reducción, osteosíntesis y alineamiento adecuados en la nueva OPG de control postoperatorio. La paciente presentó una evolución tórpida, debido a una infección posquirúrgica que se resolvió con tratamiento antibiótico prolongado. Seis meses después de la cirugía mantenía una MAO de 29mm. En las imágenes de TC se observó la interposición de una placa de osteosíntesis entre el cóndilo y la cara externa de la fosa glenoidea, que limitaba el movimiento. En el momento de la redacción de este manuscrito, la paciente está programada para la retirada del material de osteosíntesis por vía preauricular (Figura 5).
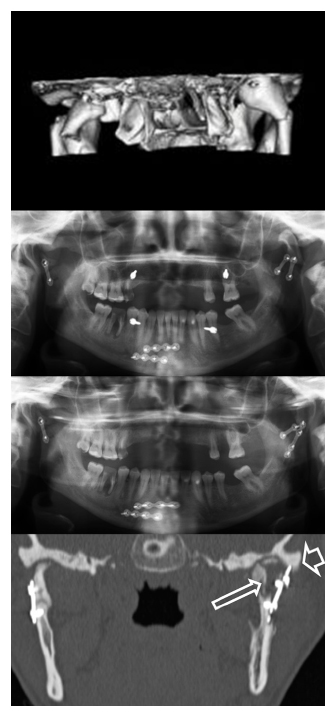
Figura 5. Fractura bicondílea y parasinfisaria. Se observa en la imagen 3D
la luxación completa a medial del cuello y la cabeza del cóndilo izquierdo.
Tras la primera cirugía, la OPG de control mostró la cabeza del cóndilo fuera
de la fosa glenoidea. En la segunda cirugía se consiguió una adecuada reducción
y alineamiento, objetivada en una nueva OPG. La TC (corte coronal) demuestra
la afectación de la medular de la cabeza del cóndilo (flecha larga), a consecuencia
de una infección posquirúrgica y el material de osteosíntesis impactado en el borde
externo de la fosa glenoidea (flecha corta). En el momento de la redacción
de este manuscrito, la paciente estaba pendiente de la retirada de la placa.
Discusión
Los trabajos clásicos de Mac Lennan9 o los de Blevins & Gores10 apoyan el uso de FIM para todas las fracturas de cóndilo, con independencia del nivel del trazo o del grado de desplazamiento de los fragmentos. Para estos autores es llamativa la ausencia de complicaciones relevantes. Autores más recientes mantienen posiciones parecidas, aunque no tan categóricas. Smets et al.11 revisaron 60 pacientes con 71 fracturas condíleas tratados de modo conservador mediante FIM durante 21 días observaron un 8% de resultados insatisfactorios en la serie. En sus resultados el 17% abría menos de 39mm la boca y 3 de ellos menos de 30mm. Los autores concluyeron que las fracturas subsidiarias de abordaje abierto y fijación interna rígida deben ser seleccionadas, reservándose esta cirugía exclusivamente para los casos de severo desplazamiento y/o luxación y para aquellos casos con un acortamiento de la rama mandibular de 8mm o superior.
Marker et al.12 revisaron 348 pacientes con fractura condílea unilateral tratados mediante FIM. Observaron una baja tasa de complicaciones (2-13% según el parámetro evaluado), con una duración media de la FIM de 36 días, aunque el 19,6% de los pacientes tuvo que estar otros 30 días con elásticos. Al año, el 10% de los pacientes presentaron una MAO reducida, que los autores no precisan.
Estos trabajos aportan resultados con seguimiento de un año, válido para fracturas de otras zonas de la mandíbula, pero corto para fracturas de cóndilo, no alineadas y sin osteosíntesis.
Los estudios a más largo plazo no ofrecen resultados tan optimistas. Rutges et al.13 reevaluaron 28 pacientes 3 años después del tratamiento conservador con FIM. Observaron unos resultados favorables, acordes con los criterios de consenso de 1999 descritos por Bos et al.14 en solo un 46% de los casos.
Eulert et al.15 revisaron 1.812 pacientes tratados mediante tratamiento conservador con FIM y ORIF con miniplacas. En el grupo de tratamiento conservador, a los 3 años de seguimiento, un 28,6% de los pacientes presentaba maloclusión, y a los 10 años el 64%. Observaron que existían diferencias estadísticamente significativas a favor de ORIF en términos de resultados funcionales y, por tanto, recomiendan el uso de ORIF en pacientes con fracturas condíleas altas o fracturas luxadas.
Ellis et al.16 observaron un porcentaje de maloclusion tras el tratamiento conservador con FIM significativamente superior que el observado para la ORIF, junto con un mayor acortamiento de la rama mandibular del lado afecto, pero también un 17,2% de paresia facial y un 7,5% de cicatrices hipertróficas en el grupo de ORIF. En el 2009, Ellis17 publicó una serie de 332 fracturas en la que propuso un sencillo test de oclusión para valorar qué fracturas necesitaban ser abiertas de forma intraoperatoria y cuáles no, con el fin de utilizar la osteosíntesis solo en los casos con severo desplazamiento o acortamiento de la rama mandibular.
Para evitar las posibles secuelas de la ORIF con abordaje extraoral y, en concordancia con los avances de otras especialidades, se describió el acceso intraoral. Lee et al5, en 1998, publicaron la primera serie de 22 fracturas tratadas mediante ORIF con acceso intraoral, un portal transcutáneo para la osteosíntesis y la ayuda de un endoscopio de 4mm de diámetro y 30o de angulación del visor, refiriendo excelentes resultados: 43mm de apertura y 7,9mm de traslación contralateral a las 8 semanas de la cirugía. A partir de aquí otros autores como Lauer & Schmelzeisen18 o Chen et al.19 publicaron sus experiencias con esta técnica. En el año 2000, Lee et al.20 publicaron resultados aún mejores en una serie de 40 fracturas tratadas mediante ORIF con abordaje intraoral asistido por endoscopia, reduciendo los tiempos quirúrgicos y las complicaciones. Posiblemente, la mejor muestra de la curva de aprendizaje referida en la literatura sea la aportada por la series de Schön et al.21,22 desde el año 2002. En la primera serie21, los autores realizan una comparativa de 2 métodos asistidos por endoscopia (submandibular y transoral), utilizando un portal transbucal, aunque ya emplean el contraángulo en 4 pacientes. Los autores abogan por el uso de la vía submandibular para las fracturas más desplazadas, luxadas o con mayor conminución. En la segunda serie22, publicada en 2005, estos autores revisaron 62 casos resueltos de forma excelente con un acceso exclusivamente intraoral y realizando la osteosíntesis con contraángulo. Los autores concluyen que esta es la vía de elección para las fracturas, tanto de cuello como subcondíleas, aún en el caso de encontrarse severamente desplazadas y luxadas.
La introducción de una técnica nueva, con visión en 2 dimensiones y un espacio reducido para la manipulación, conlleva una curva de aprendizaje más o menos prolongada para el cirujano. La evaluación postoperatoria es también parte de esa curva de aprendizaje. Existen algunos elementos limitantes del presente estudio. En la presente serie, al realizar una revisión retrospectiva de los archivos clínicos, se ha constatado un patrón variable entre los cirujanos que evaluaban el seguimiento. Las fracturas de cóndilo no fueron revisadas como patología de la articulación temporomandibular sino como fracturas de mandíbula. Esta revisión recoge los signos negativos (maloclusión, laterodesviación, limitación de la apertura oral) como típicas secuelas de las fracturas de mandíbula, pero no aporta medidas exactas de la apertura y lateralidad propias del seguimiento en la cirugía de la articulación temporomandibular. Se midió el tiempo de recuperación de la traslación del cóndilo, considerando esta como signo inequívoco de la recuperación funcional de la articulación. Se evaluaron las fracturas mediante durante un periodo de 3-6 meses, pero no se hizo un exhaustivo seguimiento radiológico de todos los pacientes durante todo el primer año posterior a la intervención.
En la presente serie se intervinieron mediante ORIF con AIAE algunas fracturas que, en base a la literatura previa y a la propia experiencia clínica, hubieran podido ser tratadas de forma conservadora mediante reducción cerrada con una FIM de 2 semanas sin secuelas. En el otro extremo del espectro, se intervinieron también mediante esta técnica las fracturas de cóndilo luxadas de difícil reparación sin acceso a cielo abierto. La mayoría de los autores se refiere a fracturas de al menos 10o de desviación para tener una actitud intervencionista. Sin embargo, cabe preguntarse: ¿por qué se debe bloquear un paciente con una fractura de cóndilo con leve desplazamiento o superposición si no se hace con una de sínfisis, o de cualquier otra zona de la mandíbula? Hace décadas, antes del uso de placas de osteosíntesis, prácticamente todas las fracturas de mandíbula tenían un único tratamiento, la reducción cerrada con FIM con o sin alambre de osteosíntesis. Con la introducción de las placas de titanio se abandonó la FIM en una fractura de cuerpo o parasínfisis mandibular. Al incorporar la ayuda de un sistema óptico se ha conseguido abandonar la reducción cerrada con FIM para el tratamiento de la fractura extracapsular de cóndilo mandibular en numerosos pacientes. Incluso, en algunas fracturas subcondíleas, no es necesaria la visión endoscópica, como ya han reseñado otros autores23, aunque no encontramos ninguna razón de peso para evitar su uso.
En el presente trabajo solo una paciente mantenía una apertura oral limitada y 5 pacientes presentaron cambios oclusales menores. De estos 6 pacientes, 3 presentaron una luxación de la cabeza del cóndilo con un severo desplazamiento y angulación de fragmentos. Los otros 3 pacientes fueron tratados con tratamiento conservador (reducción cerrada con FIM). La tasa de secuelas fue similar o menor que las series mencionadas con tratamiento cerrado, pero 37 pacientes no sufrieron FIM y solo 3 presentaron laterodesviación en la apertura oral. La falta de experiencia motivó algunas de las complicaciones que se produjeron en el grupo de fracturas con mayor desplazamiento.
Conclusiones
La reducción abierta con fijación interna rígida (ORIF) con abordaje intraoral asistido por endoscopia (AIAE) para el tratamiento de las fracturas de cóndilo mandibular constituye una técnica segura, reproducible y eficaz en la mayor parte de las fracturas extracapsulares. Es necesario que el cirujano maxilofacial incremente su experiencia y adiestramiento en el uso de esta técnica, con el fin de reducir la tasa de complicaciones y equiparar la osteosíntesis rígida de estas fracturas por vía intraoral a las de otras zonas de la mandíbula, independientemente del grado de desplazamiento o luxación que presenten.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Assael LA. Open versus closed reduction of adult mandibular condyle fractures: an alternative interpretation of the evidence. J Oral Maxillofac Surg. 2003; 61:1333-9. [ Links ]
2. Ellis 3rd E, Dean J. Rigid fixation of mandibular condyle fractures. Oral Surg Oral Med Oral Pathol. 1993; 76:6-15. [ Links ]
3. Choi B-H, Yoo J-H. Open reduction of condylar neck fractures with exposure of the facial nerve. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999; 88:292-6. [ Links ]
4. Vesnaver A, Gorjanc M, Eberlinc A, Dovsak DA, Kansky A. The periauricular transparotid approach for open reduction and internal fixation of condylar fractures. J Cranio-Maxillofac Surg. 2005; 33:169-79. [ Links ]
5. Lee C, Mueller RV, Lee K, Mathes SJ. Endoscopic subcondylar repair: functional, aesthetic, and radiographic outcomes. Plast Reconst Surg. 1998; 102:1434-43. [ Links ]
6. Lo J, Cheung L. Endoscopic-assisted rigid fixation of condylar fracture: a technical note. J Oral Maxillofac Surg. 2006; 64:1443-6. [ Links ]
7. Lauer G, Pradel W, Schneider M, Eckelt U. A new 3-Dimensional plate for transoral endoscopic-assisted osteosynthesis of condylar neck fractures. J Oral Maxillofac Surg. 2007; 65:964-71. [ Links ]
8. González-García R, Sanromán JF, Goizueta-Adame C, Rodríguez-Campo FJ, Cho-Lee G-Y. Transoral endoscopic-assisted management of subcondylar fractures in 17 patients: an alternative to open reduction with rigid internal fixation and closed reduction with maxillomandibular fixation. Int J Oral Maxillofac Surg. 2009; 39:19-25. [ Links ]
9. MacLennan WD. Consideration of 180 cases of typical fractures of the mandibular condylar process. Br J Plast Surg. 1952; 5:122-8. [ Links ]
10. Blevins C, Gores RJ. Fractures of the mandibular condyloid process: results of conservative treatment in 140 patients. J Oral Surg Anesth Hosp Dent Service. 1961; 19:28. [ Links ]
11. Smets LM, Van Damme PA, Stoelinga PJ. Non-surgical treatment of condylar fractures in adults: a retrospective analysis. J Cranio-Maxillofac Surg. 2003; 31:162-7. [ Links ]
12. Marker P, Nielsen A, Bastian HL. Fractures of the mandibular condyle. Part 2. Results of treatment of 348 patients. Br J Oral Maxillofac Surg. 2000; 38:422-6. [ Links ]
13. Rutges JP, Kruizinga EH, Rosenberg A, Koole R. Functional results after conservative treatment of fractures of the mandibular condyle. J Oral Maxillofac Surg. 2007; 45:30-4. [ Links ]
14. Bos RR, Ward Booth RP, De Bont LG. Mandibular condyle fractures: a consensus. Br J Oral Maxillofac Surg. 1999; 37:87-9. [ Links ]
15. Eulert S, Proff P, Bokan I, Blens T, Gedrange T, Reuther J, et al. Study on treatment of condylar process fractures of the mandible. Ann Anat. 2007; 189:377-83. [ Links ]
16. Ellis 3rd E, Simon P, Throckmorton GS. Occlusal results after open or closed treatment of fractures of the mandibular condylar process. J Oral Maxillofac Surg. 2000; 58:260-8. [ Links ]
17. Ellis 3rd E. Method to determine when open treatment of condylar process fractures is not necessary. J Oral Maxillofac Surg. 2009; 67:1685-90. [ Links ]
18. Lauer G, Schmelzeisen R. Endoscope-assisted fixation of mandibular condylar process fractures. J Oral Maxillofac Surg. 1999; 57:36-9. [ Links ]
19. Chen CT, Lai JP, Tung TC, Chen YR. Endoscopically assisted mandibular subcondylar fracture repair. Plast Reconstr Surg. 1999; 103:60-5. [ Links ]
20. Lee C, Stiebel M, Young DM. Cranial nerve VII region of the traumatized facial skeleton: optimizing fracture repair with the endoscope. J Trauma. 2000; 48:423-31. [ Links ]
21. Schön R, Gutwald R, Schramm A, Gellrich NC, Schmelzeisen R. Endoscopy-assisted open treatment of condylar fractures of the mandible: extraoral vs intraoral approach. Int J Oral Maxillofac Surg. 2002; 31:237-43. [ Links ]
22. Schön R, Fakler O, Gellrich NC, Schmelzeisen R. Five-year experience with the transoral endoscopically assisted treatment of displaced condylar mandible fractures. Plast Reconstr Surg. 2005; 116:44-50. [ Links ]
23. Kanno T, Sukegawa S, Fujioka M, Takabatake K, Furuki Y. Transoral open reduction with rigid internal fixation for subcondylar fractures of the mandible using a small angulated screwdriver system: is endoscopic assistance necessary. J Oral Maxillofac Surg. 2011; 69:e372-84. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
goizu15@hotmail.com
(C.C. Goizueta-Adame).
Recibido 12 Noviembre 2011
Aceptado 20 Febrero 2012