Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Clínica y Salud
versión On-line ISSN 2174-0550versión impresa ISSN 1130-5274
Clínica y Salud vol.17 no.2 Madrid jul./sep. 2006
ARTÍCULOS
Efectividad de un programa de intervención psicosocial en pacientes psicóticos crónicos*
Efectiveness of a psychosocial intervention program in chronic psychotic patients
N. Farriols1,2
C. Palma1,2
M. Ramos 2
M. Fernández2
A. Chamorro1
Y. Polo1
L.I. Botella1
1Facultad de Psicología, Ciencias de la Educación y del Deporte Blanquerna. Universidad Ramón Llull.
2Centro de Salud Mental de Mataró. Consorcio Sanitario del Maresme.
*Fuentes de financiación del estudio: Investigación subvencionada por el Fondo de Investigaciones Sanitarias (ref:96/400) y por la Facultad de Psicología, Ciencias de la Educación y del Deporte Blanquerma de la Universidad Ramon Llull.
RESUMEN
Objetivo: Determinar la efectividad de un programa de Intervención Psicosocial (IP) sobre la reducción de recaídas y el aumento de la calidad de vida de un grupo de pacientes psicóticos crónicos.
Diseño: Cuasiexperimental, a simple ciego, con dos grupos apareados.
Método: Se incluyeron 40 pacientes que presentaban un trastorno psicótico. Veinte pacientes aceptaron participar en la IP (GT), siendo apareados con 20 pacientes que no recibieron la intervención (GC). En la IP, se abordaron tres niveles: grupal, individual y familiar. Se evaluó la calidad de vida mediante el cuestionario QLS (Heinrichs, Hanlon, Carpenter, 1984) y con las escalas de Andrews y Withey (1976) antes de iniciar el programa de intervención y al cabo de 1 año.
Resultados: El programa de IP ha demostrado su efectividad en una reducción de la duración de los ingresos psiquiátricos (p=0,000; χ2), una mejoría significativa de la calidad de vida subjetiva (p=0,05; Fisher) y en las relaciones interpersonales (p=0,07; Fisher).
ABSTRACT
Objective: To determine the effectiveness of a Psychosocial Intervention (PI) program in order to achieve a reduction in relapse rates and an increase in quality of life in a group of chronic psychotic patients.
Design: Quasi-experimental, single-blind study, with two matched groups.
Method: The sample consisted of 40 patients with a psychotic disorder. Twenty patients agreed to participate in the PI (TG), being matched with 20 patients who did not receive the intervention and made up the comparison group (CG). PI program was developed at three levels: individual, group and family. Quality of life was assessed through the QLS questionnaire (Heinrichs, Hanlon, Carpenter, 1984) and the scales designed by Andrews and Withey (1976) both before the beginning of the intervention program and one year after.
Results: The reduction of the admission duration (p=0,000; χ2), a perceived improvement both in quality of live (p=0,05; Fisher) and in interpersonal relationships (p=0,07; Fisher) proved the effectiveness of the PI program.
Palabras clave
Esquizofrenia, Recaida, Intervención psicosocial, Calidad de vida.
Key WordsSchizophrenia, Relapse, Psychosocial intervention, Quality of life.
Introducción
Los trastornos psicóticos, y entre ellos especialmente la esquizofrenia, están caracterizados por un penetrante deterioro en el funcionamiento diario (social, cognitivo y afectivo) de aquellos quienes lo padecen. A pesar de la eficacia de la farmacología para tratar los síntomas agudos de la enfermedad y reducir la vulnerabilidad a una nueva recaída, ésta tiene un efecto limitado sobre los síntomas negativos, los problemas relacionados con el cumplimiento de la medicación y el funcionamiento psicosocial (Schaub, 2004). Las habilidades sociales puede que se hayan perdido por desuso en el transcurso de la enfermedad o quizás nunca se hayan desarrollado como resultado de un pobre funcionamiento premórbido. En cualquier caso las intervenciones psicosociales son necesarias para ayudar a las personas que presentan esquizofrenia a afrontar su enfermedad, conseguir un mejor funcionamiento autónomo y en definitiva mejorar su calidad de vida (Penn y Mueser, 1996). Actualmente existe un amplio cuerpo de conocimiento que indica que la medicación y las intervenciones psicosociales aplicadas durante un mismo periodo producen mejores resultados que ninguna de las dos formas de tratamiento por separado (Schooler, 1986; Liberman, Hogarty y Ulrich, 1998).
La denominación intervención psicosocial incluye una gran variedad de tratamientos, como por ejemplo: la terapia familiar psicoeducativa, la psicoterapia de orientación dinámica, las terapias cognitivo-conductuales (como por ejemplo el entrenamiento en habilidades sociales), la psicoeducación de los pacientes, etc. La variedad de tratamientos comentada ha seguido una progresión histórica (Talbott, 1995). Se inició con las psicoterapias individuales desde el 1890, la psicoterapia grupal en los años 10, la familiar en los 20, la rehabilitación en los 40, la conductual en los 50, la comunitaria en los 60, la cognitiva en los 70 y la psicoeducación en los 80. En los últimos años ha habido una remarcable aceleración en el desarrollo y evaluación de las intervenciones psicosociales. Este interés ha sido estimulado por un gran número de factores: la falta de adherencia al tratamiento farmacológico de un número importante de pacientes y su impacto limitado en la mejoría de la adaptación social del paciente, la reducción de los períodos de hospitalización –por lo que los pacientes son tratados en la comunidad en un estado de remisión parcial- y el hecho de que en muchas ocasiones se hace necesaria la ayuda de los familiares (Goldstein, 1994).
Según Liberman y Mueser (1988) los objetivos fundamentales de estas intervenciones son: disminuir las recaídas (ingresos y/o reagudizaciones de los síntomas) y mejorar la calidad de vida, facilitando al paciente el conocimiento de su enfermedad, conocer las dificultades a las que deberá enfrentarse con el nuevo cambio que ha experimentado, reconocer los síntomas propios de la enfermedad en aras a evitar una nueva recaída y optimizar al máximo sus propios recursos así como los recursos que ofrece su entorno. Otero y Rebolledo (1992) centran los objetivos principales en: permitir el desarrollo psicosocial en un ambiente lo más normalizado posible, garantizar una óptima calidad de vida, disminuir las recaídas, disminuir los reingresos y mantener la adherencia al tratamiento.
De acuerdo con lo expuesto anteriormente, en el presente estudio nos propusimos comprobar la eficacia de una intervención psicosocial (IP) para: a) reducir el número de recaídas y, b) aumentar la calidad de vida de los pacientes.
Método
Sujetos
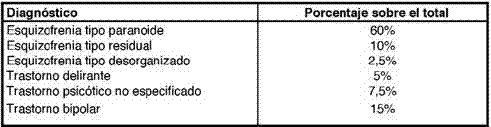
La muestra constaba de 40 pacientes que presentaban un trastorno psicótico. Todos ellos cumplían el diagnóstico de esquizofrenia, trastorno bipolar o trastorno delirante, según el DSM-IV (APA, 1995). En la tabla 1 se muestran los diagnósticos de los sujetos que formaron la muestra. A todos los sujetos se les realizaba seguimiento a nivel ambulatorio, con tratamiento farmacológico y seguimiento psiquiátrico.
Tabla 1: Diagnósticos en el total de la muestra
La edad media al inicio del tratamiento era de 35,2 años (Sd= 6,91). La media de años de evolución de la enfermedad era de 11,07 (Sd=7,8). La edad media al inicio de la enfermedad era de 23,71 (Sd=5,92). El porcentaje de hombres de la muestra era del 85%, un 70% de los sujetos estaban viviendo con los padres, un 12,5% vivían solos y un 17,5% estaban en otras situaciones.
Instrumentos de evaluación
Para evaluar las recaídas se contabilizaron el número y duración de los ingresos psiquiátricos, ingresos en hospital de día, visitas a urgencias (tanto psiquiátricas como generales), así como el aumento de la medicación, bien sea por visita programada con el psiquiatra de referencia como en enfermería.
La calidad de vida fue valorada a partir de dos instrumentos: la adaptación al castellano de Rodríguez et al. (1995) de la Quality of Life Scale (Heinrichs, Hanlon y Carpenter, 1984) y la escala placentero-terrible de Andrews y Withey (1976). La escala QLS valora la riqueza de su experiencia personal, la calidad de sus relaciones interpersonales y el rendimiento en sus ocupaciones. Cada ítem se valora en una escala de 7 puntos (de 0 a 6). En el estudio de fiabilidad realizado por los mismos autores, se obtuvieron las siguientes correlaciones: funciones intrapsíquicas = 0,84; relaciones interpersonales = 0,87; rol instrumental = 0,94; objetos y actividades cotidianas = 0,94; y la puntuación total = 0,88.
La escala placentero-terrible mide la calidad de vida subjetiva (satisfacción general con su vida) y se valora con una escala de siete puntos. La fiabilidad de la escala es de 0,70 y la validez de 0,82.
Para esta escala se han agrupado las puntuaciones obtenidas. Así, las puntuaciones desde 0 hasta 3 se han valorado como insatisfecho –valoración negativa- y las de 4 hasta 6 se han valorado como satisfecho –valoración positiva-, del mismo modo en que se hizo en el estudio de Baker e Intagliata (1982) y en el de Koivumaa-Honkanen, Honkanen, Antikaines, Hintikke, Virnamäki (1999).
Las mediciones de las variables fueron llevadas a cabo antes de iniciar la intervención (en el caso de las recaídas todo el año anterior) y al finalizar el primer año de la misma (en el caso de las recaídas durante el año en que se realizó la intervención).
Procedimiento
Se utilizó un diseño cuasiexperimental, a simple ciego, de dos grupos apareados, con medidas pretest y post-test. Los dos grupos fueron los siguientes:
Un grupo de 20 pacientes que recibió la intervención psicosocial además del tratamiento estándar en el centro de salud mental (CSM) de Mataró (grupo de tratamiento, GT).
Un grupo de 20 pacientes que solamente recibía el tratamiento psiquiátrico convencional del CSM (grupo de comparación, GC): seguimiento por su psiquiatra de referencia y seguimiento farmacológico.
Las variables de apareamiento de cada paciente del GT con un paciente del GC fueron las siguientes: edad, sexo, diagnóstico, grado de patología, asistencia de los familiares a las actividades que se realizan en el CSM (psicoeducación y taller de resolución de problemas).
Se ofreció la posibilidad de formar parte del grupo de tratamiento a todos los pacientes que, a juicio de su psiquiatra correspondiente, reuniesen unas condiciones que le hicieran apto y potencialmente beneficiario del programa de IP. Estas condiciones tenían relación con la posibilidad de formar parte de un grupo:
Control relativo de la sintomatología psicótica (los pacientes que formaban parte de la intervención no podían estar descompensados al inicio).
Desorganización o deterioro grave.
Cuando se daban estas condiciones se pasaba a proponer al paciente y a la familia la posible admisión al centro, en espera de conseguir su consentimiento de forma oral.
Con el fin de cumplir todos los objetivos propuestos, la IP se llevó a cabo a tres niveles: individual, familiar y grupal, durante un año, con una frecuencia de cinco días a la semana y una duración total de tres horas diarias.
A nivel individual se llevaron a cabo sesiones terapéuticas con una psicóloga. Estas intervenciones tenían una frecuencia semanal o quincenal en relación a la demanda del cliente o a criterio del equipo. La técnica básica que se utilizó fue la de resolución de problemas. El número de visitas realizadas fue de 660 (media= 33 y la Sd= 7,85).
A nivel familiar se realizaron reuniones con la trabajadora social y entrevistas de seguimiento conjuntas (a las familias y a los pacientes) a cargo de una psicóloga. La frecuencia de dichos seguimientos fue de 175 (media de 8,75 y Sd= 5,12). La estructura y contenido de dichas sesiones se diseñó siguiendo la propuesta de Anderson, Reiss y Hogarty (1986).
A nivel grupal se llevaron a cabo sesiones diarias, llamadas asambleas. En este nivel la intervención se basó en los factores comunes a todas las intervenciones terapéuticas (Kleinke, 1998). En este estudio se ha trabajado sobre la base de los siguientes factores: a) fomentar la alianza terapéutica; b) permitir experimentar emociones; c) incrementar el insight (aumentar la conciencia del trastorno); d) fomentar el aprendizaje cognitivo (ofrecer información sobre la enfermedad, ofrecer información sobre la medicación neuroléptica, identificar los síntomas previos a una recaída; e) atender a los diferentes significados atribuidos por el paciente a determinados hechos (tomar medicación, tener una paga...); f) promover experiencias emocionales correctivas; g) ejercer una influencia social (mejorar la relación social mediante la influencia social; tanto del equipo psicoterapéutico como de los compañeros de grupo; h) promover la práctica de nuevas competencias (fomentar una mayor responsabilidad y hábitos de autonomía, organización de su tiempo de ocio, utilización de los recursos comunitarios); i) proporcionar nuevas expectativas; j) proporcionar feedback; k) crear un clima de apoyo; l) promover una sensación de control y m) aumentar la sensación de valía personal.
Coincidimos en algunos de los aspectos descritos por Kanas (1996) en el modelo de psicoterapia grupal que propone para pacientes esquizofrénicos, que pretende ayudar a los pacientes a aprender estrategias de afrontamiento hacia sus síntomas, como los delirios y las alucinaciones. A continuación se citan las coincidencias de planteamiento con este modelo. Los terapeutas crean un entorno de cohesión que favorezca la participación de los pacientes para conseguir una mejora de las relaciones sociales mediante las interacciones del aquí y del ahora de las sesiones. El objetivo principal consiste en ayudar a corregir los patrones de desadaptación más permanentes, a través de experiencias emocionales correctivas grupales, animando a los pacientes a modificar sus comportamientos fuera del grupo. Los terapeutas se muestran activos. Las intervenciones terapéuticas deben ser claras, concisas y concretas. Es recomendable la repetición de los mensajes importantes. Para contrastar la tendencia a depender de los terapeutas, se puede pedir a los pacientes que se proporcionen feedback mutuamente.
La estrategia general utilizada es: identificar un tema relevante, pedir a los pacientes que lo relacionen con situaciones concretas personales y finalmente animarles a compartir sus estrategias de afrontamiento. Los temas tratados habitualmente en las asambleas fueron: la medicación, la cronicidad, la sintomatología, el consumo de drogas i/o alcohol, la relación social, los hábitos de autonomía, la ocupación del tiempo libre, entre otros.
A nivel grupal, además de las sesiones terapéuticas diarias, también se llevaron a cabo las siguientes actividades (con una frecuencia semanal cada una de ellas):
Taller: los usuarios escogían, dentro de las posibilidades ofrecidas en el centro, realizar diversos trabajos manuales.
Dibujo colectivo: el grupo votaba un tema y se desarrollaba un argumento entre todos los usuarios, que servía como tema del dibujo colectivo que se realizaba a continuación.
Actividades deportivas.
Prensa o vídeo: comentario de una noticia de la prensa o de un vídeo escogido por los usuarios.
Utilización de los recursos de la comunidad: actividades lúdicas i/o culturales.
Análisis de datos
Para analizar el efecto del tratamiento sobre las recaídas se calcularon los estadísticos χ2 y V de Cramer a partir de tablas de contingencia 2x2 (tratamiento-control x antes-después). Se ha realizado el análisis del número de ingresos psiquiátricos dado que diversos autores toman esta variable como medida de recaídas (Otero y Rebolledo, 1992; Dobson, 1996; Buchkremer, Klingberg, Holle, Schulze y Hornung, 1997; Hor nung, Feldmann, Klingberg, Buchkremer y Reker, 1999; Bazzoni, Morosini, Polidori, Rosicarelli y Fowler, 2001, Gumley, OGrady y McNay, 2003).
En los análisis en los que las frecuencias esperadas en las casillas son menores de 5 se calcula la probabilidad exacta de Fisher.
Para analizar el efecto del tratamiento sobre la calidad de vida se llevó a cabo un análisis de varianza de medidas repetidas. En este análisis se utilizó el estadístico Greenhouse-Geiser ya que este asume la no esfericidad en los datos (Dancey y Reidy, 1999). Para analizar el efecto del tratamiento sobre la satisfacción se calcularon también los estadísticos χ2 y V de Cramer.
Resultados
Recaidas
El resultado del test de Fisher indica que no se dan disminuciones estadísticamente significativas en el número de ingresos como resultado del tratamiento (p=0,64 para una hipótesis unilateral). Por tanto, la comparación entre el GT y el GC no ha sido significativa en relación a esta variable, dada la baja tasa de ambos grupos (5% al cabo de un año de realizar la intervención). El GT partía de una tasa previa superior (20%) que el GC (5%), aunque no de forma estadísticamente significativa, siendo, al cabo de un año de realizar la intervención, igual en los dos grupos.
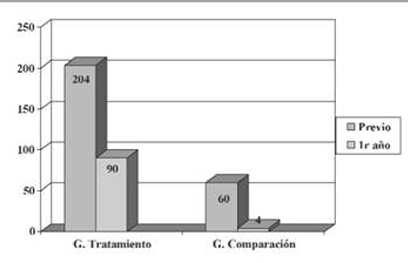
El resultado del análisis de la duración de los ingresos muestra que se da una disminución significativa de la duración del ingreso como resultado del tratamiento (χ2=16,11; p=0,01). El valor de V de Cramer era de 0,21 (p<0,05) lo que indica la existencia de relación entre el tratamiento y la duración del ingreso (ver figura 1). El GT pasa de tener una duración de 204 días en el período previo a la intervención a 90 al cabo de un año de realizarla.
Figura 1: Duración de los ingresos (días)
El resultado del test de Fisher para las estancias en el hospital de día, los aumentos de medicación y las visitas a urgencias no es significativo (p= 0,31, p= 0,56 y p= 0,84).
Calidad de vida
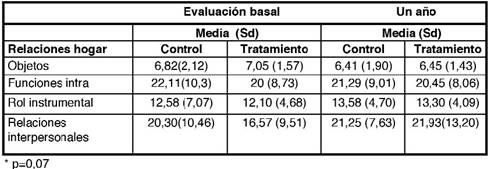
Los resultados del ANOVA de medidas repetidas muestran que los cambios observados en las diferentes dimensiones de la escala de calidad de vida (ver tabla 2) no son estadísticamente significativos. Unicamente se aprecian tendencias de significación por efecto del tratamiento en las relaciones interpersonales, que mejoran en el grupo tratamiento (Greenhouse. Geisser=3,35,p=0,07).
Tabla 2: Estadísticos de las subescalas de calidad de vida
Satisfacción
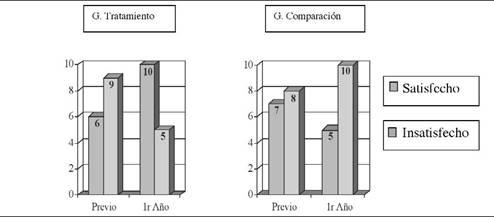
Los sujetos que habían participado en el tratamiento mejoraron su nivel de satisfación general mientras que los del grupo control la empeoraron prueba de Fisher, p=0,05 unilateral). El valor de V de Cramer era de 0,30 (p<0,05), que indica la relación existente entre la participación en el tratamiento y la satisfacción (ver figura 2).
Figura 2: Escala "Placentero-terrible"
Como puede observarse, en el GC el número de sujetos a los que se les
pudo realizar el seguimiento fue inferior dado que no fue posible volver a
pasar las pruebas correspondientes porqué no se podían localizar o porqué
no acudían de forma repetida a las entrevistas. Se realizó un análisis
quitando las parejas correspondientes del GT, obteniendo resultados
equivalentes. Por tanto, la pérdida de estos sujetos no supuso un sesgo
de los resultados.
Discusión
La prevención de recaídas es uno de los mayores retos en el tratamiento de los pacientes afectos de esquizofrenia (Robinson et al.,1999). Entre las variables utilizadas en este estudio para evaluar las recaídas la utilizada habitualmente también en otras investigaciones es el número de ingresos psiquiátricos y su duración (Liberman, Mueser y Wallace, 1986; Schooler y Keith, 1990; Bruchkremer, Klingberg, Holle, Schulze y Hornung, 1997; Herz et al., 2000, Cassidy, Hill y OCallaghan, 2001, Bazzoni, Morosini, Polidori, Rosicarelli, Fowler, 2001, Thiam, Toure y Guelle, 2002; Sholval, Zemishlany, 2003; Startup, Jackson, Evans y Bendix, 2005 entre otros), por lo que constituye la variable prínceps de la medida de recaída en el presente estudio.
Como se ha descrito en el apartado de resultados, la comparación entre el GT y el GC no ha sido estadísticamente significativa en relación al número de ingresos, debido a la baja tasa tanto del GT como del GC (al cabo de un año de realizar la intervención), aunque cabe señalar que el GT partía de una tasa inicial 4 veces superior que el GC en el período previo. Al cabo de un año de realizar la intervención la tasa de ingresos era idéntica en los dos grupos. En la revisión bibliográfica realizada se presentan diferencias significativas en siete estudios donde se realizó psicoterapia grupal y la medida de recaídas eran los ingresos psiquiátricos (Otero y Rebolledo, 1992; Bruckremer et al, 1997; Hornung et al, 1999, Tomaras et al, 2000; Herz, et al. 2001; Cassidy et al 2001; Bazzoni, Morosini, Polidori, Rosicarelli y Fowler, 2001). En el segundo y tercer estudio citados los resultados son de los periodos de seguimiento. En el estudio de Otero y Rebolledo (1992) la tasa de ingresos fue, al primer año, del 6,7% (por tanto, superior a la del GT al primer año, que fue de un 5%). En contraste con el estudio de Tomaras et al (2000) con ninguna recaída ni ingreso en el primer año.
En el estudio de Herz et al (2000) se encontraron diferencias estadísticamente significativas (p=0,03), con una reducción del 22% de los ingresos, de forma similar al estudio de Cassydy et al (2001), donde el grupo de tratamiento tuvo un porcentaje de ingresos cuatro veces inferior al grupo control. En el estudio de Bazzoni, Morosini, Polidori, Rosicarelli y Fowler (2001) el porcentaje fue de un tercio inferior.
En nuestro estudio se observa un cambio en la duración de los ingresos estadísticamente significativo entre los dos grupos con resultados muy positivos en el GT, que pasa de tener una duración de 204 días en el período previo a 90 en el primer año. De forma similar en el estudio de Dobson (1996) también se dio una disminución de la duración del ingreso, aunque en un estudio anterior (Dobson et al., 1995) los resultados no fueron estadísticamente significativos.
Las restantes variables (estancias en hospital de día, aumento de medicación, visitas a urgencias) no se muestran sensibles a la influencia de la intervención psicosocial. Por tanto, la única variable de utilización de un servicio asistencial que se confirma como sensible a la intervención psicosocial realizada es la duración de los ingresos psiquiátricos, mientras las otras no lo son. Es importante recalcar que la disminución de los ingresos y de su duración no revirtió en que otros servicios asistenciales (visitas urgentes o programadas, hospital de día) fuesen más utilizados.
Además de la importancia otorgada a la remisión de los síntomas y la prevención de recaídas, en los últimos años se ha introducido la mejora de la calidad de vida como uno de los objetivos importantes en cualquier tipo de actuación terapéutica (Cervera et al., 1997). Según Katschnig (1997) la calidad de vida tiene tres componentes: el bienestar subjetivo y la satisfacción con la vida, el funcionamiento objetivo en roles sociales y las condiciones del entorno.
En nuestro estudio, se observa en la escala de Andrews y Withey un mejor nivel inicial en el GC que en el GT (aunque no estadísticamente significativo). Al cabo de un año de realizar la IP, en el GT se observa una disminución de las evaluaciones negativas mientras aumenta consecuentemente el grado de las positivas de forma significativa, invirtiendo la proporción en el período previo. En el GC se da un empeoramiento.
Por tanto, a pesar de partir de un nivel inicial inferior, el GT muestra niveles de satisfacción general superiores al GC, una vez finalizado el tratamiento, al contrario que el GC.
En nuestro estudio no se ha demostrado (a excepción de las relaciones interpersonales) un aumento de la calidad de vida evaluada con el QLS (al contrario que en las investigaciones de Cohí, 1990 y Atkinson, Coia, Gilmour y Harper, 1996) que valora tanto los aspectos objetivos como subjetivos. Esto puede demostrar la falta de relación de las medidas subjetivas con las objetivas, como han señalado diversos autores (Najman y Levine, 1981; Ware, Brook, Davies y Lohr, 1981; Lehman,1983; Skantze, Malm, Denker y May, 1990; Katsching, 1997).
De forma congruente con los resultados obtenidos, Katschnig (1997) señala que, de los componentes de la calidad de vida, el bienestar o satisfacción subjetiva puede cambiar a pesar de que el rol social (que sería uno de los componentes que evalúa el QLS) no lo haya hecho. A pesar de estos cambios diferenciales, Lehman (1983) aboga por la utilización de medidas subjetivas ya que manifiesta son más precisas que las objetivas debido a que permiten una mayor discriminación entre diferentes personas.
En conclusión, la intervención psicosocial realizada, basada en los factores comunes, es efectiva en la reducción de la duración de los ingresos psiquiátricos, en el incremento de la calidad de vida subjetiva (satisfacción con la vida) y en la mejoría de las relaciones interpersonales. En futuras investigaciones sería necesario diferenciar el grado en que cada nivel del tratamiento (grupal, familiar, individual) influenció en la mejoría observada, aunque cabe señalar que los usuarios valoraron positivamente los tres niveles.
Es importante continuar investigando en el campo de las intervenciones psicosociales, a pesar del elevado esfuerzo que supone, con muestras de un número elevado de pacientes y en largos períodos de tiempo (entre 2 y 3 años). Es recomendable la utilización de los ingresos y su duración como medida de recaída (y no la utilización de otros servicios sanitarios). También se corrobora la importancia de la utilización de medidas subjetivas de la calidad de vida y la necesidad de estudios que valoren de forma repetida el impacto de las intervenciones psicosociales en esta variable.
Referencias
Anderson, C., Reiss, D. & Hogarty, G. (1986). Schizophrenia and the family: a practitioners guide to psicoeducation and management. New York: Guilford Press. [ Links ]
Andrews, F.M. & Withey, S.B. (1976). Social indicators of well-being: Americans perceptions of life quality. New York: Plenum. [ Links ]
American Psychiatric Association. (1995) Manual diagnóstico y estadístico de los trastornos mentales. (4ª edición). Barcelona: Masson. [ Links ]
Atkinson, J., Coia, D., Gilmour, H & Harper, J. (1996).The impact of Education Groups for People with Schizophrenia on Social Functioning and Quality of Life. British Journal of Psychiatry, 168, 199-204. [ Links ]
Baker, F. & Intagliata, J. (1982). Quality of life in the evaluation of community support systems. Evaluation and program planning, 5, 69-79. [ Links ]
Bazzoni, A., Morosini, P., Polidori, G., Rosicarelli, M.L., Fowler, D. (2001). The use of group cognitive behavior therapy in a routine acute inpatient setting. Epidemiologia e Psichiatria Sociale, 10 (1), 27-36. [ Links ]
Buchkremer, G., Klingberg, S., Holle, R., Schulze, H.& Hornung, W.P. (1997). Psychoeducational psychoterapy for schizophrenic patients and their key relatives or care givers: results of a two year follow-up. Acta Psychiatrica Scandinavica, 96, 483-491. [ Links ]
Cassidy, E. Hill, S. & OCallaghan, E. (2001). Efficacy of a psychoeducational intervention in improving relativesknowledge about schizophrenia and reducing rehospitalisation. European Psychiatry, 16 (8), 446-450. [ Links ]
Cervera, S., Baca, E., Bobes, J., Leal, C., Ibañez, E. y Giner, J. (1997). Medida de la calidad de vida en la esquizofrenia. Actas Luso Españolas de Neurología, Psiquiatría y Ciencias afines, 25 (suppl 2), 1-10. [ Links ]
Cohí, A. (1990). Estudio comparativo de la calidad de vida en pacientes esquizofrénicos según la condición de tratamiento. Revista de la Facultad de Medicina de Barcelona, 17 (5), 201-218. [ Links ]
Dancey, Ch. P. y Reidy, J. (1999). Statistics without maths for psychology. Essex: Pearson Education Limited. [ Links ]
Dobson, D. (1996). Long-term support and social skills training for patients with schizophrenia. Psychiatric services, 47 (11),1195-1199. [ Links ]
Dobson, D. J., Mc Dougall, G., Busheikin, J. & Aldous, J. (1995). Effects of social skillstraining and social milieu treatment on symptoms of schizophrenia. Psychiatric Services, 46 (4), 376-380. [ Links ]
Goldstein, M.J. (1994). Psychoeducational and family therapy in relapse prevention. Acta psychiatrica scandinavica, 89 (382), 54-57. [ Links ]
Gumley, A., OGrady, L., McNay, L., Reilly, J., Power, K., y Norrie, J. (2003). Early intervention for relapse in schizophrenia: results of a 12 month randomised controlled trial of cognitive behavioural therapy. Psychological Medicine, 33, 419-431. [ Links ]
Heinrichs, D. W., Hanlon, T. E. & Carpenter, W.T. J. R. (1984). The quality of life scale: an instrument for rating schizophrenic deficit syndrome. Schizophrenia Bulletin, 10 (3), 388-398. [ Links ]
Herz, M.I., Lamberti, J.S., Mintz, J., Scott, R., ODell, S.P. & McCartan, L. (2000). A program for relapse prevention in schizophrenia: a controlled study. Archives of General Psychiatry, 57 (3), 277-283. [ Links ]
Hogarty, G. E. & Ulrich, R. F. (1998). The limitations of antipsychotic medication on schizophrenia relapse and adjustment and the contributions of psychosocial treatment. Journal of psychiatric research, 32, 243-250. [ Links ]
Hornung, W. P; Feldmann, R; Klingberg, S; Buchkremer, G. & Reker, T. (1999). Longterm effects of a psychoeducational psychotherapeutic intervention for schizophrenic outpatients and their key-personsresults of a five-year follow- up. European archives of psychiatry and clinical neuroscience, 249, 162-167. [ Links ]
Kanas, N. (1996). Terapia grupal con esquizofrénicos. En H.I. Kaplan & Sadock (Eds.), Terapia de grupo (3ª ed.) (pp.445-457). Madrid: Editorial Médica Panamericana. [ Links ]
Katschnig, H. (1997) How useful is the concept of quality of life in psychiatry? En H.Katschnig, H. Freeman & N. Sartorius (Eds.), Quality of life in mental disorders (pp. 3-16). Chichester: Wiley. [ Links ]
Kleinke, C. (1998) Principios comunes en psicoterapia. Bilbao: Desclée de Brouwer. [ Links ]
Koivumaa-Honkanen, H.T.; Honkanen, R., Antikaines, R., Hintikke, J. & Virnamäki, H. (1999). Self-reported life satisfaction and treatment factors in patients with schizophrenia, major depression and anxiety disorder. Acta Psychiatrica Scandinavica, 99 (5), 377-384. [ Links ]
Lehman, A.F. (1983). The well-being of chronic mental patients: assessing their quality of life. Archives of General Psychiatry, 40, 369-373. [ Links ]
Liberman, R.P; Mueser, K.T. & Wallace, Ch, J. (1986). Social skills training for schizophrenic individuals at risk for relapse. American journal of Psychiatry, 143 (4), 523-526. [ Links ]
Liberman, R.P. & y Mueser, K.T. (1988). Pshychosocial treatment of schizophrenia. En S. Kaplan & B.J. Saddock (Eds.), Comprehensive textbook of psychiatry (pp. 792-805). Baltimore: Williams and Wilkins. [ Links ]
Liberman, R. P., Corrigan, P.W. & Schade, M. L. (1989). Drug and psychosocial treatment interaction in schizophrenia. International review of psychiatry, 1, 283-294. [ Links ]
Najman, J.M. & Levine, S. (1981) Evaluating the impact of medical care and technologies on the quality of life: a review and critique. Social Sciences in Medicine, 15, 107-115. [ Links ]
Otero, V. y Rebolledo, S. (1992). Evaluación de un programa de rehabilitación psiquiátrica. Psiquis, 13 (3), 135-142. [ Links ]
Penn, D. L., & Mueser, K. T. (1996). Research update on the psychosocial treatment of schizophrenia. American Journal of psychiatry, 153 (5), 607-615. [ Links ]
Robinson, D., Woerner, M. G., Alvir, J. M., Bilder, R., Goldman, R., Geisler, S., Koreen, A., Sheitman, B., Chakos, M., Mayerhoff, D. & Lieberman, J. (1999). Predictors of relapse following response from a first episode of schizophrenia or schizoaffective disorder. Archives of General Psychiatry, 56, 241-247. [ Links ]
Rodríguez, A., Rodríguez, A, Jarne, A., Soler, R., Miarons, R. y Grau, A. (1995). Adaptación y análisis factorial de la escala de calidad de vida en la esquizofrenia. Revista de Psicología general y aplicada, 48 (3), 353-364. [ Links ]
Schaub, A. (2004). Terapia cognitivo-conductual orientada al afrontamiento en la esquizofrenia: un nuevo tratamiento para uso clínico y científico. En C. Perris y P. D. Mc Gorry (Eds.), Psicoterapia cognitiva para los trastornos psicóticos y de personalidad (pp. 129-149). Bilbao: Desclée de Brouwer. [ Links ]
Schooler, N. R.(1986). The efficacy of antipsychotic drugs and family therapy in the maintenance treatment of schizophrenia. Journal of clinical psychopharmacology, 6, 11s. [ Links ]
Schooler, N. R. & Keith, S. J. (1990). Role of medication in psychosocial treatment. In: Herz, M., Keith, S. J., & Docherty, J. P., (Eds.), Handbook of schizophrenia Vol. 4: Psychosocial treatment of schizophrenia (pp. 45-67). New York: Elsevier Science Publishers. [ Links ]
Shoval, G. & Zemishlany, Z. (2003). Noncompliance with medication as a common reason for admission to a closed psychiatric ward. Harefuah, 142, 495-9, 568. [ Links ]
Skantze, K., Malm, U., Denker, S.J. & May, P.R.A. (1990). Quality of Life in Schizohrenia. Nordiskisk Psykiatrisk Tidsskrift, 44 (1), 71-75. [ Links ]
Startup, M., Jackson, M. C., Evans, K. E., & Bendix, S. (2005). North Wales randomized controlled trial of cognitive behaviour therapy for acute schizophrenia spectrum disorders: two-year follow-up and economic evaluation. Psychological Medicine., 35, 1307-1316. [ Links ]
Talbott, J. A. (1995). The treatment and rehabilitation of patients with schizophrenia: an integrated aproach to a bio-psycho-social disease. La rehabilitació psicosocial integral a la comunitat i amb la comunitat, 1 (0), 75-79. [ Links ]
Thiam, M. H., Toure, K., & Gueye, M. (2002). Frequency of relapse among hospitalized patients at the psychiatric department. Dakar Medical, 47, 72-76. [ Links ]
Tomaras, V. Mavreas, V., Economou, M., Ioannovich, E., Karydi, V. & Stefanis, C. (2000). Social Psychiatry and Psychiatric Epidemiology, 35 (11), 487-493. [ Links ]
Ware, J.E., Brook, R. H., Davies, A. R. & Lohr, K. N. (1981). Choosing measures of health status for individuals in general population. American Journal of public health, 71, 620-625. [ Links ]
![]() Fecha de Recepción: 26-09-2005
Fecha de Recepción: 26-09-2005
Fecha de Aceptación: 23-06-2006