Introducción
El Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSI) y las Comunidades Autónomas (CCAA), elaboraron en el año 2013 la Estrategia de Promoción de la Salud y Prevención en el Sistema Nacional de Salud (SNS).1 Su objetivo es ganar años de vida con buena salud y libre de discapacidad, y se desarrolla en el marco de otra Estrategia: la del Abordaje de la Cronicidad en el SNS.2
Una de las características de la Estrategia de Promoción de la Salud, es que el abordaje de los problemas no se hace solo desde un enfoque de déficit “sino también desde el enfoque positivo, es decir potenciando los factores protectores y facilitadores del proceso de ganancia en salud, teniendo además en cuenta, las fortalezas y capacidades de las personas, la comunidad y sus «activos» en general.”2 Así mismo, se plantea su desarrollo progresivo, lo que supone una oportunidad para integrar las aportaciones que se despliegan en los distintos niveles y sectores en materia de promoción de la salud.
Los principales factores que aborda esta Estrategia son los estilos de vida que tienen importantes repercusiones en la cronicidad: alimentación, actividad física, consumo nocivo de alcohol, consumo de tabaco, bienestar emocional y la seguridad del entorno frente a las lesiones no intencionales. A ellas se les añade la parentalidad positiva y el envejecimiento activo.1 La población diana está formada por todos los grupos de edad, pero en la primera fase se han priorizado a los menores de 15 años y a los mayores de 50 años. Los primeros, por la relevancia que tienen esos años en la adopción y estabilización de hábitos de vida, y en los segundos por ser la población en la que empiezan a debutar los problemas crónicos, siendo esencial para ganar años con buena salud y retrasar o evitar el deterioro funcional.
Estratégicamente se plantea el ámbito local como el entorno ideal para su desarrollo, ya que es el más cercano a la cotidianidad de la población, donde los recursos y dispositivos adquieren significado para las personas, fomentando su visibilidad y utilización, así como la promoción de la participación ciudadana. Por ello, en enero de 2015 se diseñó una Guía para la implementación local de la Estrategia de Promoción de la Salud y Prevención en el SNS.3
En esta línea, para revitalizar el concepto de promoción de la salud, Morgan y Ziglio propusieron el modelo de activos para la salud, siguiendo la teoría salutogénica de Aaron Antonovsky.4 Los activos para la salud son “factores o recursos que mejoran las habilidades de personas, grupos, comunidades, poblaciones, sistemas sociales y/o instituciones para mantener y sostener la salud y el bienestar, y ayudar a reducir las desigualdades en salud”.5 En España ya hay estudios que siguen esta perspectiva y que se centran en la población infantil y adolescente, las personas mayores, la población en situación de vulnerabilidad o en las personas encarceladas.6
Para ello, el empoderamiento para la salud es clave, pues supone fortalecer las habilidades y las capacidades de los sujetos para mejorar y mantener su salud y su capacidad funcional, desarrollando estilos de vida saludables tanto a nivel individual como comunitario7. El empoderamiento para la salud individual se centra en la capacidad del sujeto para tomar decisiones y ejercer el control sobre su estilo de vida; y el empoderamiento para la salud de la comunidad supone que los individuos actúen colectivamente con el fin de conseguir una mayor influencia y control sobre los determinantes de la salud que influyen en la calidad de vida de su comunidad. Este planteamiento no puede tener éxito solo con procesos de arriba a abajo, es decir, ya dictados por las organizaciones o instituciones, sino que se produce con el compromiso de las personas para mejorar su salud.
A modo de justificación, para que las intervenciones comunitarias promotoras de salud sean eficaces, es preciso que sean universales, factibles, sostenibles y que logren resultados en salud. Centrándonos en la universalidad, uno de sus principios es la equidad, gracias a la cual las personas podrían desarrollar su máximo potencial de salud independientemente de las condiciones geográficas, sociales, económicas, etc., y que nadie resulte desfavorecido para lograrlo. Para ello, uno de los primeros pasos es identificar los recursos para la salud del entorno y difundirlos, de manera que los ciudadanos conozcan los recursos para la salud comunitarios de los que disponen. Con esta finalidad, el MSSSI creó una plataforma web denominada “Localiza Salud”,8 la Sociedad Española de Medicina Familiar y Comunitaria (semFYC) a través del Programa de Actividades Comunitarias en Atención Primaria (PACAP), desarrolló un buscador de actividades comunitarias a nivel nacional en su página web,9 y otras CCAA cuentan con buscadores similares, pero restringidos a su entorno, como es el caso de la Comunidad de Asturias10 o la de Aragón.11
Cinco años después de la elaboración de la Estrategia de Promoción de la Salud y Prevención en el SNS, es de interés conocer cuál es la situación actual de los activos para la salud en España, así como la distribución de recursos y actividades. Por lo tanto, los objetivos de este trabajo son analizar la equidad, en cuanto a posibilidades de acceso a los activos para la salud comunitarios, y estudiar la distribución de los recursos y actividades comunitarias registradas a nivel nacional y autonómico.
Metodología
Estudio descriptivo y transversal sobre las actividades para la salud comunitarias catalogadas por el MSSSI. Para la identificación de recursos y actividades considerados como activos para la salud, se realizó una búsqueda geográfica nacional entre marzo y abril de 2018 a través de la página web del Ministerio “Localiza Salud”.8 Además se localizaron las entidades locales adheridas, o en vías de adhesión, a la Estrategia a través de la página web de la Red Española de Ciudades Saludables (RECS).12 En la página del Instituto Nacional de Estadística (INE), se buscaron los datos referentes al número de localidades por provincia y CCAA, y al número de habitantes.13
Las variables de estudio fueron: número de recursos comunitarios, tipo de actividad principal que desarrollan según se catalogan en la Estrategia, población diana total y por edades, y el número de entidades locales adheridas o en proceso de adhesión a la Estrategia; todo ello a nivel nacional, por CCAA, por provincia y por localidades.
Se entiende por recurso comunitario todo bien o servicio que puede ser usado para mejorar la calidad de vida de las personas de una comunidad, y por actividad comunitaria, las intervenciones que se realizan con grupos que presentan características, necesidades o intereses comunes, y dirigidas a promover la salud y la calidad de vida maximizando la capacidad de autogestión del grupo.14
Fueron incluidos los recursos y actividades en los que se trabajan las líneas establecidas en la Estrategia. Para confirmar que se trata de una actividad comunitaria, se evaluó el cumplimiento de los criterios según el algoritmo de confirmación del Estudio frAC,15 exceptuando la necesidad de contar con participación del equipo de atención primaria (EAP), ya que consideramos que si bien la implicación del EAP es importante, no es estrictamente necesaria en algunos casos al hablar de actividades comunitarias. Se excluyeron aquellos recursos en los que el tipo de actividad principal no era explícita.
Los datos se analizaron de forma descriptiva con proporciones, tasas y sus diferencias, estableciéndose niveles de significación <0.05. El programa usado ha sido el EpiDat 4.1.
Resultados
En España hay 194 localidades en las que se despliegan 3.132 recursos de actividades comunitarias que pueden ser activos para la salud. De ellos, en 113 localidades se desarrollan 2.438 (77,84%) que son gratuitos, lo que supone una tasa media de recursos disponibles del 5,23 por cada 100.000 habitantes. En la gráfica 1 se aprecia como por encima de esta media se sitúan 4 CCAA, que constituyen el primer cuartil en el ranking, y en 3 de ellas hay diferencias significativas respecto del resto (p<0.001).
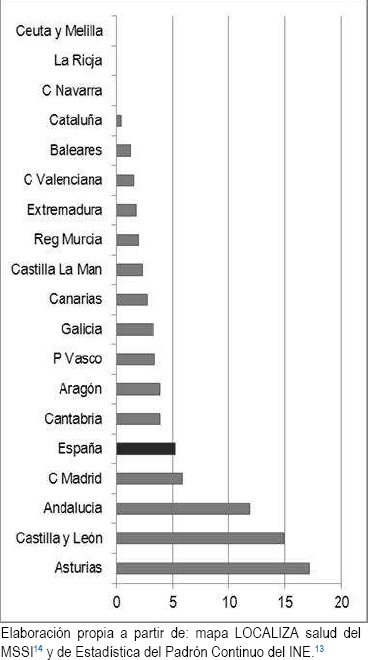
Elaboración propia a partir de: mapa LOCALIZA salud del MSSI14 y de Estadística del Padrón Continuo del INE.12
Gráfica 1. Número de recursos por 100.000 habitantes y Comunidad Autónoma
En dichos recursos se dispone de 7.110 actividades catalogadas por el MSSSI. La media española es de 15,25 actividades por 100.000 habitantes. En la gráfica 2 se constata que hay 7 CCAA que tienen esta tasa por encima de la media nacional, destacando 5 CCAA (p<0.001).

Elaboración propia a partir de: mapa LOCALIZA salud del MSSI14 y de Estadística del Padrón Continuo del INE.12
Gráfica 2. Número de actividades por Comunidad Autónoma y 100.000 habitantes
En esta línea, hay recursos en los que despliegan muchas más actividades que en otros. Así, los situados en Baleares tienen a su disposición más de 38 actividades por cada uno de sus recursos, seguidas a distancia por Murcia, Cataluña y La Rioja; mientras que en Andalucía, País Vasco y Aragón se desarrollan algo más de una actividad por recurso.
Respecto a los factores que se abordan en la Estrategia de Promoción de la Salud y Prevención en el SNS, se han identificado actividades específicas para 7 de los 8 factores que se contemplan, en porcentajes que oscilan entre el 11 y el 15%. Las más habituales son la actividad física, el bienestar emocional y la alimentación, sin diferencias estadísticamente significativas. Las actuaciones relacionadas con la seguridad y las lesiones no intencionales no se contemplan de forma exclusiva, y cuando aparecen, están integradas en otras actividades, aunque en porcentajes muy bajos. Por otra parte, hemos datado la existencia de otros tipos de actividades relacionadas con las personas en riesgo de exclusión, las escuelas de pacientes, las personas cuidadoras, la prevención de la cronicidad, la salud sexual y reproductiva o la salud bucodental; pero entre todas ellas suponen el 10,34% del total de actividades.
Atendiendo a los potenciales beneficiarios de dichas actividades por grupos de edad, a todos ellos se les dedican entre un 11 y un 12% de las actividades, no encontrándose diferencias estadísticamente significativas. Un grupo al que se destinan actividades comunitarias específicas es el de las embarazadas (actividad física, emocionalidad, sexualidad, etc.). Las actividades destinadas al resto de grupos, como la población gitana, personas con discapacidad, mujeres o población con distintas patologías, suponen en su conjunto algo más del 8% del total de actividades.
Por último, hemos revisado las entidades locales adheridas o en proceso de adhesión a la Estrategia por CCAA (tabla 1). Las que más municipios adheridos tienen son Andalucía (27), Comunidad Valenciana (22), Asturias (18) y la Comunidad de Madrid (16); mientras que la Comunidad Foral de Navarra y Melilla no contaban con ningún municipio adherido. La Comunidad Valenciana y Andalucía son las que tienen más entidades en proceso de adhesión (p<0.001).
Tabla 1. Entidades locales adheridas o en proceso de adhesión a la Estrategia y porcentajes respecto del total de municipios de la Comunidad
| Adheridos | % | Proceso adhesión | % | |
|---|---|---|---|---|
| Andalucía | 27 | 3,47 | 18 | 2,31 |
| Aragón | 6 | 0,82 | 3 | 0,41 |
| Asturias | 18 | 23,08 | 1 | 1,28 |
| Baleares | 7 | 10,45 | 0 | 0 |
| Canarias | 10 | 11,36 | 8 | 9,09 |
| Cantabria | 2 | 1,96 | 0 | 0,00 |
| Castilla y León | 14 | 0,62 | 7 | 0,31 |
| Castilla-La Mancha | 6 | 0,65 | 4 | 0,44 |
| Cataluña | 9 | 0,95 | 6 | 0,63 |
| C.Valenciana | 22 | 4,06 | 20 | 3,69 |
| Extremadura | 9 | 2,32 | 4 | 1,03 |
| Galicia | 10 | 3,19 | 7 | 2,24 |
| Madrid | 16 | 8,94 | 8 | 4,47 |
| Murcia | 5 | 11,11 | 5 | 11,11 |
| Navarra | 0 | 0 | 3 | 1,10 |
| País Vasco | 1 | 0,40 | 0 | 0 |
| La Rioja | 1 | 0,57 | 0 | 0 |
| Ceuta | 1 | 100 | 0 | 0 |
| Melilla | 0 | 0 | 0 | 0 |
| TOTAL NACIONAL | 163 | 2,01 | 94 | 1,16 |
Elaboración propia a partir de: RECS. Entidades locales adheridas12 y Estadística del Padrón Continuo. Número de municipios por tamaño de municipio del INE.18
Discusión
En primer lugar hemos de advertir que la información que aparece en la página web “Localiza salud” del MSSI, no es exhaustiva. Una búsqueda específica por áreas geográficas en las que no constan recursos registrados en las fuentes consultadas, como Navarra y Melilla, pone al descubierto que sí los hay. Así, en la Comunidad Foral de Navarra, a través de su Observatorio de Salud Comunitaria,16 consta la existencia de Escuelas de Salud y Programas como “Educar sin drogas -prevención y abordaje de los consumos”, “Promoción de la Salud con Minoría Étnica Gitana” o una Red de Escuelas para la Salud en Europa. De la misma forma, en Melilla, a través de la información en prensa local, se referencian iniciativas destinadas al fomento del envejecimiento activo que lleva a cabo la Fundación “La Caixa”.17 Además, otras fuentes de información y localización de recursos y actividades, como el ya mencionado proyecto colaborativo iniciado desde el PACAP, integrante de la Red de Actividades Comunitarias (RAC); tampoco coinciden totalmente con los registrados en el MSSI.
Centrándonos en la información disponible en el MSSSI, se constatan desigualdades territoriales en cuanto a la disponibilidad de recursos y de actividades gratuitas por CCAA. Así, el 71,54% de todos los recursos disponibles en España se concentran en 3 CCAA: Andalucía, Madrid y Castilla-León. Solo sus recursos comunitarios despliegan el 46,54% de las 7.100 actividades que constan en la página web del MSSI.
Además, dentro de esas Comunidades, los datos no implican que se cumplan los criterios de equidad, desde la perspectiva de la accesibilidad a los activos para la salud. A modo de ejemplo tomamos el caso de la Comunidad de Castilla y León. Es una de las Comunidades en las que la ratio de recursos y actividades por población es más elevada, pero apenas el 1% de sus municipios están adheridos o en proceso de adhesión a la Estrategia. De sus 2.248 municipios, solo 15 tiene más de 20.000 habitantes, y el 90% tiene 2.000 habitantes o menos.18 Esta situación geopolítica dificulta la dotación de servicios en cada punto geográfico, y además parece razonable pensar que no se puede disponer de recursos en cada rincón, en aras a la eficiencia; pero también hay que plantearse el papel que podrían jugar las nuevas tecnologías de la información y de la comunicación, como son las posibilidades que ofrecen internet y las redes sociales a la hora reducir las de-sigualdades en este sentido, sobre todo en el medio rural.
Respecto al número de actividades desplegadas por cada uno de los recursos disponibles, en Andalucía, Madrid y Castilla-León está por debajo de la media nacional, con menos de 3 actividades por cada recurso, mientras que en Baleares o Murcia esta ratio es mucho más alta. Esta coyuntura explica que Baleares o Asturias tengan más actividades disponibles ajustadas por 100.000 habitantes.
Por otro lado, todos los grupos de edad pueden ser beneficiarios potenciales de dichas actividades, pero un análisis más detallado deja al descubierto que se distribuyen de forma heterogénea en todo el territorio español. En parte se debe a la disposición y al voluntarismo de las administraciones locales, y a la necesidad expresada por grupos de población de contar con estos recursos. Además, muchas están destinadas a la prevención de complicaciones asociadas a patologías o condiciones, y no a la promoción de la salud.
En relación a los factores reseñados en la Estrategia que se abordan en esas actividades, hay pocas diferencias entre ellos. Todos están explícitamente abordados, excepto los que tratan la seguridad y las lesiones no intencionales, que no tienen actividades específicas hasta el momento de la revisión, a pesar que, según datos analizados desde la información disponible en la página web del MSSI,19 los casos de hospitalización por accidentes y lesiones no intencionales supusieron en el año 2015 el 8,71% de todos los casos de hospitalización, y las tasas ajustadas por 100.000 habitantes mantienen una suave línea ascendente durante la última década con datos disponibles (60,75 en 2006 y 65,07 en 2015). Además, hay otras actividades específicamente destinadas a colectivos con situaciones concretas, como los grupos en riesgo de exclusión social, que parecen tener menor peso, pero ha de tomarse con cautela por lo que exponemos en el párrafo siguiente.
Como limitaciones de este trabajo destacamos no poder acceder a todos los recursos y actividades que son activos para la salud disponibles de manera exhaustiva debido a tres factores. Primero, que no todos están registrados en los sistemas centralizados, públicos y privados. Segundo, a que no todas las localidades en las que se desarrollan actividades están adheridas a la Red Española de Ciudades Saludables, y tercero, porque hay activos para la salud que no son reconocidos como tales, es decir, que aun existiendo, no se tiene conciencia de su valor como activo para la salud en el entorno local, y que pueden ser, además de los institucionales, personas, colectivos, espacios físicos y ambientales, o expresiones culturales.20
A modo de propuestas, sugerimos cinco. Con el objetivo de acercar los activos para la salud a los principios de universalidad, accesibilidad y equidad, es necesario replantearse el sistema de registro y evaluación de los recursos y actividades disponibles. El primer paso es mapear y registrar de forma precisa los activos disponibles en los entornos locales, ya sean públicos o privados, formales o informales; y analizar qué recursos y actividades son considerados activos para la salud por parte de los ciudadanos y de los profesionales. Esto contribuiría a visibilizar y movilizar las riquezas de una comunidad y a establecer dinámicas para el establecimiento de redes y de apoyos mutuos. En este sentido, es necesario formar y dotar de herramientas a los profesionales de la salud para promover la capacidad de los ciudadanos para detectar los recursos en su entorno que den respuesta a sus intereses y necesidades.
En segundo lugar, establecer un sistema de evaluación de su estructura, organización y funcionamiento, de cara a detectar puntos de mejora. Ya existen iniciativas en este sentido, como el instrumento European Quality Instrument for Health Promotion (EQUIHP),21 la herramienta de evaluación rápida de equidad del Observatorio de Salud de Asturias,22 la evaluación de proyectos de promoción de salud basados en activos de la Red Aragonesa de Proyectos de Promoción de Salud23 o la del distrito de Wakefield, en el condado inglés de West Yorkshire.24
Tercero, analizar las necesidades locales y realizar estudios de tendencia proyectando las necesidades de los ciudadanos a medio plazo, para planificar con eficiencia la dotación de recursos y actividades. Como sugieren otros autores, esto supone también potenciar la coordinación intersectorial.25,26
En base a ello, como cuarto punto, establecer una cartera de servicios de activos para la salud mínima y común para todo el territorio nacional, equitativa y accesible, incorporándolos a las estrategias y planes de e-salud desarrollados por las CCAA; y en la que se definan criterios de calidad prestando especial atención a las personas que tienen dificultades de participación.
Por último, diseñar estudios a medio y largo plazo que evalúen la efectividad y la eficiencia de estas acciones, de modo que en una década se pueda disponer de información que avale, o no, a estos dispositivos. En este sentido, es necesario replantarse el modelo de evaluación positivista actual, integrando modelos fenomenológicos.27 28-29
Conclusiones
Tras estos años de andadura formal de la Estrategia mucho se ha logrado, pero hay amplio margen de mejora. Es preciso establecer una sistemática para mejorar la exhaustividad y la precisión de los mapas de activos, de forma que se pueda difundir la información para que la población pueda conocer su existencia, utilizarlos y fomentar su proactividad en salud.
Hay desigualdades territoriales entre CCAA y dentro de ellas en cuanto a la disponibilidad de recursos y actividades para la salud. Además, su accesibilidad no es equitativa, por lo que hay que diseñar fórmulas para mejorarla, en las que las tecnologías de la información y de la comunicación pueden tener un papel crucial, en el marco de las estrategias de e-salud.
Por otro lado, hay colectivos con determinadas situaciones sociosanitarias para los que los recursos en activos son heterogéneos. De la misma forma, hay que implantar activos dirigidos a tratar la seguridad y las lesiones no intencionales, que también están contemplados en la Estrategia.
Por último, los centros y equipos sanitarios como recursos técnicos, en especial los profesionales de Enfermería de Atención Primaria, tienen que incorporar la orientación comunitaria de forma transversal. Para ello es necesaria la concienciación y formación de los profesionales, y el apoyo institucional explícito, con adaptaciones organizativas y con su inclusión en la cartera de servicios.















