Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista de la Sociedad Española del Dolor
versión impresa ISSN 1134-8046
Rev. Soc. Esp. Dolor vol.17 no.3 Madrid abr. 2010
Premedicación en anestesia pediátrica: citrato de fentanilo oral transmucoso frente a midazolam oral
Premedication in paediatric anaesthesia: oral transmucosal fentanyl citrate vs oral midazolam
I. Velázqueza y J.C. Muñoz-Garridob
aFEA Servicio de Anestesiología, Reanimación y Unidad del Dolor, Hospital de Alta Resolución, Guadix, Granada, España
bFEA Servicio de Anestesiología, Reanimación y Unidad del Dolor, Hospital Comarcal de Melilla, Melilla, España
Dirección para correspondencia
RESUMEN
Introducción: La premedicación anestésica está destinada a reducir la ansiedad y la respuesta al estrés que supone el período anterior a la intervención quirúrgica. El temor a lo desconocido, al dolor y la separación de los padres son elementos que se añaden a la ansiedad perioperatoria en la población pediátrica. La necesidad de encontrar una vía de administración idónea en niños que no añada más sufrimientos a los ya existentes, es un reto para los anestesiólogos.
Objetivo: Los objetivos del presente estudio eran valorar la eficacia, el grado de sedación y el modo de aceptación de 2 modalidades de premedicación para niños: citrato de fentanilo oral transmucoso (CFOT) y midazolam oral disuelto en zumo de fruta.
Material y método: Se estudiaron 2 grupos aleatorizados de 40 niños que iban a someterse a cirugía de diversas especialidades. Las dosis administradas fueron de 10 μg/kg de CFOT y 0,3 mg/kg de midazolam, administrados 30 minutos antes de la punción venosa. Las variables consideradas fueron: saturación de hemoglobina desde el inicio de la premedicación y en la sala de despertar, modo de aceptación, grado de sedación, actitud del niño al separarlo de los padres, ante la punción venosa y ante la inducción anestésica, retraso en el despertar, requerimiento de analgesia postoperatoria, aparición de efectos secundarios.
Resultados: Los resultados se compararon utilizando la t de Student (p < 0,05), y se obtuvieron diferencias significativas en el grado de aceptación favorable al grupo de CFOT, así como la actitud del niño en la canalización venosa. No hubo diferencias en la separación de los padres y en la inducción anestésica. No se presentaron secundarismos significativos en ningún grupo, ni se apreció tampoco desaturación importante de hemoglobina tras la administración de la premedicación.
Conclusiones: Creemos que el CFOT se nos plantea como una administración de premedicación segura, eficaz y cómoda para población pediátrica, que vaya a someterse a intervención quirúrgica, con un adecuado grado de sedación que facilita la separación de los padres, la canalización venosa y la inducción anestésica.
Palabras clave: Citrato de fentanilo oral transmucoso; Midazolam; Premedicación pediátrica.
ABSTRACT
Introduction: The aim of anaesthetic premedication is to reduce anxiety and stress prior to surgery. Paediatric patients suffer even more anxiety due to fear of the unknown and the separation from parents. The need to find out a suitable way of administering premedication to paediatric patients without causing any more trauma is a challenge for the anaesthesiologist.
Objectives: The objective of the current study was to evaluate the efficacy, level of sedation and a way of accepting two different types of premedication for children: Oral Transmucosal Fentanyl Citrate (OTFC) and oral midazolam dissolved in fruit juice.
Methods: In this study, 40 children who were going to be subjected to various types of surgery were randomised to receive OTFC 10 μg/kg and midazolam 0.3 mg/kg 30 minutes before venipuncture. Variables taken into account were: haemoglobin saturation from the beginning of premedication and inside the recovery room, way of accepting, level of sedation, child behaviour after separation from parents, venous puncture and anaesthetic induction, delay in wakening, need of post-surgical analgesia and appearance of secondary effects.
Results: Results were compared using Student’s T (p < 0.05) and there were significant differences in favour of the OTFC group as far as the way of accepting a venous puncture was concerned. No differences in behaviour were observed after separation from parents and anaesthetic induction. There were no significant differences in haemoglobin saturation or secondary effects between both groups.
Conclusions: We believe that the use of OTFC is safe, effective and a convenient way to premedicate a paediatric population, who will be undergoing a surgical procedure, with a reasonable degree of sedation which makes separation from their parents, venous catheterisation and anaesthetic induction easier.
Key words: Oral Transmucosal Fentanyl Citrate (OTFC); Midazolam; Paediatric premedication.
Introducción
En 1874, Clover apuntaba: "Me gusta dar una cucharadita de coñac sin agua con unos pocos minutos de antelación, pero no tanto como una cucharadita sopera. Si se da vino o si el paciente pide un poco de agua con el coñac, habrá que dárselo media hora antes de inhalar para dar tiempo para la absorción"1. Desde los mismos albores de la historia de la anestesia, el anestesiólogo ha ido buscando un método que amortiguara la angustia y la ansiedad que suponían a los pacientes introducirse en el mundo desconocido de la anestesia.
Hoy día definiríamos la medicación preanestésica como la administración de fármacos en el período preoperatorio destinados a reducir la ansiedad, obtener una adecuada sedación manteniendo la estabilidad cardiorrespiratoria, disminuir la hiperactividad simpática y los requerimientos anestésicos, prevenir el exceso de secreciones, minimizar el riesgo de vómitos y facilitar la inducción anestésica2,3.
Sabemos que en el adulto la ansiedad provoca reacciones emocionales que desencadenan modificaciones autonómicas que hacen sinergismo con las maniobras anestésico-quirúrgicas, traduciéndose en una reacción simpática con liberación de catecolaminas endógenas, produciendo arritmias e hipertensión. Este incremento de la ansiedad preoperatoria se asocia con una desfavorable evolución postoperatoria y recuperación clínica, con lo que aumenta el riesgo de infección2,4.
En los pacientes pediátricos, este problema preoperatorio se agudiza y se vuelve más complejo. Al miedo, al encontrarse en un medio extraño, se le suma la ansiedad al separarlos de sus padres, los cuales transfieren sus propios temores a su hijo cuando es trasladado al quirófano. A estas edades tempranas de la vida, los niños son más vulnerables a la ansiedad y el miedo, experiencias que se asocian a terrores nocturnos, pesadillas, enuresis nocturnas, entre otras somatizaciones, para lo que la medicación preanestésica resulta esencial4,5.
Otra dificultad con la que nos encontramos en este tipo de pacientes es la de encontrar una vía de administración cómoda, sencilla, poco o nada agresiva, y que no presente rechazo. Una gran variedad de fármacos, incluidos opioides, benzodiacepinas y barbitúricos, se han usado con este objeto por diversas vías, incluidas nasal, oral, transmucosa, intramuscular, intravenosa y rectal, sin que hasta la actualidad se haya encontrado el fármaco y la vía ideales. Todos presentan sus ventajas y desventajas6.
Diversos estudios han confirmado que el midazolam por vía oral, al mezclarlo con soluciones azucaradas, tiene gran aceptación en la población infantil, lo cual evita la incomodidad de la vía rectal que produce ardor; la vía intramuscular, en la que la aguja atemoriza al niño, y la vía nasal, que puede ser irritante7-10.
Por otra parte, el citrato de fentanilo es un fármaco que se absorbe rápidamente en el ámbito sistémico a través de la mucosa oral teniendo un biodisponibilidad del 50%. En el año 1993, la Food and Drug Administration estadounidense aprobó su uso para el tratamiento del dolor irruptivo, como premedicación anestésica para cirugía y como sedación-analgesia ante procedimientos dolorosos en adultos y en niños de más de 10 kg de peso11-16.
Objetivos
Los objetivos de este estudio fueron valorar:
- La eficacia de ambos fármacos como premedicación anestésica en población pediátrica.
- El grado de sedación preoperatoria.
- El modo de aceptación de los pacientes.
- La actitud de los niños a los 30 minutos de la administración del fármaco, al separarlos de los padres y durante la canalización venosa.
- La saturación de hemoglobina en la sala de preanestesia y en la de reanimación.
- La facilidad para la inducción anestésica.
- Los efectos adversos presentes.
Material y métodos
Se diseñó un estudio prospectivo, aleatorizado y doble ciego. Para ello, se estudiaron 2 grupos de 40 niños, cada uno de ellos, de forma aleatorizada. ASA I y II, con edades comprendidas entre los 3 y 6 años, peso superior a 15 kg y que iban a someterse a cirugía de diversas especialidades (tablas 1 y 2). Como criterio de inclusión se consideró que el tiempo de cirugía fuera entre 30 y 60 minutos, con anestesia general e intubación orotraqueal.
Las dosis empleadas fueron de 10 mg/kg de peso para citrato de fentanilo oral transmucoso (CFOT), modulando con el tiempo de permanencia en la boca para ajustar las dosis exactas al peso del paciente.
Las dosis de midazolam fueron de 0,3 mg/kg de peso edulcuradas con zumo de frutas. En ambos grupos la premedicación se administró 30 minutos antes de la canalización venosa, a la vez que se realizaba aplicación de EMLA (eutectic mixture of local anesthetic) con oclusión posterior en la zona de posible punción intravenosa.
El estudio se realizó en 3 fases y por 3 profesionales distintos. La enfermera responsable de la sala de premedicación, de forma aleatoria, daba la premedicación al niño hasta completar el grupo con el número establecido, y, a la vez, valoraba:
- El grado de aceptación del niño ante la premedicación.
- La saturación de hemoglobina tras la administración de la premedicación.
- La actitud del niño a los 30 minutos.
- La actitud del niño al separarlo de los padres.
- La actitud en la punción venosa.
En una segunda fase, el anestesiólogo, que desconocía el fármaco usado en la premedicación, valoraba en el quirófano:
- La actitud del niño en la inducción anestésica.
- La existencia de retraso en el despertar.
En la tercera fase, la valoración se realizó en la sala de despertar por parte de la enfermera responsable que desconocía, a su vez, el fármaco empleado en la premedicación. Los parámetros valorados fueron:
- La actitud del niño a la llegada a la sala de despertar.
- La saturación de hemoglobina durante la estancia en esta sala.
- La existencia de sedación excesiva.
- Los efectos adversos.
En cuanto a las escalas de valoración del comportamiento de los distintos pacientes, se establecieron 2:
1. Actitud del niño
- Agitado.
- Tranquilo.
- Somnoliento.
- Dormido.
2. Aceptación del niño
- Buena.
- Dificultosa.
- Rechazo.
Se compararon los resultados obtenidos en ambos grupos utilizando como método estadístico para la comparación de medias la t de Student. Se trabajó con un intervalo de confianza del 95% y una significación estadística de p < 0,05.
Resultados
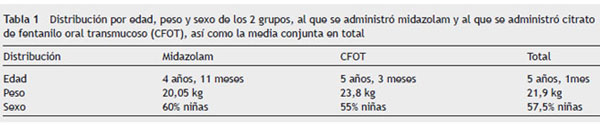
Los resultados en relación con el grado de aceptación fueron: aceptación buena para el grupo de CFOT en el 85% de los casos, dificultosa en el 12,5% y sólo se apreció un 2,5% de rechazo, mientras que para el grupo de midazolam oral los resultados fueron del 55% buena, 30% dificultosa y se nos presentó un 15% de rechazo. Estos datos tienen diferencias estadísticamente significativas (p = 0,0033) (fig. 1).
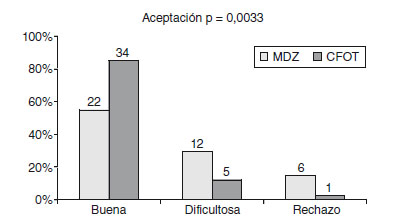
Figura 1 Porcentaje y números absolutos del grado de aceptación de
los 2 grupos de premedicación (p = 0,003). Prueba estadística de la c2.
Tenemos significación estadística, por ello ambos grupos se comportan
de modo diferente respecto a la aceptación. Podemos rechazar la hipótesis
nula de igualdad. CFOT: citrato de fentanilo oral transmucoso; MDZ: midazolam.
En la actitud a los 30 minutos, el grupo de CFOT presentó un 12,5% de pacientes agitados, un 82,5% de tranquilos y un 5% de somnolientos. El grupo de midazolam obtuvo un 35% de pacientes agitados, un 60% de tranquilos y un 5% de somnolientos. En ninguno de los 2 grupos se apreciaron pacientes dormidos (nivel 3 de la escala Ramsay) con la premedicación. Las diferencias entre ambos grupos también presentan significación estadística (p = 0,0465) (fig. 2).
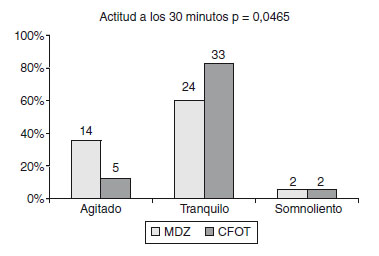
Figura 2 Porcentajes y números absolutos de actitud del paciente
a los 30 minutos de la administración de la premedicación (p = 0,0465).
Prueba estadística de la c2. Tenemos significación estadística, por ello
ambos grupos se comportan de modo diferente respecto a la actitud a
los 30 minutos. Podemos rechazar la hipótesis nula de igualdad. Estas
diferencias que observamos en el gráfico son significativas.
CFOT: citrato de fentanilo oral transmucoso; MDZ: midazolam.
En relación con la saturación de hemoglobina, en ningún caso de ambos grupos se registró descenso por debajo del 90%, y ningún paciente necesitó suplemento de oxígeno en la sala de premedicación. En la variación de la saturación de hemoglobina no hubo diferencia estadísticamente significativa.
En la valoración de la actitud de los pacientes ante la separación de los padres, el grupo del CFOT presentó un 15% agitado, un 72,5% tranquilo y un 12,5% somnoliento, mientras que los pacientes que recibieron midazolam presentaron un 40% agitado, un 55% tranquilo y un 5% somnoliento. En ninguno de los 2 grupos se apreció a pacientes dormidos. Aun así, los datos obtenidos no presentan diferencias estadísticamente significativas.
Otro de los comportamientos analizados fue valorar la actitud del niño durante la canalización intravenosa. En esta valoración, también se apreció diferencia estadística significativa entre ambos grupos (p = 0,0166). El grupo de CFOT presentó un 22,5% agitado, un 70% tranquilo y un 7,5% somnoliento. En el grupo de midazolam, por su parte, se apreció un 47,5% agitado, un 50% tranquilo y un 2,5% somnoliento (fig. 3).
Figura 3 Actitud de los pacientes en el instante de la canalización
intravenosa (i.v.) (p = 0,0166). Prueba estadística de la c2. Tenemos
significación estadística, por ello ambos grupos se comportan de modo
diferente respecto a esta variable. Podemos rechazar la hipótesis nula
de igualdad. Estas diferencias que observamos en el gráfico son significativas.
CFOT: citrato de fentanilo oral transmucoso; MDZ: midazolam.
En relación con la colaboración para la inducción anestésica, aunque se aprecian distintas cifras entre ambos grupos (CFOT presenta un 77,5% de tranquilo frente a un 52,5% de midazolam), los resultados no demuestran una diferencia estadísticamente significativa.
En la valoración del retraso en el despertar, se apreció un retraso en el 40% del grupo de midazolam, frente a un 15% del grupo de CFOT. Estos datos son estadísticamente significativos (p = 0,01166) (fig. 4).
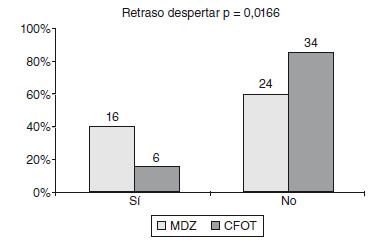
Figura 4 Sí se apreció una diferencia significativa entre ambos grupos
en la apreciación de retraso en el despertar (p = 0,0166). Prueba estadística
de la c2 con corrección por continuidad de Yates. Tenemos significación
estadística, por ello ambos grupos se comportan de modo diferente respecto
a esta variable. Podemos rechazar la hipótesis nula de igualdad. Estas
diferencias que observamos en el gráfico son significativas.
CFOT: citrato de fentanilo oral transmucoso; MDZ: midazolam.
Los resultados obtenidos en relación con la actitud de los pacientes al llegar a la sala de despertar fueron: el grupo de CFOT presentó un 72,5% de tranquilo, frente a un 30% del otro grupo. Donde sí se manifiesta una diferencia significativa es al agrupar los ítems somnoliento y dormido. El grupo CFOT presenta 12,5% y el grupo de midazolam 47,5% (p < 0,001) (fig. 5).
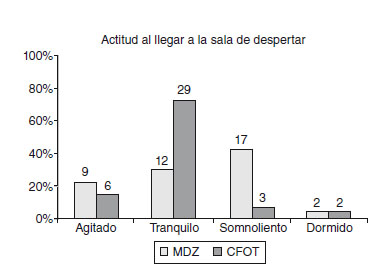
Figura 5 Hay diferencia significativa estadística (p < 0,001),
al agrupar los ítems somnoliento y dormido. CFOT: citrato de
fentanilo oral transmucoso; MDZ: midazolam.
El registro continuo de la saturación de hemoglobina en la sala de despertar nos proporcionó los resultados siguientes: el grupo CFOT registró saturación mayor del 94% en el 80% de los casos. El grupo de midazolam presentó un 65%. En el grupo CFOT sólo se produjo desaturación por debajo del 90% en un 2,5%, mientras que en el grupo de midazolam ocurrió en el 12,5% (fig. 6).
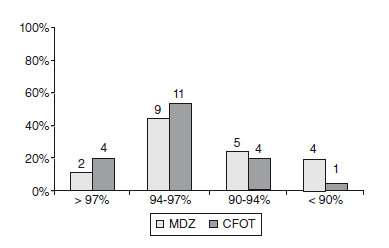
Figura 6 Saturación de hemoglobina en la sala de despertar.
CFOT: citrato de fentanilo oral transmucoso; MDZ: midazolam.
No tuvimos constancia de efectos adversos graves. Se apreció un porcentaje mayor de sedación en los pacientes de grupo de midazolam (el 30 frente al 7,5%). Las náuseas y los vómitos se presentaron en porcentajes similares, y hubo un solo caso de retención urinaria en el grupo de CFOT (fig. 7).
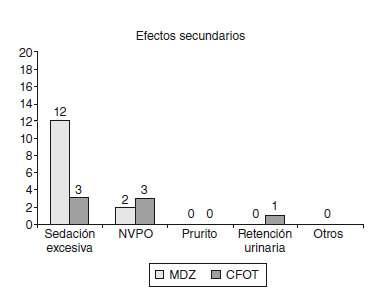
Figura 7 Relación de efectos secundarios. Al agrupar alguna de
las categorías (náuseas y vómitos postoperatorios [NVPO] y
retención urinaria) saldría una significación estadística de p = 0,1196
con la prueba exacta de Fisher. Por ello, las diferencias observadas
no serían significativas entre ambos grupos. CFOT: citrato de
fentanilo oral transmucoso; MDZ: midazolam.
Discusión
Hay un cuantioso número de trabajos precedentes que avalan la utilidad del CFOT como premedicación ansiolítica en pacientes pediátricos sometidos a intervención quirúrgica y a procedimientos diagnósticos o terapéuticos dolorosos11-27. Del mismo modo, también hay diversas publicaciones que avalan la eficacia del midazolam oral como premedicación en este tipo de pacientes8-10. Por ello, en este trabajo nos hemos centrado esencialmente en la comparación de ambos fármacos en cuanto a su aceptación por parte del paciente, así como en la repercusión en su comportamiento, sin valorar los requerimientos analgésicos intraoperatorios y postoperatorios, debido a la falta de homogeneidad del tipo de intervenciones registradas. Este aspecto ya se ha recogido en otras publicaciones, donde se resalta la disminución de analgesia de rescate en el grupo que recibió CFOT como premedicación22.
Una de las principales cualidades que nos aporta el CFOT como premedicación en población pediátrica es sin duda la facilidad de aceptación (fig. 8). En nuestro estudio, tan sólo se produjo un solo caso de rechazo (2,5%) frente a 6 casos (15%) en el grupo de midazolam, cualidad descrita en otros trabajos12,13,23. Ello nos permite asegurar la administración de un fármaco predecible en su cinética y farmacodinamia, sin excesivo esfuerzo por parte del personal de quirófano y sin desagrado por el paciente. Hay que considerar que, dada la superficie extensa de la mucosa oral, su temperatura uniforme y estar muy vascularizada y permeable, nos permite establecer una absorción gradual y predecible en 15 minutos. El consumo de la unidad de CFOT en la boca del paciente sigue una curva exponencial, por lo que en los primeros 5 minutos se consume un 62% del comprimido, siendo consumido el 38% restante en los últimos 10 minutos. Con estas características y cualidades del CFOT, podemos modular la dosis por kg de peso en función del tiempo de permanencia del fármaco en la boca del paciente.
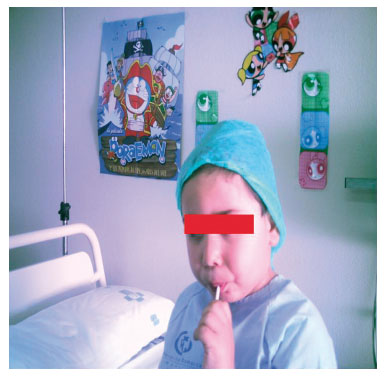
Figura 8 Paciente consumiendo citrato de fentanilo
oral transmucoso en la sala de premedicación.
La separación de los padres siempre supone un acontecimiento traumático, tanto para los padres como para el niño. En ambos grupos se consiguió que este episodio fuera lo más pacífico posible (fig. 9). Aunque no ha habido diferencia significativa estadística en esta variable entre ambos grupos, en números absolutos, 34 pacientes que recibieron CFOT no lloraron ni mostraron gestos de desagrado al separarlos de sus padres, por sólo 24 en el grupo midazolam. En estudios ulteriores, sería necesario ampliar la muestra para comprobar si hay diferencia significativa en el comportamiento de los niños al separarlos de sus padres.
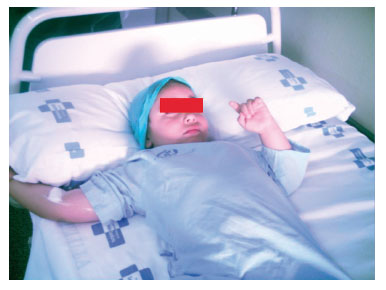
Figura 9 Actitud de un paciente a los 30 minutos tras
la administración de citrato de fentanilo oral transmucoso.
Otro elemento agresivo para estos pacientes es el hecho de la canalización intravenosa. Con la administración de CFOT hemos logrado reducir el desagrado y la agitación de forma significativa respecto al grupo de midazolam (fig. 10). Creemos que para conseguir este objetivo ha contribuido de forma decisiva dejar transcurrir 30 minutos desde el momento de la administración de la premedicación y la canalización, tiempo necesario para que el fentanilo consiga valores plasmáticos adecuados en niños, toda vez que éstos, por su manera de consumir el CFOT, deglutiendo mayor cantidad que absorbiéndose por vía transmucosa, presentan picos plasmáticos más tardíos que en los adultos12,13,18,19,21,23.
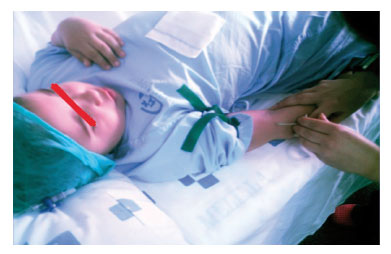
Figura 10 Actitud de un paciente del grupo citrato de
fentanilo oral transmucoso ante la canalización intravenosa.
Ambos grupos facilitaron la inducción anestésica sin que existiera diferencia significativa, aunque en el grupo de CFOT se produjo un porcentaje mayor (70%) de pacientes en actitud tranquila. Esta falta de diferencia significativa también se recoge en otras publicaciones6.
Coincidiendo también con lo publicado por otros autores, el uso de CFOT no produce demora en el despertar de la anestesia y facilita enormemente la recuperación en la sala de recuperación postanestésica, con lo que se aprecia un retraso mayor en el despertar los pacientes del grupo de midazolam13,17,22. Este dato, que podría ser una simple apreciación subjetiva, se confirma por la mayor desaturación de hemoglobina que presentaban los pacientes de este grupo a su llegada a la sala de despertar.
Un tema controvertido que no alcanza solución pacífica entre los distintos autores es la dosis a usar de CFOT. Los trabajos de Streissand et al12 y Ashburn et al13, en los que emplean grupos con distintas dosis de CFOT, llegan a la conclusión de que los efectos secundarios y la desaturación de hemoglobina son dependientes de la dosis, por lo que se recomienda como idónea la dosis de 15-20 mg/kg. Por otra parte, Epstein et al19 no recomiendan la dosis de 15 mg/kg por presentar alto índice de vómitos postoperatorios (50%), a causa de lo cual un paciente experimentó un caso de rigidez torácica durante la inducción. Nelson et al17, a dosis de 15-20 mg/kg, refieren un 37% de vómitos postoperatorios, mientras que Friesen et al25,26 recogen un 12,6% de vómitos preoperatorios y un 9,2% de desaturación de hemoglobina. Dsida et al6 con dosis de 10-15 mg/kg de peso de 21 pacientes no presentan ningún cuadro de vómitos ni desaturación. Stanley et al27, con dosis alta de 15-20 mg/kg, aunque refieren buena aceptación por parte de los pacientes y que favorece la inducción anestésica, presentan un sorprendente 44% de vómitos postoperatorios. Howell et al28, en su trabajo comparativo en el uso de los 2 fármacos como premedicación anestésica, emplea dosis más altas de CFOT (15-20 mg/kg) y de midazolam 0,5 mg/kg, con lo que consiguen similares resultados satisfactorios que cuando se emplean dosis más bajas
En nuestro trabajo, como apuntan otros autores6,20,21, pretendiendo minimizar los efectos adversos y conseguir un adecuado efecto ansiolítico, empleamos dosis baja, 10 mg/ kg de peso. Los resultados obtenidos con esta dosis son alentadores. No se presentó ningún cuadro de desaturación de hemoglobina después de su administración, conseguimos los efectos sedantes y ansiolíticos deseados, lo cual permitió una separación de los padres nada traumatizante, y se pudo realizar una canalización venosa apacible, que favoreció la inducción anestésica, sin entorpecer el despertar de la anestesia y se logró no incrementar los efectos secundarios respecto al grupo de midazolam, tan sólo obtuvimos un 7,5% de vómitos postoperatorios.
En resumen, en nuestra experiencia, el CFOT presenta una alternativa valiosa como fármaco para premedicación en población pediátrica, el cual mejora los resultados obtenidos con el grupo de midazolam en: grado de aceptación, actitud del niño a los 30 minutos, en la canalización venosa, menor retraso en el despertar de la anestesia y en la actitud al llegar a la sala de despertar. A la dosis empleada (10 mg/kg) no presenta efectos adversos graves y reúne las cualidades necesarias para cumplir los requisitos exigidos a toda premedicación anestésica, su alto grado de aceptación en este tipo de pacientes comporta una de sus principales ventajas.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Stevens AJ. Preparación para la anestesia. Barcelona: Salvat; 1983. p. 77-9. [ Links ]
2. Aldrete JA. Texto de anestesiología teórico práctico. 3.a ed. México DF: Salvat; 1994. p. 335-54. [ Links ]
3. Morgan Hughes JO, Banghan JA. Preinduction behaviour of children: A review of placebo-controlled trials of sedative. Anaesthesia. 1990;45:427-35. [ Links ]
4. Kain Z, Mayes LC, Wang SM, Caramico LA, Krivutza DM, Hofstadter MB. Parenteral presence and a sedative premedicant for children undergoing surgery. Anesthesiology. 2000;92:939-46. [ Links ]
5. Bell CH. Manual de anestesiología pediátrica. 2.a ed. Madrid: Harcourt Brace; 1996. p. 71-84. [ Links ]
6. Dsida RM, Wheeler M, Birmingham P, Hentthorn T, Avram M, Enders-Klein C, et al. Premedication of pediatric tonsillectoy patients with oral transmucosal fentanilo citrate. Anesth Anal. 1998;86:66-70. [ Links ]
7. Patiño L, Muñoz J. Conceptos básicos en anestesiología pediátrica. 1.a ed. Sante Fe de Bogotá: Nueva Editorial; 1994. p. 329-46. [ Links ]
8. Tolksdorf W. Rectal, oral and nasal premedication using midazolam in clildren aged 1-6 ayers. Anaesthesia. 1991;40:661-7. [ Links ]
9. Jones R, Visran A, Kornbar J, Frwin M, Gunawardene W. Premedication with oral midazolam in children. Anaesth Intensive Care. 1994;22:539-44. [ Links ]
10. Greenbrerg RS, Maxwell LG, Zahurak M, Yaster M. Preanesthetic medication of children with midazolam using the biojector jet injector. Anesthesiology. 1995;83:264-9. [ Links ]
11. Preston RA, Csontos ER, East KA, Kessler KR, Fisk SP, Streisand JB. Plasma fentanyl concentrations after oral transmucosal fentanyl citrate: children versus adults. Anesthesiology. 1993;79:A370. [ Links ]
12. Streisand JB, Stanley TH, Hague B, Van Vreeswijk H, Ho GH, Pace NL. Oral transmucosal fentanyl citrate premedication in children. Anesth Analg. 1989;69:28-34. [ Links ]
13. Ashburn MA, Streisand JB, Traver SD, Mears SL, Mulder SM, Floel Wilms AW, et al. Oral transmucosal fentanyl citrate for premedication in paediatrics outpatients. Can J Anesth. 1990;37:857-66. [ Links ]
14. Feld LH, Champeau MW, Van Steenis CA, Scott JC. Preanesthetic medication in children: A comparison of oral transmucosal fentanyl citrate versus placebo. Anesthesiology. 1989;71:374-7. [ Links ]
15. Schechter NL, Weissman SJ, Rosenblum M, Bernstein B, Conard PL. The use of oral transmucosal fentanyl citrate for painful precedures in children. Pediatrics. 1995;3:427-8. [ Links ]
16. Wheeler M, Birminghan P, Lugo RA, Heffner CL, Cote CJ. The pharmacokinetics of the intravenous formulation of fentanyl citrate administered orally in children undergoing general anesthesia. Anesth Analg. 2004;99:1347-51. [ Links ]
17. Nelson PS, Streisand JB, Mulder SM, Pace NL, Stanley TH. Comparison of oral transmucosal fentanyl citrate and an oral solution of meperidine, diazepam and atropine for premedication in children. Anesthesiology. 1989;70:616-21. [ Links ]
18. Gerwels JW, Bezzant JL, Lemaire L, Pauley LF, Streisand JB. Oral transmucosal fentanyl citrate premedication in patient undergoing outpatient dermatologic procedures. J Dermatol Surg Oncol. 1994;20:823-6. [ Links ]
19. Epstein RH, Mendel HG, Witkowski TA, Waters R, Guarnieri KM, Marr AT, et al. The safety and efficacy or oral transmucosal fentanyl citrate for preoperative sedation in young children. Anesth Analg. 1996;83:1200-5. [ Links ]
20. Cánovas L, Castro M, Santo A, Calvo T, García B, García L. Analgesia con citrato de fentanilo oral transmucoso (CFOT) en procedimientos dolorosos en la población pediátrica. Rev Soc Esp Dolor. 2004;11:515-9. [ Links ]
21. Álvarez López LC, González Zárate J, Herrero E, Páez M, Martínez B, Poves R. Analgo-sedación consciente con midazolam y fentanilo oral transmucoso en niños. Rev Soc Esp Dolor. 2006;6:406-9. [ Links ]
22. Pérez Bustamante FJ, Pérez Guerrero AC, Moguel MA, Collado F, Torres LM. Utilidad del citrato de fentanilo oral transmucoso (CFOT) para procurar ansiólisis preoperatoria y analgesia postoperatoria en cirugía pediátrica. Rev Soc Esp Dolor. 2008;2:69-74. [ Links ]
23. Weisman SJ. Preoperative anxiety in children: Is there a role for premedication? Am J Anesth. 1997;13(Suppl):16. [ Links ]
24. Schutman S, Hurg J, Liebelt E, Strafford M, Schechter N, Wisk M, et al. Oral transmucosal fentanyl citrate for premedication of children undergoing laceration repair. Ann Emerg Med. 1994;24:1060-3. [ Links ]
25. Friesen Rh, Lockhart CH. Oral transmucosal fentanyl citrate for preanesthetic medication of pediatric day surgery patients with and without droperidol as a prophylactic anti-emetic. Anesthesiology 1992;76:46-51. [ Links ]
26. Friesen RH, Carpenter E, Madigan CK, Lockhart CH. Oral transmucosal fentanyl citrate for preanesthetic medication of paediatric cardial surgery patients. Paediatr Anaesth. 1995;5:29-33. [ Links ]
27. Stanley TH, Leiman BC, Rawal N, Marcus M, Van den Nieuwehuyzen M, Walford A, et al. The effects of oral transmucosal fentanyl citrate premedication on preoperative bahavioral responses and gastric volume and acidity in children. Anesth Analg. 1989;69:328-35. [ Links ]
28. Howell TK, Smith S, Rushman SC, Walker RW, Radivan F. A comparison of oral transmucosal fentanyl and oral midazolam for premedication in children. Anaesthesia. 2002;57:798-805. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: ignavel50@hotmail.com
(I. Velázquez).
Recibido el 1 de febrero de 2009;
aceptado el 1 de diciembre de 2009