INTRODUCCIÓN
El dolor pélvico crónico (DPC) puede definirse como el dolor no oncológico, continuo o recurrente, que persiste durante al menos 6 meses y que es percibido en estructuras relacionadas con la pelvis, asociado o no a síntomas urinarios 1. Puede surgir como consecuencia de diversos mecanismos (gastrointestinales [37,7 %], urinarios [30,8 %] o ginecológicos [20,2 %]), algunos no bien aclarados y otros "bien definidos", siendo muy importante identificar y tratar adecuadamente estos últimos. En todos los casos, suele acompañarse de consecuencias negativas emocionales y/o sexuales 2) (3.
Se estima que el DPC afecta al 14,7 % de las mujeres en edad fértil de los EE. UU. 4 y a 38/1.000 de las de Reino Unido (muchas nunca son diagnosticadas) 3,4. Existe una relación de 9:1 entre mujeres y hombres 5, habiéndose demostrado que el dolor urogenital en mujeres está muy relacionado con la carga hormonal y con el ciclo menstrual 6) (7) (8.
Los pacientes con dolor pélvico urogenital sufren a menudo "más de un dolor crónico", tanto a nivel pélvico (25-50 %) como en otras localizaciones (por ejemplo: fibromialgia) 2) (3, lo que hace pensar en una posible alteración de los mecanismos moduladores del dolor, de la cual empiezan a existir evidencias, y una posible contribución de factores psicológicos 9. Se han propuesto múltiples líneas de tratamiento para este síndrome doloroso, algunas de ellas muy agresivas. No obstante, a pesar de la gran cantidad de terapias propuestas, existen múltiples pacientes con DPC en los que no se consigue un control adecuado del dolor.
Dado que las inervación de las estructuras pélvicas es triple, pues procede del sistema nervioso (SN) somático (núcleo de Onuf: S2-S4, a través de los nervios pudendos), y del SN autónomo (SNA) simpático (SNP: T10-L2 a través del plexo hipogástrico) y parasimpático (SNP: S2-S4 del que parte el nervio pélvico), la mayoría de técnicas analgésicas empleadas en las unidades de dolor pretenden, de una y otra manera, bloquear y modular la transmisión de impulsos nerviosos aferentes y/o eferentes transmitidos por dichas vías nerviosas. Con todo, ninguna de las técnicas empleadas hasta ahora parece tener en cuenta la sensibilización central presente en estos pacientes 10.
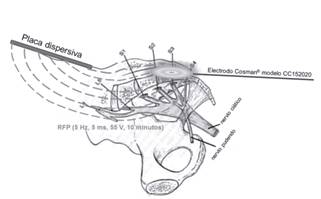
En el año 2014, Olav Jacobus Johannes Maria Rohof 11 propone una técnica de radiofrecuencia pulsada (RFP) epidural vía caudal para el tratamiento de cuadros de dolor crónico asociado a posible sensibilización central. Dicha técnica consiste en, con el paciente en decúbito prono y bajo control fluoroscópico, situar la cánula (CC152020) a nivel epidural caudal (no más allá de S3), y una vez comprobada la distribución en "árbol de Navidad" del contraste hidrosoluble, con la placa dispersiva a nivel cervical, introducir el electrodo y, tras estimulación sensitiva a 50 Hz, realizar RFP a 5 Hz de frecuencia, 5 ms de anchura de pulso y 55 V durante 10 minutos.
Nosotros pensamos que, modificando la técnica propuesta por Rohof, colocando la placa dispersiva a nivel lumbosacro, quizá la RFP pudiera generar un campo electromagnético local lo suficientemente amplio como para interactuar con las estructuras responsables de la inervación, mencionadas arriba, manteniendo un cierto efecto sobre la sensibilización central presente en estos pacientes 10.
MATERIAL Y MÉTODOS
Se exponen dos casos de pacientes con DPC sin respuesta adecuada a tratamientos convencionales a los que, tras su aceptación mediante consentimiento informado, se les realiza radiofrecuencia pulsada epidural de raíces sacras modificando la técnica propuesta por Rohof 10 para el tratamiento de pacientes con dolor crónico y sensibilización central. Así, con el paciente en decúbito prono y bajo control radiológico con contraste hidrosoluble, se realiza RFP (5 Hz de frecuencia, 5 ms de anchura de pulso, 55 V durante 10 minutos y temperatura máxima de 42 °C) introduciendo una cánula recta (electrodo extraíble Cosman(r) modelo CC152020, de 15 cm de longitud, 20 mm de punta activa y grosor de 20 G) por hiato sacro, situando la punta de la misma a nivel de S3, y colocando la placa dispersiva a nivel lumbosacro (Figura 1).
El seguimiento de ambos pacientes ha sido trimestral hasta la fecha, monitorizándose la intensidad del dolor según NRS (Numeric Rating Scale) y el grado de alivio obtenido mediante una escala de doble entrada, cualitativa y porcentual.
CASO CLÍNICO 1
Mujer de 65 años monorrena (por nefrectomía secundaria a litiasis renal), hipertensa y diabética tipo 2 que es remitida a la Unidad del Dolor por DPC intenso con sensación subjetiva de retención urinaria y dificultad dolorosa a la micción, la cual le produce exacerbación del dolor durante horas (NRS 9/10). Sigue tratamiento analgésico con oxicodona/naloxona 20/10 mg cada 12 horas y parches de fentanilo transdérmico 50 µg/h cada 72 horas. Se le había realizado una electromiografía (EMG), que había resultado normal, y una resonancia magnética nuclear (RMN) lumbar en la que destacaba espondiloartropatía y polidiscopatía degenerativa lumbar. Neurología, neurocirugía, ginecología y urología habían descartado patología orgánica.
En nuestra Unidad se le propone reducción de opioides, por si estos pudiesen contribuir al cuadro descrito, lo que la paciente rechaza alegando necesitarlo. Se decide entonces añadir al tratamiento clorpromacina y realizar bloqueo epidural caudal con anestésicos locales y corticoides, consiguiéndose un alivio adecuado de la sintomatología durante aproximadamente un mes y medio. Posteriormente, se lleva a cabo un bloqueo del ganglio impar con eficacia similar, repitiéndose a los tres meses, lo que nos permite en este tiempo retirar oxicodona/naloxona progresivamente e incluso disminuir las dosis de fentanilo transdérmico. Ante la reaparición de la clínica, en un intento de prolongar la duración del alivio, se propone la realización de un nuevo bloqueo epidural caudal efectuando en el mismo acto una RFP de raíces sacras modificando ligeramente la técnica propuesta por Rohof (ver arriba). A los 3 meses del tratamiento, la paciente refiere haber obtenido con esta técnica un nivel de satisfacción muy superior a los obtenidos hasta el momento, con una reducción de la intensidad del dolor de aproximadamente un 70 % habiendo podido retirar los parches de fentanilo. Nos comenta que en los últimos días el dolor vuelve a manifestarse aunque de una manera mucho más suave, por lo que se repite por segunda vez dicha técnica habiendo pasado ya 12 meses desde la misma y manteniendo un nivel medio de dolor NRS 2/10 sin medicación.
CASO CLÍNICO 2
Mujer de 51 años que es remitida a la consulta de la Unidad del Dolor por lumbalgia y dolor pélvico crónicos. Como antecedentes personales destaca hábito tabáquico, gastritis crónica superficial e intervención quirúrgica urológica de un cistocele reintervenido al año por infección del músculo adductor y fístula vaginal. Tras dicha cirugía comienza la sintomatología dolorosa. A su llegada a la consulta, la paciente describe un dolor de características neuropáticas asociado a tenesmo rectal y vesical exacerbado con la sedestación y de una intensidad media 8/10 en la escala NRS. La exploración física es compatible con un síndrome facetario y miofascial asociado del músculo psoas ilíaco bilateral. La EMG aportada informa de una neuropatía crónica bilateral del tronco común de los pudendos activa, inestable y susceptible de empeorar y la RMN lumbar es normal. La paciente está en tratamiento por neurología por esta causa con amitriptilina, pregabalina, lamotrigina y agomelatina.
Frente a estos hallazgos, se instaura tratamiento con pregabalina a dosis crecientes, capsaicina en crema en la zona infraumbilical y oxicodona-naloxona 5/2,5 mg cada 12 horas. Asimismo, se propone infiltración epidural caudal con anestésicos locales y corticoides, siendo esta levemente eficaz y llegando para entonces, pasados 4 meses de dicha infiltración, a dosis de pregabalina de 150 mg cada 12 horas y oxicodona-naloxona 10/5 mg cada 12 horas. Ante estos resultados, se procede a realizar infiltración del ganglio de Walter con anestésicos locales y corticoides, siendo esta también poco eficaz. El siguiente plan de acción planteado era realizar RFP de ambos nervios pudendos, sin embargo, ante los buenos resultados objetivados con la anterior paciente, se le propone la realización de una nueva infiltración epidural caudal, pero en este caso, a través del electrodo Cosman(r) CC152020 realizando previamente (en el mismo acto) la RFP según técnica modificada de Rohof (descrita más arriba). Tras la misma, se produce una reducción de la intensidad del dolor de aproximadamente un 70 % (NRS 3/10), siendo realmente satisfactoria para la paciente y manteniéndose su efecto hasta la fecha (6 meses después).
DISCUSIÓN
A pesar de su alta prevalencia y los elevados costos de salud asociados, la gama de intervenciones probadas eficaces en el DPC sigue siendo muy limitada y sus recomendaciones se basan principalmente en estudios simples 12. Así, han sido probadas múltiples líneas terapéuticas: psicoterapia, acupuntura, distintos fármacos (antibióticos, analgésicos, antinflamatorios, neuromoduladores, etc.), tratamientos del suelo pélvico (infiltraciones con distintas sustancias, masajes, biofeed-back, etc.), instilaciones vesicales con distintas sustancias (dimetilsulfóxido, lidocaína, resiniferatoxina, etc.), tratamientos quirúrgicos (hidrodistensión, fulguración de las lesiones mucosas, inyección de toxina botulínica en músculo detrusor, cistoplastia, derivación urinaria e incluso cistectomía) y tratamientos intervencionistas 13 (bloqueos epidural, simpático y/o de nervios periféricos y neuromodulación química y/o física), no existiendo a día de hoy una estrategia adecuada de tratamiento y encontrándonos con un cuantioso porcentaje de pacientes en los que no se consigue un control adecuado del dolor 12) (13. La falta de respuesta a todo tipo de tratamientos, unido a la elevada concurrencia del DPC con otros síndromes de dolor crónico, hace pensar en alguna alteración de los mecanismos moduladores del dolor. De hecho, la actual evidencia sugiere la existencia de una hiperexcitabilidad del SNC, así como una alteración de la morfología y función cerebrales, una hiperalgesia generalizada a diferentes tipos de estímulos, una hiperactividad de los mecanismos nociceptivos y una desregulación autonómica. No estando aún claro si tales cambios en el procesamiento central y sensorial del dolor son secundarios o primarios. No obstante, en pacientes afectos de DPC, los mecanismos endógenos inhibitorios del dolor parecen normales, haciéndose necesarios estudios adicionales en busca de la alteración de tales mecanismos 10.
En ambos casos se trató un DPC refractario a múltiples abordajes terapéuticos previos. En el primero de ellos se pensó que, ya que se le iba a realizar una nueva epidural caudal, realizar esta a través del electrodo extraíble Cosman(r) modelo CC152020 (15 cm de longitud, 20 mm de punta activa y grosor de 20 G) aprovechando el mismo para realizar, previamente a la introducción de la medicación en el espacio epidural, una RFP epidural, vía caudal, según la técnica descrita por Rohof para tratamiento de pacientes con sensibilización central (ver más arriba).
Rohof justifica los parámetros elegidos alegando prevenir así picos de temperatura mayores de 42° C y, al mismo tiempo, proporcionar un campo electromagnético lo suficientemente potente (55 V) como para garantizar efecto clínico. Ante los alentadores resultados, el autor considera que el alivio a corto plazo puede ser debido a cambios en los canales neuronales de sodio/potasio y, a largo plazo, puede atribuirse a su acción sobre la inervación parasimpática eferente sacra a nivel de los ganglios espinales de S2, S3 y S4. La información parasimpática aferente viajaría con los ganglios simpáticos S2, S3 y S4 a la médula y al sistema parasimpático central, activando el sistema colinérgico antinflamatorio. En un intento de potenciar ese efecto sobre la inervación parasimpática, propone colocar la placa dispersiva a nivel cervical, en la zona del nervio vago 11.
En nuestro caso, pensamos que acercando la placa dispersiva a nivel lumbosacro se podría conseguir concentrar el campo electromagnético a dicho nivel, facilitando su acción sobre el plexo hipogástrico (SNS), nervios pélvicos (SNP) y pudendos (núcleo de Onuf). Además, consideramos introducir la punta del electrodo de RF al menos hasta la unión de S3 con S4, con el fin de actuar lo más cerca posible de las raíces S2, S3 y S4, lo que se vería favorecido también por la longitud de la punta activa (20 mm) ampliando el campo generado. No se introdujo más para evitar una posible punción de la duramadre, la cual no suele llegar más allá de S2.
La RFP, con su efecto neuromodulador, pensamos que pudiera afectar a las fibras nerviosas aferentes y eferentes que inervan las estructuras pélvicas, equilibrando los estímulos neurológicos entre las vísceras y los músculos somáticos, dando como resultado una modificación de la función de la vejiga, la uretra, los músculos del suelo pélvico y el recto. Quizá también actuando sobre las fibras A-delta y amielínicas C, pudiera disminuir la transmisión de impulsos dolorosos lo que, sumado a su posible efecto sobre la sensibilización central 11, convierte a esta técnica, mínimamente invasiva, en una posible nueva línea de tratamiento a valorar en estos pacientes.
A pesar de existir un electrodo específico para el abordaje epidural caudal (Cosman(r) RCE-E 401519: 40 cm de longitud, 15 mm de punta activa, 19 G de diámetro), se optó por el modelo Cosman(r) CC152020 (originalmente diseñado para radiofrecuencia intradiscal uniportal) con el fin de reproducir lo más fielmente posible la técnica de Rohof 11, aprovechando el abordaje para realizar la epidural caudal prevista y simplificando y abaratando en lo posible el procedimiento. Si bien el electrodo RCE-E 401519 podría ser una alternativa, el hecho de tener una punta activa de menor longitud planteaba dudas sobre su eficacia clínica en comparación con el electrodo empleado. Quizá pudiera plantearse realizar dos RFP en niveles adyacentes, no obstante ello prolongaría el tiempo de ejecución de la técnica. Creemos que si en futuros pacientes se siguen obteniendo buenos resultados con este procedimiento, quizá podría ser útil diseñar un electrodo más específico, con un mayor grosor y una punta activa roma de mayor longitud, que permitiera su introducción hasta S2-S3, reduciendo en lo posible el riesgo de lesión de la duramadre y facilitando la creación de un campo electromagnético lo suficientemente potente y amplio como para actuar sobre las raíces S2, S3 y S4 bilaterales en un único tratamiento.