INTRODUCCIÓN
Las enfermedades raras (ER) se definen, en la Unión Europea, como aquellas que afectan a menos de cinco personas por cada diez mil habitantes1. Hay alrededor de 7.000 ER conocidas y, por los nuevos avances médicos se ha avanzado notablemente en lo que respecta a las terapias, diagnóstico y pronóstico de estas patologías. No obstante, la disponibilidad de datos sobre el pronóstico a largo plazo sigue siendo escasa2.
En Europa la Comisión Europea ha creado un Comité de expertos para asistir a la Comisión en la elaboración y en la ejecución de las actividades de la Comunidad en el ámbito de las ER y para fomentar los intercambios de las experiencias, políticas y prácticas pertinentes en la materia, entre los Estados miembros y entre los diversos agentes implicados3.
En 2015, se inició una acción conjunta de ER de distintos países europeos, cuyos objetivos generales son: apoyar la consolidación y sostenibilidad de la base de datos Orphanet, contribuir a las soluciones para garantizar una adecuada a la codificación de las ER en los sistemas de información de salud y continuar la aplicación de las prioridades definidas en la Recomendación del Consejo 2009/C151/024) y de la Comunicación de la Comisión de las ER (COM 2008 679)5, con el fin de garantizar la sostenibilidad de las acciones prioritarias recomendadas y para apoyar el trabajo del Grupo de Expertos de la Comisión sobre ER.
Ese mismo año, a nivel nacional, se publicó en el BOE del 24 Diciembre de 2015 el Real Decreto 1091/2015, de 4 de diciembre, por el que se crea y regula el Registro Estatal de ER cuyo objetivo es proporcionar información epidemiológica sobre las ER, facilitar la información necesaria para orientar la planificación y gestión sanitaria y la evaluación de las actividades preventivas y asistenciales en el ámbito de las ER y proveer los indicadores básicos sobre ER que permitan la comparación entre las comunidades autónomas y con otros países6. Con anterioridad, el Instituto de Salud Carlos III puso en marcha y financió el proyecto Red Española de Registros de ER para la Investigación (SpainRDR, por sus siglas en inglés) con una duración de tres años (2012-2014) y cuyo objetivo fue la constitución de un Registro Nacional de ER en España, a partir de dos líneas estratégicas diferentes: los registros de pacientes orientados a la investigación de resultados y los registros de base poblacional dirigidos a la investigación epidemiológica, socio-sanitaria y a la planificación en salud7.
En la Comunitat Valenciana (CV), se creó en el año 2012 el Sistema de Información de ER de la CV (SIER-CV), cuya finalidad es proporcionar información sobre la incidencia y prevalencia de estas dolencias y permite orientar la elaboración y evaluación de las actividades de prevención8.
Una de estas ER es la Osteogénesis Imperfecta (OI), también llamada “enfermedad de los huesos de cristal”. Es un trastorno heterocigótico raro del tejido conectivo, causado por mutaciones de los genes que afectan el colágeno, que resulta en una fragilidad ósea de diversa severidad. Esta patología se caracteriza por fragilidad ósea, baja estatura, escleróticas azules y dificultades de locomoción. También se asocia a menudo a problemas dentales graves, como la dentinogénesis imperfecta. Además, los ligamentos laxos y las alteraciones craneofaciales pueden ser evidentes y a menudo viene acompañado también de una pérdida de audición9.
La evolución de la enfermedad suele ser invalidante, sobre todo en las formas más severas, con la aparición de fracturas desde la infancia10. Los adultos suelen tener osteoporosis por distintos motivos (no alcanzaron una masa ósea adecuada durante la infancia, por períodos de inmovilización tras alguna fractura y/o la vida sedentaria) pero con los niños es distinto, ya que la administración temprana de bifosfonatos puede incurrir en una mayor masa ósea, y por lo tanto, en un menor número de fracturas11.
El diagnóstico clínico, obviando las fracturas recurrentes y las posibles deformidades, se caracteriza por los siguientes signos y síntomas: corta estatura, escleróticas azules o grises, poseer dentinogénesis imperfecta, progresiva pérdida auditiva, ligamentos laxos, vértebras “codfish”, huesos wormianos, protrusio acetabuli y osteopenia o/y osteoporosis12. Éste suele ir acompañado del diagnóstico genético ya que en el 85-90% de los casos la OI se produce por una mutación autosómica dominante en los genes COL1A1 o COL1A2. Sin embargo, cada año se descubren nuevas mutaciones recesivas que conducen a la OI13.
Debido a las características de la enfermedad y al desconocimiento actual de la situación real de esta patología en la CV, se elaboró el presente estudio con el fin de determinar la prevalencia de la OI en la CV, así como identificar las técnicas de diagnóstico, procedimientos y tratamientos más utilizados en esta patología. El objetivo, por tanto, fue determinar y describir la situación de la OI en la CV durante el periodo 2004-2014.
MATERIAL Y MÉTODOS
Se realizó un estudio epidemiológico observacional transversal cuyos sujetos de estudio fueron los pacientes incluidos en el SIER-CV con el código 756.51 de la Clasificación Internacional de Enfermedades 9ª Revisión Modificación Clínica (CIE-9 MC) y con el código Q78.0 de la Clasificación Internacional de Enfermedades 10ª Revisión (CIE-10) y de la Clasificación Internacional de Enfermedades 10ª Revisión modificación de la British Pediatric Association (CIE10-BPA) que hacen referencia a la OI específicamente, durante el periodo 2004-2014 en la CV. Se definió como caso al afectado por OI identificado por el SIER-CV durante el periodo 2004-2014 residente y empadronado en la CV, cuyo diagnóstico se confirmó (diagnóstico de OI presente en la documentación) al consultar la documentación clínica disponible (historia clínica electrónica principalmente).
Se incluyeron las siguientes variables, diferenciando según la fuente de información utilizada en el estudio de la que se obtuvieron. A partir del SIER-CV: sexo, fecha de nacimiento, código del hospital, fecha de defunción (si la hubiera) y el país de nacimiento. Y a partir de la documentación clínica disponible se obtuvieron las siguientes: estado vital, causa de defunción, tipo de OI (clasificación de Sillence et al 14), número de fracturas, localización de las fracturas, tratamiento farmacológico, tratamiento quirúrgico, consanguinidad, color de escleróticas, dentinogénesis imperfecta, estado auditivo, antecedentes familiares de OI, escoliosis, y huesos wormianos.
La recogida de información se realizó mediante la identificación de casos a partir del SIER-CV que tenían los códigos antes descritos. A continuación se cumplimentó el cuaderno de datos mediante la revisión de la documentación clínica disponible. Esto permitió, confirmar que pacientes de los identificados a partir del SIER-CV estaban afectados por la OI y recoger las variables clínicas adicionales. Finalmente se anonimizó de manera irreversible la base de datos y realizó el análisis de datos correspondiente utilizando el paquete estadístico Stata 12.
Se realizó el cálculo de la prevalencia durante el periodo de estudio y sus intervalos de confianza al 95% para los casos confirmados. Además, se analizó el número de hospitalizaciones que había requerido cada paciente así como el número medio de hospitalizaciones. También, se estudió la distribución por hospitales y se calculó el porcentaje de afectados atendidos en cada hospital. Por otro lado, se obtuvo el número total de fracturas en cada parte del cuerpo y se calcularon los tanto por cien. Se clasificaron los diferentes tipos de tratamiento quirúrgico y se obtuvo el porcentaje de realización de cada grupo, así como de los diferentes tratamientos farmacológicos disponibles y el porcentaje que estos representaban y, por último, se identificaron los pacientes con antecedentes familiares de OI y se obtuvo el número de afectados por esta patología con algún otro caso de la enfermedad en la familia.
RESULTADOS
Durante el período 2004-2014, se registraron en SIER-CV un total de 162 personas con alguno de los códigos pertenecientes a la OI. Tras la revisión de la documentación clínica disponible se confirmaron 145 de esos casos, uno se descartó por no pertenecer al ámbito geográfico de la CV, dos se consideraron dudosos (tenían síntomas que parecían indicar que padecían la enfermedad pero que no tenían un diagnóstico clínico de OI) y se descartaron como caso 14.
La prevalencia de la OI en la CV fue de 0,29 por 10.000 habitantes. El hospital que recibió más pacientes fue el de referencia de la provincia de Valencia con el 29,4% de las hospitalizaciones, seguido del hospital de referencia de la provincia de Alicante con el 18,8%. Durante el período de estudio, 136 casos estaban vivos. Del 6,2% restante fallecido (9 casos), la edad media de fallecimiento fue de 60,8 años y se identificaron diversas causas de muerte. La causa de fallecimiento más habitual fue por fallo respiratorio (33,3%), seguida de la propia OI con un 22,2%, y del cáncer y la situación agónica con un 11,1% cada una. En el 22,2% de los fallecidos la causa de fallecimiento fue desconocida.
Respecto al tipo de OI, se observó que los tipos que se identificaron en los casos fueron el tipo I, el II, el III, el IV y el V (tabla 1). No obstante, tan sólo tenían la patología tipificada el 24,8% de los casos. En estos, el tipo más frecuente que se observó fue el tipo I con un 41,7% de los casos, seguido del tipo III con un 25,0% de los casos. En tercer lugar, se encontró el tipo IV con un 11,1%. Las formas menos habituales fueron el tipo V con dos casos y la forma perinatal letal tipo II con un caso. Además, en 5 casos el tipo de patología estaba dudoso por permanecer en estudio (categorizado como pendiente).
Tabla 1 Número y porcentaje de casos según el tipo de Osteogénesis Imperfecta para el período 2004-2014 en la Comunitat Valenciana
| Tipo de Osteogénesis Imperfecta | Casos (n) | Porcentaje (%) |
|---|---|---|
| I | 15 | 10,3 |
| II | 1 | 0,7 |
| III | 9 | 6,2 |
| IV | 4 | 2,8 |
| V | 2 | 1,4 |
| Pendiente | 5 | 3,4 |
| No tipificado | 109 | 75,2 |
| Total | 145 | 100,0 |
Por otra parte, la localización de las fracturas fue muy diversa (figura 1). La mayoría de fracturas se produjeron en los miembros inferiores (fémur, tibia, peroné, calcáneo, metatarsos, rótula y falanges del pie) y superiores, (húmero, el cúbito, el radio, la muñeca, el codo, los metacarpos y las falanges de la mano) presentes en un 36,5% y 33,6% de los casos respectivamente. El 28,9% restante ocurrieron en cadera o pelvis, escápula o huesos menores, vértebras y clavícula, costillas/esternón, cráneo y localización desconocida. El 1,0% de los pacientes con OI no había padecido fracturas.

Figura 1 Número de fracturas según su localización en afectados por la Osteogénesis Imperfecta para el período 2004-2014 en la Comunitat Valenciana
Se determinó el número de fracturas que había sufrido cada paciente. Entre 0 y 10 fracturas las sufrieron más de la mitad de los casos (56,5%), entre 11 y 20 un 19,3% de los casos y más de 20 fracturas en su vida un 1,4%. Por último, un 22,8% de los casos tenían un número desconocido de fracturas a lo largo de su vida.
Respecto al tratamiento farmacológico más administrado a los pacientes, en el 52,1% de los casos sí se identificó que tipo de medicación se les administraba pero en el resto de casos (47,9%) esta información no estaba disponible. De los que si recibían tratamiento, el 44,8% de los pacientes tenía como tratamiento principal los bifosfonatos. Los otros tratamientos identificados fueron el calcio, la vitamina D, la hormona PTH, el bifosfonato junto a vitamina D y administración de tratamiento no especificado (desconocido) (tabla 2). En lo que concierne a los tratamientos quirúrgicos más utilizados, el 53,5% fueron reducciones abiertas, el 13,4% fueron reducciones cerradas, el 15,5% de casos no precisó ningún tipo de cirugía y el 17,6% de los casos no se disponía de información al respecto.
Tabla 2 Número y porcentaje de casos según el tratamiento para Osteogénesis Imperfecta que recibieron los pacientes para el período 2004-2014 en la Comunitat Valenciana

*El número de casos no corresponde al número total de afectados por OI debido a que una misma persona puede haber tenido más de un mismo tratamiento a lo largo del periodo de estudio.
Con los controles otorrinolaringológicos, mediante audiometrías, se pudo comprobar el nivel de pérdida de audición. Del 20,7% de casos de los que se disponía de información, en el 33,3% no había ningún tipo de pérdida, en otro 33,3% había pérdida pero no indicaba el grado, en el 16,4% de los casos la pérdida era grave o muy grave, moderada en el 10.2% y leve en el 6.8% de los casos (tabla 3). Paralelamente, se tuvo en cuenta otra particularidad de las personas con OI: la aparición de huesos wormianos. Se contabilizaron 8 pacientes con huesos wormianos, lo que supone un 5,5% del total de casos registrados.
Tabla 3 Número y porcentaje de los casos de Osteogénesis Imperfecta por aparición de signos y síntomas y antecedentes familiares para el período 2004-2014 en la Comunitat Valenciana
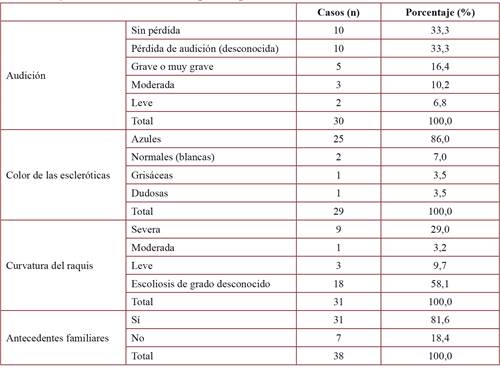
Otro aspecto es el color de las escleróticas de los pacientes (tabla 3). Se disponía información acerca de esta variable en un 20,0% de los casos. El color azul de las escleróticas llegaba hasta el 86,0% (25 pacientes), el 7.0% tenía fenotipo normal (escleróticas blancas) y el 3,5% de los casos que tenían las escleróticas con tonos grisáceos. Por último, otro 3.5% de los pacientes tenía el color de las escleróticas por determinar. En relación a la curvatura en cualquier punto del raquis (tabla 3), en los 13 casos con escoliosis (el 21,4% del total de casos confirmados) se diferenció entre grados de severidad. La escoliosis severa supuso el 29,0% de los pacientes con el grado de severidad de escoliosis conocida. La severidad leve contó con el 9,7% de los casos y la curvatura moderada la poseían el 3,2% de los afectados. El resto (58,1%) tenían escoliosis pero no se indicaba la graduación en la curvatura del raquis por lo que no se pudo determinar su severidad.
Por último, se realizó la búsqueda de antecedentes familiares (tabla 3). Como se puede observar, del 25,2% de casos que se conocía la historia familiar, en el 81,6% de los casos se tenía constancia de algún familiar vivo o muerto afectado, mientras que tan sólo un 18,4% no poseían ningún antecesor o pariente vivo con OI.
DISCUSIÓN
La prevalencia de la OI en la población de la CV identificada en este estudio es de 0,29 por 10.000 habitantes, lo que supone un valor inferior al que estima la Asociación de Huesos de Cristal en España de 0,6-1 por cada 10.000 habitantes15, pero coincide con el estudio de Sillence et al. en el que se publicó una prevalencia entre 0,3 y 0,4 por cada 10.000 habitantes14. El obtener un valor de prevalencia inferior a las estimaciones, se puede explicar por la falta de un diagnóstico en las personas con el grado de OI más leve, ya que estos casos se pueden enmascarar por tener solo unas pocas fracturas a lo largo de la vida13.
Se han descrito valores diferentes según el país en el que se ha realizado el estudio. En Estados Unidos se identificó una prevalencia de 0,8 por 10.00016 y en Dinamarca de 1,06 cada 10.00017. Esto puede ser debido a diversos factores, entre ellos, es que comparado con países nórdicos europeos, España obtiene más horas diarias y anuales de sol y por tanto de vitamina D18. Además, la CV es la segunda comunidad autónoma donde más horas de sol anuales se reciben19, aumentando la exposición de las personas a la vitamina D que mejora la absorción del calcio por los huesos.
Tan sólo se conocía el tipo de OI en el 24,8% de los pacientes por la poca información genética de la que se disponía en las historias clínicas. Este puede deberse, en parte, a que estos tipos de tests sólo se llevan a cabo en hospitales de referencia y en muchos casos la información genética existe, pero no se incorpora a la documentación clínica electrónica. En este estudio el tipo I de OI supuso el 47,2% de los pacientes con la enfermedad tipificada, lo que supone una ligera diferencia con otros estudios donde los pacientes con este tipo de OI representan el 53,8%20, el 50% o entre el 50 y 60%21.
Aunque es complicado extrapolar a la población total de afectados con OI debido a las pocas defunciones identificadas en el período de estudio (9 casos), las causas más frecuentes de muerte fueron los fallos respiratorios de diversos tipos (33,3%) seguido de complicaciones de la propia enfermedad (22,2%) tales como el hundimiento de los huesos craneales, de la escoliosis o de problemas de corazón debido al hundimiento y/o fractura del pecho. Estas causas coinciden con otro estudio sobre la causa de mortalidad en afectados por OI, en donde se describe que la mayor causa de mortalidad para esta enfermedad son las diferentes complicaciones respiratorias con un 45,5%, seguido de complicaciones cardíacas y craneales con un 31,6%22.
Es lógico pensar que, debido a la fragilidad ósea, la localización de las fracturas será en las zonas corporales que estén expuestas a un mayor desgaste mecánico, es decir, que las fracturas ocurrirán con mayor frecuencia en los miembros inferiores (por la locomoción) y en los superiores (por el manejo de herramientas de uso cotidiano)23. Este trabajo respalda esta idea, ya que un 70,1% de las fracturas se ha producido en alguno de los huesos largos de las extremidades. En el esqueleto axial no hay tantas fracturas debido al extremo cuidado que tienen los afectados por OI, tan sólo unas pocas en costillas o cráneo21. Por otro lado, la mayoría de pacientes (56,5%), tuvieron entre 0 y 10 fracturas durante el período de estudio. Esto puede ser explicado a que hay más personas pertenecientes al tipo I, mucho más leve que el resto de tipos24. También hay un porcentaje relativamente elevado (22,8%) de afectados cuyo número de fracturas ha sido desconocido, y esto se debe, al menos en parte, a que en las historias clínicas no detallaba el número de fracturas exacto que tuvo el paciente o se refería a ellas como “múltiples”.
Respecto al tratamiento farmacológico, los más utilizado fueron los bifosfonatos, en el 44,8% de los pacientes con medicación, lo que concuerda con varios estudios y puede ser debido a diversas causas: incrementa la densidad mineral del hueso y el volumen del cuerpo vertebral, reduce el número de fracturas significativamente, tiene un efecto muy positivo en la locomoción y en la dureza y resistencia del hueso sobre todo en la infancia, tiene un buen resultado en lo que respecta al bienestar general y finalmente incrementa la talla considerablemente y aumenta levemente el peso25. No es el único tratamiento que se utiliza hoy en día debido a que parece que tiene un efecto más atenuado en la población adulta. Para esta, no existe un tratamiento efectivo al 100%, por lo que se suele hacer una mezcla de diversos tratamientos, así como la rehabilitación y la prevención25. Se han identificado también tratamientos menos habituales como la PTH (hormona paratiroidea), aún en fase de adaptación, aunque parece que tiene muy buenos resultados en mujeres postmenopáusicas y en algunos casos de OI tipo I26.
Pero no sólo hay diversidad de tratamientos, en las reducciones abiertas hay un debate acerca de cuál es la mejor técnica para tratar las fracturas. Parece ser que las osteosíntesis es las técnica más usada, concretamente con la “Fassier-Duval rod”. A pesar de los nuevos avances, todavía hay un porcentaje significativo de intervenciones que siguen siendo de fijación interna o de placas. Estas cirugías se utilizaban mucho en años 80, pero paulatinamente se han ido buscando alternativas, ya que las placas sostenían el hueso únicamente durante un tiempo, y había que realizar una nueva operación para extraer el material antiguo y colocar el nuevo27. Últimamente se ha ido combinando el tratamiento quirúrgico con el farmacológico (especialmente pamidronato) para una fractura que precise cirugía abierta, sin olvidar que la mejor opción son los tratamientos mixtos que combinan rehabilitación, medicación y cirugía tipo osteosíntesis28.
A pesar de todos los avances en el campo de las ER, aún queda mucho por investigar. Por eso cada vez más se está apostando por las terapias génicas basadas en el silenciamiento o sustitución del alelo que contiene la mutación responsable de la OI29.
Además, la pérdida de audición es frecuente en los pacientes aquejados con OI como se puede observar en los resultados en los que se detalla que más de la mitad de los pacientes con información otorrinolaringológica padecían sordera de algún grado (el 66,6%). Esto es debido al gran desgaste mecánico o vibratorio o por infecciones que ocasiona una mayor susceptibilidad de los huesos del oído medio a ser gravemente dañados durante la segunda década de vida30. Por esto, es conveniente que los pacientes se hagan revisiones anuales.
Con respecto al color de las escleróticas, como se indica en los resultados, se puede observar como el azul predomina sobre el gris o el blanco (fenotipo más común). Esto puede ser fácilmente explicable debido a que cuando un fenotipo es el normal, no se hace una reseña de ese aspecto en concreto. Por eso, el 80,0% de los pacientes cuyo color de las escleróticas era desconocido, probablemente las tendrían blancas, ya que en la documentación clínica suelen aparecer aspectos fuera de lo común o poco habituales31. Por otra parte, aunque no es una característica maligna y/o patológica, en ocasiones posee importancia diagnóstica la aparición de huesos wormianos, esto indica en un alto porcentaje la mutación en el gen responsable de la OI29.
En los resultados de este trabajo la cifra es significativamente más baja que en la mayor publicación hasta la fecha de la aparición de las suturas craneales en la que en más de la mitad de los pacientes con OI existen huesos wormianos, mientras que en este estudio tan sólo aparece en un 5,5% de los casos. Una posible explicación es que una persona no se hace una radiografía en el cráneo si no ha sufrido un traumatismo, sin embargo, en el citado estudio de Olivier Semler32, se hicieron expresamente radiografías en el cráneo. Por esto, si a los pacientes con OI en el período 2004-2014 en la CV se les hubieran realizado placas para observar el signo diagnóstico de los huesos wormianos, probablemente estaríamos hablando de un porcentaje mucho mayor.
Respecto a las limitaciones del estudio, cabe destacar la falta de información en algunas variables del estudio en la documentación clínica disponible. En muchas ocasiones no se disponía de la información necesaria en un paciente para rellenar todas las variables, o se daba una información inexacta. Otra limitación fue la diferencia que existía entre el reporte, el recuerdo o la exageración del paciente, lo que se denomina sesgo de recuerdo. Es decir, la información que da el paciente puede estar distorsionada. Ejemplo de esto son las personas de más avanzada edad de pequeñas poblaciones que no se acordaban de las fracturas que habían tenido en vida o la medicación que tomaban en la infancia o una persona afectada puede alterar el número de fracturas que ha sufrido a lo largo de la vida para dar una mayor prioridad a su caso en urgencias33.
En conclusión, este estudio ha permitido establecer la situación real de la OI en la CV de la que hasta ahora sólo se disponían de datos estimados pese a la posible falta de identificación de casos leves ya que pueden ser confundidos con fracturas fortuitas o simplemente no haber sufrido fractura alguna. No obstante, esto ha permitido seguir trabajando de cara a mejorar la calidad de vida de los afectados por la OI en la CV a través de una mejor planificación en las acciones sanitarias que den como fruto un mejor y más rápido diagnóstico de la enfermedad, una mayor prevención para las fracturas, un tratamiento más adecuado según el paciente y un seguimiento más especializado y personalizado para cubrir las necesidades particulares del afectado. En definitiva, este estudio abre las puertas a una mejor comprensión de la realidad de los afectados por la OI en la CV e iniciando una línea de trabajo que repercutirá en el bienestar tanto de los afectados como de sus familiares.














