INTRODUCCIÓN
La Hipertensión Arterial (HTA) afecta aproximadamente a un 40% de las personas adultas en los países desarrollados, y es considerada la enfermedad “controlable” más prevalente1. En los últimos años, ha quedado claramente demostrado en múltiples ensayos que su tratamiento se asocia a un mejor pronóstico, directamente proporcional a la reducción de la presión arterial (PA), a los efectos específicos de determinados fármacos y a los cambios del estilo de vida2.
Todos los grupos farmacológicos reducen de una forma bastante similar las cifras de PA3, aunque hay factores que hacen recomendable el uso de unos u otros fármacos, como el perfil de los factores de riesgo cardiovascular, la contraindicación a algunos fármacos, la afectación de los órganos diana, las posibles interacciones medicamentosas, etc. La elección debe individualizarse para realizar un tratamiento integral del riesgo cardiovascular de cada paciente4. El control óptimo de la PA es, a menudo difícil, y con frecuencia requiere asociar dos o más fármacos.
Las preferencias de los pacientes deben desempeñar un papel central en la prestación de la atención sanitaria5. La satisfacción del paciente se ha utilizado para evaluar de forma general la atención sanitaria y, en particular, la efectividad de los tratamientos6, teniendo en este caso un impacto sustancial en el éxito de los mismos7. Así mismo, la satisfacción de los pacientes con su medicación predice la continuidad del tratamiento, su uso correcto y el cumplimiento del régimen terapéutico8. Por el contrario, la insatisfacción con el tratamiento puede servir para detectar precozmente amenazas a la efectividad clínica y a la eficiencia de la atención sanitaria, incluyendo la atención farmacéutica.
La satisfacción con el tratamiento (ST) puede definirse como una evaluación por parte del paciente del proceso de administración del tratamiento y de sus resultados9. Constituye una medida centrada en el paciente que adquiere cada vez más importancia, ya que podría incidir en la adherencia terapéutica y en su efectividad. La evaluación de la ST por parte de los profesionales farmacéuticos o de otros profesionales sanitarios permite examinar la experiencia de los pacientes con su medicación e identificar el riesgo de incumplimiento. Las decisiones de los pacientes para continuar, modificar o suspender la medicación están influenciadas por diferentes variables, incluyendo el deseo de participar en la toma de decisiones relacionadas con el tratamiento, su estado de salud, las experiencias anteriores y las creencias sobre su eficacia o sobre los efectos adversos10. Se ha estimado que hasta la mitad de los pacientes con enfermedades crónicas acaban tomando decisiones relacionadas con la medicación sin buscar consejo médico11.
El objetivo del estudio fue evaluar la ST de los pacientes con HTA en términos de efectividad clínica, adherencia terapéutica, comodidad de uso y tolerabilidad. Por otra parte, averiguar también si el tipo de tratamiento antihipertensivo, el estado de salud y las características personales guardan relación con el nivel de satisfacción.
SUJETOS Y MÉTODOS
Se trata de un estudio observacional de carácter transversal, en el que una muestra de sujetos con HTA consumidores de medicación antihipertensiva fueron evaluados mediante entrevista personal, siendo reclutados en dos oficinas de farmacia de la ciudad de Albacete (figura 1). Los criterios de inclusión fueron: ser mayores de 18 años, realizar un tratamiento antihipertensivo bajo prescripción médica y aceptar participar en el estudio una vez informados de los objetivos del mismo. Fueron excluidos los sujetos con bajo rendimiento intelectual o que tuvieran deficiencias sensoriales severas capaces de impedir la colaboración en el estudio, así como los que rechazaron participar.
Considerando un nivel de confianza del 95%, una precisión de ±4,5% y una proporción esperada indeterminada de ST antihipertensivo (P=0,50), se calculó un tamaño muestral de 475 consumidores de fármacos antihipertensivos. Considerando en el estudio una previsión de no respuestas del 20%, mediante la fórmula “Nº de sujetos ajustado=Nº de sujetos” [1/(1 - Proporción esperada de pérdidas)], se obtuvo un tamaño muestral definitivo de 593 participantes. Se utilizó un muestreo consecutivo, no probabilístico, hasta alcanzar el número previsto de sujetos en las oficinas de farmacia. Las entrevistas fueron realizadas por parte de cuatro farmacéuticos durante el periodo comprendido entre octubre de 2017 y diciembre de 2018. El protocolo del estudio fue aprobado por el Comité Ético de Investigación Clínica del Complejo Hospitalario Universitario de Albacete el 25 de julio de 2017. A lo largo de todo el estudio se respetaron los principios éticos de voluntariedad en la participación, garantía del anonimato en la información suministrada por los participantes y restricción de los datos, en exclusividad, a la investigación propuesta.
Se diseñó un cuaderno de recogida de datos que contenía las variables de estudio, las cuales incluyeron la ST antihipertensivo, evaluada mediante el Treatment Satisfaction with Medicines Questionnaire (SATMED-Q)12, el cual consta de 17 ítems con seis dimensiones: la eficacia del tratamiento, la comodidad de uso, el impacto en las actividades diarias, la atención médica, la satisfacción global y los efectos secundarios indeseables. El rango de puntuación es de 0 a 68 puntos, pudiéndose transformar en una escala de 0 a 100 puntos. Previamente a la recogida de datos, se obtuvo autorización para utilizar el cuestionario SATMED-Q por parte del Mapi Research Trust. Otras variables fueron las cifras de PA (2 mediciones mediante tensiómetro modelo Omron HBP-1300), los fármacos antihipertensivos suministrados (tipo de fármaco según subgrupos pertenecientes al grupo C de la clasificación Anatómica, Terapéutica, Química o ATC), la pauta de tratamiento (número de comprimidos al día), el médico prescriptor (médico de familia, cardiólogo, nefrólogo, etc.), los posibles efectos adversos manifestados, la duración del consumo, el consumo previo de otros antihipertensivos y el consumo de otros medicamentos, la comorbilidad (versión abreviada del Índice de Comorbilidad de Charlson)13, la situación funcional y la salud autopercibida (cuestionario EuroQol-5D)14, la adherencia terapéutica (Test de Morisky-Green)15 y las características de los participantes (edad, sexo, nivel de estudios, forma de convivencia familiar y clase social basada en la ocupación propuesta por la Sociedad Española de Epidemiología)16.
Las respuestas de los participantes fueron introducidas en una base de datos, y a continuación se procedió a su depuración y análisis. Tras realizar una descripción de las variables de estudio, se recurrió a pruebas de comparación de medias en grupos independientes (t de Student y ANOVA, con comparaciones múltiples post hoc por el método de Scheffé), para comprobar la existencia de asociaciones entre el nivel de ST y las diferentes variables cualitativas, considerando un nivel de significación de p<0,05. Las posibles correlaciones entre la puntuación del SATMED-Q y otras variables cuantitativas fueron analizadas mediante el coeficiente rho de Spearman. A continuación, utilizando como variable dependiente dicha puntuación, se construyó un modelo de regresión lineal múltiple con finalidad explicativa, mediante el sistema de pasos sucesivos, para comprobar las variables asociadas y evitar posibles factores de confusión. El objeto de dicho análisis fue estimar los coeficientes de regresión parcial que permiten expresar el peso de las distintas variables independientes en la explicación de la variabilidad de la variable dependiente. En el modelo se incluyeron las variables independientes que habían mostrado una asociación estadísticamente significativa en el análisis bivariante. La estimación de los coeficientes se realizó con el método de mínimos cuadrados o de máxima verosimilitud, y la independencia de los valores residuales se comprobó mediante el test de Durbin-Watson. El análisis estadístico se realizó mediante el programa IBM SPSS Statistics, versión 19.0.
RESULTADOS
El número de sujetos evaluados fue de 484, por lo que la tasa de respuesta fue del 81,6%. La proporción de mujeres fue del 56,2% y la edad media de todos los participantes fue de 67,8 años (DE=11,9), en un rango de 24 a 96 años. En la tabla 1 se muestran las características personales de los sujetos según su distribución por sexo.
Tabla 1. Características de los participantes según su distribución por sexo.

(1)Directivos, titulados superiores, técnicos;
(2)Administrativos, trabajadores por cuenta propia y supervisores de trabajadores cualificados;
(3)Trabajadores manuales cualificados y semicualificados
(4)Trabajadores no cualificados.
En un rango comprendido entre 0 y 100, la puntuación media obtenida en cuanto a salud percibida fue de 67,3 (DE=17,0) y la mediana fue de 70. Según el índice de Charlson, el 78,1% de los sujetos no presentaron comorbilidad, el 14,3% presentaron comorbilidad baja y el 7,6% registró comorbilidad alta. En la tabla 2 se muestra la distribución de los participantes según su estado funcional y su comorbilidad. En lo que respecta a las cifras de PA, el valor medio de la presión sistólica fue de 138,9 mmHg (DE=14,8) y de la presión diastólica de 79,9 mmHg (DE=10,6), presentando cifras iguales o superiores a 140/90 mmHg el 48,3% de los participantes.
Tabla 2. Situación funcional y comorbilidad de los participantes según su distribución por sexo.

(1)Directivos, titulados superiores, técnicos;
(2)Administrativos, trabajadores por cuenta propia y supervisores de trabajadores cualificados;
(3)Trabajadores manuales cualificados y semicualificados
(4)Trabajadores no cualificados.
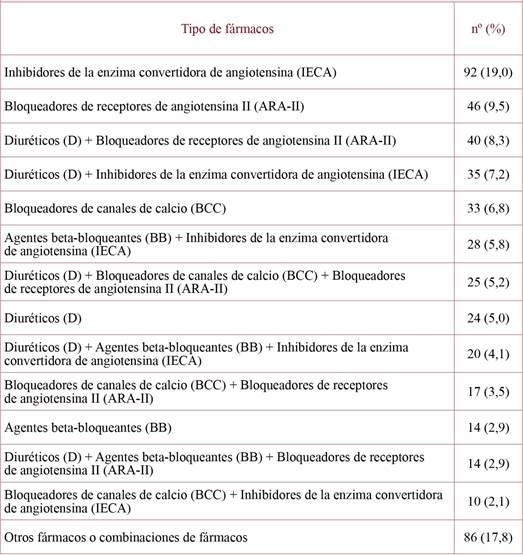
Respecto al consumo de fármacos antihipertensivos, el número medio de éstos fue de 1,9 (DE=0,9), la proporción de pacientes que utilizaban fármacos combinados del 25,8% y la distribución de los diferentes tratamientos antihipertensivos la que aparece en la tabla 3. Las pautas de tratamiento más frecuentes fueron: inhibidores de la enzima convertidora de angiotensina o IECA (19,0%), bloqueadores de receptores de angiotensina II o ARA-II (9,5%) y asociación de diuréticos (D) con ARA-II (8,3%). Habían sido prescritos por los médicos de familia el 77,3% de todos los fármacos antihipertensivos y manifestaron algún efecto adverso de la medicación antihipertensiva el 19,0% de los participantes. En cuanto a la duración del tratamiento, el 27,7% lo consumieron durante un periodo superior a 5 años. El cumplimiento terapéutico alcanzó al 74,8%. El número medio de otros fármacos diferentes a los antihipertensivos fue de 4,3 (DE=3,0), y la proporción de sujetos con polifarmacia (consumo de 5 o más fármacos) del 64,7%.
Tabla 3. Distribución de los fármacos antihipertensivos consumidos por los participantes (según subgrupos pertenecientes al grupo C de la clasificación ATC).
En un rango posible de 0 a 100 puntos, la ST de los participantes osciló entre 38,2 y 100, siendo el valor medio de 79,9 (DE=12,9; IC 95%=78,8 - 81,0) y la mediana de 80,9. En la tabla 4 se muestra la distribución de las respuestas en cada una de las dimensiones que componen el SATMED-Q. Se observó una débil correlación estadísticamente significativa entre la edad y el nivel de ST (r=0,115; p=0,01), siendo superior la puntuación alcanzada en SATMED-Q en los mayores de 70 años que en las edades inferiores (81,3 ± 12,9 DE frente a 78,8 ± 12,8 DE; p=0,03). También lo fue en las clases sociales inferiores (clase social V y personas sin empleo) respecto a las clases superiores (81,2 ± 12,8 DE frente a 78,5 ± 12,8 DE; p=0,02), sin observarse relación entre la satisfacción y el sexo, el nivel de estudios o la forma de convivencia.
Se observó una débil correlación estadísticamente significativa entre la puntuación en el estado de salud percibido y el nivel de satisfacción (r=0,145; p=0,001). Aunque no hubo diferencias entre sujetos con o sin dificultades para la movilidad, la realización de actividades o el cuidado personal, se observó una menor satisfacción en sujetos con mucho dolor o malestar (75,7 ± 14,2 DE frente a 80,3 ± 12,7 DE; p=0,03) y en los que manifestaron estados de ansiedad o depresión (76,7 ± 14,0 DE frente a 81,6 ± 11,9 DE; p< 0,001). El nivel de satisfacción no fue significativamente diferente entre sujetos con o sin comorbilidad. Respecto a las cifras de PA, se observó una débil correlación negativa, estadísticamente significativa, entre el nivel de satisfacción y las cifras de presión tanto sistólica (r=-0,138; p=0,002) como diastólica (r=-0,178; p< 0,001), siendo el nivel medio de satisfacción significativamente superior entre los sujetos con cifras de PA controlada (82,1 ± 12,1 DE frente a 77,5 ± 13,3 DE; p< 0,001).
En cuanto a los tratamientos antihipertensivos, en los consumidores de un solo fármaco la puntuación del SATMED-Q fue significativamente superior en quienes consumían ARA-II, bloqueantes alfa adrenérgicos o beta bloqueantes respecto a los que consumían diuréticos, bloqueadores de canales de calcio o IECA (82,0 ± 12,0 DE frente a 78,1 ± 11,6 DE; p=0,02). También lo fue en quienes el tratamiento antihipertensivo presentaba una duración superior a 5 años (83,5 ± 12,8 DE frente a 78,5 ± 12,6 DE; p<0,001) y en quienes no manifestaron efectos adversos (82,5 ± 11,6 DE frente a 68,7 ± 11,9 DE; p<0,001). El nivel de satisfacción fue significativamente inferior en los incumplidores con el tratamiento (73,2 ± 12,9 frente a 82,1 ± 12,1; p<0,001), sin observarse relación con el número de fármacos antihipertensivos o con la existencia de polifarmacia.
En la tabla 5 se muestran las variables que, mediante regresión lineal múltiple, presentaron una asociación independiente con el nivel de satisfacción. La capacidad explicativa de la ecuación de regresión fue estadísticamente significativa (F=32,06; p<0,001), y explicó el 27,8% (R2 ajustado=0,278) de la variabilidad en la puntuación proporcionada por el cuestionario SATMED-Q. Mediante el test de Durbin-Watson se obtuvo un valor de 1,922, gracias al cual se concluyó que no existe correlación entre los valores residuales.
DISCUSIÓN
A través de los resultados comprobamos un aceptable nivel de ST entre los consumidores de fármacos antihipertensivos, la cual parece estar condicionada tanto por algunas características personales como por el estado de salud percibido. Intervienen, además, el grado de control de las cifras de PA, el tipo de fármaco antihipertensivo, la duración de su consumo, la presencia de efectos adversos y la adherencia terapéutica. Los resultados sobre la ST, el grado de control de la PA o el nivel de adherencia han sido obtenidos fuera de las consultas médicas o de enfermería, que es donde tradicionalmente han sido estudiados estos aspectos, y permiten corroborar el insuficiente control de la enfermedad a pesar del tratamiento y su elevado incumplimiento terapéutico.
En los últimos años se ha producido un aumento espectacular en el número de ensayos clínicos realizados en pacientes hipertensos, lo que ha permitido abordar el tratamiento de la HTA desde la evidencia, estableciendo los objetivos de PA más adecuados para prevenir la enfermedad cardiovascular, y pudiendo escoger, entre un cada vez mayor arsenal terapéutico, los fármacos más adecuados para cada paciente. Sin embargo, aun conociendo la elevada prevalencia de esta enfermedad, sus nefastas consecuencias, así como el beneficio del tratamiento antihipertensivo, en un metaanálisis, que incluía 76 estudios realizados en España entre los años 2000 y 2009 y en el que se analizaron 341.632 pacientes, se observó que solo un 33% de los hipertensos tenían cifras de PA menores de 140/90 mmHg17. En nuestros resultados, hasta el 48,3% de los participantes presentan cifras de PA mal controladas, indicando que aún existe un muy elevado potencial de mejora en cuanto a control de las cifras de PA entre los hipertensos tratados farmacológicamente.
El análisis de este problema implica descartar las causas de la aparente falta de respuesta al tratamiento, entre las que destaca la ausencia de un cumplimiento terapéutico apropiado. En nuestros resultados, éste alcanza a uno de cada cuatro sujetos estudiados. La efectividad de una intervención farmacológica, como sucede con el tratamiento antihipertensivo, no puede establecerse de una forma absoluta si no se conoce el grado de adhesión al mismo18. En general, el incumplimiento terapéutico a largo plazo es uno de los problemas más importantes con el que nos enfrentamos en el tratamiento de las enfermedades crónicas en la práctica clínica, ya que disminuye la eficiencia sanitaria y provoca una falta de consecución de objetivos de tratamiento y un aumento de los costes sanitarios asociados. En el caso de la HTA la baja adherencia terapéutica podría estar relacionada con la ausencia de síntomas, el temor a las reacciones adversas y el desconocimiento de los riesgos derivados de la propia enfermedad. Por tanto, considerando al incumplimiento como una importante causa de mal control de la HTA, tanto de las recomendaciones de modificación del estilo de vida como del tratamiento farmacológico, éste debería ser identificado precozmente mediante el estudio de las faltas de respuesta al tratamiento.
Una de las consecuencias más atractivas de los tratamientos satisfactorios para el paciente podría ser su impacto en la efectividad terapéutica. Por el contrario, el bajo cumplimiento podría deberse a una baja satisfacción con algún componente del régimen terapéutico, ya sean los efectos secundarios, la efectividad o la comodidad19. De hecho, en la práctica habitual parece demostrado que los pacientes con un nivel de ST mayor suelen presentar un mejor cumplimiento terapéutico20.
Desafortunadamente, en la mayoría de las enfermedades, las investigaciones sobre ST han sido obstaculizadas por la dificultad en la medición y la ausencia de cuestionarios apropiados. Aunque se dispone de cuestionarios específicos para medir la ST en algunas enfermedades, se ha prestado poca atención a desarrollar una medida más general de ST capaz de comparar diferentes tipos de medicación y diferentes características de los pacientes. Podemos destacar un cuestionario genérico, el Treatment Satisfaction Questionnaire for Medication (TSQM), que mide 4 dimensiones: efectos secundarios, eficacia del tratamiento, comodidad de uso y satisfacción general. El TSQM constituye pues una medida de las principales dimensiones que intervienen en la ST y ha sido psicométricamente validado en una muestra heterogénea8,21. El cuestionario TSQM ha sido empleado en pacientes consumidores de fármacos antihipertensivos, aunque utilizando una versión reducida, sin incluir preguntas sobre los efectos adversos22. Este cuestionario presenta algunas limitaciones, ya que no incluye aspectos relacionados con la satisfacción con la atención sanitaria o sobre cómo la medicación afecta a la vida cotidiana de los pacientes. Estas limitaciones favorecieron el diseño de un nuevo cuestionario genérico, el SATMED-Q12, en el que se incluyeron los dos aspectos mencionados. El cuestionario fue diseñado para ser utilizado en pacientes crónicos sometidos a tratamiento farmacológico para cualquier enfermedad. Este cuestionario es considerado válido, fiable y factible para un uso sistemático en la práctica clínica como un instrumento unidimensional. El cuestionario SATMED-Q tiene buena aceptabilidad, así como propiedades psicométricas satisfactorias, incluyendo tanto la validez y la fiabilidad de las subescalas como de la escala global. Los resultados obtenidos en el estudio de validación apoyan el uso de SATMED-Q como una medida de la ST, tanto en la atención sanitaria como en la investigación clínica.
La importancia de la visión de los pacientes, lo que opinan, lo que sienten y lo que experimentan con las actuaciones sanitarias y con los tratamientos aplicados, está en el origen del cambio de la relación entre los diferentes profesionales sanitarios y los pacientes. Si hace años predominaba el modelo paternalista, donde el profesional sanitario se erigía como una fuente única de sabiduría y se acataban sus recomendaciones, hoy se tiende hacia un modelo de decisiones compartidas en las que el paciente va cobrando protagonismo19. En este contexto es por tanto crucial contar con la opinión de los pacientes, y una manera de conseguirlo es evaluando los resultados en salud percibidos y comunicados por el paciente de una manera objetiva, precisa y con rigor científico23. Estos resultados (en terminología anglosajona, patient-reported outcomes) son valoraciones del propio paciente sobre su estado de salud y sobre el tratamiento que recibe, siendo comunicadas por él mismo, sin la interpretación de sus respuestas por parte del médico, el farmacéutico u otro profesional sanitario. También abarcan las repercusiones tanto de la enfermedad como del tratamiento recibido en su capacidad de relacionarse y en su nivel de autonomía24. Es conocido que hay relación directa entre la satisfacción y algunas variables de investigación de resultados en salud, como son la calidad de vida relacionada con la salud e, indirectamente, con la calidad de vida en un sentido genérico25. Al respecto, en nuestros resultados comprobamos que están más satisfechos con el tratamiento quienes declaran un mejor estado de salud percibido.
Hay una serie de teorías que permiten entender la variabilidad poblacional en las estimaciones acerca de la satisfacción. Lindez-Pelz26 introdujo la teoría del ‘‘incumplimiento de expectativas’’, que relaciona las expectativas del paciente antes de recibir el tratamiento con su grado de satisfacción después de recibirlo. En esta teoría se resalta la importancia de la brecha entre lo que el paciente espera y lo que realmente obtiene tras la administración de la terapia, lo cual podría guardar relación con las características personales de los pacientes. Así, los pacientes con unas expectativas muy altas probablemente se sentirán menos satisfechos con el tratamiento recibido. Previamente, ha sido relacionada la satisfacción de los pacientes con sus características demográficas y sus preferencias personales27. Tras la realización de un metaanálisis, Hall et al28 observaron que, de las características demográficas, influían notablemente en la satisfacción la edad, el nivel de educación y el nivel de ingresos económicos. Las puntuaciones de satisfacción más altas eran las de los pacientes con edad más avanzada y un menor nivel de educación. En nuestro caso, la variable asociada con la ST es la clase social basada en la ocupación. Otros factores mencionados que podrían ser determinantes tanto de la satisfacción con la atención médica como de la ST podrían ser el estado y la historia de la enfermedad o bien la relación médico-paciente9, aunque el factor más importante podría ser el propio tratamiento y sus factores relacionados. Entre ellos, la información sobre el mismo, su coste, la complejidad o la comodidad de uso.
En el estudio, a pesar de haberse obtenido una elevada tasa de respuesta, debemos señalar las principales limitaciones que se desprenden del diseño elegido, como la ausencia de una secuencia temporal (lo que dificulta evaluar relaciones causales entre las variables consideradas) o la utilización de un muestreo no probabilístico (lo que podría haber introducido algún sesgo de selección de los participantes).
En conclusión, hemos comprobado en general un aceptable nivel de ST en los pacientes hipertensos, a la vez que un insuficiente control de las cifras de PA y una elevada proporción de pacientes incumplidores. El nivel de satisfacción está condicionado tanto por la efectividad como por el nivel de adherencia terapéutica, aunque intervienen variables relacionadas con las características del paciente, del tratamiento y del estado de salud. Para todos los profesionales sanitarios, la ST puede ser en los próximos años un área importante de desarrollo, puesto que el paciente, como actor principal de su enfermedad, va a convertirse en el decisor clave sobre sus tratamientos. Por ello, van a ser necesarios nuevos estudios en la población hipertensa para disponer de más evidencias que permitan conocer mejor la ST y sus determinantes como una parte importante de los resultados en la salud.

















