INTRODUCCIÓN
Las caídas en personas mayores constituyen un gran problema de salud pública y tiene una gran repercusión económica en la sociedad. Se estima que la prevalencia de caídas en personas mayores de 65 años que viven en la comunidad es un 30% anual y de un 40% en mayores de 85 años1,2, siendo la caída un factor de riesgo para presentar nuevas caídas. El 70% de las personas que se caen tienen consecuencias clínicas2 y el 50% sufren un deterioro funcional que no recuperarán3, iniciando en muchos casos la situación de pérdida de autonomía y dependencia de la persona, lo que supone una pérdida de la calidad de vida, un aumento de la institucionalización y de la mortalidad4.
Las caídas también tienen consecuencias psicológicas como el temor de caer y la pérdida de confianza, que pueden derivar en niveles de actividad autolimitados que provocan reducción de la función física y de las interacciones sociales, afectando también de forma importante a la familia5. La prevención de caídas emerge como un objetivo de prioritario en las políticas de salud dirigidas a personas mayores, tanto a nivel mundial4 como nacional6,7. Los factores de riesgo de las caídas han sido identificados por diferentes estudios epidemiológicos. Los principales serían la edad, el haber tenido caídas previas, presentar alteraciones del equilibrio y la marcha, la incapacidad funcional, la polifarmacia, el deterioro cognitivo, el déficit visual, el consumo de medicación psicótropa y los riesgos ambientales8,9, también se asocian la depresión y el miedo a volver a caer10.
La evidencia de la eficacia de las intervenciones sobre las caídas se centra sobre las que tienen carácter multifactorial11,12, incluyendo la recomendación de ejercicio físico, la revisión de la medicación13,14 e intervención sobre los riesgos ambientales, entre otras medidas15,16, si bien queda poco claro qué componentes de las intervenciones multifactoriales son más efectivos17. Entre las prácticas de actividad física para reducir los riesgos de caídas se encuentra el Tai-Chi, antigua práctica china enfocada a la flexibilidad y la coordinación corporal, con atención a las señales exteroceptivas y propioceptivas para promover un movimiento armonioso en el espacio18. Se muestra eficaz en la mejora del equilibrio19, en la prevención de caídas2, aporta beneficios en la osteoporosis21, mejora las funciones visuales, vestibulares y propioceptivas22,23, el control postural, incluso en personas mayores con déficits visuales24 y las habilidades útiles en actividades cotidianas como la coordinación oculo-manual25, así como produce un aumento de la capacidad aeróbica y un menor descenso de ésta con la edad26. Los beneficios globales se extienden a la mejora de la funcionalidad, calidad de vida y bienestar psicológico27,28. Su carácter de práctica grupal favorece el apoyo social y la mejora del bienestar emocional29. Puede incluirse en la rutina diaria en programas comunitarios de prevención de caídas30 y en personas mayores institucionalizadas31 y se encuentra entre las actividades físicas recomendadas a personas mayores32.
Los estudios de coste-efectividad en las estrategias de prevención de caídas sugieren que el Tai Chi es la acción más rentable en personas mayores que viven en la comunidad33,34; el hecho de no requerir equipamiento y su flexibilidad en cuanto a necesidades de espacio, la hacen una actividad de bajo coste35. Sin embargo no está totalmente aclarado el impacto en aspectos como la fuerza muscular, teniendo mayor efecto en los músculos flexores y extensores de la rodilla, implicados en el mantenimiento de la postura en personas mayores36. La práctica del Tai Chi no demuestra retrasar el tiempo hasta la primera caída y el efecto beneficioso de su práctica se reduce a lo largo del tiempo37. Por todo ello, se hace necesario comprobar cómo las intervenciones multifactoriales se aplican en la práctica real para valorar aspectos de factibilidad y aceptabilidad distintas a las condiciones controladas de los estudios de investigación.
El objetivo de este estudio fue evaluar el impacto de una intervención multifactorial en la prevención de caídas en personas mayores incluida en la práctica asistencial de un centro de salud y valorar el papel diferenciado de la práctica de Tai Chi.
MATERIAL Y MÉTODOS
El estudio se realizó en el centro de salud “El Palo” de Málaga que atiende a una población de 44.500 habitantes de los que el 13,36% es población mayor de 65 años. El diseño correspondió a un estudio cuasi-experimental antes-después, no aleatorizado, con valoración de los pacientes al inicio (basal) y al año de haber iniciado la intervención.
Los sujetos de estudio fueron las personas mayores de 65 años adscritas al centro de salud “El Palo”, con alto riesgo de caídas: caídas previas, alteraciones del equilibrio y la marcha, déficit sensorial, toma continuada de fármacos de riesgo (hipotensores y psicofármacos), necesidad de uso de ayudas para la marcha, captados en consultas de forma no aleatoria. Criterios de inclusión: mayores de 65 años incluidos en el programa de prevención de caídas entre 2014-2017. Criterios de exclusión: institucionalizados, incapacitados en domicilio, cambio de domicilio. El tamaño muestral calculado para alfa 0,05, beta 0,80, varianza=5 tomada de estudios previos38 y diferencia relevante en la media de caídas/año igual a 0,7, definió 88 sujetos, que se amplió por previsión de pérdidas de un 10% a 97 pacientes (figura 1).
La intervención multifactorial se realizó en el total de la muestra, pacientes incluidos en el protocolo de prevención de caídas que se venía realizando en nuestro centro de salud desde 2014. Los pacientes mayores de 65 años con alto riesgo de caídas fueron captados en cualquier consulta del centro de salud por los profesionales que les atendían, luego derivados a la trabajadora social, profesional que realizó una visita domiciliaria para valoración sociofamiliar (convivencia, redes de apoyo) y del entorno en domicilio, portal y alrededores39, informando sobre posibles ayudas para adaptaciones en el hogar y uso de teleasistencia. Se informó al paciente del funcionamiento, lugar, organización y horarios del grupo de Tai Chi, siendo el paciente el que decidió finalmente participar o no en esta actividad. El listado de todos los pacientes valorados por la trabajadora social fue revisado por el profesional médico responsable del programa de caídas, quien citó a los pacientes a una consulta específicamente para realizar la valoración-intervención, llevada a cabo por médicos de familia y MIR de medicina familiar. En esta valoración fueron recogidos los datos correspondientes a las variables de estudio y se realizaron las intervenciones, dejando registro en la historia clínica y comunicándolo a los médicos de familia de los pacientes. El Tai Chi se realizó en el polideportivo municipal, con dos clases semanales de una hora de duración, dirigidas por monitores de la asociación sin ánimo de lucro, Tai Chi Sin Fronteras, colaboradora en el proyecto.
Como el proceso de captación fue continuo, cada persona tuvo una fecha de realización de la intervención basal y, en su caso, de inicio del Tai Chi. La valoración anual se realizó al año de la fecha en que se realizó la basal para cada paciente por el mismo procedimiento (cita en consulta del centro de salud) y con el mismo contenido (recogida de variables, valoración-intervención); el tiempo del estudio fue 2014-2017.
La asistencia a clases de Tai Chi fue comprobada en una valoración anual mediante la información aportada por el monitor, calculando el cociente entre el total de clases a las que había asistido cada paciente y el total de clases ofertadas. Se consideró alta adherencia el asistir al menos al 50% de las clases. Este punto de corte se tomó considerando la asistencia de los pacientes que fueron capaces de realizar la mayor parte de ejercicios y por apreciación cualitativa del monitor. La variable de resultados principal fue la diferencia para cada individuo en el número de caídas en el año previo a la intervención (basal) y al año de seguimiento. Otras variables de resultados secundarias fueron la modificación en el Índice de Barthel, el Test cronometrado de estación unipodal derecho e izquierdo40(Medición en la valoración del número de segundos que se mantiene el paciente sobre un pie), la puntuación en la escala depresión y ansiedad de Goldberg (EADG)41, el número de consultas médicas (consulta demanda y atención no demorable en el centro de salud) en el último año y el uso de ayudas técnicas para la marcha. Se evaluaron en la consulta de revisión, de forma basal y al año. La dosis diaria definida de analgésicos en el último año (DDD) se calculó sumando la de todos los que consumió cada participante mediante acceso a listados de farmacia (DDD prescritas en receta XXI y retiradas de las oficinas de farmacia). Las variables independientes se seleccionaron en base a la bibliografía9 e incluyeron: edad, sexo, presencia de hipotensión ortostática (medición con enfingomanómetro de consulta sentado y tras dos minutos en bipedestación, considerándose positivo un descenso de 20 mmHg o mayor en la tensión arterial sistólica); toma de fármacos de riesgo (tratamiento continuado con hipotensores y/o psicofármacos en historia clínica); afectación sensorial: visual y/o auditiva (autodeclaración y/o registro en historia), presencia de barreras arquitectónicas (en el interior y acceso a domicilio). Se evaluaron en consulta específica de revisión de forma basal y al año. La existencia de barreras arquitectónicas se valoró mediante visita domiciliaria de la trabajadora social realizada al incluir al paciente en la intervención.
Esta investigación contó con el permiso del comité de ética del área sanitaria de Málaga y se siguió la Ley Orgánica 15/1999 de Protección de Datos y el R. D. 994/99. Todos los pacientes firmaron el consentimiento informado aprobado por dicho comité. Se garantizó la confidencialidad aplicando la Ley Orgánica de Protección de Datos de Carácter Personal, los principios éticos de la declaración de Helsinki (Fortaleza 2013), y las directrices de Buenas Prácticas Clínicas.
Respecto al análisis estadístico, se analizó la modificación antes-después mediante test Chi2 para variables cualitativas y T Student para muestras apareadas en variables cuantitativas. La comparabilidad inicial entre grupos con/sin práctica del Tai Chi se comprobó mediante Chi2 para variables cualitativas y T Student para muestras independientes en variables cuantitativas. El nivel de significación fue 0,05. Se utilizó el programa SPSS.15.
RESULTADOS
Se incluyeron en la intervención 101 pacientes. No se pudo realizar la valoración al año a 8 personas: 4 por baja voluntaria, 2 por incapacidad, 1 fallecimiento y 1 institucionalización. Se realizó el estudio sobre 93 pacientes, evaluados basalmente y al año. Fueron mujeres el 85% y su edad media fue 76 años (Desviación típica 6,65) con una mediana de 78 años.
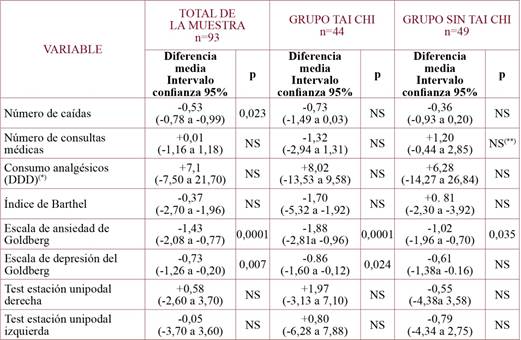
En la medición basal, presentaron hipotensión ortostática el 6,5%, déficits sensoriales el 80,6%. Tomaban hipotensores el 79,6% y psicofármacos el 62,4%. Se detectaron barreras arquitectónicas en el 73,1% de casos. El 29% utilizaban ayudas para la marcha. El número medio de caídas en el año anterior a la intervención fue 1,65±0,24. El consumo de analgésicos en el año previo fue de 79±12 DDD y se produjeron una media de visitas médicas de 9,6±0,63. La capacidad funcional medida mediante el índice de Barthel fue 90,98±1,02 y la puntuación en la Escala de Ansiedad de Goldberg fue 4,37±0.3, y en la Escala de Depresión de 3,31±0,26. El equilibrio, medido mediante el Test de Estación Unipodal, mostró una media de 8,43±1,08 segundos para el lado derecho y 9,19±1,24 segundos para el izquierdo. En la medición basal fueron comparables los grupos con y sin Tai Chi, sin presentar diferencias significativas en ninguna variable analizada (tabla 1). Al evaluar la evolución de las variables de estudio entre la medición basal y al primer año de seguimiento (tabla 2) se obtuvo una reducción significativa media de 0,53 caídas/año (IC 95% 0,07-0,99) y en la puntuación media de la EADG en la escala de ansiedad de 1,4± 0,33 puntos (p<0,0001) y en la escala de depresión 0,73±0,26 puntos (p 0,007).El porcentaje de personas con caídas en el año anterior pasó del 63,44 al 48,4%. La reducción de caídas fue mayor en el grupo de pacientes con caídas previas (n=59) presentando una reducción media de 1,2 caídas/año (IC 95% 0.56-1,85) (p<0,0001).
Tabla 1. Comparación de variables en medición basal en grupos con y sin práctica de Tai Chi.

DDD= Dosis Definida Diaria; NS=No significativo; Test utilizados: Chi2 variables cualitativas, T Student muestras independientes variables cuantitativas.
Tabla 2. Comparación primer año-basal de seguimiento en las variables de resultados del estudio.
(*)DDD=Dosis Definida Diaria; NS=No significativo Test utilizado T Student muestras apareadas
(**)p=0,03 Comparando grupos con/sin Tai chi mediante T Student para muestras independientes
Se produjo un aumento en el consumo de hipotensores (79,65 basal a 82,8% al año) y psicofármacos (pasó del 62,36 al 65,6% de pacientes tomándolos) (p<0,0001). Respecto al porcentaje de uso de ayudas para la marcha, se inició en un 10,6% y dejaron de usarlas un 14,8% de pacientes (p<0,0001).
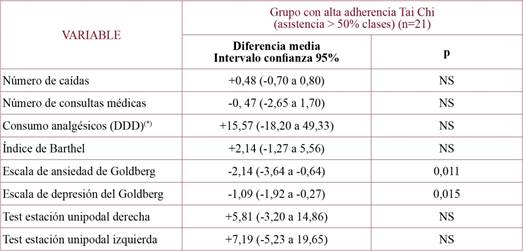
En el grupo que practicaba Tai Chi (n=44) (tabla 2) se encontró una reducción no significativa (p=0,06) en el número de caídas (0,7) pasando del 65,9% al 56,8% el porcentaje de personas que se cayeron en el año previo. Se produjo un descenso significativo de la puntuación en la EADG en ambas subescalas. El consumo de psicofármacos, se inició en el 11,1% de pacientes que no los tomaban previamente y dejaron de tomarlos el 7,7% respecto a la medición basal (p<0,0001). Las ayudas para la marcha las iniciaron el 6,5% y las abandonaron el 30,9% de los que las usaban antes de la intervención (p<0,0001). En el resto de variables no hubo cambios significativos. Si analizamos separadamente el grupo con cobertura eficaz del Tai Chi (tabla 3), se produjo una reducción significativa de la puntuación en la EADG y se encontró una tendencia no significativa a aumentar el tiempo de estación unipodal derecha (5,81 segundos) e izquierda (7,19 segundos). En este grupo, se produjo un descenso significativo de la toma de psicofármacos: un 18,2% de los pacientes que inicialmente los tomaban (p<0,0001) abandonaron su consumo, sin que ningún paciente empezara a tomarlos. Respecto al uso de ayudas para la marcha, un 50% de pacientes que los usaban en la medición basal, dejaron de hacerlo al año de seguimiento y un 6,7% iniciaron su uso (p=0,022).
En el grupo que no practicaba Tai Chi (n=49) se encontró un descenso significativo en la puntuación de la Escala de Ansiedad en 1,02 puntos (IC 95%0,07-1,96) (p=0,035). El déficit sensorial aumentó en el 58,3% de los pacientes que no declararon tenerlos en la medición basal y se corrigió en el 13,5% (p=0,035). Respecto al consumo de fármacos de riesgo, se produjo un aumento significativo en la toma de hipotensores (lo iniciaron el 60% de los que no los tomaban previamente, p=0,023) y de psicofármacos, de forma que un 45% de los pacientes que no los tomaban en la medición basal, lo hacían al año de seguimiento, mientras que los abandonaron el 12,5% (p<0,001). Además se encontró un aumento significativo de uso de ayudas para la marcha, ya que se mantuvo en todos los que las utilizaban en la medición basal y un 14,3% que no las necesitaban al inicio, las usaban al año (p<0,0001). La puntuación del Índice de Barthel permaneció estable y la medición del tiempo de estación unipodal empeoró en el primer año de seguimiento, si bien este descenso no fue significativo. La comparación de las variables de resultados en la medición al año entre grupos (con/sin práctica del Tai Chi) mostró diferencias significativas en la diferencia antes-después del número de visitas médicas anuales aumentando éstas en el grupo que no realizaba Tai Chi (p= 0,032).
DISCUSIÓN
El perfil de los participantes y las características de la intervención (2 sesiones por semana de 60 minutos de duración) son similares al de otras investigaciones sobre Tai Chi35. La edad de los participantes en la intervención es alta, si bien puede deberse a que el riesgo de caídas aumenta con la edad y por tanto los pacientes más mayores se incluirán más en la intervención. Es de resaltar la baja adherencia a las sesiones de Tai Chi (lo inician el 47% de los pacientes a los que se oferta y de éstos, solo el 47% mantiene una asistencia al menos al 50% de las clases). Puede influir la alta edad de los participantes, el mantenimiento de ocupaciones en cumplimiento de roles de género en los cuidados familiares y otros factores como la percepción de pobre salud42. Hay que considerar que esta adherencia no es comparable con la obtenida en estudios de investigación (condiciones más controladas y seguimiento estrecho) sino con la práctica de otras actividades físicas en la comunidad recomendadas a personas mayores con riesgo de caídas, ya que nuestro proyecto pretende evaluarse en condiciones normales de aplicación.
Los resultados en el primer año de seguimiento muestran un efecto positivo de la intervención en el total de la muestra, en cuanto a la reducción de caídas, si bien de muy poca entidad (reducción media de 0,5 caída/año), siendo más relevante en el grupo de pacientes con al menos una caída previa, en los que realmente tiene sentido medir esta variable, señalando que serían los pacientes que más se beneficiarían de esta intervención. El resultado de escasa reducción de caídas es consonante con otros estudios en atención primaria12 en los que se realiza intervención multifactorial y el seguimiento se extiende durante dos años y con una muestra mayor. Pueden influir, como en nuestro caso, el sesgo de memoria y de registro. Que el grupo que practica Tai Chi no muestre una reducción significativa de caídas, contradice algunos estudios36 que encuentran un 48% de reducción de caídas en 12 meses de seguimiento; puede deberse al mayor número de caídas en la medición basal, ya que el 35% de participantes había tenido 2 o más caídas en los seis meses previos a la intervención. En otro estudio en personas mayores institucionalizadas, la práctica del Tai Chi supuso una disminución del riesgo de caídas del 18,8%32 reduciéndose también los tropiezos y desequilibrios. Las diferencias pueden estar en que se trata de un medio residencial más controlado tanto para la asistencia como para la recogida de datos (registro de caídas mensual). Puede también discutirse el método diferente de realización del Tai Chi, sin embargo existe cierta evidencia de la validez de utilizar formas simplificadas43.
Nuestros resultados concuerdan con otros estudios en los que no se encuentra reducción de las caídas con la práctica del Tai Chi en personas mayores de alto riesgo en la comunidad44,45, más cuando se compara su práctica no con la inactividad, sino con un grupo sin Tai Chi pero que recibe algún tipo de intervención43, lo que se da también en nuestro estudio, en el que todos los participantes recibieron la intervención multifactorial. Otro aspecto a considerar es el tipo de pacientes, ya que el Tai Chi parece ayudar más a mejorar la función física y emocional y reducir el riesgo de caídas en población mayor general46 que en pacientes crónicamente enfermos. Nuestra muestra tiene una alta edad media y un índice de Barthel basal medio de 91, con lo que presentan alta probabilidad de multimorbilidad. La reducción de caídas probablemente precise un tiempo mayor de práctica del Tai chi y una muestra mayor de pacientes para mostrar diferencias.
Otro hallazgo del estudio es la reducción de la puntuación en las escalas de ansiedad y depresión de Goldberg tras la intervención. Esta mejora significativa se obtiene en el grupo que practica Tai Chi en ambas subescalas, más en el grupo con alta adherencia, y solo mejora significativamente la ansiedad en el grupo sin Tai Chi. Este efecto es congruente con la evidencia aportada por otros estudios acerca del beneficio de la práctica de esta actividad física sobre la depresión47,48 y del aumento del apoyo social49 y mejora de la autoestima50, influyendo la práctica grupal y la incorporación de elementos con acción beneficiosa demostrada sobre el sistema nervioso como la relajación, el control de la respiración y la meditación.
Se aprecia un efecto diferencial beneficioso del Tai Chi en la mejora de la estación unipodal, como tendencia no significativa pero clínicamente relevante, sobre todo en el grupo con alta adherencia, ya que esta prueba se relaciona con la capacidad de mantener el equilibrio y realizar correctamente la marcha, produciéndose una mejora mayor de 5 segundos, tiempo mínimo para considerar la prueba normal. Otros estudios realizados sobre el efecto de la práctica del Tai Chi sobre el equilibrio, también encuentran un aumento del tiempo de estación unipodal51,52.
La reducción del uso de ayudas para la marcha en el primer año de seguimiento de los pacientes que practican Tai Chi, frente al aumento que se produce en el grupo control, es relevante, debido a que la necesidad de uso de ayudas técnicas se asocia a mayor riesgo de caídas53 y por la mejora de la autonomía y la calidad de vida que puede suponer para los pacientes poder desplazarse sin ayudas.
Otro hallazgo de relevancia es el hecho de que en el grupo sin Tai Chi aumentan el número de visitas médicas, reduciéndose, aunque mínimamente en el grupo que practica Tai Chi siendo significativa la diferencia entre grupos. Si bien esta variable es compleja y está determinada por múltiples factores, puede considerarse indicativa de cierto efecto de mejora de la salud general de la persona que practica el Tai Chi.
Entre las principales limitaciones del estudio, destacamos los sesgos de información, derivados de registros deficitarios en la historia clínica informatizada de los pacientes. El hecho de que los datos hayan sido tomados por varios investigadores puede incluir diferencias en las mediciones y en las intervenciones, si bien se realizó un entrenamiento previo. También pueden existir fallos de memoria en la autodeclaración de caídas en el año previo, sin embargo es probable que estos sesgos afecten por igual al grupo con/sin práctica de Tai Chi. Las barreras arquitectónicas no se han reevaluado al año por considerarse que había poco tiempo para proceder a su corrección, se tendrán en cuenta en posteriores estudios. El análisis del consumo de psicofármacos no ha considerado reducciones o aumentos de dosis ni ha valorado separadamente las benzodiacepinas, grupo farmacológico con mayor implicación en las caídas. Respecto a los sesgos de selección, el principal es la autoinclusión de los pacientes en la práctica del Tai Chi, donde pueden influir variables no consideradas como fragilidad, pluripatología, soledad, lejanía del domicilio, etc., que no se han evaluado en el análisis de comparabilidad de grupos. La no aleatorización responde a que este estudio trata de evaluar una intervención incluida en la práctica habitual, no planificada como motivo de la investigación. Se incluyó el índice de Barthel, complementado con la estación unipodal, para evaluar capacidades, si bien no se midieron actividades instrumentales que se afectan más precozmente. La utilidad clásica del test de Goldberg está más en el cribado que como evaluación del efecto de una intervención, si bien es más factible que otros instrumentos por su facilidad de uso y aceptibilidad por los pacientes.
Como conclusiones de nuestro estudio podríamos señalar que la intervención multifactorial realizada en atención primaria mejora las caídas y reduce la ansiedad y depresión en personas mayores con alto riesgo de caídas. La práctica del Tai Chi parece producir un efecto beneficioso en la reducción de la depresión, el consumo de psicofármacos y la reducción del uso de ayudas para la marcha así como una tendencia a mejorar la estación unipodal.