Introducción
La diarrea crónica es una patología frecuente con un amplio diagnóstico diferencial. Entre las causas más frecuentes encontramos patologías estructurales, infecciosas, alteraciones de la motilidad, farmacológicas, endocrinopatías etc. Presentamos el caso de un paciente con diarrea crónica secundaria a enteropatía por la toma de olmesartán que nos muestra la necesidad de considerar los fármacos como causantes de esta patología, dada su alta frecuencia de uso y la buena evolución tras la retirada de los mismos.
El objetivo principal es comunicar un nuevo caso de enteropatía farmacológica en relación con la toma de olmesartán descrita por primera vez en 20121, así como revisar el cuadro clínico y manejo terapéutico para que pueda ser considerada como posible causa de diarrea en pacientes que toman este fármaco, ya que probablemente se encuentra infradiagnosticada por desconocimiento de la entidad.
Caso clínico
Se presenta el caso de un varón de 64 años, con antecedentes de hipertensión arterial, poliglobulia aislada, hipertrofia benigna de próstata y ataque isquémico transitorio en territorio de arteria cerebral anterior izquierda, exfumador (índice de tabaquismo acumulado de 50 paquetes-año) y bebedor moderado, sin antecedentes familiares relevantes. Sigue tratamiento con olmesartán-amlodipino y atorvastatina. Ingresa para estudio de síndrome constitucional con anorexia y pérdida de peso. En la anamnesis por aparatos destacan mal sabor de boca con repulsión a los alimentos, diarrea de dos meses de evolución, de hasta 2-3 deposiciones al día de consistencia blanda y coloración amarillenta así como la presencia de mialgias generalizadas sin topografía clara. Se procede a estudio para descartar un proceso orgánico subyacente encontrándose en las exploraciones complementarias una calprotectina elevada (91, VN 0-51), un adenoma tubular en ciego y adenopatías mesentéricas inframilimétricas inespecíficas, con normalidad de las demás pruebas complementarias (gastrocolonoscopia, ecografía abdominal, digestión de heces, coprocultivo y parásitos en heces, ANAs y anticuerpos de estudio celiaquía). Por ello, se decide realizar seguimiento evolutivo y se sustituye la atorvastatina por ezetimiba por atribuirse las mialgias al tratamiento con la primera.
Pasado un mes, el paciente acude nuevamente a valoración presentando diarrea líquida de hasta 10 deposiciones diarias con coloración amarillenta, sin periodos de estreñimiento alternante ni productos patológicos, que condiciona un fallo renal agudo grave de causa prerrenal. Asimismo, presenta una disminución ponderal cuantificada en 10 kg en los últimos tres meses así como una importante pérdida de masa muscular. En las pruebas complementarias el paciente presenta marcadores tumorales negativos, anticuerpos de celiaquía negativos con HLA-DQ2 positivo en homocigosis y abundantes gotas lipídicas en la digestión de heces. Ante la sospecha de una posible enteropatía por olmesartán se decide repetir la gastroscopia con biopsia duodenal en la que se observa alteración de la arquitectura de la mucosa duodenal con ensanchamiento y aplanamiento de las vellosidades, así como infiltrado inflamatorio muy intenso por linfocitos y numerosas células plasmáticas con eosinófilos en la lámina propia (atrofia severa vellositaria Marsh 3c) (Figura 1 y Figura 2).
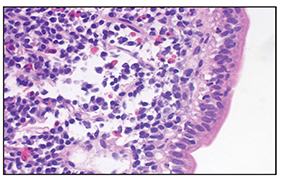
Figura 1 Vellosidad del intestino delgado que presenta en su lámina propia un infiltrado inflamatorio muy intenso compuesto por linfocitos y numerosas células plasmáticas con eosinófilos (Hematoxilina-eosina X60).
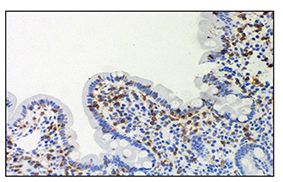
Figura 2 Tinción inmunohistoquímica con CD3, que confirma la presencia de abundantes linfocitos en el infiltrado inflamatorio de las vellosidades de intestino delgado del paciente (X40).
Ante la ausencia de criterios diagnósticos de enfermedad celiaca y habiéndose descartado otras enfermedades orgánicas como causa del cuadro que presentaba el paciente, se consideró la toma de olmesartán como la causa más probable de la enteropatía por lo que se suspendió la toma de dicho fármaco. Tras la supresión del olmesartán presentó una resolución de la diarrea, recuperación ponderal de 10 kg y se mantuvo asintomático en controles posteriores (1 y 3 meses).
Discusión
El olmesartán es un antagonista del receptor de la angiotensina II usado habitualmente para el manejo de pacientes con hipertensión arterial. Se considera un fármaco con un perfil de seguridad establecido pese a efectos secundarios poco frecuentes y de escasa relevancia como la cefalea (7,7%) y el mareo (3,7%). Sin embargo, Rubio-Tapia y col1 describieron en 2012 la aparición de enteropatías sprue-like en estrecha relación con la toma de olmesartán, hecho que ha sido posteriormente reforzado por la agencia del medicamento de EEUU2.
La presentación clínica característica de los casos revisados de enteropatía asociada al uso de olmesartán (EAO) es la aparición de diarrea (95%) y pérdida de peso (90%), así como astenia (56%), náuseas y vómitos (45%) con dolor abdominal (29%), pudiendo aparecer síntomas menos frecuentes como hiporexia, reflujo o incluso estreñimiento3. Dicha sintomatología presenta una repercusión muy relevante llegando a cumplir criterios de enteropatía severa en la gran mayoría de los casos descritos en la serie de Rubio-Tapia y col. Aún y todo, según los datos disponibles, la aparición inicial de la sintomatología parece tener una ventana temporal de unos 3,1 años de media desde el inicio del consumo de la medicación, lo que lleva a postular un mecanismo subyacente basado en un daño celular inmunomediado y no de hipersensibilidad tipo II.
En el estudio inicial de estos pacientes se suelen encontrar datos de malabsorción junto con anticuerpos antitransglutaminasa tisular negativos. Como en el caso del paciente descrito, la biopsia dudodenal muestra alteraciones estructurales como inflamación crónica con infiltración granulocítica (neutrófilos y eosinófilos) así como aumento de la apoptosis de las criptas4. Al no existir ningún dato clínico o histopatológico característico de la enteropatía asociada al olmesartán, es obligado un diagnóstico diferencial apoyado en la histopatología y en la clínica que diferencie entre las distintas enteropatías más relevantes (enfermedad celíaca, sprue tropical, enteropatía autoinmune, enfermedad de Crohn o toxicidad por otros fármacos, entre otros)4)(5. En concreto, en el contexto del estudio inicial de estos pacientes lo más probable es encontrarse con un paciente con sospecha de celiaquía con anticuerpos antitransglutaminasa tisular negativos. La presencia de HLA-DQ2 en casi el 70% de los pacientes con EAO comparado con el 25-30% presente en la población general1, lejos de aclarar el diagnóstico, lo dificulta más, enfocando el caso como una celiaquía y no como una patología alternativa.
Por lo descrito, debido a la similitud de la patología con la enfermedad celiaca y siendo ésta la causa más frecuente de atrofia vellositaria, un número no despreciable de pacientes recibe un diagnóstico inicial incorrecto con la consecuente indicación de realizar una dieta libre de gluten. Sin embargo, en la gran mayoría de pacientes con enteropatía asociada al uso de olmesartán esta medida carece de eficacia mientras que la retirada del fármaco supone la resolución de la diarrea en cerca del 100% de estos pacientes en apenas 1-2 semanas3. Como se ha referido, el paciente es refractario a las medidas terapéuticas habitualmente utilizadas en las enteropatías más frecuentes y, mientras se espera al efecto de dichas medidas, se prolonga la toma del fármaco en discusión persistiendo sus efectos adversos. Por ello, los pacientes con EAO permanecen con diarrea crónica y afectación del estado general hasta la retirada del fármaco, siendo ésta la prueba definitiva para el diagnóstico, en ausencia de criterios clínicos establecidos hasta el momento.
Rubio-Tapia y col han descrito la mayor cohorte de pacientes con enteropatía asociada a olmesartán, poniendo de manifiesto la posible relación entre ambos, aunque sin un estudio adecuado para demostrar la causalidad de la asociación. De hecho, en el estudio ROADMAP, en el que se analizaba la prevención de microalbuminuria en más de 2.200 pacientes tratados con 40mg de olmesartán comparados con placebo, no se observó un número elevado de efectos adversos gastrointestinales ni mucho menos una diferencia estadísticamente significativa entre ambos grupos (p=0,20)6.
La presencia de enteropatía o atrofia vellositaria asociada a fármacos ha sido descrita con olmesartán, azatioprina, micofenolato de mofetilo, metotrexate, neomicina, colchicina e ipilimumab, entre otros7)(8. Parece que la enteropatía asociada al uso de olmesartán es una entidad poco frecuente, aunque podría estar infradiagnosticada. Además, se cree que no es debida a un efecto de clase de los fármacos dirigidos al receptor de la angiotensina II pese a que también se han descrito casos aislados de enteropatía asociada a irbesartan y valsartan8. En definitiva, por la frecuencia y pronóstico de la afectación, así como por la ausencia de evidencia científica de alta calidad, la limitación del uso de este fármaco por dicho efecto adverso no parece razonable. No obstante, parece muy importante conocer la asociación descrita, y tenerla en cuenta dentro del diagnóstico diferencial de la diarrea crónica dado el amplio uso del fármaco y la fácil resolución del cuadro clínico asociado.














