Introducción
Las fístulas cutáneas odontogénicas (FCO) representan la manifestación clínica de una necrosis pulpar y de una periodontitis crónica apical que drenan material purulento hacia la piel siguiendo la vía de menor resistencia. A menudo estos pacientes no relacionan su patología con una enfermedad dental, dado que generalmente son lesiones asintomáticas1. Es común encontrarse con pacientes que han acudido a varios especialistas (atención primaria, dermatología), siendo las lesiones etiquetadas erróneamente como dermatológicas, instaurándose tratamientos innecesarios y retrasando el tratamiento endodóntico que resolverá el problema.
Caso clínico
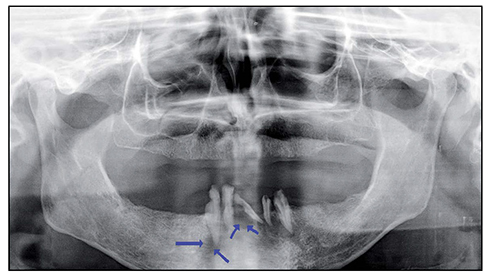
Exponemos el caso de un varón de 46 años, que acudió a consulta por lesión cutánea en región submandibular derecha de 3 meses de evolución, con supuración intermitente. A la exploración física se apreció placa eritematosa e indurada a la palpación, retracción de la piel de alrededor y drenaje de material purulento (Figura 1A). En primera instancia recibió tratamiento con mupirocina tópica y cloxacilina 500 mg cada 6 horas durante una semana, apreciándose mejoría en cuanto al drenaje, pero no con respecto al cierre de la fístula. El paciente fue valorado por Dermatología y, con la sospecha clínica de FCO, derivado a Cirugía Oral y Maxilofacial, donde se le solicitó una ortopantomografía. En la ortopantomografía se apreciaron zonas radiolúcidas englobando las raíces de incisivos y caninos inferiores. La imagen radiolúcida periapical de la pieza 43 apoyó el diagnóstico de FCO (Figura 2). Finalmente el paciente fue intervenido quirúrgicamente, realizándose exodoncia de las piezas afectas y legrado de las fístulas. El paciente presentó notable mejoría con cierre de la fístula en las semanas posteriores (Figura 1B).
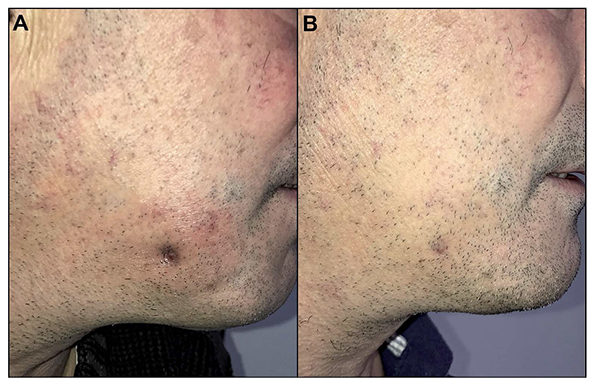
Figura 1 1A: Aspecto clínico de la fístula cutánea odontogénica, con supuración y retracción de la piel. 1B: Mejoría evidente de la lesión tan solo 20 días después de la intervención quirúrgica.
Discusión
El drenaje de las infecciones odontológicas hacia la piel es poco común y supone todo un reto diagnóstico para el médico, dada la ausencia de dolor en la mayoría de los pacientes. A la exploración física es común encontrarnos con una lesión que forma áreas de retracción cutánea, drena material purulento y a la palpación se encuentra fija e indurada. La edad media de aparición de las FCO es de 49 años, siendo ligeramente más frecuente en pacientes varones, habitualmente con una higiene oral deficiente2. Más de una pieza dentaria puede estar involucrada y asociada con la FCO, ocurriendo con más frecuencia en los dientes molares madibulares (80%) que en los maxilares (20%); por lo tanto, es más frecuente que se localicen en la región submandibular o submentoniana2),(3. En población pediátrica, la probabilidad de que un diente molar mandibular sea el causante de la FCO es aún mayor (96%)4. Asimismo, es relevante tener en cuenta que los abscesos periapicales de los dientes maxilares pueden producir una fístula cutánea que involucre a las mejillas, la región nasolabial e incluso el canto interno del ojo.
El diagnóstico diferencial es muy amplio, ya que las FCO pueden confundirse con lesiones traumáticas, quistes epidérmicos5, neoplasias6, osteonecrosis secundaria a la toma de bifosfonatos7, actinomicosis cervicofacial, tuberculosis cutánea, granuloma piogénico, fístulas originadas a partir de malformaciones congénitas tales como quistes branquiales o quistes del conducto tirogloso u osteomielitis8, entre otros. El diagnóstico se fundamentará en la sospecha clínica y se confirma mediante ortopantomografía. Más recientemente se ha descrito la utilidad de la ecografía dermatológica en el diagnóstico de las FCO, método que posibilitaría la monitorización de la respuesta terapéutica y la valoración de la inflamación asociada1),(9.
Dentro de las posibles complicaciones asociadas a la FCO se encuentran la osteomielitis de la mandíbula, la angina de Ludwig, la mediastinitis e incluso la septicemia, lo que puede llegar a comprometer la vida del paciente5. El tratamiento de elección es el tratamiento conservador mediante endodoncia del canal dental, siendo en ocasiones insuficiente y requiriendo realizarse una exodoncia y fistulectomía10, como en el caso que nos involucra. Una vez la fuente de la infección es erradicada, la curación de la lesión tiene lugar en los siguientes 5 a 20 días en la mayoría de los casos1),(10.
Como conclusión, ante un paciente con una lesión cutánea supurativa en dicha región anatómica, debemos tener en mente la posibilidad de que tenga un origen dentario y remitirlo a Odontología y/o Cirugía Maxilofacial. Un diagnóstico erróneo conducirá a tratamientos médicos inadecuados, incremento de las resistencias bacterianas por uso indiscriminado de antibióticos, procedimientos de exéresis que no resolverán el cuadro y, de forma inexorable, a un retraso en el tratamiento definitivo y un aumento en la probabilidad de complicaciones.