Introducción
El error humano supone una amenaza para la seguridad de los cuidados. Por ello, es imprescindible proyectar planes que garanticen la atención de los pacientes y, por ende, la calidad y seguridad de los servicios sanitarios. Los profesionales de la enfermería, cuyo leitmotiv es el acto del cuidado, deben sumarse a estas estrategias para garantizar la seguridad de sus actos1.
La transferencia de información es uno de los momentos más comprometidos para avalar la continuidad de los cuidados y mantener la seguridad del paciente2. Según la Joint Commission International (JCI), el 80% de los eventos de seguridad graves están relacionados con la comunicación entre los profesionales de la salud, lo que incrementa la estancia hospitalaria, el gasto sanitario o el descontento de pacientes y profesionales, entre otras consecuencias negativas3.
Una de las actuaciones que debe llevar a cabo el personal de Enfermería en su práctica clínica es el pase de guardia, entendido como la comunicación de la información sobre un paciente en el momento en el que se delega la responsabilidad de la atención de una persona encargada del cuidado de su salud a otra4. Países como Estados Unidos, con el respaldo de la Agency of Health Research and Quality (AHRQ)5, apostaron por el denominado bedside shift report (BSR) o cambio de turno a pie de cama del paciente, un método que muestra beneficios frente al traspaso de guardia tradicional, como la estandarización del mensaje y del tiempo de entrega, la transmisión directa. la verificación de la información, y la continuidad del cuidado. Algunos estudios apuntan que este tipo de traspaso mejora la satisfacción de profesionales y pacientes6-12, concluyendo que los beneficios superan los posibles inconvenientes, especialmente en un tema tan delicado como la confidencialidad13,14.
Sin embargo, y a pesar de las recomendaciones de las diferentes instituciones y gobiernos en unificar criterios para el traspaso de información, no se sigue un criterio común15-17. En el caso de Enfermería, las principales barreras para un pase de guardia efectivo son la escasez de tiempo y de dotación de personal, las interrupciones, los factores humanos y relacionados con el paciente, y la estandarización del proceso de entrega18-22.
Con anterioridad al comienzo de este estudio se comprobó que, a pesar de la especial relevancia de una adecuada transmisión de información en un entorno complejo como las unidades de cuidados intensivos (UCI), no había guías de práctica clínica (GPC) o revisiones sistemáticas publicadas sobre el pase de guarda a pie de cama en UCI en distintas bases de datos. Por ello, este estudio pretende sintetizar la evidencia disponible sobre el impacto del pase de guardia a pie de cama entre profesionales de enfermería en la seguridad de los pacientes ingresados en UCI.
Material y métodos
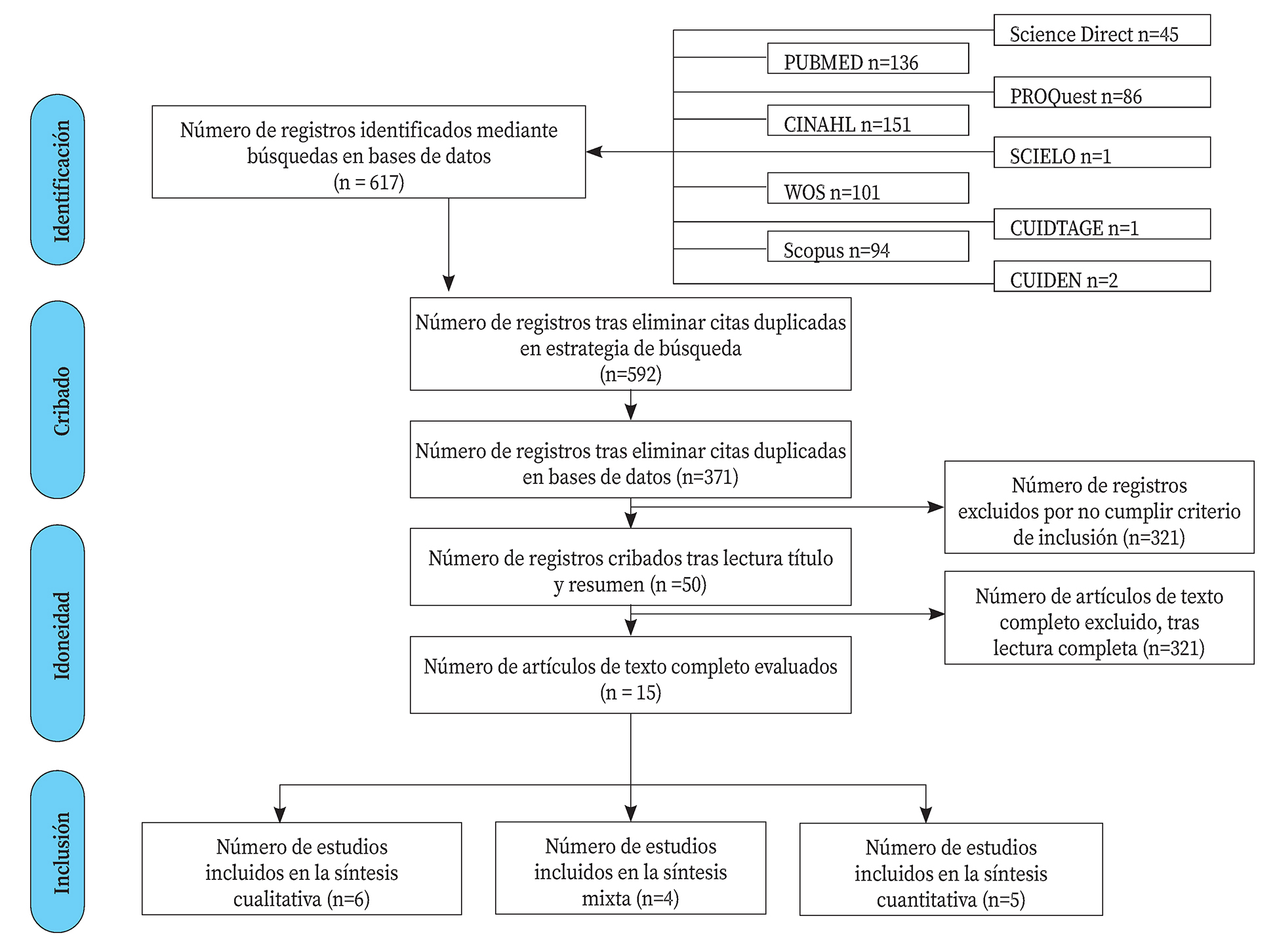
Se realizó una revisión sistemática de la literatura científica siguiendo las directrices de la declaración Prisma entre marzo y mayo de 2021 mediante búsqueda bibliográfica en las siguientes bases de datos: PubMed, Cumulative Index of Nursing and Allied Literature (CINAHL), Web of Science (WOS), SCOPUS, Science Direct, PROQuest, CUIDEN, Scientific Electronic Library Online (SCIELO) y CUIDATGE. Se utilizaron los Descriptores en Ciencias de la Salud (DeCS): “cuidados críticos”, “pase de guardia” y “seguridad del paciente”; los Medical Subject Heading (MeSH): “critical care”, “patient handoff”, “patient safety”; los CINAHL: “critical care”, “hand off (patient safety)/ shift reports” y “safety” , y los sinónimos DeCS y MeSH y términos relacionados con el tema central de la revisión, debido a la especificidad de este, relacionados por los operadores booleanos AND y OR (Anexo I).
Dicha búsqueda trató de dar respuesta a la pregunta: ¿el pase de guardia a pie de cama realizado por los profesionales de enfermería presenta beneficios en la seguridad de los pacientes ingresados en unidades de cuidados intensivos?, constituida según la estructura PIO:
- P (población de interés): pacientes ingresados en unidades de cuidados críticos,
- I (intervención): pase de guardia a pie de cama realizado por profesionales de enfermería,
- O (resultado): seguridad del paciente.
Los criterios de inclusión fueron: artículos originales independientemente del diseño (cuantitativo, cualitativo o mixto), publicados en revistas científicas en los últimos cinco años (2016-marzo 2021) en inglés o español, sobre el traspaso de información a pie de cama realizado por profesionales de enfermería en cualquier tipo de unidad intensiva o crítica según la edad del paciente (neonatal, pediátrica o adultos), área (médica o quirúrgica) o especialidad (polivalente, cardiaca, traumatología...).
Atendiendo a los criterios de calidad de la declaración PRISMA, la extracción de datos se realizó en varias fases. En una primera fase, los registros identificados en la búsqueda se introdujeron de forma secuencial en el gestor de referencias bibliográficas Mendeley© versión 1.19.8, identificando y eliminando los duplicados obtenidos, primero en la misma base de datos y, posteriormente, entre las diferentes bases de datos. En una segunda fase se procedió a la lectura de título y resumen y/o a texto completo de los artículos cribados, excluyendo aquellos que no cumplían los criterios de inclusión. Por último, se realizó una lectura crítica de los artículos seleccionados para extraer los siguientes datos: autor, país de procedencia, ámbito y población, tipo de estudio y técnica de recogida de datos, variables del estudio, resultados y conclusiones.
La calidad metodológica se evaluó atendiendo al tipo de estudio: los observacionales mediante la declaración STROBE (Strengthening the Reporting of Observational studies in epidemiology)20; considerándose buena calidad si ≥14 puntos sobre 22; los cualitativos mediante los criterios CASPe (Critical Appraisal Skills Programme Español)21, consideran de buena calidad si ≥7 puntos sobre 10; y los cuasi-experimentales mediante la herramienta TREND (Transparent Reporting of Evaluation with Nonrandomized Design)22, buena calidad si ≥19 puntos sobre 22. También se valoraron los niveles de evidencia (1: obtenida de diseños experimentales, 2: de cuasi-experimentales; 3: de observacionales analíticos; 4: de observacionales descriptivos; 5: de documentos de consenso y opiniones de expertos) y los grados de recomendación (A: efectividad demostrada para su aplicación, B: grado de efectividad establecido que indica considerar la aplicación de sus resultados, C: efectividad no demostrada) según las directrices del Instituto Joanna Briggs23.
Resultados
Tras aplicar la estrategia de búsqueda y los criterios de selección (Fig. 1), se incluyeron 15 artículos19,24-37 en esta revisión sistemática; todos ellos en lengua anglosajona.
El diseño fue observacional en siete estudios (46,7%)20-27, cualitativo en uno34 y mixto en cuatro (26,7%)28-31; solo un estudio fue cuasi-experimental (6,6%)19. Estados Unidos fue el país con más estudios (siete, 46%)24,26,27,30,31,33,34, seguido por Brasil28,37 e Italia32,35 con dos mientras que Inglaterra29, Suecia36, China25 y Australia19 aportaron un estudio cada uno. El ámbito de desarrollo fue variable: siete en área quirúrgica (uno en reanimación36 y el resto en UCI24,25,27,31,32,34) y uno en área médico-quirúrgica29; un estudio no especificó el área28. Los traspasos de información se desarrollaron en especialidades muy variadas, más frecuentemente la especialidad cardiaca/cardiotorácica (30%)19,26,32,34,35. Solo un estudio se desarrolló con pacientes pediátricos26. La Tabla 1 sintetiza la información obtenida de estos estudios.
Tabla 1. Síntesis de resultados sobre el pase de guardia a pie de cama.
| Autor | Diseño | Variable de estudio | Calidad |
|---|---|---|---|
| Año | Ámbito | Resultados | |
| País | Recogida de datos | ||
| N | |||
| Instrumento | |||
| Spooner y col19 | - Cuasiexperimental pre-post intervención | Estandarización: disminuyen las interrupciones (52 vs 64; ns) aunque siguen siendo elevadas. | TREND: 19/22 |
| 2019 | - UCI cardiotorácica adultos | Duración: aumenta respecto al método anterior (pre: 896 vs post: 1.383 minutos). | JBI: 4b B |
| Australia | - n=277 traspasos pre | ||
| n=322 traspasos post | |||
| - Observación | |||
| Hochman y col24 | - Observacional transversal | Estandarización: | STROBE: 16/22 |
| 2017 | - UCI quirúrgica de adultos | - favorece el trabajo entre el equipo de profesionales; | JBI: 4b B |
| EE.UU. | - n=58 transferencias | - mayor seguridad y calidad en el traspaso de información en equipos más pequeños; | |
| - Observación | Duración: variable según carga de trabajo (mayor si carga de trabajo menor). | ||
| Yang y col25 | - Observacional transversal | Estandarización: | STROBE: 19/22 |
| 2016 | - UCI | - mayor tasa de trasferencia de mensajes clave (94 vs 49%); | JBI: 4b B |
| China | - Neurocirugía adultos | - garantiza que la información importante se transfiera con precisión; | |
| - n=77 enfermeras | - garantiza que se compartan planes específicos para la atención postoperatoria; | ||
| n=168 traspasos | - mejora la comunicación e incluso disminuye la duración de la ventilación mecánica. | ||
| - Observación | El traspaso verbal cara a cara permite interactuar en tiempo real en lugar de usar documentos. | ||
| Riley y col26 | - Observacional longitudinal | Percepción de enfermería: | STROBE: 14/22 |
| 2017 | - UCI cardiaca pediátrica | - el 90% afirma recibir la información necesaria; | JBI: 4b B |
| EE.UU. | - n=131 auditorías | - se triplica la percepción de recibir la información completa. | |
| - Observación y encuesta ad hoc post implementación | Estandarización: | ||
| - los factores de distracción disminuyeron un 72% tras 4 años de implementación; | |||
| - disminución mantenida en el tiempo de factores que pueden contribuir errores y fallos en la seguridad. | |||
| Duración: de 13,3 a 15,6 minutos. A pesar del incremento, se considera una duración óptima. | |||
| Wessman y col27 | - Observacional longitudinal | Estandarización por método con casillas de verificación a la vista de todo el equipo: | STROBE: 16/22 |
| 2017 | - UCI quemados y traumatología adultos | - reducción del riesgo relativo de eventos adversos (46,5%); | JBI: 4b B |
| EE.UU. | - n=1.900 eventos | - método sencillo que permite marcar objetivos y actualizar la información pertinente; | |
| - Revisión de datos | Participación del paciente: se anima a los familiares a participar en las rondas de transferencia para escuchar los objetivos y planificación del día. | ||
| Corpolato y col28 | - Mixto (observacional transversal y cualitativo) | Estandarización: | STROBE: 16/22 |
| 2019 | - UCI polivalente adultos | - mejor organización del trabajo; | JBI: 2B |
| Brasil | - n=11 enfermeras | - todo el personal de enfermería encuestado prefieren el método de traspaso a pie de cama frente a los convencionales (escrito, verbal o electrónico) porque promueve la seguridad y participación del usuario. | |
| - Cuestionario ad hoc semiestructurado | |||
| Usher y col29 | - Mixto (observacional transversal y cualitativo) | Percepción de enfermería: | STROBE: 20/22 |
| 2018 | - UCI médico-quirúrgica adultos | - mejoría significativa en puntuación MSR (Medical Intensive Care Unit Shift Report) que indica mayor sentimiento de preparación, precisión e integridad de la transferencia; | JBI: 2B |
| Inglaterra | - n=15 enfermeras observadas | - mejor comunicación. | |
| n=25 enfermeras entrevistadas | Estandarización: sin diferencias significativas tras la implementación de la escala SBAR (T) respecto al traspaso no estructurado. | ||
| - Encuesta validada a personal de enfermería | Duración: de 2 a 10 minutos, disminuye la media respecto al traspaso habitual (3,33; DE: 1,23 vs 5,87; DE: 2,53; p<0,01). Implica menor coste y tiempo para el personal y la organización. | ||
| Schirm y col30 | - Mixto (observacional transversal y cualitativo) | Percepción de enfermería: | STROBE: 17/22 |
| 2017 | - UCI adultos | - (positivo) aumenta seguridad, efectividad, utilidad, eficiencia, rendición de cuentas, responsabilidad profesionalidad e implicación del paciente; | JBI: 2B |
| EE.UU. | - n=210 enfermeras | - (negativos) genera estrés, repetición del mensaje, interrupción del sueño; | |
| n=7 pacientes | - se completa de forma oportuna, sin retrasos en la atención al paciente y favorece el trabajo en equipo. | ||
| - Informe evaluativo de 17 ítems (escala Likert) para enfermeras y encuesta a pacientes | Percepción del paciente: | ||
| - pueden discutir sus preocupaciones; mayor confianza en el equipo de enfermería; | |||
| - mejora la experiencia del paciente, con impacto muy positivo en su satisfacción y seguridad. | |||
| Duración: aumenta por las interrupciones de familiares, pacientes o compañeros. | |||
| Rhudy y col31 | - Mixto (observacional transversal y cualitativo) | Percepción de enfermería: | STROBE: 14/22 |
| 2019 | - UCI adultos: médica, trauma, trasplante y neurocríticos | - sin consenso respecto al número de interrupciones; | JBI: 2B |
| EE.UU. | - n=100 traspasos | - las interrupciones no repercuten en la seguridad del paciente porque el personal está involucrado y retoma la transferencia; | |
| - Observación directa y entrevista de grupos focales | - aumenta el respeto de familia y pacientes al ver el traspaso de información. | ||
| Duración: 89% no aumentó a pesar de interrupciones. | |||
| Dellafiore y col32 | - Cualitativo | Percepción de enfermería: | CASPe: 8/10 |
| 2019 | - UCI cardiaca adultos | - mayor precisión, menos interrupciones y distracciones; | JBI: 3B |
| Italia | - n=16 enfermeras | - intercambio más funcional y comprensible que muestra mayor profesionalidad del equipo; | |
| - Entrevista semiestructurada de grupos focales | - mayor claridad, lenguaje más apropiado; | ||
| - mayor empatía hacia la familia. | |||
| Estandarización: genera seguridad en el profesional. | |||
| Participación del paciente: mayor relación paciente-enfermería y mayor confianza enfermería-familia: | |||
| - aumenta el conocimiento y la conciencia sobre su condición clínica, le permite aclarar dudas y favorece la sensación de cercanía; | |||
| - la familia se siente mejor informada. | |||
| Grimshaw y col33 | - Cualitativo | Percepción de enfermería: mayor calidad y seguridad de los cuidados, porque el mensaje es más preciso y se verifica in situ al paciente y su entorno. | CASPe: 7/10 |
| 2016 | - UCI médico-quirúrgica adultos | Duración: mayor porque el paciente o la familia retrasan el informe, y las enfermeras inexpertas se alargan más en el tiempo. | JBI: 3B |
| EE.UU. | - n=7 enfermeras | Confidencialidad: incomodidad y menor libertad al transmitir el cambio de turno delante del paciente o la familia. | |
| - Entrevista libre | Participación del paciente: mayor debido a la relación de confianza enfermería-paciente. | ||
| Lane-Fall y col34 | - Cualitativo | Percepción de enfermería: no hay formación ni entrenamiento suficiente para estructurar adecuadamente el proceso. | CASPe: 8/10 |
| 2018 | - UCI cardiaca adultos | Estandarización: minimiza errores y capacita conseguir la información necesaria para un pase correcto. | JBI: 3B |
| EE.UU. | - n=23 enfermeras | Duración: escasa porque hay presión para regresar al quirófano lo más pronto posible. | |
| - Entrevista semiestructurada de grupos focales | |||
| Lupieri y col35 | - Cualitativo | Percepción del paciente: sensación de seguridad porque comprueba la veracidad de la información transmitida y que todo está bajo control. | CASPe: 7/10 |
| 2016 | - UCI cardiotorácica adultos | Estandarización: no hubo. | JBI: 3B |
| Italia | - n=14 pacientes | Confidencialidad: riesgo de pérdida de privacidad que no preocupa porque el beneficio supera al riesgo. | |
| - Entrevista semiestructurada de grupos focales | Participación del paciente: escasa debido al uso de jerga médica y al escaso tiempo disponible. | ||
| Randmaa y col36 | - Cualitativo | Percepción de enfermería: beneficioso para el paciente porque brinda el control sobre su situación clínica. | CASPe: 8/10 |
| 2017 | - Reanimación post-anestésica adultos | Estandarización: | JBI: 3B |
| Suecia | - n=23 enfermeras | - sistema SBAR para asegurar la calidad del traspaso del mensaje; | |
| - Entrevista semiestructurada de grupos focales | - un mensaje estructurado es importante para evitar pérdidas de información. | ||
| Duración: menor. | |||
| Confidencialidad: amenaza a la privacidad si otros pacientes escuchan la transferencia de información. | |||
| Santos y col37 | - Cualitativo | Percepción de enfermería: | CASPe: 8/10 |
| 2019 | - UCI quirúrgica adultos | - sirve para compartir impresiones visuales sobre el paciente durante la entrega; | JBI: 4B |
| Brasil | - n=131 traspasos | - el cambio de turno a pie de cama puede contrarrestar el elevado ruido e interrupciones que aparecen en él. | |
| - n=15 enfermeros | Estandarización: no hay, lo que supone falta de información, datos incompletos, aparición de errores y repetición de acciones, situación que puede agravarse si no se implementa un programa de habilidades y capacitación común. | ||
| - Observación y grabación |
La calidad metodológica fue buena en todos los estudios (Anexo II). Se obtuvo una media de 7,6/10 para los estudios observacionales-analíticos y una media de 16,5/22 para los estudios observacionales-descriptivos; el único estudio cuasi-experimental obtuvo 19/22. El grado de recomendación de todos ellos fue B (Anexo III).
Nueve estudios (60%) abordaron el traspaso de información a pie de cama desde las percepciones del personal de enfermería26,29-33,35-37 (principalmente estudios cualitativos). Las percepciones de la mayoría de ellos fueron positivas: permite compartir impresiones visuales37, mejora la calidad y seguridad en los cuidados33, la información se recibe completa29 y con menos distracciones e interrupciones32, permitiendo una mayor precisión y seguridad29,30,32,35. También se percibió un mayor respeto del paciente y familia31, y el empoderamiento del paciente a consecuencia de controlar su situación clínica36. Sin embargo, Rhudy y col31 destacaron la percepción de algunos profesionales de un mayor número de interrupciones, principalmente por parte del paciente o de la familia al estar presentes en el traspaso de información, como un aspecto negativo en la seguridad, y otros autores citaron otras percepciones negativas como la repetición del mismo mensaje por parte de los profesionales en los diferentes cambios de turno, la interrupción del sueño en los pacientes, o el estrés generado en el personal de enfermería por realizar el traspaso delante de ellos30.
La percepción de los pacientes sobre el pase de guardia a pie de cama respecto a su propia seguridad fue abordada por dos autores (13,33%) que coincidieron en que los pacientes refieren sentir que todo está bajo control, ya que comprueban la veracidad de la información transmitida35, lo que les genera una confianza plena en el equipo al verificar in situ la información de su evolución y les genera un impacto positivo en su satisfacción y experiencia como paciente, ya que son capaces de discutir sus preocupaciones30.
Cuatro autores (26,7%) estudiaron la participación del paciente en este traspaso de información a pie de cama, que en general supuso una mayor relación entre el paciente y los profesionales de enfermería27,32,33, incluyendo además a la familia; solo Lupieri y col describieron una escasa participación del paciente a causa del uso de jerga médica y de la escasa atención35.
El 80% (n=12) de los estudios, principalmente cuantitativos o mixtos, abordaron la estandarización del traspaso de información entre profesionales19,24-29,32,34-37. Los diferentes autores reflejaron un sentimiento de seguridad debido a que reduce el número de interrupciones durante el traspaso19, evita pérdidas de información36, reduce los eventos adversos27,37, disminuye los factores de distracción28, favorece la organización de trabajo del equipo24,28 y garantiza la transferencia con precisión25. La escala SBAR (Situation, background, assessment, recommendation), propuesta por organismos como la ACSQHC (Australian Commission on Safety and Quality in Health Care)38, fue utilizada en dos estudios29,36. A pesar no haber realizado estandarización, Lupieri y col35 señalaron que el traspaso del mensaje transmitió seguridad. Un aspecto negativo fue la queja por la falta de entrenamiento para la entrega de este tipo de información ya que, si no va ligado a un proceso previo de estructuración, el traspaso de información en ocasiones no es ni suficiente ni efectivo34.
La duración del traspaso a pie de cama de información es otro elemento de seguridad tratado por nueve estudios19,24,26,29-31,33-35 (60%) con resultados discrepantes. Mientras que algunos autores concluyeron que supone un mayor tiempo de entrega19,26,30,33, otros afirmaron que disminuye el tiempo de traspaso29,36,37 y otros, como Hochman y col24 y Lane-Fall y col34, cuya línea temática es la realización del traspaso desde quirófano a unidades de críticos, no delimitaron un tiempo específico de traspaso porque es variable en función de la carga de trabajo. La mayor duración estuvo causada a veces por las interrupciones de pacientes o familiares33, afirmación rebatida por Rhudy y col31 quienes mostraron que, a pesar de las interrupciones, el 89% de los traspasos no sufre demoras en el tiempo. La estandarización del traspaso no aumentó la duración26, disminuyéndola al utilizar el método SBAR36. Tan solo Usher y col29 hacen referencia a la disminución de costes económicos y tiempo para el personal y la organización.
Dos estudios abordaron el tema de la confidencialidad con diferentes resultados: Lupieri y col35 admitieron la existencia de una pérdida de privacidad, hecho que no preocupaba a los pacientes, mientras que para Randmaa y col36 el menoscabo de la privacidad es elevado, puesto que otros pacientes podrían escuchar la transferencia de información.
Discusión
Acorde con el análisis de los artículos seleccionados, existe evidencia que indica que el pase de guardia a pie de cama realizado por los profesionales enfermeros presenta beneficios para el paciente, la familia y los profesionales, a pesar de que no está muy explorado en el campo de los cuidados críticos, especialmente en el área pediátrica, donde únicamente se localizó al estudio de Riley y col26.
La percepción de los profesionales sobre el pase de guardia a pie de cama es abordada por casi la mitad de los autores. Se considera que influye positivamente sobre la seguridad del paciente por la mayor precisión en la transferencia, la mejora en la calidad y seguridad de los cuidados, y la disminución de errores por doble comprobación9,10. Sin embargo, no hay unanimidad respecto a la percepción del número de interrupciones: dos estudios32,37 concluyen que disminuyen y que esta metodología de traspaso incluso contrarrestaría el elevado ruido ambiental, mientras que otro31 indica que aumentan.
Aparte de la seguridad del paciente, diferentes autores11,12 valoran que el traspaso a pie de cama es positivo para el paciente, puesto que le brinda el control sobre su situación clínica, le implica en su recuperación y, además, aumenta la responsabilidad y profesionalidad del personal que le atiende. El aspecto negativo sería la interrupción del sueño30, que se añade a otros factores ya mencionados en la bibliografía, como el estrés del personal de enfermería y la repetición del mensaje en cada turno17,30,40-42.
También la percepción de los pacientes respecto a su propia seguridad es positiva30,35, lo que refuta a otros autores: mayor confianza entre profesional y paciente10; comprobación de la autenticidad de la información transmitida y de que el trabajo del equipo es unánime, además de que dota al paciente de mayor responsabilidad12. El poder discutir sus preocupaciones con los profesionales disminuye su sensación de abandono y ansiedad, incluyendo también a la familia en su proceso de curación11.
Salani y col11 reflejan la importancia y necesidad de educar al personal de enfermería sobre la comunicación y traspaso de la información a pie de cama, a fin de mejorar la comunicación, incrementar la satisfacción del paciente y lograr un traspaso más integral que incluya una mayor participación del paciente y del personal.
La pérdida de privacidad, manifestada tanto por los propios pacientes35 como por los profesionales de enfermería33,36, sería una connotación negativa del pase de guardia a pie de cama. Lupieri y col35 consideraron mayor el beneficio que el riesgo, dado que a los pacientes no les importaba. Es necesario reseñar que estos estudios no especifican la disposición de los pacientes ni la ubicación de los boxes de las diferentes unidades (individuales o abiertos), por lo que habría que indagar al respecto para valorar la validez de dichos resultados.
La mayoría de los autores19,24-29,32,34-37 coinciden que la estandarización del mensaje es el mejor método para organizar el mensaje, reducir riesgos o errores de entrega y favorecer el trabajo entre profesionales, dotando al mensaje de una mayor calidad y claridad16,38,43. Aunque los dos estudios que emplearon la escala SBAR obtuvieron excelentes resultados29,36, otros autores27 también los obtuvieron con modelos estandarizados no validados para evitar errores en la trasmisión de información.
Un elemento relacionado con la estandarización del mensaje es la duración del traspaso, área en la que no hay unanimidad de resultados, como se refleja en el artículo de Anderson y Mangino15. En cualquier caso, el traspaso de guardia (independientemente de la duración) debe ser suficiente para resolver dudas y, por tanto, para ofrecer seguridad a emisor y receptor18. En la práctica diaria, debido a la presión asistencial y a la carga de trabajo, el tiempo para poder realizar este acto es limitado24,25, lo que invita a profundizar en la identificación de los factores que pueden influir directa e indirectamente en el traspaso de información.
Restringir la selección de artículos a los últimos cinco años podría considerarse una limitación del presente estudio que afectaría a la validez interna de la revisión. Sin embargo, la elevada cantidad de artículos encontrados de diferente tipología (probablemente relacionada con la complejidad del término seguridad del paciente y sus diferentes visiones objetivas y subjetivas) y la pretensión de emitir la información científica más actual, hizo que los autores determinaran la suficiencia de este rango de años. Por otra parte, los escasos resultados obtenidos de este método de traspaso en unidades pediátrica o neonatales (que presentan un entorno altamente tecnificado y hostil para la transmisión del mensaje, y donde la seguridad del paciente es fundamental), indica la necesidad de nuevos estudios específicos en este campo y con una buena calidad metodológica.
Pese a las limitaciones anteriormente descritas, la evidencia señala que el traspaso de información a pie de cama tiene un impacto positivo en la seguridad del paciente que es percibido tanto por los profesionales (la estandarización del traspaso de información permite la organización y evita perdidas de información que mejora la precisión del mensaje) como por los pacientes (comprueban la veracidad de la información transmitida y participan en el proceso). Posee algunas connotaciones negativas, como el estrés que pueda generar en los profesionales, la repetición del mensaje o la perdida de privacidad, que son superadas por sus beneficios.
El pase de guardia a pie de cama podría ser implementado en cualquier unidad de cuidados intensivos de adultos, independientemente del área o especialidad en la que se realice, necesitándose más estudios en unidades pediátricas y/o neonatales que avalen su efectividad. La implementación puede dificultarse durante la pandemia por SARS-CoV-2 u otras situaciones que precisen aislamiento con alto grado de protección para el profesional y, por tanto, limiten la accesibilidad del paciente. La utilización de equipos de protección individual, mascarillas de media o alta eficacia y el distanciamiento de al menos dos metros entre profesionales (e incluso el cambio de distribución de los espacios, siempre y cuando haya un riesgo y sea posible) recomendado por el Center for Diseases Control (CDC)44,45, suponen una barrera comunicativa más para la transferencia de información y la imposibilidad de realizarla a pie de cama. Son necesarias futuras líneas de investigación que consideren este tipo de situaciones excepcionales.