Introducción
Las personas que padecen enfermedades respiratorias crónicas, como la enfermedad pulmonar obstructiva crónica (EPOC), presentan una calidad y esperanza de vida reducidas, una menor capacidad para realizar actividad física y esfuerzos, y una mayor incidencia de enfermedades mentales como ansiedad y depresión, requiriendo frecuentes ingresos hospitalarios1.
La EPOC es un problema de salud pública de importancia creciente2. Es la tercera causa de mortalidad en el mundo y uno de los principales motivos de morbilidad y mortalidad3. Dado que es irreversible, tanto el tratamiento farmacológico como el no farmacológico son vitales para mejorar y mantener la calidad de vida de las personas que padecen EPOC4. El tratamiento óptimo es aquel que engloba la medicación, la educación del paciente, el control de las exacerbaciones y la rehabilitación respiratoria2.
Los principales beneficios que aporta la rehabilitación respiratoria en pacientes con EPOC son aumentar la capacidad de esfuerzo para realizar las actividades de la vida diaria y en mejorar la calidad de vida5. Tras finalizar la rehabilitación respiratoria presencial y perder contacto con el equipo, estos beneficios van desapareciendo con el tiempo6, por lo que se insiste en la necesidad de buscar alternativas que soslayen esta debilidad5.
En marzo de 2020, el estado de alarma declarado a causa de la COVID-19 limitó la atención sanitaria no urgente en España y otros países europeos, a fin de gestionar la crisis sanitaria producida. Esta situación afectó a los servicios de rehabilitación, estableciéndose planes de contingencia según las directrices de cada institución7. La situación actual de pandemia ha producido cambios, tanto en la organización de los centros sanitarios como en la asistencia que pueden ofrecer, tendentes a disminuir la saturación de pacientes en consultas externas por el riesgo que conlleva. En consecuencia, se empezó a realizar teleconsulta con pacientes respiratorios crónicos a través de llamadas telefónicas. Inicialmente, fueron ideadas como una herramienta temporal para el seguimiento de los pacientes pero, como ha sucedido en otros ámbitos, los cambios que ha traído la COVID-19 han llegado para permanecer más tiempo8.
La tele-rehabilitación (TR) o rehabilitación telemática tiene el potencial de superar las barreras físicas de la rehabilitación pulmonar, llegando a ser una buena alternativa de tratamiento en algunas enfermedades respiratorias crónicas1 como la fibrosis quística9 o el asma10. En pacientes con EPOC, la TR se ha utilizado mediante sesiones de teletratamiento en casa, supervisadas por un fisioterapeuta, realizadas a través de videoconferencia o llamada telefónica, incluyendo vídeos11 o reforzando el entrenamiento con ejercicios realizados por el fisioterapeuta12.
Las ventajas de la TR son reducir los costes y el tiempo asociados al transporte y los desplazamientos1, posibilitando que los pacientes accedan al tratamiento desde su domicilio, sin tener que asistir a ningún centro de rehabilitación. Además, el mayor contacto con los profesionales puede incrementar la motivación y mejorar la educación sanitaria de esta enfermedad crónica con graves limitaciones en la calidad de vida, donde la realización habitual y rutinaria de ejercicios y de actividad física es necesaria para mejorar el grado de disnea y otras sintomatologías13.
En 2021 se publicó una revisión sistemática y meta-análisis sobre TR y enfermedad respiratoria crónica, que incluyó quince ensayos clínicos (solo tres aleatorizados) en los que al menos el 50% de la intervención era a través de TR mediante ejercicios14. Sin embargo, no existe ninguna revisión sistemática de ensayos clínicos aleatorizados (ECA) que analice la eficacia de la TR (ejercicios u otros tratamientos, en comparación con cualquier otra terapia) en pacientes con EPOC.
Por ello, el objetivo de este estudio fue revisar sistemáticamente la evidencia científica actual, obtenida de ECA, de la eficacia de la TR en pacientes con EPOC, sus beneficios y los métodos más utilizados.
Material y métodos
Se realizó una búsqueda de evidencia científica siguiendo las recomendaciones PRISMA para revisiones sistemáticas15; el protocolo de búsqueda se registró en la base de datos de revisiones sistemáticas PROSPERO (CRD42022300826). La búsqueda bibliográfica se realizó entre octubre y diciembre de 2020 en las bases de datos científicas PubMed, Physiotherapy Evidence Database (PEDro), Web of Science (WOS) y Cochrane Plus, además de en la literatura gris (TESEO, OpenGrey y Grey Literature Database) y en páginas web oficiales de instituciones como la Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Se utilizó la estrategia de búsqueda mostrada en la Tabla 1.
Tabla 1. Estrategia de búsqueda seguida en las distintas bases de datos.
| Base de datos | Estrategia | |||
|---|---|---|---|---|
| Cochrane Plus | “COPD” | AND | “telerehabilitation” | en título, resumen o palabras clave |
| OR | OR | |||
| PubMed | “chronic obstructive pulmonary disease” | “online-rehabilitation” | en resumen | |
| WOS | OR | en título | ||
| “telemedicine” | ||||
| PEDro | “COPD” | AND | “telerehabilitation” | en búsqueda simple |
Se incluyeron solo los ECA que cumplían los criterios de elegibilidad establecidos según la estrategia PICO16:
P (población): pacientes con diagnóstico de EPOC,
I (intervención): técnicas de fisioterapia respiratoria utilizando la TR,
C (comparación): técnicas de fisioterapia respiratoria realizados en centro sanitario, tratamiento farmacológico o no tratamiento,
O (resultados): cualquier variable física, psicológica o económica susceptible de mejora.
No se establecieron límites en la edad de los pacientes, en la fecha de publicación o en el idioma del artículo.
Todos los estudios identificados en la búsqueda inicial fueron evaluados de forma independiente por dos revisores (CHS y MJVG). Inicialmente, a partir de la lectura de titulo y resumen se excluyeron los articulos duplicados y los que no cumplian los criterios de seleccion. El resto de ellos se evaluaron a texto completo mediante la herramienta Rayyan (https://www.rayyan.ai/), también empleada para detectar duplicados; un revisor adicional (GGM) participó en el consenso de las diferentes decisiones.
La calidad metodológica de los ECA incluidos en la revisión se evaluó independiente por dos revisores (CHS y MJVG) mediante la escala PEDro basada en la lista desarrollada por Verhagen17, que evalúa la validez interna de los ECA. Puntúa 10 ítems (asignación aleatoria, asignación oculta, similitud en la línea de base, cegamiento del sujeto, cegamiento del terapeuta, cegamiento del evaluador, seguimiento >85% para al menos un resultado clave, análisis por intención de tratar, comparación estadística entre grupos para al menos un resultado clave y medidas de punto y variabilidad para al menos un resultado clave) como presentes (1) o ausentes (0), obteniéndose una puntuación de 0 a 10; la escala incluye un ítem adicional para evaluar la validez externa, pero la puntuación no la contabiliza. Un ECA con una puntuación PEDro ≥6 se considera evidencia de nivel 1 (6-8: buena; 9-10: excelente) y una puntuación <6 se considera evidencia de nivel 2 (4-5: baja; <4: pobre)18. Los desacuerdos entre los autores se resolvieron inicialmente por discusión y finalmente por consulta con un tercer revisor (GGM).
Resultados
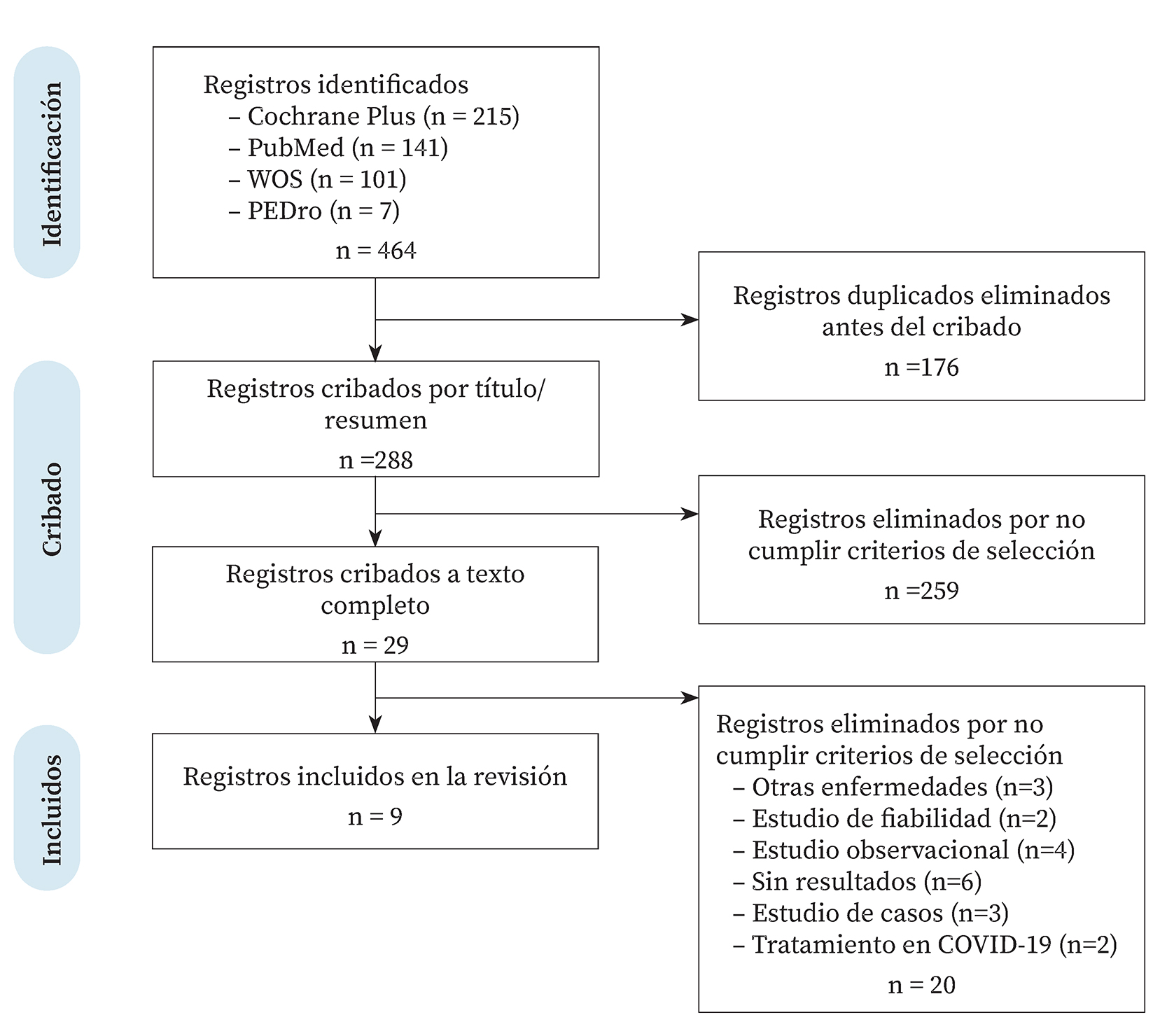
Tras aplicar los criterios de selección a los 464 artículos encontrados en las diferentes bases de datos, se incluyeron nueve artículos19-27 en la presente revisión sistemática (Fig. 1). Las principales características, intervenciones y resultados de los artículos analizados se muestran en la Tabla 2.
Tabla 2. Principales características de los estudios.
| Autor | N | Duración | Variables |
|---|---|---|---|
| País | Edad media (DT) | Sesiones | Instrumentos de medición |
| Año | Intervención | Resultados | |
| Calidad* | |||
| Dinesen y col 201119 | n = 105 | 4 meses | Análisis cualitativo del proceso de aprendizaje mutuo, diálogo entre el profesional y el paciente, sensación de seguridad del paciente, acceso a través de la tecnología a datos del paciente. |
| Dinamarca | - GE | Seguimiento 10 meses | - Mayor interacción y diálogo paciente-sanitario. |
| n = 57 | 163 horas. | - El paciente se siente más activo y seguro al realizar las actividades de rehabilitación en casa. | |
| 03/10 | - GC | - GE: TR con registro de síntomas en dispositivo de monitoreo domiciliario (proyecto TELEKAT). Realización de ejercicios supervisados: piernas, brazos y pecho, estiramiento de musculatura cervical, sentadillas, marcha. | - rentabilidad (QALY): mayor en TR [0,013 (0,007 a 0,032) vs -0,014 (-0,036 a 0,009)]. |
| n = 48 | - GC: RPC con realización de ejercicios en casa sin supervisión. Contacto con su médico en caso de urgencia. | - coste (gasto medio diario): menor en TR [7,86 (4,82 a 10,96) vs 8,15 (5,88 a 10,42)]. | |
| - 66,8 (-) | |||
| Haesum y col 201220 | |||
| Dinamarca | |||
| 05/10 | |||
| Dinesen y col 201221 | - tasas de ingreso: menor en TR [0,49 (0,28 a 0,70) vs 1,17 (0,65 a 1,69); p = 0,041). | ||
| Dinamarca | - coste medio de hospitalización: diferencias ns pero menor en GE (3.461 vs 4.576 €). | ||
| 07/10 | - duración del ingreso hospitalario: diferencias ns. | ||
| Tabak y col 201422 | n = 34 | 4 semanas. | - disnea (mMRC): diferencias ns. |
| Países Bajos | - GE | - GE: TR mediante app para smartphone con acelerómetro 3D para registrar la actividad ambulante y retroalimentar en tiempo real. Portal web con un diario de síntomas para autotratar las exacerbaciones. | - fatiga (MFI): diferencias ns. |
| n = 18 | - GC: medicación y fisioterapia presencial. | - actividad física-pasos/día (podómetro): diferencias ns. | |
| 05/10 | 65,2 (9) | - estado de salud (CCQ): mejor en TR (0,34 ± 0,55 vs 0,02 ± 0,57; p = 0,046). Se relacionó con mayor uso del entrenador de actividades (108%) durante las primeras dos semanas (r = 0,62; p = 0,03). | |
| - GC | - grado de cumplimiento con el entrenador de actividad: 86% de los pacientes. | ||
| n = 16 | |||
| 67,9 (5,7) | |||
| Paneroni y col 201523 | n = 36 | 40 días. | - capacidad funcional (6MWT): más metros en TR (34,22 ± 50,79 vs 33,61 ± 39,25; ns). |
| Italia | - GE | 28 sesiones, 2-3 veces/semana. | - % pacientes con ganancia en 6MWT > 54 m: mayor en GE: 33,33 vs 22,22% (p = 0.46). |
| n = 18 | - GE: TR en domicilio. Telemonitorización, videoasistencia y llamadas telefónicas motivadoras. Ejercicios de fuerza de brazos y piernas posturales, reeducación de la respiración (40 min), estiramientos (20 min) y cicloergómetro (40 min). | - disnea (mMRC): TR con menor ganancia media (0,72 vs -0,94) y mejora (50 vs 83%). | |
| 05/10 | 65,7 (10,5) | Disponible: oxímetro, contador de pasos, bicicleta estática, mando a distancia y programa de televisión interactivo. | - calidad de vida (SGRQ): menor en TR (-6,9 ± 9,96 vs -9,9 ± 12,92), ns. |
| - GC | - GC: RPC en ambiente hospitalario. Ejercicios de fuerza de brazos y piernas, posturales, de reeducación de la respiración (40 min), estiramientos (20 min), cicloergómetro (40 min). | - actividad física-pasos/día (podómetro): mejor en TR (3,41 vs 1,86 pasos/día; p = 0,0002). | |
| n = 18 | - satisfacción (encuesta): 84% de pacientes satisfechos con TR, aunque el 22% consideró que la tecnología no era fácil de usar. | ||
| 66,3(6,0) | Ambos grupos mejoraron (p< 0,01) capacidad funcional, disnea, calidad de vida y actividad física, con diferencias ns entre grupos. | ||
| Tsai y col 201724 | (n = 37) | 8 semanas. | - función pulmonar (espirometría): diferencias ns. |
| Australia | - GE | - GE: TR 3 veces/semana, supervisado a tiempo real por videoconferencia por un fisioterapeuta cada 4 pacientes. | - capacidad funcional (ISWT, ESWT, 6MWT): mejor en TR con ESWT [dm=340 s (153 a 526); p < 0,001], ns con 6MWT. |
| n = 20 | Cicloergómetro, fortalecimiento, estiramientos, marcha. | - calidad de vida (CRDQ): dm a favor de TR [8 puntos (-1 a 16); p = 0,07]. | |
| 7/10 | 73 (8) | - GC: tratamiento farmacológico sin entrenamiento. | - actividad física-pasos/día (SWA, software): |
| - GC | - rendimiento (FPI-SF): diferencias ns. | ||
| n = 17 | - estado de salud (CAT): diferencias ns. | ||
| 75 (9) | - disnea (mMRC): diferencias ns. | ||
| - salud mental (HAD): dm a favor de TR en ansiedad [-1 (-3 a 0); p = 0,04] y depresión [-3 (-4 a -1); p = 0,001] | |||
| - autoeficacia (PRAISE): dm a favor de TR [8 (2-14); p < 0,007]. | |||
| Vasilopoulou y col 201725 | (n = 150) | 2 meses +12 meses | - función pulmonar (espirometría, oximetría) |
| Grecia | - GE1 | Seguimiento: 14 meses | - actividad física-pasos/día (podómetro) |
| n = 50 | GE: Programa común multidisciplinar intenso en hospital y ambulatorio (2 meses). | - estado de salud (CAT) | |
| 06/10 | 66,9 (9,6) | - GE1: Programa de TR individualizado con sesiones de ejercicio de mantenimiento en casa (12 meses). | - disnea (mMRC) |
| - GE2 | TR con plataforma online para registrar espirometría y signos vitales. Acceso a llamadas (5 días/semana) y asesoramiento por teléfono o videoconferencia con psicólogo, fisioterapeuta, entrenador personal, dietista, médico (10 horas/día). | - capacidad funcional (6MWT) | |
| n = 50 | - GE2: Programa de RCP de mantenimiento en hospital (12 meses). Dos sesiones/semana con ejercicios de fisioterapia, asesoramiento dietético y psicológico. | - calidad de vida relacionada con la salud (SGRQ) | |
| 66,7 (7,3) | - GC: Tratamiento farmacológico y oxigenoterapia en domicilio. | - exarcerbaciones | |
| - GC | - hospitalizaciones | ||
| n = 50 | - visitas a urgencias | ||
| 64 (8,0) | - adherencia y cumplimiento: GE1 mostró 93,5% cumplimiento. | ||
| - Un año tras la intervención, mejores resultados en GE (mejor GE1) que GC: GE1 menor tasa de incidencia de exacerbaciones (1,7 vs 3,5), hospitalizaciones (0,3 vs 1,2) y visitas a urgencias (0,5 vs 3,5), respecto del GC. | |||
| - GE1 mostró mejora clínica significativa respecto situación basal en la media de la función pulmonar (dm = 13 vs -7), 6MWT (dm = 31 vs -45), SGRQ (dm = -7,8 vs 6,1), CAT (dm = -4,6 vs 5,1) y mMRC (dm = -0,7 vs 0,9), mientras que el GC empeoró. | |||
| Bourne y col 201726 | (n = 90) | 6 semanas | Diferencias ns entre grupos para variables estudiadas: no inferioridad de TR (ITT y PP). |
| Reino Unido | - GE | - GE: TR con app (myPR, con instrucciones previas). | - capacidad funcional (6MWT): mejor GE (dm = 60,7 vs 40,8) |
| n = 64 | Ejercicio vía telemática guiado por un fisioterapeuta: 10 ejercicios con 1 minuto de descanso entre ellos, con calentamiento y estiramiento; medición del esfuerzo percibido (escala de Borg). | - disnea (mMCR): mejor GE (dm = -1 vs -0,5) | |
| 07/10 | 71,4 (8,0) | Sesiones educativas con vídeo sobre anatomía pulmonar, manejo de ansiedad y depresión, control de síntomas y liberación del esputo con técnicas como ACBT. | - estado de salud (CAT): mejor GE (dm = -3,2 vs -1,1) |
| - GC | - GC: RPC con mismos ejercicios que GE pero en centros de rehabilitación. | - calidad de vida relacionada con la salud (SGRQ): mejor GE (dm = -3,1 vs 2,2) | |
| n = 26 | Mismas sesiones educativas que GE pero oralmente. | - salud mental (HAD): mejor GE (dm = 0,5 vs -3) | |
| 69,1 (7,9) | - adherencia menor en TR (62 vs 72%); la asistencia disminuyó más en TR entre la semana 1 y la 6 que en GC (de 3,9 a 2,5 vs de 1,6 a 1,4). | ||
| - los participantes que completaron ambos programas mostraron mejores resultados en TR, solo significativos para 6MWT. | |||
| - acontecimientos adversos: no relevantes en ambos grupos. | |||
| Hansen y col 202027 | (n = 134) | 10 semanas | - capacidad funcional (6MWT) |
| Dinamarca | - GE | Seguimiento 22 semanas | - disnea: mMRC |
| n = 67 | - GE: TR 3 veces por semana. Programa de ejercicio grupal (calentamiento, entrenamiento de resistencia muscular de alta repetición, enfriamiento) con supervisión online de 35 minutos (total/semana: 105 min), seguido de sesiones educativas de 20 min (total/semana: 60 min). | - estado de salud (CAT) | |
| 07/10 | 68 (9,0) | - GC: RPC 2 veces/semana. Programa de ejercicio grupal (calentamiento, resistencia, enfriamiento), supervisado y estandarizado de 60 min (total/semana: 120 min), complementado con una sesión educativa semanal de 60-90 min. | - estado de salud (CCQ) |
| - GC | - salud mental (HADS) | ||
| n = 67 | - calidad de vida (EQ-5D) | ||
| 68,4 (8,7) | - función muscular miembros inferiores (30s-STS) | ||
| - nivel de actividad física (pasos/día, minutos de sedentarismo y actividad) | |||
| - nº ingresos: diferencias ns entre grupos ni durante la rehabilitación (GE n = 21 vs GC n = 20; p = 0,77) ni en el seguimiento (GE n = 38 vs GC n = 36; p = 0,97). | |||
| - adherencia: más participantes completaron la intervención en GE que GC (57 vs 43; p < 0,01) pero sin diferencias entre participantes que asistieron a ≥70% de las sesiones (49 vs 42; p = 0,27). | |||
| Tras el tratamiento, el grupo TR mejoró en 6MWT, 30s-STS, CAT y HADS (ansiedad); mantuvo la mejora a las 22 semanas para 6MWT y 30s-STS. El GC solo mejoró para 6MWT y 30s-STS, y mantuvo para 30s-STS; disminuyó significativamente el nº pasos/día. No se superó la MCID. | |||
| Tras el tratamiento, diferencias significativas entre GE y GC para CAT [1,6 (0,1 a 3,3)] y HADS ansiedad [1,2 (0,2 a 2,3)] y depresión [0,9 (0,1 a 1,7)]; no se mantuvieron a las 22 semanas. | |||
*:Calidad según la escala PEDro; datos presentados como media ± DT (desviación típica) o media (intervalo de confianza al 95%); GE: grupo experimental; GC: grupo control; TR: telerehabilitación; RPC: rehabilitación pulmonar convencional; dm: diferencia de medias; MCID: diferencia mínima clínicamente importante; ns: no significativa; r: coeficiente de correlación de Pearson; ITT: análisis por intención de tratar; PP: análisis por protocolo.
Instrumentos.6MWT: 6 minutes walking test; 30s-STS: 30-second sit to stand; ACBT: técnicas de ciclo activo respiratorio; CAT: Chronic Obstructive Pulmonary Disease Assessment test; CCQ: Clinical COPD Questionnaire; CRDQ: Chronic Respiratory Disease Questionnaire; ESWT: Endurance Shuttle Walk Test; EQ-5D: Euro-Qol5-Dimension; FPI-SF: Functional Performance Inventory-Short Form; HADS: escala de Ansiedad y Depresión Hospitalaria; ISWT: Incremental Shuttle Walk Test; mFI: Multidimensional Fatigue Inventory; mMRC: Modified Medical Research Council Dyspnoea Scale; PRAISE: Adapted Index of Self-Efficacy; SGRQ: St Georges Respiratory Questionnaire; SWA: Sensewea Armband.
Cuatro de los artículos (45%) tuvieron autoría danesa19-21,27, aunque tres de ellos19-21 compartían la misma muestra de pacientes. El resto de estudios tenían autoría holandesa22, italiana23, australiana24, griega25 e inglesa26.
La calidad metodológica osciló entre 3 y 7, destacando que el 55,5% de los estudios21,24-27 presentaron una calidad metodológica alta (≥ 6 puntos). Tan solo uno de los artículos presentó una calidad pobre19 (Tabla 2).
Globalmente se incluyeron 586 participantes, 57,5 % varones, con una edad comprendida entre los 6425,26 y 75 años24, con EPOC moderada24, severa26 o ambas25; en seis estudios (67%) no se especificaba19-23,27. El tamaño de muestra osciló entre los 34 sujetos del estudio de Tabak y col22 y los 150 del estudio de Vasilopoulou y col25.
En el grupo control (GC) se realizaron ejercicios en centros sanitarios23,26,27, o en casa sin supervisión19-21, o se administró tratamiento farmacológico24 con fisioterapia22 o con oxigenoterapia25. Dos estudios impartieron sesiones educativas tanto al GC como al intervención (GI)26,27.
La TR se aplicó por distintos medios en el GI. En tres estudios (33%) se realizó entrenamiento grupal a distancia en tiempo real supervisado por un fisioterapeuta24,26,27, a través de un software de videoconferencia en tiempo real (VSee, CA, USA)24, instalado en una pantalla táctil27 o por medio de una aplicación on-line (myPR)26. En cuatro estudios (44%) se instaló un aparato de telesalud en el domicilio con el que el paciente podía realizarse mediciones clínicas que eran volcadas a una nube con acceso por el personal médico19-21,25. Uno de los ensayos empleó una aplicación de teléfono móvil (app) con un acelerómetro que registraba la actividad de marcha y aportaba retroalimentación, junto con un diario de la sintomatología vía web que permitía auto-tratar las exacerbaciones22. En los dos estudios restantes, los pacientes recibían llamadas telefónicas o por videoconferencia23,25.
La técnica de fisioterapia respiratoria más usada fue el ejercicio, ya fuera de tipo aeróbico (78%), caminando19-22,25 o con bicicleta ergométrica23,24, y/o de resistencia (44%)23,24,26,27. En varios estudios se realizaron ejercicios de miembros superiores e inferiores; en el 67% se realizaron estiramientos19-21,23,24,26 y en otros no se especificó 19-21,25. Solo dos estudios incluyeron técnicas más específicas de fisioterapia respiratoria, como las técnicas del ciclo activo respiratorio (ACBT)26 para la liberación del esputo, o la reeducación respiratoria23.
La duración del tratamiento osciló desde las 4 semanas22 hasta las 16 semanas19-21. Solo dos estudios especificaron la duración de las sesiones: 60 minutos de fuerza más 40 minutos de ejercicio aeróbico (tanto en el GC como en el GI)23 o 30 minutos de ejercicio y 20 minutos de educación en el GI y 60 minutos de ejercicio y 60 minutos de educación en el GC27. Solo el 45% de los estudios especificaron la frecuencia de las sesiones (dos o tres veces por semana23-25,27); el resto no lo especificaba.
La medición de las variables se realizó al inicio del estudio y tras finalizar el tratamiento (o una semana después27); algunos ensayos las midieron a largo plazo: 10 meses20,21, 1425 o 2227.
Las variables físicas más estudiadas fueron el nivel de disnea22-27 mediante la escala modified Medical Research Council dyspnoea (mMRC), el estado de salud con el cuestionario de evaluación de la EPOC (CAT)24-27 y el cuestionario clínico de la EPOC (CCQ)22,27, la capacidad funcional23-27 mediante el 6-Minute Walk Test (6MWT)23-27, el Incremental Shuttle Walk Test (ISWT)24 y el Endurance Shuttle Walk Test (ESWT)24, la función pulmonar a través de la espirometría24,25 o la oximetría25, el rendimiento con el test Functional Performance Inventory-Short Form (FPI-SF)24, y el nivel de actividad física a través de un podómetro que medía los pasos al día22,23,25, mediante el software SWA24 o mediante un acelerómetro triaxial27 , la fatiga medida con el Multidimensional Fatigue Inventory (MFI)22, la funcionalidad muscular de los miembros inferiores con los tests Timed Up and Go (TUG)26 o 30-second Sit to Stand (30s-STS)27.
Las variables psicológicas valoradas fueron la salud mental utilizando la escala de Ansiedad y Depresión Hospitalaria (HAD, Hospital Anxiety and Depression)24,26,27, y la calidad de vida con el cuestionario respiratorio de Sant George (SGRQ)23,25,26, el Chronic Respiratory Disease Questionnaire (CRDQ)24 y el Euro-QoL5-Dimension (EQ-5D)27; la autoeficacia se midió con el Adapted Index of Self-Efficacy (PRAISE)24.
Otras variables analizadas fueron las exacerbaciones25, los ingresos21,25, las visitas a urgencias25 y los acontecimientos adversos26, el grado de satisfacción con la TR19,23 y la adherencia y cumplimiento25. También se estudió la rentabilidad mediante análisis coste-efectividad (QALY)20 o de costes21.
Tras el tratamiento de TR se observó mejoría respecto de la situación basal (significativa y no significativa, Tabla 2) tanto en variables físicas, como el impacto en el estado de salud22,25-27, el nivel de actividad física23-27, la capacidad funcional23-27, la disnea23,25,26 y la función pulmonar24,25, como en variables psíquicas, como la salud mental24,27, la autoeficacia24 y la calidad de vida23-26.
Al comparar el grupo que realizaba TR con el GC, dos estudios encontraron una diferencia significativa a favor del grupo TR en variables como la capacidad funcional medida con ESWT24, la autoeficacia24, la salud mental24, las exacerbaciones25 y las visitas a urgencias25. Sin embargo, otros estudios informaron resultados discrepantes respecto a variables como la capacidad funcional, el estado de salud, la calidad de vida y otras. En algunos ensayos la capacidad funcional medida con el 6MWT mejoró en ambos grupos24-27, mientras que en otros mejoró más en el grupo TR23,27, incluso solo a largo plazo27. El estado de salud mejoró significativamente más en el grupo de TR cuando fue valorado con el CCQ22; con el CAT se observaron resultados superiores26,27 o mejorías no significativas respecto a la realización de terapia en régimen ambulatorio24. Dos estudios obtuvieron mejores resultados con la TR sobre la calidad de vida24,26, mientras otros tres no observaron diferencias con el GC23,25,27. Respecto al resto de variables estudiadas, en el grupo de TR se observó una alta satisfacción19,23 y una mayor interacción entre pacientes y sanitarios19, así como una mejoría significativa en autoeficacia24. Sin embargo, los resultados fueron heterogéneos respecto del número de hospitalizaciones (menor en el grupo TR21,25 o sin diferencias con el GC27). No se hallaron diferencias significativas respecto a los costes de hospitalización entre ambos grupos20,21.
Discusión
El principal objetivo de este estudio fue revisar la eficacia de la TR en pacientes crónicos con EPOC, analizando los métodos aplicados en ECA y los beneficios observados.
Tan solo tres artículos especificaron el tipo de EPOC y ninguno indicó posibles comorbilidades (enfermedades cardiovasculares, cáncer, síndrome metabólicos y afecciones musculo-esqueléticas) que pudieran interferir con la realización de los protocolos de intervención. La reciente revisión de Dennet y col28 recomienda que en futuros ECA se tenga en cuenta la gravedad de la EPOC y el tipo de comorbilidades que un sujeto pueda tener.
En los ECA incluidos en nuestro estudio, la TR se ha llevado a cabo a través de llamadas telefónicas o videoconferencias23,25, apps22, aplicaciones online26 y software25. Mientras que el teléfono fue la intervención de telemedicina más utilizada según un meta-análisis de 202029, teléfonos móviles, apps y, con más frecuencia, internet30, lo fueron en una revisión de 202130.
Todos los ECA usaron el ejercicio como técnica de fisioterapia respiratoria (entrenamiento de fuerza, de resistencia y de extremidades superiores o interiores) coincidiendo con lo establecido por la Sociedad Torácica Americana (ATS) y la Sociedad Respiratoria Europea (ERS)31, ya que es considerado como la piedra angular de la rehabilitación pulmonar. Solo el 22,2 % de los ECA empleaban técnicas más específicas de rehabilitación respiratoria, como las de ciclo activo respiratorio (ACBT)26 o la reeducación respiratoria23. Aunque la Guía de Práctica Clínica para el Diagnóstico y Tratamiento de pacientes con EPOC32 recomienda que el programa integral de rehabilitación pulmonar incluya la evaluación del paciente, el apoyo psicosocial, el asesoramiento nutricional y la educación, esta última solo fue empleada en dos de los ECA incluidos en esta revisión26,27.
La duración de los programas fue variable (entre cuatro y dieciséis semanas); a pesar de que la evidencia disponible es insuficiente para identificar la duración óptima, Beauchamp y col33 recomiendan que sea al menos de ocho semanas. Más de la mitad de ECA no indicaron la frecuencia de sesiones. Normalmente los programas ambulatorios en hospitales se ofrecen dos o tres días por semana y los de régimen de internado durante cinco días31, aunque las directrices de la ATS/ERS de 2006 especificaban tres sesiones por semana, o una sesión supervisada dos veces por semana y una no supervisada en casa34.
Tanto la escala mMRC como el cuestionario CAT han sido muy utilizados para medir la disnea22-27 o el impacto en el estado de salud24-27, atendiendo a las recomendaciones de la guía Iniciativa Global para la Enfermedad Obstructiva Crónica 2011, que propuso estratificar a los pacientes por la gravedad de su enfermedad35.
El podómetro fue el instrumento más utilizado para medir el nivel de actividad física mediante el número de pasos por día22,23,25; la revisión Cochrane realizada en 2020 por Burge y col36 informó que se habían utilizado dispositivos con inexactitud documentada, coincidiendo con los estudios de nuestro trabajo.
El 6MWD fue un test muy usado para medir la capacidad funcional23-27; los resultados fueron poco homogéneos, coincidiendo con la literatura científica30. Esto puede deberse a que existe heterogeneidad respecto a la diferencia mínima clínicamente significativa en pacientes con EPOC: 54 metros37, 26 metros38 o 30 metros39. Parece que sus efectos se mantienen a los doce meses pero no a los 24 meses40; en uno de los artículos de nuestra revisión se mantuvo hasta los 22 meses26.
La TR mejoró la calidad de vida medida con la escala SGRC a corto plazo23,25,26, pero no a largo plazo, coincidiendo con Janjua y col30. Estos autores no hallaron mejora en la autoeficacia, contrastando con nuestros hallazgos. La mejora de la autoeficacia puede deberse a que la TR pulmonar consigue una mejoría moderadamente grande y clínicamente significativa en la disnea y la fatiga, mejorando la función emocional y aumentando la sensación de control que los individuos tienen sobre su enfermedad41. En los pacientes con EPOC es importante realizar intervenciones que aumenten su participación en la actividad física de forma continuada en el tiempo para obtener beneficios para la salud36, y aquí la TR podría desempeñar un importante papel42. Malaguti y col43 sugieren en su reciente revisión que realizar programas de mantenimiento a distancia supervisados después de la rehabilitación pulmonar en pacientes con EPOC carece de efectos adversos, mejorando la calidad de vida relacionada con la salud.
La TR tuvo un efecto positivo sobre las exacerbaciones y hospitalización, coincidiendo con otras revisiones44 y meta-análisis29. Barbosa y col concluyeron que había una tendencia positiva de los beneficios en TR, educación sanitaria y automanejo en la detección precoz de las exacerbaciones, considerando que podría ser el complemento clave en el cuidado de la EPOC, sobre todo en esta época de pandemia45.
En esta revisión se detectó que el uso de la TR en pacientes con EPOC mejoraba el impacto en el estado de salud22,25-27, el nivel de actividad física23-27, la capacidad funcional23-27, la disnea23,25,26, la salud mental24,27, la autoeficacia24, la calidad de vida23-26, las exacerbaciones25 y las tasas de ingreso21,25 y de visitas a urgencias25, la rentabilidad21, la interacción entre paciente y sanitario y la satisfacción con la TR19,23, lo que concuerda con revisiones sistemáticas y meta-análisis recientemente publicados46,47.
Nuestros hallazgos coinciden con la revisión de Cox y col14, en la que sugieren realizar la rehabilitación pulmonar primaria o de mantenimiento mediante TR en personas con enfermedades respiratorias crónicas logra resultados similares a los de la rehabilitación pulmonar tradicional en el centro sanitario, sin efectos adversos; sin embargo, el pequeño número de estudios y la diversidad de los modelos de TR limitan la evidencia obtenida14. La vulnerabilidad de los pacientes con EPOC ha aumentado con la pandemia de COVID-19, siendo conveniente reducir las visitas a centros hospitalarios48. Teniendo en cuenta que en estos pacientes la TR es igual de eficaz que la rehabilitación pulmonar ambulatoria (hallazgos de Cox y col14 y de la presente revisión), la TR constituye una estrategia alternativa potencialmente eficaz.
Según un trabajo internacional encargado por la ATS y la ERS, los modelos de rehabilitación pulmonar ambulatoria son adecuados para muchos pacientes, aunque hay obstáculos que impiden el desplazamiento del paciente al centro sanitario8. Aquí la TR podría facilitar la accesibilidad, aumentando el empoderamiento del paciente y su adherencia49. Creemos que es de suma importancia mejorar la alfabetización digital de los pacientes y descubrir qué intervención sería más eficaz y rentable27.
En esta revisión hay que mencionar varias limitaciones. Tres de los nueve ECA19-21 usaron la misma muestra de pacientes, aunque se consideran publicaciones diferentes porque las variables estudiadas fueron distintas. Por otro lado, ha existido mucha heterogeneidad en los dispositivos utilizados para la TR, la duración y número sesiones, el tiempo de tratamiento y el procedimiento realizado tanto en el GI como el GC. También hay que tener en cuenta la posible dificultad de acceso a internet y al uso de las tecnologías de la información y la comunicación (TICs) de una parte importante de la población, como personas con escasos recursos y/o de edad avanzada. Los estudios tampoco tuvieron en cuenta las posibles comorbilidades que pudieran afectar los resultados, como cardiovasculares o metabólicas28. Por último, la calidad metodológica de casi la mitad de los estudios seleccionados ha sido baja19,20,22,23, hallazgo recurrente en revisiones recientes realizadas en este tipo de pacientes14,30,36,43.
Nuestra revisión concluye que la TR en los pacientes con EPOC es igual de eficaz que la rehabilitación pulmonar ambulatoria, obteniendo mayores beneficios en capacidad funcional, autoeficacia, salud mental, y número de exacerbaciones y visitas a urgencias, siendo una opción rentable y con alta satisfacción. Los métodos de TR más utilizados son las app o software para realizar video-llamadas a tiempo real, visualizar los ejercicios y registrar los progresos conseguidos.
Se necesitan ECA de buena calidad metodológica, con métodos más homogéneos y que tengan en cuenta las individualidades de cada sujeto para obtener resultados más concluyentes sobre esta estrategia alternativa, que es potencialmente eficaz para superar distintas barreras que puede presentar el sistema sanitario, como saturación de hospitales, dificultad para asignar plazas y problemas de accesibilidad para algunos pacientes y/o en determinadas situaciones.