Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
RCOE
versión impresa ISSN 1138-123X
RCOE vol.10 no.3 may./jun. 2005
|
| |
Aesthetic implant dentistry. How to get good results on an easy way, surgical
and prosthetic aspects to be considered in order to get a good final result.
Jiménez-García, Jaime
Licenciado en Odontologia.
Profesor del departamento de implantes de la Universidad Europea de Madrid.
Profesor Visitante del departamento de implantes de la Universidad de Nueva York.
Correspondencia
Jaime Jiménez García
C/. Príncipe de Vergara 44, 1 A
28001 Madrid
jaimejimenezdent@hotmail.com
Resumen. La utilización de la técnica de carga inmediata consiste en poner el mismo día de la colocación del implante, un provisional fijo, generalmente de resina, dando de esta manera una buena estética y funcionalidad al paciente.
A lo largo del artículo se realiza una revisión bibliográfica de algunos aspectos fundamentales prequirúrgicos, quirúrgicos y protésicos en el tratamiento de casos donde el resultado estético en el sector anterior tenga un papel fundamental. Del mismo modo se explican de forma detallada las distintas guías a tener en consideración en la colocación de las fijaciones.
Palabras clave: Implantes, Carga o función inmediata, Estética, Pilar de cicatrización, Perfil de emergencia, Colocación de implantes.
Abstract: Immediate loading or immediate provisionalization refers to the placement of a fixed provisional restoration, generally made out of resin, the same day of the implant surgery. This helps the patient both aesthetically and functionally.
In this article a literature review was done analyzing the most important pre-surgical, surgical and prosthodontic aspects on the treatment of implant restorations in the anterior region. The different guidelines to take into account during implant placement are also explained in detail.
Key words: Implants, Immediate loading or function, Aesthetics, Healing abutment, Emergence profile, Implant placement
BIBLID [1138-123X (2005)10:3; mayo-junio 241-368]
Jiménez-García J. Implantología estética. Como lograrla de forma sencilla, aspectos quirúrgicos y protésicos a tener en consideración para lograr un buen resultado final. RCOE 2005;10(3):327-339.
Introducción
Desde el año 1964 en que el profesor Brånemark1 descubrió la osteointegración, los implantes dentales han pasado de ser un sueño a convertirse en una realidad científica conocida y exigida por la gran mayoría de nuestros pacientes.
De un periodo donde la funcionalidad de los implantes era la única meta a lograr en los tratamientos, se ha variado a una situación donde, sin olvidar ésta, se demanda una magnífica estética. Esta premisa, hace que nuestro diagnóstico y tratamiento en cualquier caso a realizar con restauraciones implantosoportadas, se vea enfocado siempre a obtener el referido requisito. A la hora de efectuarlo hay aspectos que no se deben olvidar, considerando de extrema relevancia los siguientes puntos:
Elección del paciente
El paciente escogido para un tratamiento de implantes, debe ser fundamentalmente una persona con un estado psicológico estable y en el caso de que exista alguna enfermedad sistémica, estar médicamente controlada.
Factores estéticos
Hay factores estéticos que se deben siempre tener muy en cuenta a la hora de realizar el diagnóstico:
- línea de sonrisa (alta o baja)
- línea media
- armonía de la cara
- planos oclusales
- anatomía de los dientes
- altura y anchura del hueso
Habrá que analizarlos en profundidad, bien para amoldarnos a ellos, o para intentar modificar todas aquellos factores que se puedan variar, para así, lograr el mejor resultado final de las restauraciones.
Diagnóstico radiológico
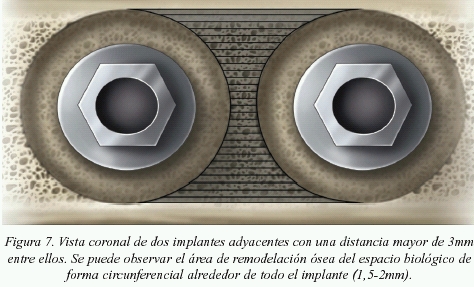
Se realizará una férula radiológica (con un material radiopaco: sulfato de bario y a partir de un encerado de estudio previamente efectuado), la cual se utilizará posteriormente como férula quirúrgica. Ésta, aportará gran cantidad de información, como por ejemplo la inclinación que se tendrá que dar a los futuros implantes en relación a la restauración ideal que se va a realizar, pudiéndose hacer una idea del estado en que quedará el hueso, una vez que se produzca la remodelación del espacio biológico (1,5-2mm)2,3,4, y por lo tanto, sabiendo de forma objetiva la posibilidad de futuras recesiones de los tejidos blandos periimplantarios.
La férula radiológica permitirá, por otro lado, poder observar la distancia que existe desde el punto de contacto de nuestra restauración ideal hasta el hueso interproximal adyacente al implante a ubicar, distancia que ayudará durante el diagnóstico, a saber la predictibilidad de lograr una papila.
Es fundamental, por lo tanto, que antes de realizar cualquier tratamiento en el sector anterior, se conozcan los principios básicos a tener en cuenta para lograr en cada caso la mejor estética posible, poder diagnosticarla y llevarla a su ejecución.
Principios básicos para lograr estética en implantología
A la hora de hablar de las diferentes pautas que es imprescindible seguir en el sector anterior (fundamentalmente), se deben de tener en cuenta dos aspectos:
1. Aspectos quirúrgicos:
a. Diseño de la incisión.
b. Colocación del implante de forma tridimensional: Apico – Coronal.
Buco – Lingual.
Mesio – Distal.c. Selección del tipo de carga.
2. Aspectos protésicos:
a. Selección del tipo de restauración deseada.
b. Pilares de cicatrización.
c. Diseño de la prótesis provisional o definitiva, dependiendo del caso.
Aspectos quirúrgicos en implantología estética
a. Diseño de la incisión
El primer aspecto quirúrgico que se debe tener en cuenta es el diseño de la incisión a realizar. Se recomendarán dos tipos dependiendo de los distintos casos clínicos:
-Incisión Crestal-palatino o lingual respetando las papilas del diente adyacente.
-Incisión Crestal-palatino o lingual, incluyendo en la misma la papila del diente adyacente.
En todos los casos se intentará mantener la mayor cantidad de tejido queratinizado posible, ya que éste aportará mayor protección del implante y por supuesto un buen resultado estético; por éste motivo todas las incisiones se recomienda realizarlas a nivel de la cresta un poco hacia palatino-lingual, ya que es en esta zona donde más tejido queratinizado existe.
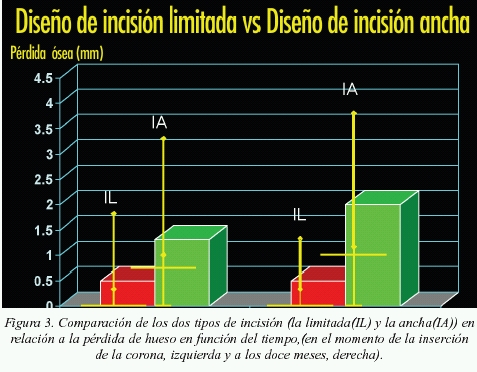
El segundo factor a tener en cuenta a la hora de realizar el diseño de la incisión, es el mantenimiento o no de la papila del diente adyacente a la zona a intervenir, ya que en base a un estudio realizado por Gómez-Romans5, se comprobó que cuando se respetan las papilas del diente adyacente (fig. 1), la pérdida ósea en altura de la zona interproximal fue menor que la observada en los tratamientos realizados cuando las papilas fueron incluidas en la incisión (fig. 2), disminuyendo así las probabilidades de obtención de la papila.
Por lo tanto, se recomienda siempre que no exista una recesión de las papilas adyacentes, la realización de incisiones conservando las mismas en los dientes vecinos (fig. 3).
Una vez realizada la incisión deseada, se hará la secuencia de fresado siempre siguiendo el protocolo de la casa comercial correspondiente y se procederá a la posterior ubicación del implante en el sitio apropiado.
La colocación debe ser de forma tridimensional, es decir teniendo en cuenta no solo las distancias mesiodistal, sino buco-lingual y apico-coronal procurando de esta forma que se produzca la menor pérdida ósea posible cuando posteriormente se lleve a cabo la remodelación del espacio biológico (1,5 – 2mm), consiguiendo la mayor cantidad de tejido interproximal (papila) y la menor recesión de tejidos blandos periimplantarios (recesiones gingivales).
b. Colocación tridimensional
Distancias a tener en cuenta:
Mesio-distal
En cuanto a las distancias que hay que respetar mesio-distalmente, se deberá distinguir entre las diferentes situaciones:
Implante situado junto a un diente natural.
Implante situado junto a otro implante.
Implante situado con un implante adyacente y un diente natural contralateral.
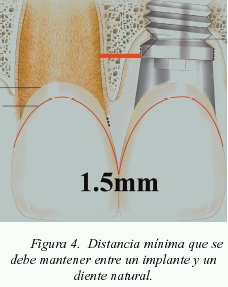
En el caso de tener que colocar un implante unitario entre dos dientes naturales, se deberá mantener una distancia mesio-distal entre el implante y el diente natural de 1,5 mm6 como mínimo, ya que si fuera menor la remodelación del espacio biológico periimplantario llevaría a perder en altura interproximal mayor cantidad de hueso y, por lo tanto, se tendría peor pronóstico para la obtención de la papila (fig. 4).
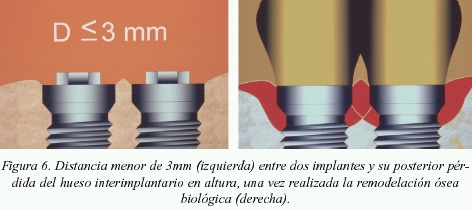
En aquellos casos donde se coloquen dos implantes contiguos, la distancia mesio-distal que se debe mantener entre ellos es mayor de 3 mm, pues por un estudio de Tarnow7* se sabe que, en todos aquellos casos donde la distancia era menor de 3 mm, una vez producida la remodelación del espacio biológico existente en todos los implantes, el hueso interproximal disminuía en mayor medida en altura, perdiendo así el soporte óseo necesario para mantener la tan deseada papila (figs. 5, 6, 7).
En base a lo explicado anteriormente, en aquellos casos donde se tenga un implante y un diente adyacente a ambos lados de la zona a intervenir, se deberá dejar un mínimo de 1,5 mm de distancia entre el implante y el diente natural, así como un mínimo de 3 mm desde el implante que se va a colocar al ya preexistente.
Apico-coronal
Otro aspecto que no se deberá nunca olvidar es la ubicación apicocoronal, es decir la profundidad a la que se insertará dicho implante. En este apartado es muy importante tener siempre en consideración dos referencias anatómicas:
- Línea amelocementaria
- Margen gingival
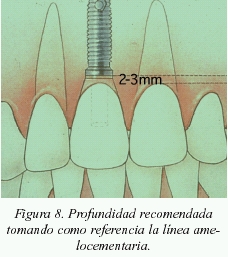
En aquellos casos donde se tenga referencia de los dientes adyacentes, se dejará el implante a una distancia media de 2-3 mm apicalmente respecto a la línea amelocementaria (fig. 8)8.
En los casos edéntulos, se utilizará el margen gingival como guía, dejando el implante situado apicalmente a éste entre 2-4 mm, normalmente 3 mm. Un estudio de Elian9 refiere que desde la cabeza del implante, se conseguirá una altura media de 3 mm de tejido blando cubriendo al mismo en sentido coronal.
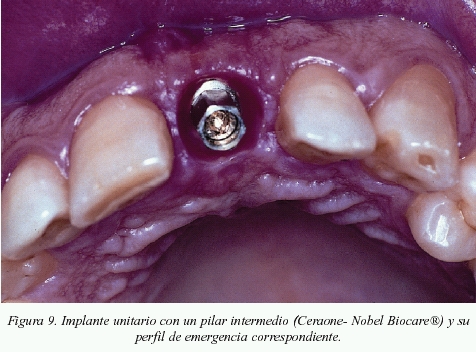
Otro factor que se deberá tener en cuenta a la hora de colocar el implante en una orientación apico-coronal será el tipo de restauración final que se haya proyectado realizar, ya que en aquellos casos donde se vaya a utilizar un pilar intermedio y no directo a la cabeza de implante, habrá que enterrar éste un poco más, para así lograr el perfil de emergencia deseado (2-3 mm) (fig. 9).
Buco-lingual
La colocación buco-lingual del implante es la que dará mayor o menor recesión a nivel de la zona más coronal del margen gingival vestibular, debido a la producción de una mayor o menor pérdida de soporte óseo de la cortical externa, siendo este área crítica en la estética del sector anterior.
Una inclinación exagerada hacia bucal o simplemente siguiendo el eje de la raíz del diente preexistente (figs. 10a,b), dejará una cortical externa demasiada fina, desapareciendo ésta en el momento en el que se lleve a cabo la remodelación ósea del espacio biológico. Esto ocurrirá también siempre que se utilicen implantes de diámetro ancho en el sector anterior10*.
Se recomienda la colocación de implantes de diámetro standar en los sectores anteriores y minimamente hacia palatino-lingual (fig. 10c). Esto se deberá tener en consideración desde el momento inicial de realizar el fresado para así lograr, por otro lado, evitar que la prótesis definitiva sea demasiado abultada a nivel de la zona palatino-lingual.
c. Selección del tipo de carga
Una vez situado el implante en la posición deseada se valorará el tipo de carga que se dará a la restauración final. En este momento se tendrán que analizar dos factores fundamentales:
- Estabilidad primaria obtenida en la inserción del implante.
- Estado anatómico de la zona quirúrgica.
Estabilidad primaria del implante
La estabilidad primaria es un requisito indispensable durante la colocación de los implantes dentales11, disminuyendo en gran medida el porcentaje de éxito de osteointegración en aquellos casos que no se obtenga. Se recomienda que ésta se produzca con una fuerza mínima de 20N-cm y un máximo de 40N-cm. Cifras mayores podrían producir necrosis ósea con el consiguiente problema al realizarse el proceso de la osteointegración.
Estado anatómico de la zona
A. Situación con diente remanente y buen hueso
En primer lugar se realizará la extracción del diente de la forma más atraumática posible con el fin de lograr mantener la mayor cantidad de hueso12. Posteriormente se procede a colocar el implante respetando meticulosamente los apartados anteriores.
Se podrá enterrar el implante o colocar el pilar de cicatrización y esperar entre 3 y 4 meses para poner la corona definitiva, lo que evitará la segunda fase quirúrgica en esta última situación. También existirá la posibilidad de realizar la técnica de carga o función inmediata. La elección de una u otra solución, dependerá de la estabilidad primaria del implante, pudiéndose realizar en casos de unitarios del sector anterior y bicúspides (en molares no hay necesidad de utilizar esta técnica) y puentes parciales anteriores y posteriores. En estos casos el único objetivo que se persigue es solucionar la estética del paciente con una prótesis fija sobre implantes sin ningún tipo de actividad masticatoria (solo función estética y no función oclusal), es decir sin ningún tipo de contacto dentario a dicho nivel, ni en máxima intercuspidación ni en movimientos de lateralidad, aunque sean del grupo anterior.
En situaciones de rehabilitaciones fijas superiores o inferiores se obtendrá al mismo tiempo de la función estética la masticatoria, por lo que se deberá ser muy estricto con los principios de oclusión haciendo coincidir la máxima intercuspidación con la relación céntrica, dando una guía canina anterior para desocluir en movimientos de lateralidad y eliminar contactos posteriores en los movimientos excéntricos.
B. Situación con diente remanente y mal hueso
En estos casos se realizará la extracción del diente analizando al mismo tiempo la situación de las corticales, prestando especial atención a la vestibular. En el caso de que alguna de éstas no estuvieran conservadas, se procedería a realizar técnicas regenerativas óseas el mismo día de la extracción junto con PRP (plasma rico en plaquetas). De esta forma desde el primer momento se cuidará el mantenimiento tanto de tejidos duros como blandos. Posteriormente a la extracción, se esperará un tiempo mínimo de 2-4 meses y se procederá a la fase quirúrgica del implante, siempre que no se requiera un segundo injerto para obtener un volumen óseo extra, en cuyo caso se esperaría, a partir de este momento, entre 6 y 9 meses para colocar los implantes.
Dependiendo de la calidad de hueso encontrado durante la cirugía y por lo tanto de la estabilidad primaria del tornillo, se realizará bien una carga o función inmediata o una carga diferida con un tiempo de espera para la osteointegración (3-4 meses). Las indicaciones serán las mismas del apartado anterior.
C. Situación sin diente remanente y buen hueso
En está situación se colocará el implante directamente y si existe una buena estabilidad primaria, se realizará la técnica de carga o función inmediata.
D. Situación sin diente remanente y mal hueso
En estas situaciones se realizarán las diferentes técnicas regenerativas óseas y de tejidos blandos para la obtención de un área ideal, antes de realizar la colocación del implante.
Dependiendo del hueso logrado, se efectuará una carga inmediata sobre el tornillo o se preferirá que transcurra un tiempo de espera de osteointegración, siendo la posibilidad de obtener una estabilidad primaria fundamental en esta decisión.
Como resumen de todo lo anteriomente expuestor, la realización de una carga o función inmediata, será la opción prioritaria en todos aquellos casos donde:
- Se obtenga una estabilidad primaria de 20N/cm como mínimo.
- Se pueda obtener una buena estética desde el primer momento.
Una vez analizados los aspectos quirúrgicos básicos para una implantología estética, se deben comentar diversos factores protésicos que no se pueden dejar de lado por su relevante importancia.
Aspectos protésicos en implantologia estética
Después de la colocación del implante, independientemente del tipo de carga que se de a la restauración final, se procede a la inserción de un pilar. Hay distintos tipos de pilares, variando éstos en altura, forma, materiales y angulación, dependiendo de la casa comercial que se utilice.
a. Selección del tipo de restauración
Hay dos formas de restaurar casos sobre implantes, bien de forma directa sobre la cabeza del mismo o con un pilar intermedio entre éste y la prótesis.
Se habla de directos sobre la cabeza del implante cuando el tornillo que soporta la restauración va directamente a éste. Se recomienda que se puedan atornillar a 32N-cm, realizando la maniobra de «quitar y poner» el menor número de veces posible pues los tornillos pueden deformarse variando su forma inicial y pudiendo causar esto aflojamientos no deseados.
La otra forma de restauración es directa al pilar, haciendo éste de puente entre la cabeza del implante y la prótesis definitiva. Irá, por lo tanto la prótesis final atornillada o cementada sobre el pilar, en vez de sobre la cabeza del implante. Se recomendará en rehabilitaciones completas la utilización de pilares intermedios ya que facilitará la futura higiene, la comprobación del perfecto ajuste pasivo y al mismo tiempo se conseguirá mejor estética, ya que los tornillos de oro son de menor diámetro que aquellos utilizados cuando la prótesis va directa sobre la cabeza del implante. En unitarios y puentes parciales variará según el caso.
Se recomienda siempre utilizar prótesis cementadas en restauraciones unitarias y atornilladas en puentes parciales y rehabilitaciones, dada la facilidad que supondrá el poder desmontar la prótesis si hubiera cualquier problema posterior.
b. Pilar de cicatrización
En ambos tipos de restauraciones siempre que no se haga una carga inmediata o se utilicen provisionales en la segunda fase quirúrgica, se utilizará el denominado pilar de cicatrización. Servirán para recontornear los tejidos blandos con una anatomía similar a la de la restauración final, logrando así el perfil de emergencia deseado desde la cabeza del implante. Posteriormente se podrían emplear o no pilares intermedios dependiendo de la técnica que se utilice.
Existen tres pilares de cicatrización diferentes que podrían usarse (fig. 11) según cada caso y el propósito que se quiera lograr:
- Pilar de cicatrización recto (tipo I).
- Pilar de cicatrización de un diámetro más estrecho que el del implante colocado en la zona mas apical y mas ancho en la zona mas coronal (tipo II).
- Pilar de cicatrización del mismo diámetro que el implante colocado en la zona más apical y más ancho en la zona más coronal (tipo III).
En el sector anterior, se recomienda el uso de pilares rectos y del tipo II, ya que lo que se pretende, es conseguir la mayor cantidad de tejido durante el periodo de cicatrización y posteriormente crear el perfil de emergencia de la forma deseada.
En premolares o molares, se pueden utilizar cualquiera de los tres tipos, dependiendo de la cantidad de tejido queratinizado inicial, del diámetro del implante en relación con el de la corona a reemplazar, así como de la distancia del implante al diente o implante adyacente. En ocasiones la mera presión del pilar de cicatrización puede que impida el crecimiento de los tejidos blandos periimplantarios, por lo que será muy importante elegir en cada caso el más indicado.
c. Diseño de la prótesis provisional o definitiva
En toda prótesis sobre implantes se deben tener en cuenta los siguientes aspectos para un buen resultado, tanto estético como funcional, a corto y largo plazo:
- Ajuste pasivo.
- Oclusión.
- Características anatómicas (edad del paciente, sexo, raza).
- Estética de la prótesis (color, textura, translucidez, fluorescencia).
En cuanto a la anatomía específica del provisional o en su caso de la restauracion final, se debe prestar atención, independientemente de lo ya mencionado, a tres factores:
- Localización del implante.
- Anatomía de la zona mas apical de la corona (vestibular en contacto con la encía).
- Ubicación del punto de contacto respecto al hueso.
En ocasiones el implante se encuentra situado hacia palatino o lingual en relación a lo que sería la posición correcta de la corona clínica a reponer, existiendo dos soluciones para éstas situaciones.
La primera consiste en forzar desde la cabeza del implante o desde el pilar la cara vestibular de la corona provisional, para que así cicatrice desde un primer momento la encía con la forma más favorable a la estética. Hay que procurar que exista suficiente volumen de encía para que no se produzcan retracciones que puedan posteriormente, ser un factor negativo en el resultado final.
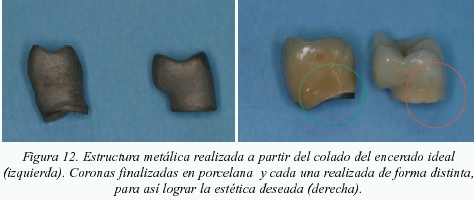
La otra solución consiste en crear una solapa por delante de la encía, que de una forma artificial, de la imagen de que la corona nace más vestibular de lo que realmente es. En casos de dientes naturales, esta solución estaría totalmente contraindicada, pues provocaría una gran inflamación gingival a ese nivel. En cambio en implantes, si el paciente tiene una buena higiene, no debe producirse inflamación de la encía situada debajo de la solapa estética (figs. 12 y 13).
En relación a la creación o mantenimiento de la papila interproximal, será muy importante tener en consideración la distancia existente entre el punto de contacto de la restauración y el hueso interproximal, pudiendo variar según las diferentes situación clínicas:
- Entre dos dientes naturales.
- Entre un diente natural y un implante.
- Entre dos implantes contiguos.
- Entre un implante y un póntico.
- Entre un diente natural y un póntico.
- Entre dos pónticos.
Entre dos dientes naturales
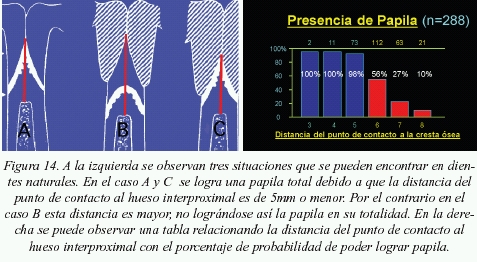
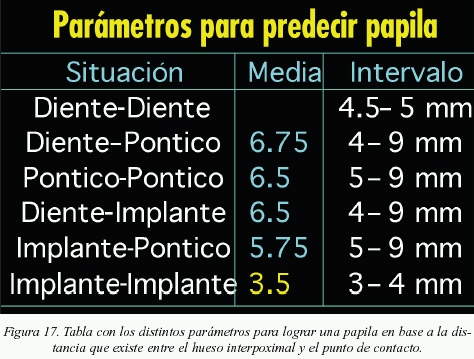
En el caso, en que no existan implantes (dos dientes naturales), la distancia que se debe mantener es de 5 mm basándonos en el estudio de Tarnow13*, que comprobó que cuando ésta era mayor a los 5 mm, el porcentaje de la obtención de papila era menor progresivamente (fig. 14).
Entre un diente natural y un implante
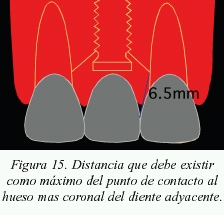
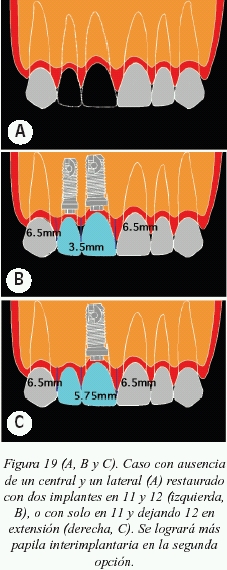
Ante la situación de un implante unitario con dientes naturales adyacentes, la distancia que se debe respetar entre el punto de contacto y el hueso interproximal para lograr en la mayor medida posible papila, debe ser como media de 6,5 mm o menor (fig. 15), en base a un estudio de Grunder14 y posteriormente confirmado en otro estudio por Choquet15.
Entre dos implantes contiguos
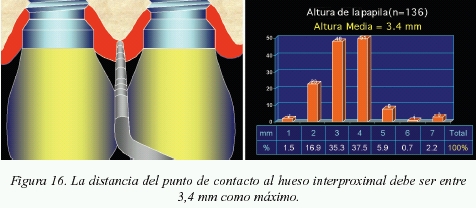
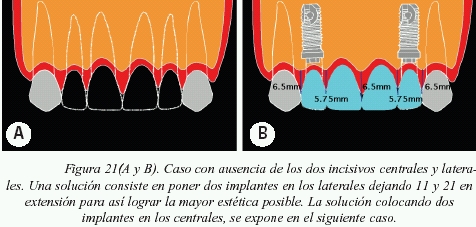
La situación más difícil para lograr papila ocurre en aquellos casos donde se encuentran dos implantes contiguos. Basándonos en un estudio realizado por Tarnow, los hermanos Salama y Elian16, se sabe que la cantidad de tejido blando interimplantario en altura (fig. 16) que se puede lograr como media es de 3,4 mm. Por lo tanto se recomendará nunca dejar una distancia mayor a ésta desde el punto de contacto de la restauración final al hueso interproximal existente.
Todas las medidas anteriormente expuestas, así como las relacionadas para obtener papila entre pónticos, póntico-diente y póntico-implante, se pueden ver resumidas en la figura 17.
Se muestran diversos esquemas que resumen algunas de las distintas situaciones clínicas que se pueden encontrar en implantología.
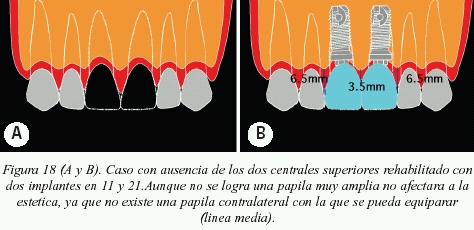
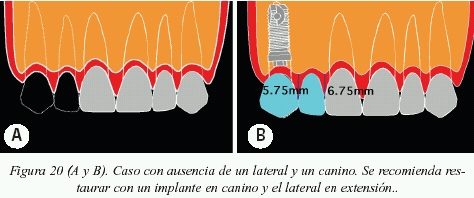
Se desea hacer hincapié en que desde el punto de vista estético, no siempre el poner más implantes va a darnos mejores soluciones estéticas sino todo lo contrario. Así pues, será muy importante analizar donde colocar las fijaciones y elegir cual va a ser el tratamiento más indicado (figs.18,19, 20 y 21).
Discusión
Caso clínico 1
Caso donde se expone uno de los posibles planes de tratamiento ante la ausencia de los dos incisivos centrales superiores (fig. 18).
Caso clínico 2
Caso donde se expone uno de los posibles planes de tratamiento, ante la ausencia de un incisivo central y un incisivo lateral superiores contiguos (figs. 19 A y B).
Caso clínico 3
Caso donde se expone uno de los posibles planes de tratamiento ideales ante la ausencia de un incisivo central y un incisivo lateral superiores contiguos (fig. 19C).
Caso clínico 4
Caso donde se expone uno de los planes de tratamiento ideales ante la ausencia de los cuatro incisivos superiores (fig. 21).
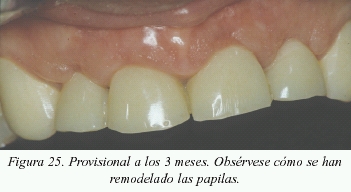
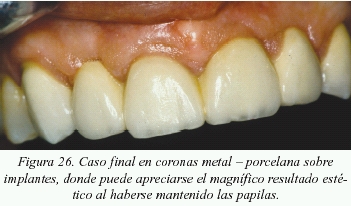
Caso clínico 5
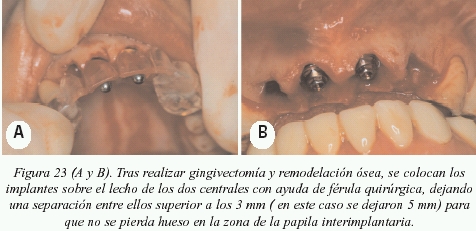
Caso clínico donde se expone uno de los planes de tratamiento ante la ausencia de los cuatro incisivos centrales superiores (figs. 22 a 26).

Conclusiones
Ante el análisis general realizado de todos los factores que pueden influir para lograr una buena estética en el sector anterior, se recomienda hacer especial hincapié en los siguientes puntos:
- Todas las incisiones se deberán realizar a nivel de la cresta un poco hacia palatino-lingual, manteniendo las papilas adyacentes siempre que se pueda.
- La distancia mesio-distal entre un implante y un diente natural debe ser de 1,5 mm4 como mínimo.
- En aquellos casos donde se coloquen dos implantes contiguos, las distancia mesio-distal que se debe mantener entre ellos, es de un mínimo de 3 mm.
- En aquellos casos donde se tenga referencia de los dientes adyacentes, se dejará el implante a una distancia media de 2-3 mm apicalmente respecto a la línea amelocementaria6. Cuando se trate de pacientes edéntulos, se utilizará el margen gingival como guía, dejando el implante situado apicalmente a éste entre 2–4 mm, normalmente 3 mm.
- Se recomienda la colocación de implantes de diámetro standard en anteriores y minimamente hacia palatino-lingual.
- En el momento de la cirugía, la estabilidad primaría lograda debe tener una fuerza mínima de 20N-cm y un máximo de 40N-cm.
- La realización de una carga inmediata, será la opción prioritaria en todos aquellos casos donde:
Se obtenga una estabilidad primaria de 20N/cm como mínimo.
Se pueda obtener una buena estética desde un primer momento, por existir una suficiente cantidad y volumen óseo y de tejidos blandos.
- Se recomiendan siempre prótesis cementadas en unitarios y atornilladas en puentes parciales y rehabilitaciones, dada la facilidad que supondrá el poder desmontar la prótesis si hubiera cualquier problema posterior.
- En toda prótesis sobre implantes, se debe tener en cuenta los siguientes aspectos para un buen resultado, tanto estético como funcional, a corto y largo plazo:
Ajuste pasivo.
Oclusión.
Características anatómicas (edad del paciente, sexo, raza).
Estética de la prótesis (color, textura, translucidez, fluorescencia).
- En cuanto a la anatomía específica del provisional o en su caso de la restauración final, se debe prestar atención, a tres factores:
Localización del implante.
Anatomía de la zona mas apical de la corona (vestibular en contacto con la encía).
Ubicación del punto de contacto respecto al hueso.
- Ante la situación de un implante unitario con dientes naturales adyacentes, la distancia que se debe respetar entre el punto de contacto y el hueso interproximal, debe ser como media de 6,5 mm o menor.
- En el caso de dos implantes contiguos se sabe que la cantidad de tejido blando interimplantario en altura que se puede lograr como media es de 3,4 mm. Por lo tanto se recomendará nunca dejar una distancia mayor a ésta desde el punto de contacto de la restauración final al hueso interproximal existente.
- En el caso de implantes junto a pónticos, para lograr una buena papila, la distancia entre el punto de contacto y el hueso no debe ser mayor de 5,75 mm.
- Se desea hacer hincapié en que desde el punto de vista estético, no siempre el poner más implantes va a darnos mejores soluciones sino todo lo contrario.
Agradecimientos
Agradecer a mis compañeros los Drs. Vicente Jiménez López y Ricardo Fernández por el caso clínico número cinco así como al Departamento de Implantes de la Universidad de Nueva York por la donación de las figuras ilustrativas.
Bibliografía recomendada
Para profundizar en la lectura de este tema, el/los autor/es considera/an interesantes los artículos que aparecen señalados del siguiente modo: *de interés **de especial interés.
1. Brånemark, PI. T.Tissue Integrated Prostheses. Berlin: Quintessence Publishing Co Inc, 1985:11. [ Links ]
2. Hermann JS, Buser D, Schenk RK, Higginbottom Fl, Cochran DL, Biologic width around titanium implants.A physiologically formed and stable dimension over time. Clin Oral Implants Res 2000;11:1-11. [ Links ]
3. Abrahamsson I, Berglundh T, Lindhe J. The Mucosal Barrier Following Abutment Dis/Connection. An Experimental study in Dogs. J Clinical Perio 1997; 24:568-72. [ Links ]
4. Weinlaender M, Kenney E, Lekovic V, Moy P, Lewis S. Histomorphometry of Bone Apposition around Three Types of Endosseous Dental Implants. Int J Oral Maxillofacial Implants 1992;7:491-5. [ Links ]
5. Gomez-Roman G. Influence of Flap Design Peri-implant Interproximal Crestal Bone Loss around Single-Tooth Implants. Int J Oral Maxillofac Implants 2001;16:61-7. [ Links ]
6. Esposito M, Ekestubbe A, Grondahl K. Radiological Evaluation of Marginal Bone Loss at Tooth Surfaces facing Single Branemark Implants. Clin Oral Implants Res 1993;4:151-7. [ Links ]
7*. Tarnow D, Cho SC, Wallace S. The Effect of Inter-Implant Distance on the Height of the Inter-implant Bone Crest. J Periodontol 2000;71:546-9. [ Links ]
En este artículo se demuestra que siempre que la distancia interimplantaria es menor a 3 mm la reabsorción ósea interproximal es mayor que en aquellos casos donde ésta es mayor y por lo tanto más difícil lograr papila.
8. Sullivan P. Guidelines for optimal fixture placement. En: Parel SM, Sullivan DY, eds. Esthetic and Osseointegration. Dallas: Osseointegration Seminars Inc,1989. [ Links ]
9. Elian N, Jalbout Z, Cho SC, Froum S, Tarnow DP. Realities and limitations in the management of the interdental papilla between implants. Three case reports. Aesthetic Dent 2003;15:737-44. [ Links ]
10*. Small P, Tarnow D. Gingival Recession around Implants: A 1-Year Longitudinal Prospective Study. Int J Oral Maxillofac Implants 2000;15:527-32. [ Links ]
En este artículo se demuestra como se produce una mayor recesión de los tejidos blandos a nivel vestibular con implantes de diámetro ancho comparado con implantes de diámetro estandar.
11. Jiménez López V. Prótesis sobre implantes: Oclusión, casos clínicos y laboratorio. Berlín: Quintessence Publishing Co Inc, 1994. [ Links ]
12. Jiménez López V. Carga o función inmediata en implantología: Aspectos quirúrgicos, protéticos, oclusales y de laboratorio. Berlín: Quintessence, 2003. [ Links ]
13*. Tarnow D, Magner A, Fletcher P. The Effect of The Distance from The Contact Point to The Crest of Bone on The Presence or Absence of The Interproximal Dental Papilla. J Periodontol 1992;63:995-6. [ Links ]
En este artículo se observa que en dientes naturales se debe tener una distancia de 5 mm o menor del punto de contacto de la prótesis al hueso interproximal para lograr una papilla estética siendo esto fundamental en el sector anterior.
14. Grunder U. Stability of the mucosa, topography around single-tooth implants and adjacent teeth: 1 year results. Int J Periodontics Restorative Dent 2000;20:11-7. [ Links ]
15. Choquet V, Tarnow D. Clinical and Radiographic Evaluation of The Papillae Level adjacent to Single Tooth Dental Implants: A Retrospective Study in The Maxillary Anterior Region. J Periodontol 2001;72:1364-71. [ Links ]
16. Tarnow D, Elian N, Cho SC et al. The vertical distance from the crest of bone to the height of the interproximal papilla between adjacent implants. J Periodontol 2003;74:1785-8 [ Links ]
17. Garber D, Salama M. Immediate Total Tooth Placement. Compendium 2001;22:210-18. [ Links ]