Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
RCOE
versión impresa ISSN 1138-123X
RCOE vol.11 no.5-6 sep./dic. 2006
Erupción pasiva alterada. Implicaciones estéticas y alternativas terapéuticas
Gummy smile and delayed passive eruption. Therapeutic options
Balda García, Ignacio*; Herrera Ureña, José ignacio**; Frías López, María Cruz*; Carasol Campillo, Miguel***
* Licenciado en Odontología. Máster en Periodoncia e Implantes (UCM).
Profesor de la Universidad Europea de Madrid. Práctica exclusiva de Periodoncia e Implantes
**Doctor en Medicina y Cirugía. Médico Estomatólogo. Máster en Periodoncia (UCM). Práctica exclusiva de Periodoncia
***Médico Estomatólogo. Máster en Periodoncia (UCM). Profesor de la Universidad Europea de Madrid.
Práctica exclusiva de Periodoncia Clínica Perio. Madrid.
Dirección para correspondencia
RESUMEN
la causa del exceso de encía al sonreír depende de múltiples factores, como el exceso de dimensión vertical del maxilar superior, las malposiciones dentarias debidas a una gran sobremordida o la presencia de una erupción pasiva alterada. Esta última entidad clínica, que a menudo pasa inadvertida a pesar de su alta prevalencia, puede condicionar de forma importante la estética de la sonrisa. En este artículo se analiza la forma de realizar un diagnóstico correcto de esta alteración, lo cual será esencial para elegir la mejor corrección de cada caso en concreto, generalmente mediante técnicas de cirugía periodontal. Se describen dichas opciones terapéuticas y finalmente se incluyen unos casos clínicos a modo de ejemplo de tratamiento de dicho proceso en el que, aparte de existir implicaciones patológicas, la estética juega un papel determinante.
Palabras clave: Sonrisa gingival, Erupción pasiva alterada, Cirugía periodontal.
ABSTRACT
Gum overexposure when smiling is caused by multiple factors. Factors range from excessive superior jaw vertical dimension, poorly positioned teeth due to overbite or due to the presence of delayed passive eruption. This last clinical term, which often goes unnoticed even though it is highly common, can seriously determine the aesthetics on the smile. This article analyses the ways of correctly diagnosing this alteration. It is essential to choose the most appropriate procedure for each case, usually being periodontal surgery. A number of therapeutic options are described and some clinical cases are included as treatment examples. Apart from the existence of pathological implications, aesthetics plays an important role.
Key words: Gummy smile, Delayed passive eruption, Periodontal surgery.
Introducción
La erupción dentaria consta de dos fases bien diferenciadas: la erupción activa y la erupción pasiva.
La erupción activa es el movimiento que realiza el diente en sentido oclusal hasta contactar con su antagonista. Este proceso es seguido de la erupción pasiva, que consiste en la migración apical del complejo dentogingival hasta llegar al límite amelocementario (LAC). Así pues, según se produce el proceso de erupción pasiva, aumenta la longitud de la corona clínica.
El proceso de erupción pasiva se ha dividido clásicamente en cuatro fases:
1. La unión dentogingival se encuentra en el esmalte;
2. La unión dentogingival se encuentra tanto en el esmalte como en el cemento;
3. La unión dentogingival se localiza en el cemento, extendiéndose coronalmente hasta el LAC y
4. La unión dentogingival se localiza en el cemento y la superficie radicular se encuentra expuesta por la migración apical de la unión dentogingival.
Hoy en día se considera que el margen gingival ha de estar situado en condiciones «normales» a nivel o 1 milímetro coronal al LAC en un individuo adulto sin pérdida de inserción1.
La erupción pasiva alterada (EPA) se desarrolla cuando el margen gingival se encuentra colocado incisal u oclusalmente sobre la corona anatómica en la edad adulta y no migra apicalmente a una situación próxima al límite amelocementario2,3 pudiendo ser la causa de la existencia de sonrisa gingival en gran número de pacientes.
Actualmente la clasificación mas utilizada es la propuesta por Coslet y cols. en la que se divide a la EPA en función de la cantidad de encía queratinizada y la distancia existente entre la cresta ósea y el LAC2:
Tipo 1: Existe una banda más ancha de encía queratinizada y la línea mucogingival se encuentra apical a la cresta ósea.
Tipo 2: Las dimensiones de la encía queratinizada parecen normales, encontrándose ésta sobre la corona anatómica, por lo que la línea mucogingival se sitúa a nivel o próxima al LAC.
Ambos tipos pueden subdividirse a su vez según la relación existente entre la cresta ósea alveolar y el LAC de la siguiente manera:
Subgrupo A: La distancia fisiológica de la cresta ósea alveolar al LAC es de 1,5 a 2 mm. Esta distancia permite una correcta inserción del tejido conectivo supraalveolar y del epitelio de unión sobre el cemento.
Subgrupo B: La cresta ósea alveolar se encuentra próxima o al nivel del LAC. Este tipo es el más frecuente según Coslet.
La prevalencia de la EPA es aproximadamente del 12%4. Se asocia frecuentemente a biotipos periodontales gruesos y fibrosos aunque su etiología es desconocida3.
Existe controversia sobre la edad a la que se puede realizar el diagnóstico y posterior tratamiento de esta entidad.
Se sabe que el proceso de erupción pasiva continúa a lo largo de la adolescencia, aunque de forma casi inapreciable, pudiendo extenderse hasta los 20 años5. Esto tiene gran importancia tanto a la hora de realizar tratamientos restauradores en el sector anterior debido a la posible exposición de los márgenes de las restauraciones como consecuencia de la erupción pasiva como a la hora de diagnosticar y tratar esta entidad que si bien apenas presenta connotaciones patológicas, es responsable de gran número de consultas debido a las alteraciones que el exceso de encía puede producir en la estética de la sonrisa.
Diagnóstico de la erupción pasiva alterada
El estado médico del paciente es determinante para saber si es susceptible de tratamiento y si debemos o no tomar algún tipo de precauciones.
Por ejemplo, algunos medicamentos como la fenitoina, la ciclosporina y los antagonistas del calcio pueden afectar al estado periodontal del paciente, provocando agrandamientos gingivales que deben tenerse muy en cuenta en esta entidad.
La exploración clínica ha de comenzar por el examen extraoral.
Debe prestarse atención especial a la altura facial, las asimetrías del rostro y la longitud del labio superior. Una minuciosa observación del paciente en reposo y al sonreír ayudará a cuantificar la cantidad de encía que muestra.
En reposo, una persona adulta joven expone 2-3 mm del borde incisal de los incisivos superiores; en el caso de las mujeres, se puede llegar a los 4 mm de exposición, tendiendo estas cifras a disminuir con la edad.
Durante una sonrisa amplia, el labio superior debería quedar a nivel de los márgenes gingivales de los dientes anterosuperiores, mientras que el inferior habría de discurrir a nivel de los bordes incisales de los dientes anterosuperiores, paralelo a los mismos.
La forma de las coronas clínicas también es importante ya que unas coronas cortas nos van a poner en alerta de las posibles causas de la sonrisa gingival.
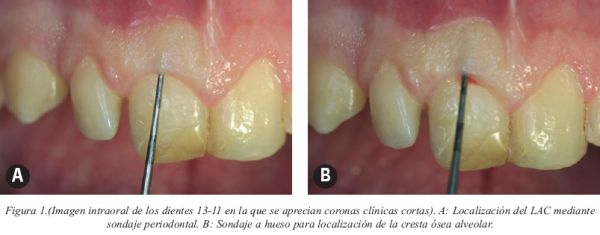
En la exploración intraoral se mide la anchura y el grosor de la encía insertada, la longitud de la corona clínica y su relación con la anchura de la misma. Se debe realizar un sondaje periodontal, siendo su objetivo la localización del LAC y la medición de la corona anatómica (distancia de LAC al borde incisal). La comparación entre ambas medidas determinará si las coronas clínicas cortas se deben a un desgaste incisal excesivo o a una alteración en la erupción pasiva. La profundidad del surco ha de medir en condiciones normales alrededor de 1 mm y el LAC ha de situarse en el fondo del surco gingival6. Existen casos en que en presencia de una encía fibrosa sin inflamación, la profundidad del surco es mayor de 3 mm, encontrándose a ese nivel el LAC. En otras situaciones es necesario aplicar técnicas anestésicas infiltrativas para la localización del LAC al encontrarse éste apical al epitelio de unión. En estos casos se procede a realizar un sondaje a la cresta ósea para medir la distancia de la cresta ósea al margen gingival y al LAC respectivamente (Fig.1 A-B). Para la localización de la cresta ósea a nivel interproximal se pueden emplear radiografías periapicales mediante el empleo de una técnica paralela.
En la mayoría de los casos la distancia del margen gingival a la cresta ósea es de 3 mm, de los cuales 1 mm corresponde al surco gingival, 1mm al epitelio de unión y 1mm al tejido conectivo supraalveolar. El tipo de cirugía para tratar estas situaciones depende fundamentalmente de la relación entre la cresta ósea alveolar y el LAC, estando separados en condiciones normales de 1 a 2 mm2,7.
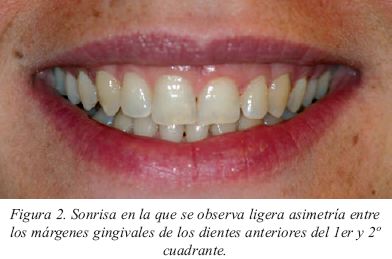
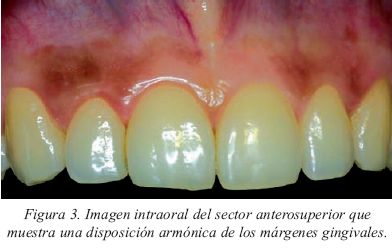
La simetría de los márgenes gingivales entre dientes contralaterales es muy importante a la hora de obtener una sonrisa armoniosa (Fig.2). Los márgenes gingivales de los incisivos centrales y caninos se han de situar al mismo nivel, quedando el margen gingival de los incisivos laterales de 1 a 2 mm oclusal al de los dientes adyacentes8 (Fig.3). El punto más apical del margen gingival de los incisivos centrales y los caninos se debe situar ligeramente hacia distal, siguiendo la angulación de la raíz y de la unión amelocementaria, mientras que en los incisivos laterales ésta permanecerá centrada mesiodistalmente.
Opciones terapéuticas
El tratamiento de la EPA pasa inevitablemente por el empleo de la cirugía y su objetivo es el de exponer toda la corona anatómica. El tipo de técnica depende fundamentalmente de la relación entre la cresta ósea y el LAC.
1. Gingivectomía a bisel interno.
Esta técnica se emplea cuando existe espacio suficiente entre la cresta ósea y el LAC; como ya se ha comentado, el espacio entre ambos ha de ser de unos 2 mm. Para determinar la posición de la cresta ósea se realizará un sondaje a hueso. Además, es necesario tener una banda de encía queratinizada lo suficientemente ancha para mantener la posición de dicha encía una vez realizada la técnica9.
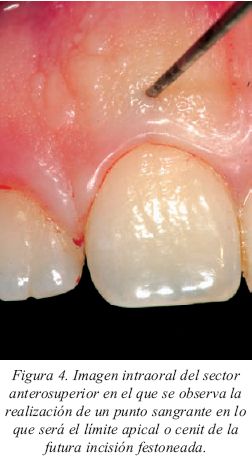
La incisión debe situarse a nivel del LAC y paralela a éste con un bisel de unos 45º hacia el diente; antes de realizarla marcaremos con la sonda periodontal el punto mas apical de la futura incisión festoneada (Fig.4). En el caso de que se guarde simetría y que la relación con los dientes adyacentes sea la correcta se marcarán las incisiones a bisel interno y se procederá a la eliminación del rodete gingival.
La cicatrización de la zona cruenta va a ser contra la superficie del diente debido al bisel interno de la incisión.
Esta técnica no suele requerir sutura puesto que no se eleva colgajo.
2. Cirugía a colgajo
Cuando exista una banda estrecha de encía queratinizada o la cresta ósea se encuentre a menos de 2 mm del LAC estará indicada la realización de un colgajo a espesor total10. La incisión inicial se puede diseñar como la descrita para la gingivectomía. En el caso de que exista poca encía insertada, se hará intrasulcular. Se realiza un colgajo mucoperióstico que se elevará por encima de la línea mucogingival. En el caso de que la cresta ósea se encuentre próxima al LAC se realizará cirugía ósea resectiva hasta dejar dicha cresta a una distancia de 2-2,5 mm del LAC9,11-18. Para la realización de esta técnica se procederá primero al adelgazamiento de la cresta ósea con instrumental rotatorio, eliminando con cinceles el hueso adyacente a la superficie radicular.
El colgajo es reubicado apicalmente a una posición próxima al LAC. En caso de que la adaptación del colgajo no sea buena se procederá a su adelgazamiento.
La sutura se realiza mediante puntos simples.
Los cuidados postoperatorios en ambas técnicas se limitan a favorecer el control de placa mediante el empleo de clorhexidina durante las primeras 2-4 semanas tras la intervención y cepillado suave a partir de la primera semana.
Casos clínicos
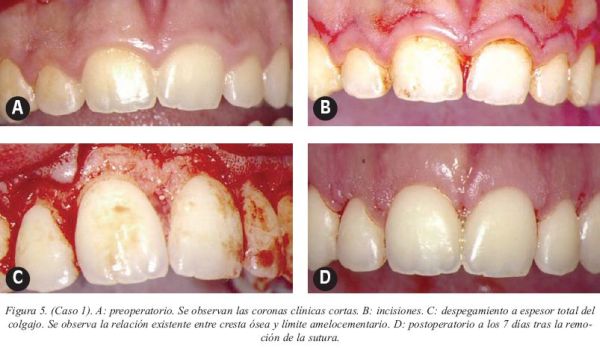
Caso 1 (Fig.5)
Paciente de 18 años que acudió a la clínica remitido por su ortodoncista.
El motivo de la consulta era la alteración estética del frente anterosuperior.
Tras la realización de un tratamiento de ortodoncia durante un periodo de 2 años mediante aparatología fija multibrakets el resultado fue un alineamiento dental correcto, pero una exposición gingival excesiva al sonreír, lo que comprometía el factor estético del caso. El examen extraoral reveló una altura facial y una longitud del labio superior que estaban dentro de la norma. La erupción pasiva alterada era la responsable de la sonrisa gingival, estando los demás parámetros estudiados, tanto extra como intraorales, dentro de los valores promedio.
Para resolver esta situación se realizó un alargamiento coronario mediante la elevación de un colgajo a bisel interno con cirugía ósea en el segundo sextante.
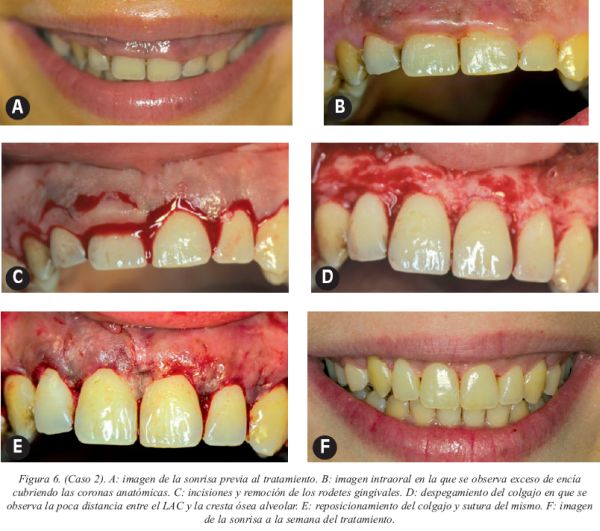
Caso 2 (Fig.6)
Mujer de 27 años que acudió a la clínica por un problema de estética a nivel anterior. El motivo de consulta fue su sonrisa gingival. La paciente se encontraba en buen estado de salud general, tomaba anticonceptivos orales desde hacía 2 años y fumaba 10 cigarrillos diarios. Se realizó el tratamiento ortodóncico durante 18 meses mediante aparatología fija multibrakets, concluyendo 6 años antes de la consulta actual. Durante la misma el examen general permitió diagnosticar la erupción pasiva alterada y el agrandamiento gingival concomitante.
Tras la realización del tratamiento periodontal básico mediante raspado y alisado radicular, se procedió a corregir la alteración mediante un alargamiento coronario, consistente en un gingivectomía a bisel interno, la elevación de un colgajo a espesor total y la cirugía ósea mediante ostectomía y osteoplastia.
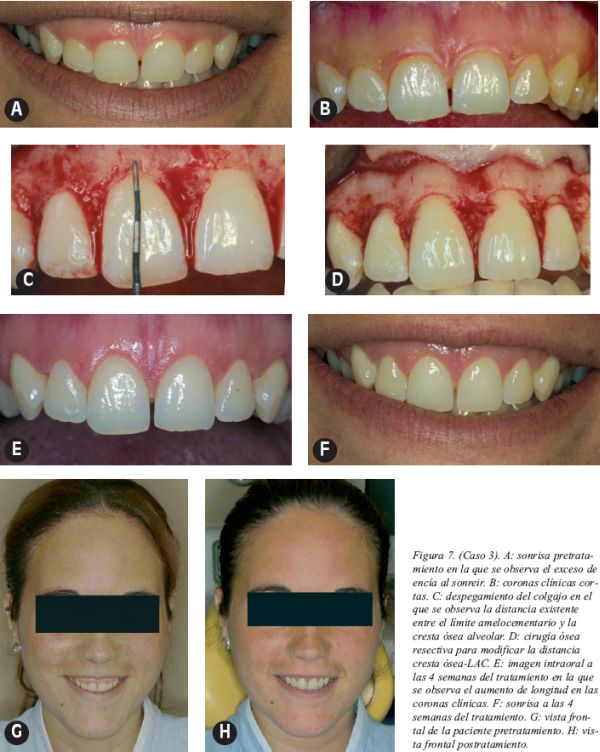
Caso 3 (Fig.7)
Mujer de 23 años. El motivo de consulta fue el exceso de encía que mostraba al sonreír. El estado de salud general era bueno. El examen extraoral reveló la existencia de un tercio inferior facial ligeramente aumentado y un labio superior ligeramente corto e hipertónico. El examen intraoral mostraba una erupción pasiva alterada combinada con gingivitis marginal.
Tras la realización de una tartrectomía y la correspondiente evaluación clínica se planificó la técnica de alargamiento coronario consistente en gingivectomía a bisel interno, elevación del colgajo a espesor total y cirugía ósea mediante ostectomía y osteoplastia, teniendo en cuenta que la sonrisa gingival no iba a resolverse completamente debido a su origen mixto.
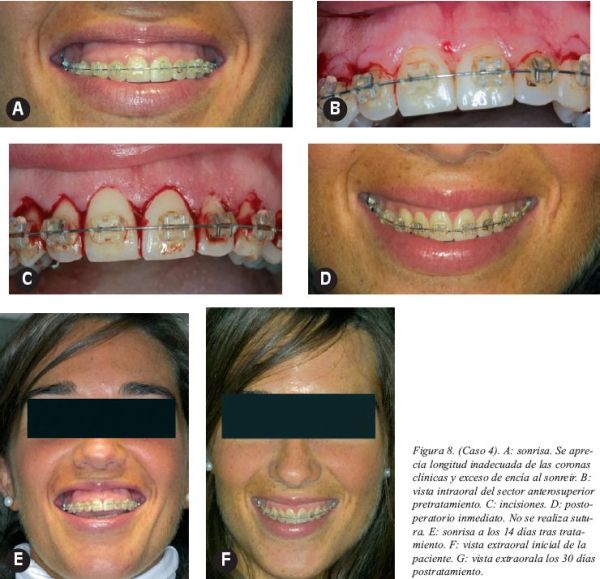
Caso 4 (Fig.8)
Mujer de 22 años que acude a consulta demandando mejora de su sonrisa.
La paciente se encontraba en tratamiento de ortodoncia y debido a la presencia de desgaste en los bordes incisales de los incisivos superiores las uniones amelocementarias podían encontrarse a distintos niveles aunque dichos bordes incisales se encontrasen alineados. Se decidió realizar la cirugía previa finalización del tratamiento ortodóncico por si hubiesen discrepancias entre los márgenes gingivales después de la cirugía, poder corregirse mediante ortodoncia.
Discusión
En la actualidad el exceso de encía al sonreir es cada vez mas motivo de consulta en nuestra práctica diaria. En función de la anchura de encía insertada y de las relaciones existentes entre la cresta ósea y el LAC optaremos por una u otra técnica quirúrgica.
En el primer caso clínico se puede observar la escasa anchura de encía insertada, se decidió realizar unos rodetes de menor altura con el fin de preservar al máximo el tejido queratinizado.
Una vez elevado el colgajo se realizó la osteotomía y se reposicionó el colgajo apicalmente.
En el segundo y tercer caso clínico debido a la suficiente anchura de encía insertada, se decidió realizar las incisiones a nivel del LAC para una vez levantado el colgajo, realizar la cirugía ósea respetando en todo momento el tejido interproximal para asi evitar la pérdida de las papilas. En ambos casos no fue necesaria una reposición apical del colgajo. Se suturo el colgajo mediente puntos sueltos a nivel de las papilas anudados en palatino.
En el cuarto caso debido a la banda adecuada de encía insertada y que la distancia cresta ósea-LAC era la adecuada se realizó una gingivectomía a bisel interno. Debido al buen control de la hemostasia y al hecho de no haber levantado colgajo, no fue necesaria la utilización de sutura quirúrgica.
Conclusiones
Los tratamientos odontológicos actuales, además de resolver la patología de base, se espera que aporten toda la estética que, dentro de la lógica, es objeto de demanda por parte de los pacientes. El éxito de este tipo de tratamientos está basado en una minuciosa exploración clínica y el correcto diagnóstico.
Utilizando la técnica mas adecuada en cada caso, eliminaremos esa porción de tejido periodontal que cubre parte de las coronas anatómicas evitando su posterior recidiva.
El clínico ha de reconocer tanto las maloclusiones como las alteraciones esqueléticas que pueden producir un exceso de encía al sonreír, para las cuales el tratamiento periodontal quirúrgico es insuficiente y precisa apoyarse en procedimientos multidisciplinares. La erupción pasiva alterada es una causa muy frecuente de sonrisa gingival, siendo su diagnóstico la pieza fundamental encaminada a la realización de la técnica quirúrgica periodontal más adecuada evitando así, en muchos casos, ese exceso de encía al sonreir que tantas veces es objeto de consulta en nuestros pacientes.
Bibliografía recomendada
Para profundizar en la lectura de este tema, el/los autor/es considera/an interesantes los artículos que aparecen señalados del siguiente modo: *de interés **de especial interés.
1. Ainamo J, Loe H. Anatomical characteristics of gingiva. A clinical and microscopic study of the free and attached gingiva. J Periodontol. 1966;37:5-13. [ Links ]
2**. Coslet JG, Vanarsdall R, Weisgold A. Diagnosis and classification of delayed passive eruption of the dentogingival junction in the adult. Alpha Omegan 1977;10:24-28. Artículo en el que se describe una de las clasificaciones más empleadas de la erupción pasiva alterada. [ Links ]
3*. Evian CI, Cutler SA, Rosenberg ES, Shah RK. Altered passive eruption: the undiagnosed entity. J Am Dent Asoc. 1993;124:107-110. Artículo de revisión que hace un recorrido detallado sobre el diagnóstico y las opciones terapéuticas de la erupción pasiva alterada. [ Links ]
4. Volchansky A, Cleaton-Jones P. The position of the gingival margins expressed by clinical crown height in children ages 6-16 years. J Dent. 1976;4:116-122. [ Links ]
5. Morrow LA, Robbins JW, Jones DL, Wilson NHF. Clinical crown length changes from age 12-19 years: a longitudinal study. J Dent. 2000;28:469-473. [ Links ]
6. Wilson R, Maynard J. Intracrevicular restorative dentistry. Int J Periodontics Restorative Dent. 1981;4 :35-50. [ Links ]
7*. Garguilo A, Wenz F, Orban B. Dimensions and relation at the dentogingival junction in humans. J Periodontol. 1961;32:261-267. [ Links ]
Los resultados de este estudio clásico en la literatura periodontal, se describen los elementos que componen la unión dentogingival y sus dimensiones apico coronales, demostrando que se mantienen estables. También analiza las alteraciones que se producen tras la cirugía ósea.
8**. Kokich V, Nappen D, Shapiro P. Gingival contour and clinical crown length: Their effects on the esthetic appearance of maxillary anterior teeth. Am J Orthod. 1984;86:89-94. [ Links ]
Artículo de referencia sobre la estética gingival del sector anterosuperior y la importancia que tiene la ubicación apicicoronal de los márgenes gingivales en la misma.
9. Dolt A, Robins W. Altered passive eruption: An etiology of short clinical crowns. Quintessence Int. 1997;28:363-372. [ Links ]
10. Prichard J. Gingivectomy, gingivoplasty and osseous surgery. J Periodontol. 1961;32:257-262. [ Links ]
11. Allen EP. Surgical crown lengthening for function and esthetics. Dent Clin North Am. 1993;3:163-179. [ Links ]
12. Brägger U, Lauchenauer D, Lang NP. Surgical lengthening of the clinical crown. J Clin Periodontol. 1992;19:58-63. [ Links ]
13. Jorgensen M, Nowzari H. Aesthetic crown lengthening. Periodontology. 2000 2001;27:45-58. [ Links ]
14*. Levine RA, Mc Guire M. The diagnosis and treatment of the gummy smile. Compendium Contin Educ Dent. 1997;18:757-764. Artículo de revisión en el que se describen de un modo detallado las técnicas periodontales quirurgicas para el tratamiento de esta entidad. Se muestran una serie de casos clínicos con las distintas opciones terapéuticas. [ Links ]
15. Maynard J, Wilson R. Physiologic dimension of the periodontium fundamental to successful restorative dentistry. J Periodontol. 1979;50:170-174. [ Links ]
16. Rosenberg ES, Sang-choon C, Garber DA. Crown lengthening revisited. Compendium Contin Educ Dent. 1999;20:527-540. [ Links ]
17. Weinberg MA, Eskow RN. An overview of delayed passive eruption. Compendium Contin Educ Dent. 2000;21:511-520. [ Links ]
18. Wilderman MN, Pennel BM, King K, Barron JM. Histogenesis of repair following osseous surgery. J Periodontol. 1970;41:551-565. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ignacio Balda García
Clínica Balda
C/ Princesa, 61, 5ºD
28008 Madrid
E-mail: ibalda@gmail.com