INTRODUCCIÓN
La OMS define la adherencia al tratamiento como el cumplimiento del mismo, es decir tomar la medicación de acuerdo con la dosis, el programa prescrito y la persistencia de tomar la medicación a lo largo del tiempo. En los países desarrollados solo el 50% de los pacientes crónicos cumplen con los tratamientos, esta circunstancia hace que se puedan incrementar los procesos patológicos crónicos con una alta incidencia1. La adherencia incluye el inicio del tratamiento, la implementación del régimen prescrito y la interrupción de la farmacoterapia2. Se ha clasificado también como primaria o secundaria, siendo la primaria, la frecuencia con la que los pacientes no cumplen con las prescripciones cuando se inician nuevos tratamientos, por lo que se relaciona con el reabastecimiento y el inicio de la terapia con medicamentos3. Se considera la falta de adherencia secundaria como el medicamento que no se toma según lo prescrito descrito en las recetas4. Las intervenciones para mejorar la adherencia a la medicación se centran principalmente en los pacientes, sin embargo, las estrategias que se muestran efectivas son complejas y difíciles de implementar en la práctica clínica. Existe la necesidad de establecer modelos de atención, que aborden el problema de la adherencia a la medicación, integrando este problema en el proceso de atención al paciente. Aunque se tiene la creencia sobreestimando de que los pacientes cumplen las prescripciones establecidas por los médicos, en ocasiones, esto no es así, pudiendo llevar a oportunidades perdidas, para cambiar los tratamientos, resolver efectos adversos o proponer el uso de recordatorios para mejorar la adherencia de los pacientes al tratamiento5.
Los pacientes polimedicados y envejecidos son particularmente vulnerables a los problemas relacionados con los medicamentos y con el cumplimiento de los tratamientos, por lo que sería conveniente optimizar los mismos para obtener mejores resultados terapéuticos y del cumplimiento de los tratamientos6.
La falta de adherencia es un problema común en los ancianos, pero por diversas causas son diferentes, según se viva en las ciudades, en el medio rural o en residencias asistidas. Esta falta de cumplimiento de los tratamientos en las personas mayores, no está bien documentado en los aspectos generales, a pesar de ser una de las principales causas de morbilidad, describiéndose algunos factores en procesos aislados, como puede ser la hipertensión7, habiéndose incluso llegado a realizar, estudios derivados de la situación económica determinada por este problema8, siendo por lo tanto difícil establecer conclusiones sistemáticas sobre las posibles barreras basadas en las publicaciones actuales5,9.
El incumplimiento de la medicación tiene un carácter dinámico, temporal y multifactorial, con un impacto significativo en los resultados económicos y clínicos, almacenando los pacientes en sus domicilios, en ocasiones numerosos fármacos prescritos y no utilizados, por variadas circunstancias, establecidas por los pacientes.
La falta de cumplimiento de los tratamientos conduce a resultados clínicos precarios, a un aumento de las tasas de morbilidad y mortalidad10. Aproximadamente entre el 50-60% de los pacientes no son adherentes al medicamento que se les ha prescrito, especialmente aquellos que padecen enfermedades crónicas11.
La estimación inexacta de la adherencia a los medicamentos puede plantear problemas, tanto a los investigadores como a los clínicos, ya que los tratamientos efectivos se pueden juzgar como ineficaces, pudiendo desorientar la valoración de la evolución de los procesos médicos11.
Nuestro objetivo es conocer los factores de riesgo que pueden favorecer el incumplimiento de los tratamientos farmacológicos en un grupo de hombres y mujeres de un medio rural.
PACIENTES Y MÉTODOS
Definición de los objetivos del plan: teniendo en cuenta que a la farmacia del medio rural acuden los pacientes con frecuencia solicitando orientación farmacéutica, hemos pretendido conocer los factores de riesgo que favorecen la no adherencia a los tratamientos, en personas mayores de 65 años y así tratar de establecer la forma de mejorar el cumplimiento de los tratamientos.
La recogida de datos se realizó desde el día 1 de septiembre de 2016 finalizando el 30 de diciembre de 2018, teniendo una duración de 2 años y 4 meses.
Delimitación de la población interés: Se han incluido en este estudio 115 hombres y 128 mujeres mayores de 65 años que viven en el medio rural en tratamiento por procesos crónicos.
Muestra simple al azar: para obtener este tipo de muestra, nos hemos asegurado de que todos los individuos de la población interés tengan las mismas posibilidades de ser incluidas en el estudio.
Tipo de datos a recoger: de forma muy general se dividen en dos tipos, de quien se obtienen y según sus propiedades o características. El primero hace referencia a las personas y el segundo a los tratamientos.
Criterios de inclusión: se incluyen hombres y mujeres en grupos independientes a partir de 65 años y que se encuentran en tratamiento farmacológico.
Descripción de la técnica: mediante encuesta se obtienen las características personales, procesos médicos que presentan, tratamientos a los que están sometidos, respuesta a los distintos fármacos, interrupción de los mismos, las causas y los datos referentes a los fármacos que pudieran comentar. El control de los tratamientos se realizó mediante la tarjeta electrónica.
Para valorar las características de la adherencia a los tratamientos, se revisaron las siguientes bases de datos: PubMed, Ovidio/Medline, Embase, ISI Web of Science, PsychINFO y Cochrane de revisiones sistemáticas, desde enero de 1974 complementándose hasta enero de 2019. Se rechazaron los artículos anticuados y poco representativos y se revisaron los más actualizados, en referencia a los últimos años. Los estudios seleccionados incluyeron: informes, los grupos de comparación y los resultados con pacientes. Los datos de los metaanálisis se extrajeron de ensayos controlados aleatorios que cumplían los criterios del mismo. No se aplicó ninguna restricción a la terminología ni al idioma.
Ética: se ha preservado la intimidad de las personas y su anonimato, habiéndoles informado de las características del estudio, siguiéndose las normas establecidas en la declaración de Helsinki.
Criterios de eficacia: viene determinada por el tamaño de la muestra estadística, los tiempos de tratamiento y los niveles de confianza.
Análisis estadístico: se analizaron los datos obtenidos con el análisis multivalente, basado en un modelo de riesgos proporcionales de COX. El nivel de significación se estableció en 0,05. Se calcularon los niveles de confianza del 95%. Las variables estadísticas se analizaron mediante el paquete estadístico, SPSS versión 19 implementado para PC.
RESULTADOS
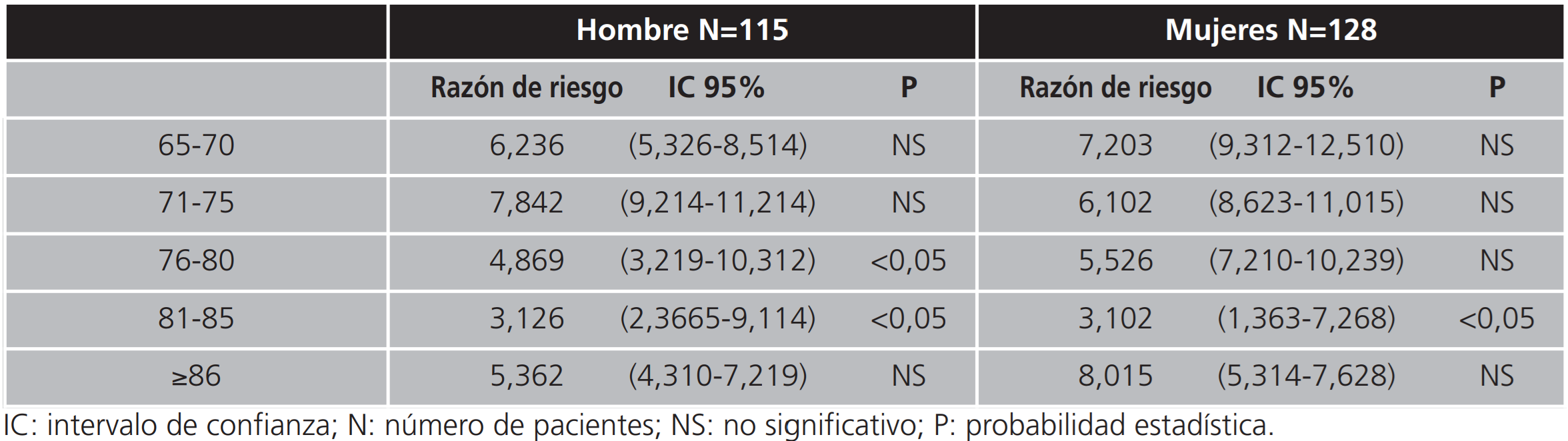
En la tabla 1 se representa el riesgo relacionado con la edad, estableciéndose que en el grupo de hombres estudiado, existe un riesgo significativo de abandono de los tratamientos en los grupos de edad entre los 76 y 80 años y así mismo entre los 81 y 85 años, mientras que en el grupo de mujeres solo es significativo en el grupo de edad comprendido entre los 81-85 años.
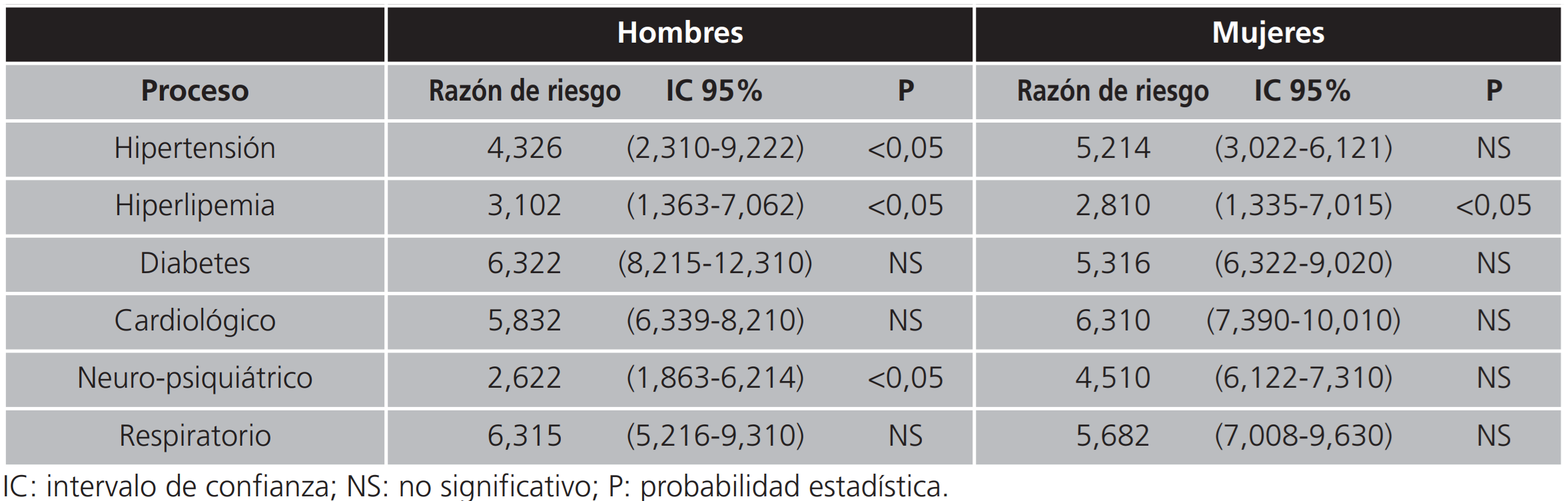
En relación con los procesos clínicos más frecuentes en tratamiento, tabla 2, existe un mayor riesgo de interrupción del tratamiento P<0,05 en los hombres, en los cuadros hipertensivos, hiperlipemias y los neuro-psiquiátricos, mientras que en las mujeres solo se detectó riesgo significativo en las hiperlipemias, habiéndose comprobado que en enfermedades crónicas complicadas, existe un menor riesgo de abandono, interrupción o alteración de las dosis de los tratamientos.
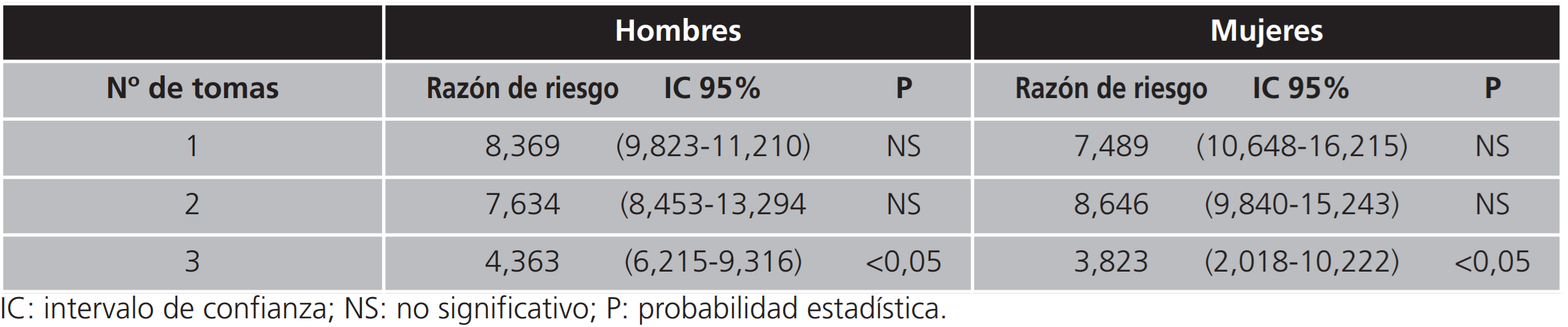
Sobre las pautas de tratamiento y el número de tomas, representado en la tabla 3, existe riesgo de interrumpir o alterar las pautas establecidas por los facultativos, cuanto mayor sea el número de ellas, de tal forma que, tanto en hombres como en mujeres, el riesgo es significativo en los tratamientos establecidos cada 8 horas y no significativo en las tomas únicas y cada 12 horas.
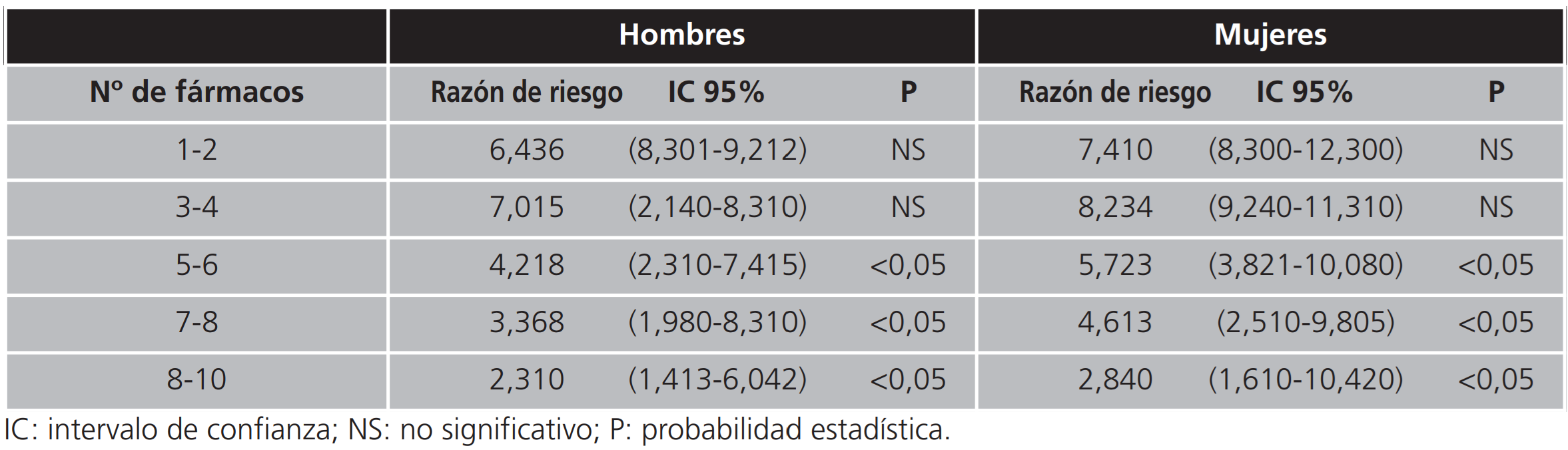
En el riesgo de abandonar e interrumpir los tratamientos según el número de fármacos, se establece un riesgo significativo tanto en hombres como en mujeres, a partir de los que presentan tratamientos con 5-6 fármacos, apreciándose que cuanto mayor es el número de medicamentos prescritos, mayor es el riesgo de abandonar o modificar los tratamientos (Tabla 4).
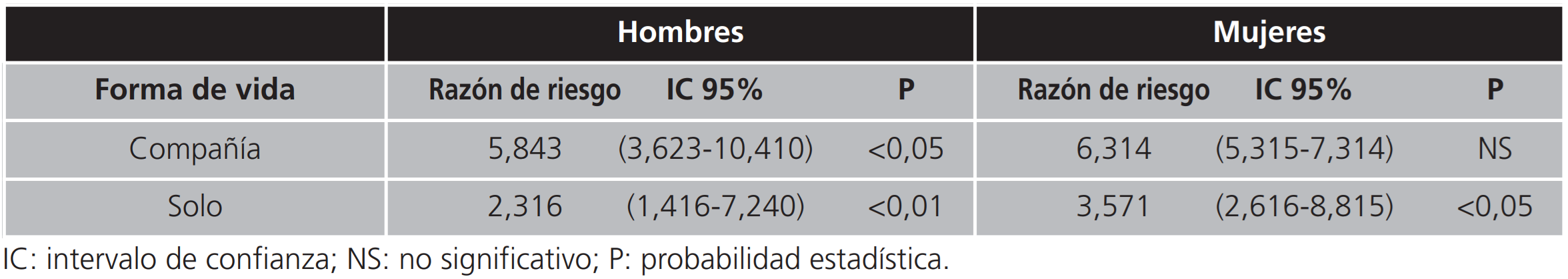
Según la forma de vida si es en compañía o viven solas, no se han incluido las personas que viven en residencias, tanto en hombres como en mujeres, existe un riesgo muy significativo de alterar los tratamientos en los hombres que viven solos P<0,01 e igualmente en las mujeres pero con menor significación p<0,05 (Tabla 5).
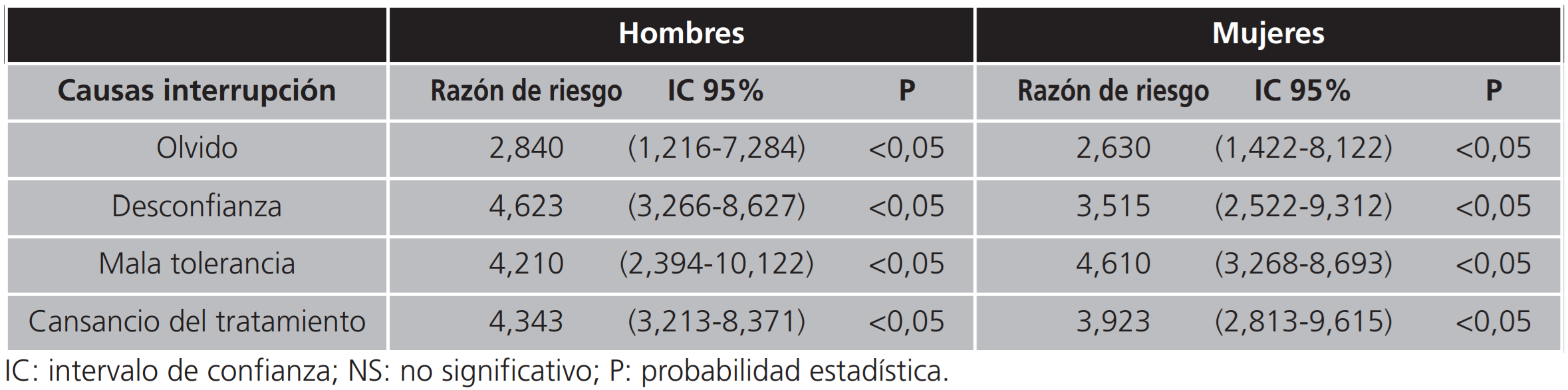
Sobre las causas de interrupción o modificación de los tratamientos, tabla 6, todos los parámetros valorados (olvido, desconfianza en que el tratamiento sea efectivo, mala tolerancia o cansancio del tratamiento) fueron significativos, planteándose como uno de los elementos a tener en cuenta sobre la no adherencia a los tratamientos farmacológicos establecidos.
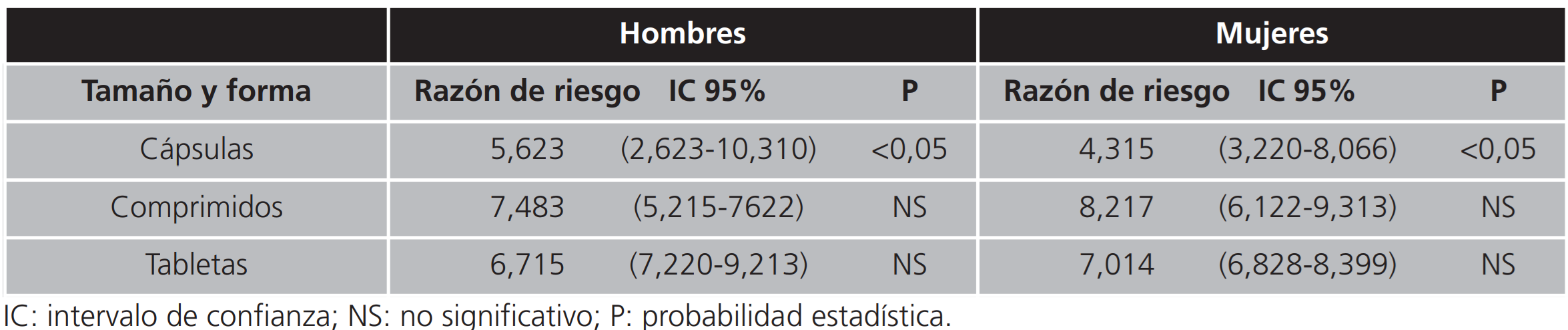
Con relación a la forma o tamaño de los medicamentos, existe un mayor riesgo de abandono de los tratamientos cuando los fármacos están formulados en cápsulas, mientras que los formulados en tabletas o pastillas no lo fueron, situación observada tanto en hombres como en mujeres (Tabla 7).
DISCUSIÓN
La dificultad de la adherencia a la medicación tiene causas multifactoriales que deben comprenderse, antes de que las intervenciones puedan diseñarse para mejorar la adherencia a la medicación. Según la OMS, existen múltiples factores que conducen al abandono o la alteración de las pautas de tratamiento, habiéndose clasificado en cinco categorías, las inducidas por factores socioeconómicos, las producidas por el tratamiento en sí, o condiciones de los fármacos, con un importante número de factores relacionados con ellos, como son el carácter crónico de muchos tratamientos, las características de los fármacos, las indicaciones de los mismos, las dificultades de administración o los efectos adversos descritos en la ficha técnica12. Además hay que tener en cuenta los factores relacionados con el paciente, los factores implicados con la condición o sistema de salud, o los prescriptores, pudiendo considerarse factores que condicionan los problemas de adherencia, por posibles deficiencias en la información sobre el proceso médico que padece, la prescripción sesgada o las descalificaciones de los tratamientos de otros facultativos, de esta forma, conociendo los factores que pueden intervenir, se suelen realizar las intervenciones13.
En un estudio reciente en el que se comparan las intervenciones para mejorar la adherencia, se describe que necesitan adaptarse a las características del paciente, incluyendo sus condiciones personales y médicas, se señala que la efectividad de las intervenciones parece estar relacionada con la condición clínica. Las intervenciones educativas y técnicas produjeron un efecto importante en el manejo de la adherencia en pacientes con enfermedades infecciosas, del sistema circulatorio y metabólico, mientras que los componentes de actitud presentan un mayor efecto en los trastornos musculo-esqueléticos y mentales del comportamiento o del desarrollo neurológico14. Siguiendo el control de la recetas electrónicas, se pudo comprobar que pacientes completaban o no, sus tratamientos y de esta forma, personalizar la atención de manera adecuada, y así comprender los factores asociados con las tasas de dispensación, y determinar las barreras y las oportunidades para un manejo óptimo de la enfermedad15.
Existe un aumento innegable en los estudios de los servicios de revisión de medicamentos en la asistencia sanitaria16. En países como Australia, los Países bajos, Reino Unido, Portugal, Dinamarca o Suiza, las revisiones de medicamentos son un servicio sanitario a nivel nacional, la población objetivo para la revisión de medicamentos difiere según los distintos países, teniendo la finalidad de que los pacientes se beneficien de los resultados de las revisiones17. Existe evidencia de que las revisiones de los medicamentos pueden mejorar los resultados de la adherencia, y la conveniencia de la prescripción de distintas fármacos, siendo contradictorio el impacto en el número de ingresos hospitalarios18.
Siguiendo estos criterios, Bélgica ha establecido protocolos de estudio con la finalidad de probar y optimizar el uso de medicamentos en ancianos polimedicados, de tal forma que se puso en marcha el estudio SIMENON6, obteniendo como un resultado de interés, el impacto de los tratamientos farmacológicos sobre la adherencia a los tratamientos, medidos objetivamente sobre las características de los mismos, y otro aspecto derivado de lo anterior, es la calidad de vida relacionada con la medicación, siendo el principal resultado de este estudio la variedad de tipos y problemas derivados de los tratamientos farmacológicos, en pacientes ancianos y polimedicados que llevan en ocasiones a interrumpir los tratamientos19.
Las barreras psicológicas se consideran actualmente, un factor de singular importancia en la interrupción o modificación de los tratamientos por parte de los pacientes. Tanto la falta de adherencia intencional o no intencional, tendrán aspectos de intervención distintos, y estrategias más efectivas para abordar las barreras psicológicas20.
Se han establecido modelos para abordar los problemas de no adherencia, entre los que hay que resaltar el de creencias sobre la salud de Rosenstock21, proponiendo que la susceptibilidad y seriedad se combinen para crear una percepción de la amenaza asociada a los problemas de salud. El Marco de preocupaciones de necesidad (NCF)22, creado para abordar el comportamiento de la adhesión al tratamiento en un metaanálisis, confirman la utilidad de este programa23 para cada uno de los modelos económicos, socioculturales y estructurales como favorecedores de los comportamientos intencionales.
También se han utilizado otros modelos, como el Heurístico de información - Motivación y estrategia, para ayudar a los clínicos a promover la adhesión al tratamiento por los pacientes24, o de otros modelos, como el establecido por el Instituto de Medicina del Comité de Calidad de Vida en EE.UU., que se centra totalmente en el paciente, con seis objetivos, para mejorar la asistencia sanitaria en el siglo XXI25. Valorando la posibilidad de utilizar el mayor número de recursos posibles, para prevenir la no adherencia, incluyéndose las tendencias actuales a la incorporación de ayudas tecnológicas (llamadas, mensajes de texto, temporizadores, etc.) ya que el olvido es una razón generalizada (horario, dosificación), como hemos podido comprobar en nuestro estudio. Todas estas técnicas tienen resultados moderados y a veces, resultaban incómodos para los pacientes26.
Uno de los factores analizados a tener muy en cuenta, es la frecuencia de la dosificación, como elemento que puede alterar la adherencia a los tratamientos, habiéndose comunicado que los pacientes con enfermedades crónicas, cumplían mejor el tratamiento cuando este era de una sola dosis al día, al contrario que cuando la dosificación era más frecuente27, circunstancia que también hemos comprobado en nuestro estudio.
El deterioro cognitivo es un desafío a la capacidad de adherirse a los complejos regímenes de medicación, necesarios para tratar múltiples problemas médicos en adultos mayores. Existen pocos estudios identificados y limitan la evaluación de las barreras al tratamiento, como pueden ser el vivir solo, las dificultades para programar la administración de medicamentos, utilizar medicamentos potencialmente inapropiados o pacientes poco cooperativos28.
No hemos encontrado estudios que hagan referencia a los factores de riesgo de la interrupción o alteración de los tratamientos, pero debe considerarse como un nuevo elemento a tener en cuenta cuando existe significación estadística. Hay que señalar que este estudio también tiene sus limitaciones, la población limitada al núcleo rural en el que hemos analizado los parámetros estudiados y donde trabajamos como farmacéuticos, que aunque existan elementos no significativos en el estudio sí se ha podido establecer elementos de no adherencia a los tratamientos, y que en algunas situaciones quedarían en segundo plano en los programas de intervención. Los farmacéuticos que se dedican a la atención y orientación farmacéutica necesitan habilidades para optimizar el uso responsable de los medicamentos y aumentar la adherencia a los tratamientos prescritos29.
Conclusiones
Ninguna estrategia para mejorar la adherencia puede considerarse la mejor. Pero sí habrá que tener en cuenta que las intervenciones multifactoriales suelen ser más efectivas, siempre que se actúe de forma personalizada.
Conflicto de Intereses: La autora manifiesta no tener conflicto de intereses ni fuentes de financiación alguna.