Mensajes clave
Se identificaron cuatro temas principales: (1) falta de límite con la comida, (2) hábitos alimentarios, (3) percepciones de la familia sobre los efectos negativos de la obesidad y (4) factores moduladores.
Los resultados destacan la importancia de los aspectos emocionales, la ansiedad y la falta de límite con la comida, el estilo de vida, los hábitos familiares, entre otros factores que dificultan el cambio y el mantenimiento de hábitos.
Se identificaron una serie de factores moduladores que ayudan positivamente al cambio y al mantenimiento de hábitos. Los resultados son relevantes y de gran utilidad para orientar las intervenciones en relación con las familias de niños/as y adolescentes con obesidad.
INTRODUCCIÓN
La obesidad es uno de los problemas de salud con más prevalencia y extensión a nivel mundial asociado a complicaciones de salud graves a nivel físico y psicosocial como cardiopatías, diabetes, artrosis, problemas respiratorios y de relaciones sociales1,2. Según la Organización Mundial de la Salud (OMS), en los países en desarrollo la prevalencia de sobrepeso y obesidad infantil en edad preescolar supera el 30%2. En España, los datos muestran un 34,9% de exceso de peso, un 20,7% de sobrepeso y un 14,2% de obesidad en niños y niñas entre los 8 y los 16 años3.
El ambiente, la dinámica familiar y las prácticas de crianza son algunos de los aspectos que tienen un papel fundamental en la promoción de conductas y de estilos de vida saludables, así como en la regulación emocional y de las conductas relacionadas con la ingesta en los niños y niñas2,4.
Recientes investigaciones señalan que un ambiente familiar caracterizado por unos hábitos poco saludables puede afectar negativamente a la salud de los niños y adolescentes5. Entre los factores que contribuyen a este estilo de vida se han resaltado la accesibilidad de productos industriales poco saludables, la escasa motivación para cocinar, el aumento de las actividades sedentarias, así como la falta de conciencia de los padres sobre la importancia de gestionar la alimentación de manera saludable6,7.
Además, la subestimación de los riesgos para la salud, respecto a la comida y a la obesidad, y la falta de conciencia por parte de las familias, supone un obstáculo para el cambio de hábitos saludables8 que influye en el mantenimiento de la obesidad y el sobrepeso infantil9,10. Es también importante la implicación percibida de los miembros de la pareja en la alimentación y actividad física de los hijos, así como en la gestión de conflictos emocionales en torno a las comidas11. Además, los estilos negligentes de alimentación por parte de los padres influían negativamente en la malnutrición por exceso de adultos jóvenes12.
Por otro lado, también se han señalado aspectos beneficiosos relacionados con la interacción familiar. Compartir tiempo en las comidas o sentarse a comer en familia, se ha asociado a una reducción del riesgo de obesidad y del riesgo del desarrollo de trastornos de alimentación13,14, así como a una mejor autorregulación de las sensaciones de saciedad y de apetito en los hijos. Asimismo, conocer las preferencias de los hijos y su estado de ánimo, permite a los padres ajustar de manera más adecuada las prácticas de alimentación y evitar conflictos durante la comida13.
En este sentido, se destaca la necesidad de realizar estudios de carácter cualitativo que exploren en profundidad las perspectivas de padres y madres cuyos hijos tienen un diagnóstico de obesidad o sobrepeso, para identificar las variables que podrían influir en el mantenimiento de estas problemáticas, necesarias a tener en cuenta para el desarrollo de tratamientos eficaces15.
Por todo ello, el objetivo de la presente investigación fue explorar las percepciones y experiencias de padres y madres de hijos diagnosticados con obesidad o sobrepeso respecto a la dinámica, el ambiente familiar y aquellos factores que obstaculizan o favorecen el establecimiento de hábitos saludables.
METODOLOGÍA
Diseño
Se diseñó un estudio cualitativo basado en una aproximación fenomenológica de carácter descriptivo, con el objetivo de poder conocer en profundidad la experiencia de los participantes16. La población del estudio fueron padres y madres de adolescentes diagnosticados con Obesidad o Sobrepeso que se encontraran en seguimiento en la Consulta de Endocrinología pediátrica del Servicio de Pediatría del Hospital Clínico San Cecilio PTS de la ciudad de Granada (España). Los participantes fueron derivados a la Consulta de Neuropsicología clínica del Servicio de Pediatría del mismo hospital.
Participantes
La muestra se seleccionó a partir de un muestreo intencional y estuvo compuesta por 25 participantes que fueron 18 madres y 7 padres de un total de 24 adolescentes con diagnóstico de Obesidad o de Sobrepeso. Los 25 participantes fueron divididos en 4 grupos focales. La media de edad fue de 43,6 años (DT=7,25). La edad de los adolescentes osciló entre los 8 y los 14 años, con una media de 12 años (DT=1,81). Todos los participantes eran españoles salvo dos de ellos, uno de origen venezolano y otro argentino (ver Tabla 1). En este estudio los padres y madres del mismo hijo/a se consideraron dos participantes independientes. Los criterios de inclusión para participar en el estudio fueron la existencia de un diagnóstico de obesidad y/o sobrepeso y encontrarse en tratamiento en la Consulta de Neuropsicología clínica del Servicio de Pediatría. La recogida de muestra finalizó cuando se alcanzó la saturación teórica en el análisis de datos.
Tabla 1. Características de la muestra.
| Variables | Grupo 1 - N=7 | Grupo 2 - N=6 | Grupo 3 - N=5 | Grupo 4 - N=7 |
|---|---|---|---|---|
| Media (DT) - y/o n (%) | Media (DT) - y/o n (%) | Media (DT) - y/o n (%) | Media (DT) - y/o n (%) | |
| Edad de los participantes (años) | 45 (7,60) | 39 (9,01) | 44 (5,94) | 45 (5,73) |
| Edad de los hijos/as (años) | 10 (1,47) | 11 (1,60) | 13 (0,54) | 13 (0,76) |
| Sexo de los participantes | ||||
| Mujer | 4 (57,14%) | 4 (66,67%) | 4 (80%) | 6 (85,71%) |
| Hombre | 3 (42,86%) | 2 (33,34%) | 1 (20%) | 1 (14,29%) |
| Estado civil | ||||
| Casado/a | 7 (100%) | 3 (50%) | 4 (80%) | 3 (42,86%) |
| Soltero/a | 0 (0 %) | 2 (33,33%) | 0 (0 %) | 0 (0 %) |
| Viudo/a | 0 (0 %) | 1 (66,67%) | 0 (0 %) | 0 (0 %) |
| Separado/a | 0 (0 %) | 0 (0 %) | 1 (20%) | 4 (57,14%) |
| Comorbilidades | ||||
| Obesidad | 5 | 6 | 5 | 7 |
| TDAH | 0 | 3 | 2 | 2 |
| Prematuridad | 2 | 2 | 1 | 4 |
| Lugar de residencia | ||||
| Rural | 5 (71,43%) | 5 (83,33%) | 4 (80%) | 7 (100%) |
| Urbano | 2 (28,57%) | 1 (16,67%) | 1 (20%) | 0 (0 %) |
Instrumentos
Los datos se recogieron a través de grupos focales utilizando un guión de entrevista de carácter semi-estructurado que fue elaborado a partir de la revisión bibliográfica6,8,13. Se abordaron diversos ejes a través de preguntas de carácter abierto que incluyeron: hábitos y modos de alimentación en la familia (¿cómo son las comidas en casa?, actividades diarias de los hijos/as (¿qué actividades realizan sus hijos a lo largo del día?), aspectos emocionales de su hijo/a con obesidad (¿cómo es la relación de su hijo/a con la comida? ¿cómo perciben que se sienten sus hijos en relación a la comida?) y preocupaciones sobre las consecuencias de la obesidad y el sobrepeso en los hijos/as (¿qué les preocupa con respecto a la obesidad o al sobrepeso de sus hijos/as?).
Procedimiento
La recogida de datos de los 4 grupos focales se realizó en dos momentos espaciados en el tiempo: dos fueron convocados en marzo de 2019 y los otros dos en enero de 2020. Los participantes que cumplieron los criterios de inclusión fueron contactados telefónicamente y se les explicó los objetivos del estudio. En una sesión posterior recibieron la hoja de información y firmaron el consentimiento informado por escrito. Los grupos focales se realizaron en una amplia sala de la Consulta de Neuropsicología clínica del Servicio de Pediatría del hospital y participaron en ellos dos investigadoras con experiencia previa en investigación cualitativa (MCS y CLR). La duración de los grupos osciló entre 60 y 90 minutos, siendo grabadas en audio y posteriormente transcritas en formato texto. El estudio fue aprobado por el Comité de ética de CEIM/CEI Provincial de Granada (Referencia: 1985-N-18).
Análisis estadístico
Se realizó un análisis temático a partir de la propuesta de Braun y Clarke (2006)17. En primer lugar, se procedió a una lectura en profundidad de cada grupo focal para obtener un sentido global del mismo. En segundo lugar, se realizó una codificación línea a línea a través de una aproximación inductiva. Dicha codificación fue llevada a cabo por tres de los investigadores (MCS, MIFA y CLR). En esta fase inicial se generaron un amplio número de códigos que fueron progresivamente revisados y fusionados entre sí. En último lugar, los códigos principales fueron agrupados en un total de cuatro temas. En aquellos casos en que hubo dudas con respecto a los códigos, se discutieron dentro del equipo de investigación para asegurar que representaran de manera adecuada la experiencia de los participantes, utilizándose una triangulación entre investigadores para ASE que los códigos fuesen generados de manera adecuada para asegurar la confiabilidad y el rigor del estudio. Así mismo, los grupos focales fueron transcritos por uno de los investigadores (MCS), asegurándose de que no se incluía ningún dato relevante, para garantizar la anonimización de los participantes. Los datos fueron analizados con el software informático ATLAS.ti versión 7.2.
RESULTADOS
El análisis de las respuestas de los participantes permitió identificar cuatro temas principales: Falta de límite con la comida, Hábitos vitales, Percepciones de los progenitores sobre los efectos negativos y Factores Moduladores (ver Tabla 2).
Tabla 2. Principales Temas y Códigos.
| Tema 1: Falta de límite con la comida | Tema 2: Hábitos vitales | Tema 3: Percepciones de los progenitores de los efectos negativos | Tema 4: Factores moduladores |
|---|---|---|---|
| Dificultad para establecer límites en el tipo de comida, la cantidad y el momento del día | Consumo de comida y bebidas poco saludables | Acoso escolar o bullying | Entorno escolar |
| Ansiedad con la comida | Escasa actividad física en la familia | Inseguridad respecto a la imagen corporal | Toma de conciencia del problema |
| Comer a escondidas y rechazo de algunos alimentos | Abuso de nuevas tecnologías | Disminución de actividades sociales y físicas | Planificación |
| Lugar central de la comida en la familia | Apatía y pasividad en tareas domésticas | Trato discriminatorio por parte de los profesionales | Hablar sobre la obesidad |
| No desayunar | Comorbilidad con otras enfermedades | Búsqueda de soluciones | |
| Dificultad para planificar la dieta por falta de tiempo | Causas percibidas de la obesidad | ||
| Sucesos de carácter traumático |
Tema 1. Falta de límite con la comida
La falta de límites en relación con la comida fue un tema central que suponía una fuente de ansiedad y de conflictos. Los participantes señalaron que sus hijos/as no hacían caso de las recomendaciones o límites que se establecían a nivel familiar y se identificó la dificultad para establecer un límite con respecto a lo que sus hijos debían comer, así como a la cantidad, al tipo de comida y al momento del día.
Asimismo, la ansiedad con la comida y, por lo tanto, la dificultad para saciarse y controlar impulsos fueron otros de los factores presentes. De hecho, con frecuencia sus hijos/as comían a escondidas para saciar dicha ansiedad.
Por último, la comida a nivel familiar ocupaba un lugar central. En muchos casos, los participantes destacaron que la comida era algo que les unía como familia a lo largo de varias generaciones.
También se identificó la presencia de patologías en los padres u otros familiares, como la diabetes o el hígado graso, así como un historial previo de problemas relacionados con la conducta alimentaria y la malnutrición por exceso. Finalmente, aunque comer rápido fue algo mayoritario, algunas familias referían que sus hijos/as eran excesivamente lentos a la hora de comer (ver Tabla 3).
Tabla 3. Códigos y citas asociadas a “falta de límite con la comida”.
| Códigos | Citas |
|---|---|
| Dificultad para establecer límites en el tipo de comida, la cantidad y el momento del día | P1 (G1) “Antes iban a atracar el frigorífico y echaban mano de un yogur o cualquier cosa y luego no lo encontraba y me decían que se lo habían comido. Les preguntaba por qué no me habían pedido permiso. Van cogiendo la costumbre” |
| M2 (G3) “Es que claro, por mucho que les digas tú, ya tienen una edad que es que tampoco te hacen caso... tiene que venir alguien de fuera para que te hagan caso” | |
| Ansiedad con la comida | M3(G3) “Es que le gusta comer y no ve el fin y cuando está más nerviosa le ataca a la comida. La ansiedad la lleva mal” |
| M2 (G2) “Le pasa lo mismo al mío, lo que pasa que luego por la noche se pone malo y lo vomita todo y le digo eso es de todo lo que te has tragado” | |
| Comer a escondidas y rechazo de algunos alimentos | M3 (G2) “Yo le eché el candado a la puerta de la cocina y lo ha reventado ¿qué le hago?” |
| Lugar central de la comida en la familia | P2 (G1) “En mi casa sí, el padre y ella no piensan en otra cosa nada más que en comer; qué vamos a comer, qué hay de comer... todo el día pensando en la comida” |
| M3(G3) “Mi madre estaba amargada conmigo y con mis hermanas. No comíamos nada, yo creo que nos hemos criado con leche, huevos y pastas” |
Tema 2. Hábitos vitales
Los participantes señalaron una serie de hábitos vitales poco saludables que interferían en el estilo de vida de su hijo/a: como el consumo de comida y bebidas poco saludables (exceso de hidratos de carbono, bebidas carbonatadas, zumos industriales, dulces, aperitivos, etc.).
En segundo lugar, en muchos casos se identificó la escasa actividad física a nivel familiar y una preferencia por el transporte o vehículos en lugar de optar por andar o caminar. Asimismo, el abuso de las tecnologías de sus hijos/as, la apatía, la pasividad y la poca colaboración en tareas domésticas, influían en estos hábitos sedentarios. No obstante, en algunos casos había un incremento y preocupación por mantenerse activos en diferentes actividades semanales.
Por otro lado, el desayuno fue un tema especialmente crítico ya que de forma mayoritaria solían saltárselo o no prestarle demasiada atención. Había casos en los que los hijos/as no desayunaban nada o muy poca cantidad (un zumo o un vaso de leche). Con la merienda ocurría algo similar, al no darle importancia, los/las hijos/as solían comer lo que les apetecía (bocadillos, dulces o comidas procesadas).
Los participantes también señalaron que la falta de tiempo era una variable crucial con respecto a la obesidad y al sobrepeso, ya que en muchos casos cocinan rápido y cualquier cosa. Esto también afectaba a la hora de realizar actividades con sus hijos/as, como puede ser dar un paseo o realizar alguna actividad física (ver Tabla 4).
Tabla 4. Códigos y citas asociadas a “hábitos vitales”.
| Códigos | Citas |
|---|---|
| Consumo de comida y de bebida poco saludable | P3 (G1) “Lo que pasa es que íbamos a reventar y entonces tuvimos que beber agua, esa es la verdad” |
| Escasez de actividad física en la familia y abuso de las nuevas tecnologías | M2 (G2) “Pues yo creo que lo hace aposta, porque es muy lenta para vestirse, para todo, para que la tenga que llevar en coche” |
| M3 (G3) “A mi hija no le ha gustado el deporte, siempre hemos intentado que hiciera con nosotros y todo eso, y nunca” | |
| M4 (G4) “Quiere estar todo el día tumbada con el móvil, ni hacer deberes ni nada” | |
| No desayunar | M2 (G3) “Ella no suele desayunar es que no puede, recién levantada no puede desayunar” |
| M6 (G2) “El mío nada, claro, como yo salgo antes que ellos al trabajo, pues se quedan solos y algunas veces se hacen un Colacao, otras veces no” | |
| Falta de tiempo | P4 (G1) “En nuestra familia era siempre sopa, pero nosotros hemos cogido la costumbre de hacer algo rápido como arroz, algo estofado...” |
| M2 (G2) “Estamos trabajando. Mi marido está trabajando fuera, entonces cuando está en casa a lo mejor comemos, pero ella pues eso, muchas veces come con mi tía, otras veces come con mi mamá” |
Tema 3. Percepción de los progenitores sobre los efectos negativos de la obesidad
Los participantes identificaron una serie de efectos negativos de la obesidad y el sobrepeso en sus hijos/as: (1) episodios de acoso escolar o bullying, (2) la inseguridad y vergüenza en relación a la imagen corporal, (3) disminución de la participación en actividades sociales o físicas, (4) el trato discriminatorio por parte de los profesionales, (5) y la comorbilidad y diagnóstico de otras enfermedades.
En el colegio algunos participantes señalaron episodios de acoso escolar o bullying y de trato discriminatorio debido al sobrepeso u obesidad de sus hijos/as, muchas veces acompañados de una sensación interna de vergüenza con respecto de su físico. En algunos casos, esto suponía que sus hijos/as dejaran de realizar actividades con otros niños. Señalaron, además, la inseguridad que observaban en sus hijos/as respecto de su imagen corporal, así como problemas emocionales, de ansiedad y de baja autoestima (ver Tabla 5).
Tabla 5. Códigos y citas asociados a “percepciones de los progenitores sobre los efectos negativos de la obesidad”.
| Códigos | Citas |
|---|---|
| Acoso escolar o bullying | M4 (G3) “También ha tenido un verano difícil porque ha tenido un problema debido al sobrepeso y yo creo que comía hasta sin hambre... cogió la comida, era comer, comer, comer” |
| M2 (G2) “Hombre, ella en la escuela lo ha pasado muy mal, este año está mejor porque tiene otros maestros, otros alumnos, porque repitió también (...) pero ella desde chica siempre ha sido la gorda, la gafotas, la fea, y yo creo que pegaba por eso” | |
| Inseguridad respecto a la imagen corporal | M4 (G1) “No le gusta tampoco estar en bañador. No le gusta tampoco estar en fútbol porque él no puede correr tanto y entonces se complica mucho” |
| P1 (G3) “Va a comprar la ropa y se ve mal. Le gusta la ropa, se la lleva a casa, se la prueba y ya no le sienta bien, ya no le gusta. Se viene abajo y otra vez lo mismo” | |
| Disminución de actividades sociales y físicas | P1 (G3) “Desde hace 2 años que es cuando ella se vio un poquito más gorda, dejó radicalmente la competición y todo lo dedicado al deporte” |
| Trato discriminatorio por parte de los profesionales | P1 (G1) “Un médico, que es un profesional, como tenía sobrepeso no me quería mirar la cadera. Le tuve que poner una denuncia. Te miran muchísimo por el peso” |
| Comorbilidad con otras enfermedades | P1 (G1) “Mi hija tiene el colon irritable y muchos días se levanta llorando porque le duele la barriga” |
| M1 (G2) “Lo llevé al pediatra porque estaba resfriado y empezó a decirme que tenía asma, que tenía tiroides, que tenía no sé qué y que tenían que empezar a hacerle pruebas” | |
| P2 (G1) “A mi hija le diagnosticaron un problema de tiroides pero no ha requerido medicación y ahora por el sobrepeso si tiene que tomar insulina y está con la pastilla para el sobrepeso” |
Tema 4. Factores moduladores
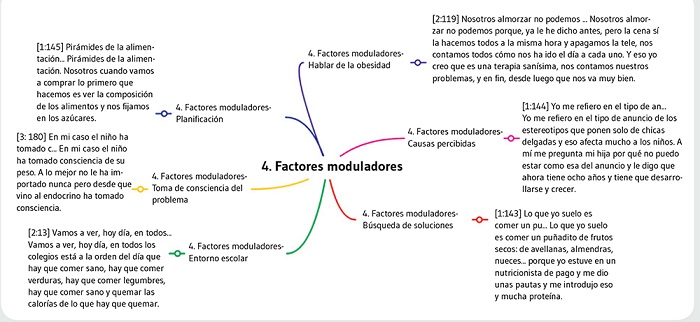
Como factores que tenían una influencia positiva en el comportamiento alimentario de sus hijos/as, los participantes identificaron: (1) el entorno escolar, al promover hábitos saludables; (2) el que sus hijos/as tomaran conciencia de su problema, lo que hacía que estuviesen más motivados para controlar su alimentación y realizar actividades saludables; (3) la planificación con antelación de las comidas; (4) poder hablar sobre la obesidad o el sobrepeso y sobre cómo se sentían sus hijos/as y (5) la búsqueda de soluciones y de intervenciones o recomendaciones (ver Figura 1).
Como factores que influían de manera negativa, los participantes destacaron: (1) las causas percibidas de la obesidad o el sobrepeso, destacando los aspectos sociales, la falta de información, o los estereotipos y cánones de belleza y (2) la vivencia de sucesos de carácter traumático y sus efectos negativos en el modo de comer.
DISCUSIÓN
El objetivo de este estudio fue explorar las percepciones y las experiencias de padres y madres de hijos diagnosticados con obesidad o sobrepeso respecto a la dinámica, al ambiente familiar y a aquellos factores que obstaculizan o favorecen el establecimiento de hábitos saludables. Los resultados muestran que los progenitores consideraron la falta de límite con la comida y los malos hábitos alimentarios como las principales causas del mantenimiento de la obesidad o el sobrepeso de sus hijos/as. Asimismo, expusieron sus creencias sobre los factores que podrían modular, de forma positiva y negativa, este comportamiento alimentario. Por último, se mostraron preocupados por las múltiples repercusiones, a nivel social y emocional, que podría conllevar el diagnóstico y la condición de obesidad y sobrepeso en estas edades.
En primer lugar, la mayoría de los progenitores identificaron problemas en relación con el establecimiento de límites con la alimentación. En concreto, se identificaron importantes dificultades para el establecimiento y el cumplimiento de un horario y de unas pautas alimentarias. Esto se debía en gran medida a que sus hijos/as mostraban una relación de ansiedad y de falta de control con la comida. Muchos de ellos empleaban la comida para mitigar estados de estrés como medio de autorregulación emocional. Estos resultados son acordes con el actual concepto de “comer emocional”, que hace referencia a la utilización de los alimentos y de la comida como vía de afrontamiento de las emociones negativas y de los estados de ánimo desagradables18. Este mecanismo de afrontamiento conlleva importantes consecuencias tanto a nivel físico como la ganancia de peso, como a nivel psicológico como sentimientos de culpa y de percepción de la imagen corporal distorsionada, entre otros efectos18,19.
En esta línea, una reciente revisión sobre los mecanismos de control de la conducta en los llamados comportamientos adictivos propone el paradigma de los modelos de aprendizaje para explicar este tipo de comportamientos como “aprendiendo a perder el control”20. El hecho de que la mayoría de los participantes identificarán la falta de límites en relación con la comida, pone de manifiesto que podría tratarse de un tipo de comportamiento compulsivo, más propio del consumo de sustancias. Además, con frecuencia observaban una preferencia por alimentos poco saludables, palatables y con un fuerte potencial adictivo. Esto puede indicar que el “comer emocional” estaría mediado por un valor recompensante en sí del mero acto de comer y, al mismo tiempo, pone de manifiesto la importancia de este tipo de alimentos potencialmente adictivos en el mantenimiento de este comportamiento.
En segundo lugar, los participantes identificaron una serie de hábitos a nivel familiar marcados por la escasez de actividad física diaria, por el abuso de las tecnologías y por la falta de tiempo para planificar la alimentación. Estos hábitos influían en la preferencia por comidas rápidas y poco saludables. Estudios previos señalan que los progenitores suelen ser conscientes de los problemas que conllevan la falta de actividad física y la dieta poco saludable sobre la salud, aunque tienen dificultades para llevar a cabo las acciones concretas. Esto se debe factores relacionados con la presencia de depresión en las madres, con el estilo de crianza y con las relaciones tempranas con los hijos/as caracterizadas por la negligencia, la sobreprotección o la hostilidad, lo que provocaba en los hijos/as dificultades a la hora de identificar las señales de hambre y saciedad, sentimientos de alexitimia y desregulación emocional21.
Por otro lado, los estilos de vida actuales, marcados por elevados niveles de estrés, influyen en que las familias no dispongan de tiempo suficiente para cocinar. Esto genera una mayor dependencia y preferencia por las comidas rápidas y por los alimentos procesados para satisfacer de manera inmediata las necesidades de sus hijos/as22,23. De este modo, el acto de comer motivado por emociones puede ser un factor explicativo de la ganancia de peso tras el seguimiento de una dieta y, al mismo tiempo, de la ineficacia a largo plazo de las intervenciones en el ámbito de la obesidad y del cambio de hábitos20,21.
También merece especial atención la ausencia del desayuno, ya que fue otro hábito destacado por un gran número de los/las progenitores/as. Se ha encontrado que existe una correlación positiva entre la omisión del desayuno y el sobrepeso y la obesidad24. De hecho, no desayunar se asocia con mayores niveles de glucosa y de lípidos en sangre en niños y en adolescentes con obesidad, lo que, a su vez, estimula la ingesta de alimentos y el apetito. Por eso, no desayunar, no es una solución conveniente para la pérdida de peso25.
Finalmente, los progenitores destacaron la presencia de una serie de factores moduladores que influían en la conducta alimentaria de los hijos/as. Estos factores estaban relacionados con aspectos personales como las creencias, la motivación, las emociones y las vivencias con carácter traumático; con su entorno escolar, a través de la promoción de hábitos saludables; con la dinámica familiar como la planificación de las comidas; y con aspectos sociales vinculados a la falta de información, a los estereotipos y a los cánones de belleza. En línea con estudios previos22,23,26, los hallazgos del presente estudio apoyan la idea de que la obesidad en niños/as y adolescentes, es un fenómeno multifactorial con diferentes niveles (físico, económico y sociocultural) que influyen de forma directa en los comportamientos y en los hábitos poco saludables relacionados con el sobrepeso y la obesidad.
CONCLUSIONES
En conclusión, los resultados de la presente investigación ponen de manifiesto las principales dificultades y los obstáculos de padres y madres cuyos hijos/as tienen un diagnóstico de obesidad o sobrepeso. Se destaca la importancia de los aspectos emocionales, así como de los múltiples factores que contribuyen y dificultan el cambio y el mantenimiento de hábitos en esta población. Los resultados obtenidos, junto a la presencia señalada de indicadores facilitadores del cambio, tiene una gran utilidad para orientar las intervenciones en relación con los padres y madres de niños y adolescentes con obesidad o sobrepeso.