Introducción
La prevalencia de la Diabetes Mellitus (DM) en adultos entre 20 y 79 años en el mundo en 2017 fue 8.8%1 llegando a ser la séptima causa de muerte en el mundo en 20182.
Uno de los factores que ayuda a un mejor control de la DM es la adherencia al tratamiento3. Esta adherencia tiene una relación directa con el conocimiento que tiene el paciente sobre la medicación antidiabética (CPMA)4.
Algunos estudios5,6 han medido el CPMA de una forma, cuanto menos cuestionable, desde el punto de vista de validez y reproducibilidad de resultados. Por esta razón el objetivo de este estudio fue identificar las distintas formas en que se ha medido el CPMA.
Métodos
Estrategia de búsqueda
Se realizó una revisión sistemática de la literatura en las bases de datos de Medline, Scopus, Cinahl y Psycinfo para identificar las formas en las que se ha medido el CPMA. El protocolo no fue registrado. Para llevarla a cabo se siguieron las recomendaciones dadas por el “PRISMA Statements”7.
En la Tabla 1 se presentan las estrategias de búsqueda para cada base de datos.
Tabla 1. Estrategia de búsqueda para esta revisión
| Base | Resultados | Fecha | Estrategia |
|---|---|---|---|
| Medline | 4 | 12/02/2019 | (“Patient Medication Knowledge”[Mesh]) AND “Diabetes Mellitus, Type 2”[Mesh] |
| Scopus | 7 | 12/02/2019 | ( ( TITLE-ABS-KEY ( “patient medication knowledge” ) OR TITLE-ABS-KEY ( “Knowledge Patient Medication” ) OR TITLE-ABS-KEY ( “Medication Knowledge Patient” ) OR TITLE-ABS-KEY ( “Patient Drug Knowledge” ) OR TITLE-ABS-KEY ( “Drug Knowledge Patient” ) OR TITLE-ABS-KEY ( “Knowledge Patient Drug” ) ) ) AND ( ( ( TITLE-ABS-KEY ( “Diabetes Mellitus,Type 2” ) OR TITLE-ABS-KEY ( “Diabetes Mellitus,Type II” ) OR TITLE-ABS-KEY ( “Type 2 Diabetes Mellitus” ) OR TITLE-ABS-KEY ( “Diabetes,Type 2” ) OR TITLE-ABS-KEY ( “Diabetes mellitus type 2” ) ) ) ) |
| Psycinfo | 24 | 12/02/2019 | MAINSUBJECT.EXACT(“Type 2 Diabetes”) AND (“Knowledge, Patient Medication”) OR (“Medication Knowledge, Patient”) OR (“Patient Drug Knowledge”) OR (“Drug Knowledge, Patient”) OR (“Knowledge, Patient Drug”) OR (“Patient Medication Knowledge”) |
| Cinahl | 1 | 12/02/2019 | (MH “Diabetes Mellitus, Type 2”) AND (“Patient Medication Knowledge”) OR (“Knowledge, Patient Medication”) OR (“Medication Knowledge, Patient”) OR (“Patient Drug Knowledge”) OR (“Drug Knowledge, Patient”) OR (“Knowledge, Patient Drug”) |
Selección de los estudios y extracción de datos
Tras eliminar los artículos duplicados, los artículos no relevantes para el estudio fueron eliminados por títulos y posteriormente por abstract, y si hubo alguna duda, se procedió a leer el artículo completo.
Este proceso fue llevado a cabo por dos revisores de forma independiente. En caso de que hubiese discrepancias, un tercer revisor medió el debate entre los dos primeros para decidir si el artículo era incluido o no.
Los criterios de inclusión fueron: i) estudios que incluyan pacientes con DM2 en tratamiento; ii) Deben medir el CPMA; iii) Artículos publicados hasta el día 2/12/2019.
Resultados
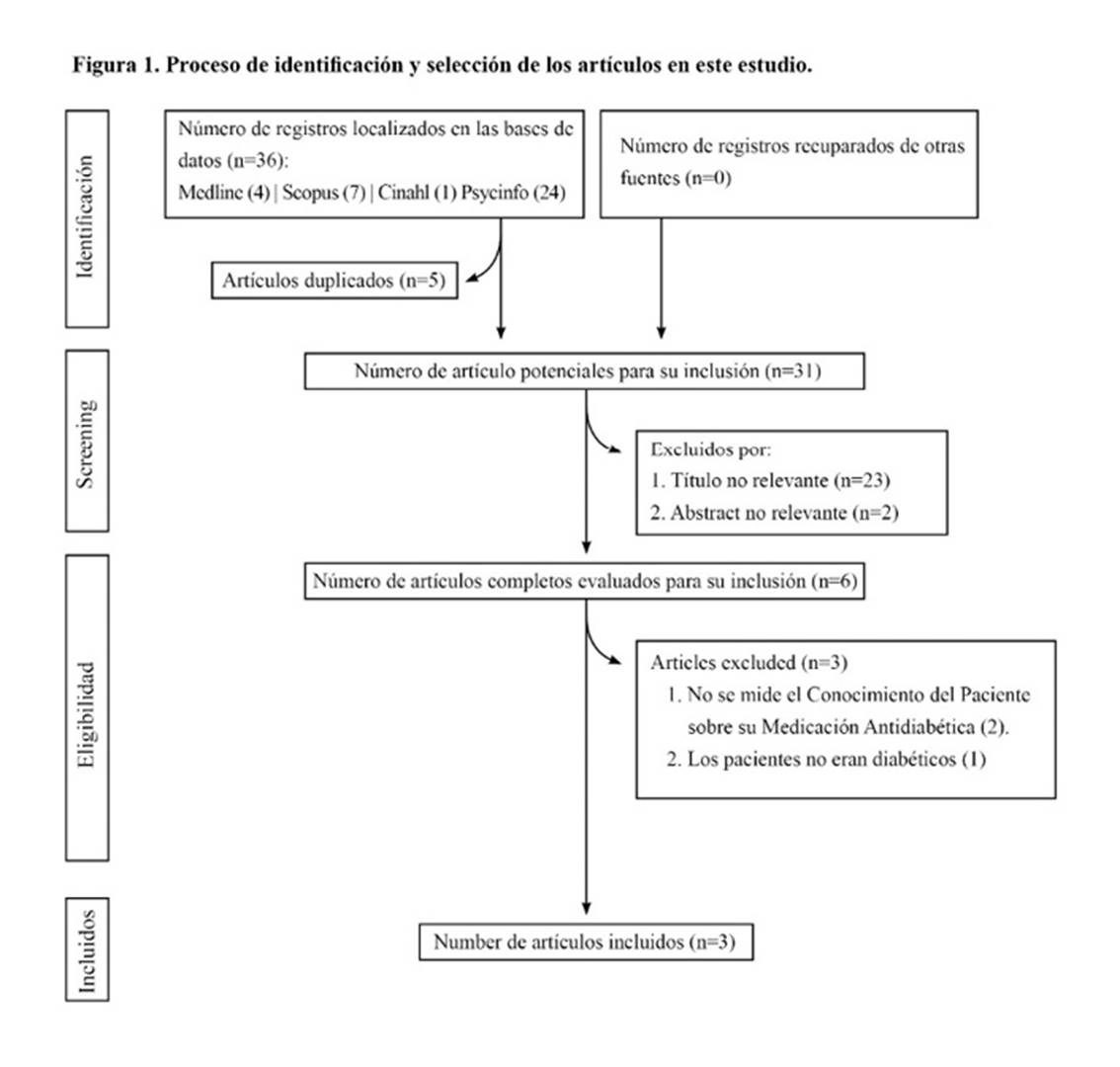
Se obtuvieron 36 artículos potenciales y tras el proceso de eliminación se incluyeron 3 artículos para su análisis (Fig. 1). Dos de ellos utilizaban cuestionarios para medir el CPMA y el otro utilizó una demostración práctica por parte del paciente.
El cuestionario presentado por McPherson et al8. contaba con 5 preguntas, que recababan la información sobre el nombre del medicamento, indicación, como y cuando tomar el medicamento, efectos secundarios y que hacer en caso de olvidar una dosis. Cada pregunta obtenía un puntaje en función de la respuesta. La suma de la puntuación de todas las preguntas proporcionaba una puntuación total de 0 y 8 puntos, donde puntuaciones ≥ 5 indicaban CPMA adecuado y < 5 como con CPMA insuficiente. Puesto que no aporta datos que verifiquen su validez y fiabilidad, no hay garantía de que los resultados obtenidos sean precisos y reproducibles, ni en la muestra que estudiaron ni en otras muestras. Es decir, su validez interna e externa queda en entredicho.
Por su parte, el cuestionario utilizado por Sakai et al6. pretende medir lo que ellos denominan “pobre entendimiento de la medicación antidiabética (PUAD)”. Lo hacen mediante una única pregunta en la que, si el paciente está siendo tratado, debe indicar de qué forma (terapia oral, inyectable, dieta, ejercicio). Después la respuesta se comparaba con la indicación del médico y, si las respuestas no coincidían se consideraba que el paciente tenía un PUAD inadecuado. En este caso, es difícil saber cuál es el CPMA por qué solo hace alusión a si toma algo o no, pero no hace referencia a dosis, pautas, identificación del medicamento, etc. Tampoco aporta unas pruebas de validez y fiabilidad que respalden la utilidad del método.
En el artículo presentado por Graumlich et al5. se consideró que los pacientes tenían un CPMA adecuado si conocían la posología de sus medicamentos, midiéndose de una manera práctica en donde se pedía a los pacientes que demostraran como y cuando debían tomar sus medicamentos. Tampoco se aportaron datos sobre validez ni fiabilidad de esta medida.
Discusión
El CPMA puede mejorar la adherencia de los pacientes con DM a su tratamiento porque consigue que comprendan mejor la importancia de estos en el control de la enfermedad4. Además el CPMA puede ayudar a corregir creencias falsas de los pacientes como por ejemplo que los medicamentos son perjudiciales a largo plazo, que son adictivos, etc…9.
Medir el CPMA, por tanto, es de vital importancia porque es necesario corregir estas creencias. Para ello es necesario disponer de una herramienta que pueda proporcionar medidas válidas y fiables de dicho CPMA.
Estas medidas podrían proporcionar información muy interesante para diseñar nuevas intervenciones educativas dirigidas específicamente a mejorar el CPMA y la conducta respecto a la adherencia a sus medicamentos. Algo que es sumamente importante para el control de la DM.
El estudio de Mugomeri et al10. midió el conocimiento que tenían los pacientes hipertensos sobre su medicación y encontró una relación entre un bajo conocimiento de la medicación antihipertensiva y una presión arterial elevada, resultados similares a los encontrados por McNaughton et al11. cuando se midió el conocimiento en salud de pacientes hipertensos.
En la revisión sistemática realizada por Chan et al12. También se concluyó que un bajo conocimiento sobre la medicación se relacionaba con una menor adherencia a los tratamientos.
Son muy pocos los artículos encontrados en esta revisión que de alguna forma miden el CPMA. En los estudios presentados por McPherson et al8. y Sakai et al6. se midió el CPMA con cuestionarios, siendo el presentado por McPherson el que contenía el grupo de preguntas más completas, además se observó una relación inversamente proporcional entre el puntaje del cuestionario y los niveles HbA1c, sin embargo, la población del estudio era muy homogénea sugiriendo que estos resultados pueden no ser extrapolables a otras poblaciones.
En los artículos presentados por Graumlich et al5. y Sakai et al6. solo se midió una variable, la posología por parte de Graumlich y el conocimiento de la forma en la que estaban siendo tratados (terapia oral, inyectable, etc.) por parte de Sakai, para determinar si los pacientes tenían un conocimiento adecuado de la medicación, ambas variables son fundamentales pero al limitarse solo a una en cada estudio, no se consideraron otras variables importantes que hubieran determinado a mayor detalle si un paciente tenía o no un conocimiento adecuado sobre su medicación.
La conclusión más evidente a las que los autores llegaron fue que no hay una clara definición de CPMA. Por esta razón cada cual utiliza una forma de medida que considera oportuna y clasificar al paciente en conocedor o no respecto a su medicación resulta imposible.
Conclusión
Los artículos incluidos en esta revisión indicaron que hay varias formas de medir el CPMA. Una de ella era mediante cuestionarios y otra mediante una demostración práctica del paciente, pero ninguna de estas aporta evidencia de su validez y fiabilidad. Por lo tanto, el uso de estas herramientas no es recomendable porque pone en riesgo la validez interna y externa de los estudios donde sean utilizados.
Desde el punto de vista clínico, tampoco son muy útiles porque no se puede saber si se recoge toda la información relevante respecto al CPMA ya que no aporta datos sobre validez de contenido.
Todo esto sería mucho más fácil si existiese una definición consensuada a nivel internacional de lo que se considera un CPMA adecuado. Por tanto, sería muy recomendable crear dicha definición y diseñar una herramienta que mida el CPMA y aporte datos de validez y fiabilidad.