INTRODUCCIÓN
Las infecciones periamigdalinas (IPA) están constituidas por el flemón (celulitis) y el absceso periamigdalino (APA); siendo el flemón una infección en fase difusa mientras que el absceso es una colección de material purulento localizada entre la cápsula amigdalina, el músculo constrictor superior de la faringe y el músculo palatofaríngeo [1–3]. Se estima que la incidencia de las IPA es de 30-37 pacientes por cada 100.000 habitantes al año. [4, 5] Se diagnostica principalmente en adolescentes y adultos jóvenes, aunque puede encontrarse en todos los grupos de edad [6]. Tras revisar la literatura, encontramos diversas pautas y combinaciones de tratamiento para las IPA. Desde manejo con antibióticos y corticoides o incisión y drenaje del contenido purulento o aspiración del mismo con aguja, incluso en algunos casos realizar amigdalectomía en caliente o diferido. Tratamientos que requieren la mayoría de las ocasiones ingresos hospitalarios [4, 6–11]. Con la finalidad de mitigar el riesgo de las exploraciones llevadas a cabo por los profesionales de los Servicios de ORL, incluyendo entre éstas el drenaje de los APA, la UK ENT presentó una nueva guía para el manejo de los abscesos periamigdalinos en adultos durante la pandemia. Las nuevas recomendaciones instaban a la disminución de las exploraciones de cavidad oral, así como el drenaje para disminuir el riesgo de contagio por la COVID-19 [12,13].
Han pasado más de dos años desde la primera ola COVID y hemos decidido evaluar el manejo en nuestro hospital de las IPA.
El objetivo de este estudio es obtener datos sobre la tendencia de las infecciones periamigdalinas los años previos a la pandemia, durante la pandemia y posterior a ésta en algunos aspectos epidemiológicos de las IPA.
MATERIAL Y MÉTODO
Estudio descriptivo retrospectivo y longitudinal sobre la prevalencia de las infecciones periamigdalinas durante el período de años comprendido entre enero de 2017 y diciembre de 2022 en el Área de Salud de León. Nuestro Servicio de Otorrinolaringología atiende a una población de 350000 habitantes aproximadamente, dependiendo del año [14].
Para llevar a cabo este estudio epidemiológico dividimos la muestra en tres grupos: prepandemia (años completos desde enero hasta diciembre de 2017, 2018 y 2019), pandemia (desde enero de 2020 hasta diciembre de 2021), pospandemia (de enero a diciembre de 2022). Los datos se tomaron del registro hospitalario informatizado.
Las variables clínicas que se analizaron fueron: edad y sexo, año de diagnóstico, infección periamigdalina (en forma de flemón o absceso), recurrencias (en forma de flemón o absceso), si se realizó amigdalectomía (previa al episodio de IPA o posterior; o si no se realizó), ingreso y estancia media hospitalaria. Las variables estudiadas se reflejan en la Tabla 1.
Tabla 1. Variables clínicas de la población incluida en la muestra
|
Variables clínicas |
N (%) |
|---|---|
|
Sexo Varón Mujer |
193 (59.02%) 134 (40.98%) |
|
Año diagnóstico (IPA) 2017 2018 2019 2020 2021 2022 |
62 (18.96%) 72 (22.02%) 67 (20.49%) 32 (9.79%) 32 (9.79%) 62 (18.96%) |
|
Edad media |
38 años (1 – 90 años) |
|
Infección periamigdalina (IPA) Flemón periamigdalino Absceso periamigdalino Ambas |
140 (42.81%) 174 (53.21%) 13 (3.67%) |
|
Recurrencia Flemón periamigdalino Absceso periamigdalino |
22 (6.73%) 31 (9.48%) |
|
Amigdalectomía Previa a la IPA Posterior a la IPA No amigdalectomía |
4 (1.22%) 27 (8.26%) 296 (90.52%) |
|
Ingresos |
293 (89.60%) |
Los criterios de inclusión fueron: pacientes con IPA diagnosticada con anamnesis y exploración física compatible, siendo ésta realizada por un médico otorrinolaringólogo. Mediante la punción-aspiración en la región más abombada del pilar amigdalino diagnosticaremos si tenemos un absceso (salida de pus) o flemón (punción sin salida de material purulento). Excluimos de la muestra los pacientes con diagnóstico de absceso parafaríngeo, absceso retrofaríngeo, flemón dentario o de suelo de boca.
Usamos el programa Excel para Windows para recoger y clasificar los datos obtenidos.
Para realizar el estudio estadístico se utilizó el software estadístico RStudio en su versión 4.1.3 para Windows. Se realizó el test chi-cuadrado para aquellas variables cualitativas mientras que para las variables cuantitativas se realizó ANOVA.
La publicación de los datos ha sido aprobada por el Comité de Ética Asistencial del Área de Salud de León y el Bierzo.
Hemos seguido las directrices STROBE Crossectional Reporting Guidelines [15].
RESULTADOS
Contamos con una muestra inicial de 340 pacientes obtenidos del registro hospitalario informatizado. En el período de los 6 años analizados, se descartaron 13 pacientes por no cumplir con los criterios de inclusión. Por tanto, obtenemos una muestra de 327 pacientes con diagnóstico de infección periamigdalina.
Para analizar los distintos años, agrupamos en período prepandemia (años 2017, 2018, 2019), pandemia (2020, 2021) y pospandemia (2022). La Tabla 2 muestra los resultados de las variables clínicas estudiadas.
Tabla 2. Resultados epidemiológicos agrupados por períodos de los pacientes incluidos en el estudio. (* No podemos calcularla ya que todavía desconocemos el dato de la población en el Área de Salud de León.) (** Existe una significación estadística p=0.0045, por lo que estas variables no son dependientes.
|
|
Prepandemia |
Pandemia |
Postpandemia |
|---|---|---|---|
|
Número de casos |
201 (61.47%) |
64 (19.57%) |
62 (18.96%) |
|
Incidencia media anual (100.000) |
21.78 |
10.58 |
* |
|
Edad (años) |
36.83 ± 17.02 (4-87) |
41.92 ± 14.65 (15-73) |
37.97 ± 18.16 (1-90) |
|
Ratio sexos H/M |
1.51 (121/80) |
1.37 (37/27) |
1.3 (35/27) |
|
Ingresos** |
188 (93.53%) |
56 (87.50%) |
49 (79.03%) |
|
Estancia media hospitalaria |
3.47 ± 4.58 (1-63) |
3.14 ± 1.31 (1-7) |
2.98 ± 1.63 (1-8) |
Edad y sexo. No se han obtenido diferencias significativas de la edad de los pacientes incluidos en el estudio. En la ratio por sexos, en el período prepandemia tenemos un 50% más de hombres que de mujeres, en el período pandemia un 37% más de hombres y en pospandemia un 30% más de hombres también.
Año diagnóstico. La tendencia de los años incluidos del número de casos de infecciones periamigdalinas está reflejada en la Tabla 2. Al analizar si hubo diferencias en el número de ingresos totales del Hospital de León, ingresos en el Servicio de ORL, e ingresos por infección periamigdalina en los diferentes períodos encontramos un resultado estadísticamente significativo (p valor chi-cuadrado <0.004673), es decir, son sucesos independientes.
En cuanto a la incidencia media anual observamos que en la prepandemia hubo una mayor incidencia de IPA (21.78 por cada 100.000 habitantes) respecto a la que encontramos en la pandemia (10.58 por cada 100.000 habitantes), por tanto, ha disminuido la incidencia un 48.58%.
Recurrencias. 53 pacientes (16.21%) de los que tuvieron un episodio previo de IPA tuvieron una recurrencia, 22 (6.73%) en forma de flemón y 31 (9.48%) en forma de absceso.
Amigdalectomías. También evaluamos cuando se realizaron amigdalectomía (previa a la IPA o posterior a la IPA) o si, por el contrario, no se realizó la amigdalectomía. Resultados en Tabla 3. Podemos deducir que no depende el hecho de haberte realizado una amigdalectomía con tener o no una recurrencia de IPA. Así mismo, según la etapa de edad, podemos afirmar que se han realizado más amigdalectomías tras una IPA en edad infantil vs edad adulta. Resultados Tabla 4.
Tabla 3. Datos sobre los pacientes amigdalectomizados o no y su relación con las recurrencias de IPA. P valor del test chi-cuadrado <0.0001
|
|
Recurrencia IPA |
||
|---|---|---|---|
|
NO 296 (90.52%) |
SI 31 (9.48%) |
||
|
Amigdalectomía |
SI, previa a IPA |
3 (1.01%) |
1 (2.23%) |
|
SI, posterior a IPA |
12 (4.05%) |
15 (48.39%) |
|
|
NO |
281 (94.93%) |
15 (48.39%) |
|
Tabla 4. Datos sobre las amigdalectomías y si se realizaron en edad infantil (<18 años) o adulta
|
|
Etapa edad |
||
|---|---|---|---|
|
Adulto 284 (86.85%) |
Infantil 43 (13.15%) |
||
|
Amigdalectomía |
SI |
22 (7.75%) |
9 (20.93%) |
|
NO |
262 (92.25%) |
34 (79.07%) |
|
Ingresos y estancia media hospitalaria. Únicamente 34 pacientes del total de la muestra (N=327) no ingresaron en el Servicio de ORL en el período de 6 años, un 10.4% de la muestra.
En la Figura 1. mostramos los ingresos en el Servicio de ORL en los diferentes períodos.
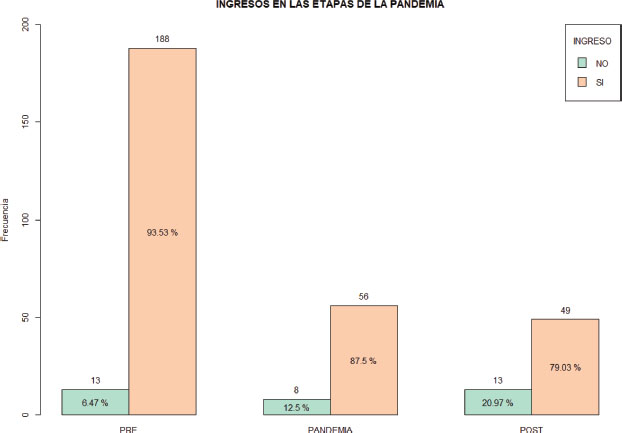
Figura 1. Datos epidemiológicos sobre los ingresos en los distintos períodos analizados. Pvalor del test chi-cuadrado 0.004498.
Si sólo se tiene en cuenta el período prepandemia y postpandemia, obtenemos que existe una diferencia de medias en el número de ingresos del Hospital de León y de IPA. En ambas ha disminuido el número de ingresos en la pospandemia (Tabla 5).
Tabla 5. Número de ingresos prepandemia y pospandemia en el Hospital de León (CAULE), Servicio de ORL (ORL), Servicio de ORL con diagnóstico de infección periamigdalina (IPA)
|
|
Prepandemia |
Postpandemia |
Intervalo |
Pvalor |
|---|---|---|---|---|
|
CAULE |
35201 |
33490 |
(424.33-2997.66) |
0.02921 |
|
ORL |
1058.67 |
950 |
(-75.73-293.07) |
0.1267 |
|
IPA |
59.33 |
48 |
(5.082-17.58) |
0.01604 |
En cuanto a la estancia media hospitalaria no encontramos diferencia entre los períodos analizados con una media mayor a 3 días de ingreso.
DISCUSIÓN
La pandemia por COVID-19 ha tenido un gran impacto en los últimos dos años entre los pacientes, los profesionales sanitarios y la sociedad. La sobrecarga de pacientes infectados por el coronavirus y las medidas de prevención de la infección han provocado un cambio en la atención sanitaria a todos los niveles. Dos años tras el inicio de la pandemia consideramos relevante estudiar cómo ha podido afectar a nuestro servicio.
Las IPA son una complicación frecuente de las amigdalitis agudas, al analizar el número de casos diagnosticados en nuestro servicio (Tabla 2) encontramos similitudes con otros hospitales con una incidencia entre 14-16 casos/100.000 habitantes y una reducción del 43 % en el año 2020 respecto al 2019. [16]. En los estudios revisados no encontramos diferencias significativas en la distribución por sexo o edad [3, 6, 16,17] o un ligero predominio en varones [18] como encontramos en nuestra muestra.
En nuestra serie observamos que en los años prepandemia el número de pacientes que presentó episodios de infecciones periamigdalinas por año eran similares, produciéndose un importante descenso durante los años 2020 y 2021, con una disminución de la incidencia del 48.58% y durante el año 2022 volver a cifras prepandemia como se muestra en la Tabla 1.
En un estudio de Reino Unido relatan que durante la COVID-19 realizaron un cambio en la forma de tratar las IPA de como se venía haciendo, concretamente los abscesos; en los años previos a la pandemia los APA se drenaban de rutina y durante la pandemia se administró una dosis de antibióticos IV y se daba de alta con tratamiento vía oral y corticoterapia sin realizar drenaje hasta casi una cuarta parte de los pacientes [12,19]. Mientras que, en nuestro Servicio se siguió realizando punción-aspiración como método diagnóstico e incisión y drenaje como tratamiento en caso de punción positiva al igual que se venía haciendo prepandemia.
Hay varios autores que durante la pandemia recomendaban el tratamiento con corticoides y antibióticos intravenosos para evitar el riesgo de infección por aerosoles y generación de gotas [13, 20, 21] tratamiento que ya se venía haciendo desde hace años como alternativa a la incisión y el drenaje [2, 3]. A pesar de la efectividad del tratamiento inicial, las infecciones periamigdalinas pueden recurrir en forma de flemón u absceso. Aproximadamente hasta el 15% de los pacientes pueden tener recurrencias [11, 17]. En nuestro Servicio, 53 pacientes (16.21%) de la muestra, tuvieron una recurrencia de IPA en el período de los seis años analizados.
Revisamos también las amigdalectomías. El episodio de absceso periamigdalino único no es indicación de amigdalectomía, siéndolo cuando hay una recidiva del APA, y preferiblemente una amigdalectomía diferida [2,7,10]. Realizar amigdalectomía en caliente está entre las opciones menos elegidas en la bibliografía revisada por las complicaciones entre otros factores [22].
En nuestro estudio encontramos que 4 pacientes (1.22%) amigdalectomizados en la infancia presentaron una recurrencia de absceso periamigdalino, siendo un porcentaje muy bajo. Como también mencionan S Farmer et al.[9] la presencia del APA tras la amigdalectomía es rara, aunque se han registrado casos en la literatura, siendo la causa más frecuente un remanente de tejido amigdalar, al no eliminar toda la cápsula durante la amigdalectomía.
En los resultados que aporta la Auditoría Nacional de Urgencias de ORL durante el COVID-19, menos pacientes acudieron al Servicio de Urgencia con amigdalitis o absceso periamigdalino [12], similar a lo obtenido en nuestro Hospital. En cuanto a los ingresos y estancia media hospitalaria, un estudio de cohortes multicéntrico en el Reino Unido mostró que los pacientes con APA suelen ingresar en el hospital y sólo el 12 % de los pacientes tienen una estancia hospitalaria de menos de 12 horas [23]. Otros autores presentan datos de estancia media de alrededor de un día los años previos a la pandemia, aumentando hasta 2 días en el año 2020 [16] sin embargo, en nuestro hospital no hubo diferencias estadísticamente significativas los años previos, durante ni posteriores a la pandemia en cuanto al número de días.
CONCLUSIONES
Hemos encontrado un ligero aumento de frecuencia en infecciones periamigdalinas en varones respecto mujeres.
Ha habido una disminución de la incidencia de infecciones periamigdalinas de un 48.58% en la pandemia (2020, 2021) respecto los años previos (2017, 2018, 2019). A pesar de haber disminuido el número de casos de pacientes ingresados no encontramos diferencias estadísticamente significativas sobre la estancia media hospitalaria. En cuanto a las recurrencias, 53 pacientes (16.21%) que tuvieron un episodio previo de IPA tuvieron un nuevo episodio.
Estos resultados deben servirnos para plantearnos nuevos retos en el manejo de las infecciones periamigdalinas como pueden ser disminución de la estancia media hospitalaria, valorar tratamiento inicial hospitalario y seguidamente alta con tratamiento domiciliario y así evaluar los casos que requieran ingreso por mala evolución…














