INTRODUCCIÓN
La prevalencia de la diabetes mellitus en España es del 9,4 %, según informes de la OMS de 2016 (1). El Servei Català de la Salut publicó una tasa de prevalencia en Cataluña del 7,5 % en el año 2017 y una incidencia de 5 casos por cada 1000 habitantes. La tasa de amputaciones digitales en los pacientes diabéticos entre 50 y 80 años oscila entre 9-11 por 1000 (2).
La isquemia crítica de miembros inferiores en pacientes diabéticos se debe a la aterosclerosis progresiva y difusa, más estrechamente asociada a los troncos distales. La terapia endovascular ha ganado participación creciente en la revascularización de estos pacientes (3).
En 1987, Taylor y Palmer introdujeron el concepto anatómico de angiosoma, que se define como un bloque tridimensional de tejido suministrado por una arteria fuente específica y drenando por una vena específica (4-6). Este concepto se ha aplicado a la isquemia crítica de las extremidades como un elemento para proporcionar flujo arterial directo a una región isquémica y, en consecuencia, aumentar las probabilidades de curación de heridas y de rescate de extremidades (7).
A pesar de lo anterior, todavía es frecuente la práctica de amputaciones menores primarias de los miembros inferiores amparadas por la fragilidad global de los pacientes afectados o por una aparente suficiente vascularización de la extremidad afectada.
El objetivo de este estudio es comparar la evolución de las amputaciones menores con revascularización respecto a las primarias, considerando, además, la presencia o no de angiosoma directo que nutra la zona del muñón que vamos a crear.
MATERIAL Y MÉTODOS
Se realizó un estudio observacional y comparativo sobre la población de pacientes ingresados en nuestro servicio por lesiones de pie diabético durante el periodo comprendido entre enero y diciembre de 2018 que requirieron amputación menor.
Se reclutaron 106 pacientes. Se recogieron los datos demográficos, los factores de riesgo vascular, las comorbilidades, la gradación en la escala WIfI de las lesiones y su tiempo de evolución. Los pacientes incluidos no tenían antecedentes de intervenciones previas de revascularización ni de amputación.
El estudio hemodinámico consistía en la determinación del índice tobillo brazo (ITB), o del índice tobillo dedo (IDB) si el ITB no era valorable, la presión transcutánea de oxígeno (pTO2) y la pletismografía digital. La prueba de imagen para el estudio topográfico arterial de la extremidad se llevó a cabo mediante ecografía Doppler arterial de miembros inferiores.
La presencia o no de neuropatía diabética se valoró según la clínica del paciente.
La revascularización previa a la amputación menor se consideraba si se detectaban parámetros en el estudio vascular que indicasen una escasa capacidad de curación: ITB inferior a 0,4, IDB inferior a 0,20, ondas pletismográficas planas o una tensión de oxígeno transcutánea menor de 30 mmHg.
La revascularización se consideró vía endovascular o vía abierta atendiendo a la extensión de las lesiones halladas, a la presencia o no de vena safena útil para las revascularizaciones abiertas y al estado basal general del paciente para soportar según qué intervenciones y anestesias.
La muestra se dividió en cuatro grupos según la necesidad-posibilidad de revascularización previa a la amputación menor y según la presencia de vascularización basada en el angiosoma directo o indirecto a la zona del muñón que íbamos a crear: amputación primaria con angiosoma directo, amputación primaria sin angiosoma directo, revascularización con angiosoma directo o revascularización sin angiosoma directo.
Las principales variables comparadas en cada grupo fueron la tasa de curación de las amputaciones menores, la tasa de amputaciones mayores y la mortalidad a largo plazo.
Las variables categóricas se mostraron como porcentajes y las continuas, como media y desviación estándar (DE). Para la comparación de variables categóricas se utilizó la prueba de χ2. Para la comparación de variables continuas, se utilizó la prueba de T de Student. El análisis estadístico se realizó mediante el programa SPSS versión 20.0. Consideramos significativa p < 0,05.
RESULTADOS
La tabla I recoge los datos demográficos, los factores de riesgo vascular, los antecedentes de interés y el tiempo de evolución de las lesiones de la muestra a estudio.
Tabla I. Características de la muestra
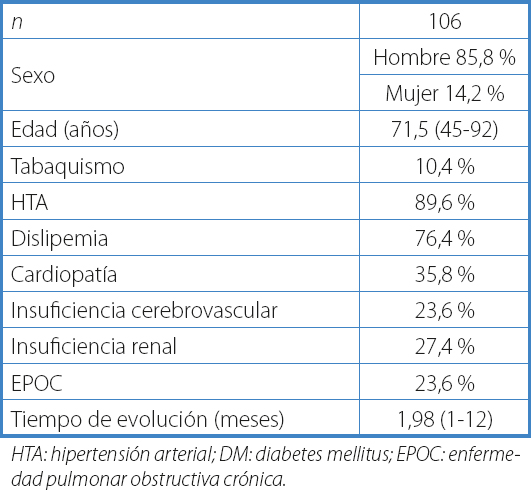
HTA: hipertensión arterial; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica.
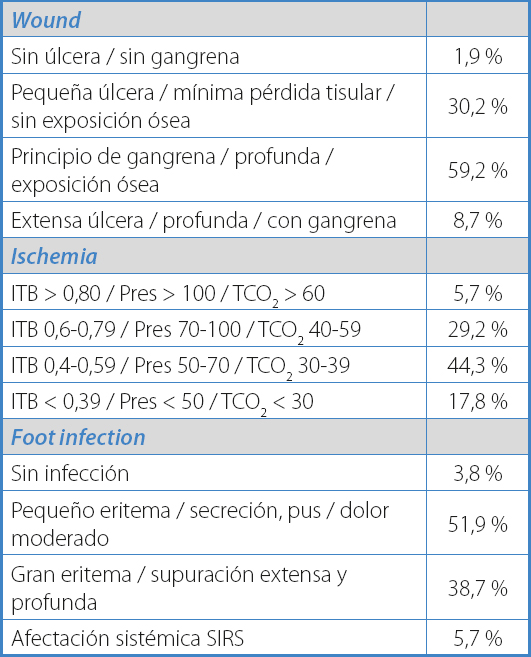
La tabla II muestra las características de las lesiones de los 106 pacientes según la escala WIfI. El 59,2 % de los pacientes presentó lesiones con afectación a planos profundos o exposición ósea (Wound- 3). Diecinueve pacientes (17,8 %) presentaron parámetros de isquemia crítica de miembros inferiores (Ischemia- 3).
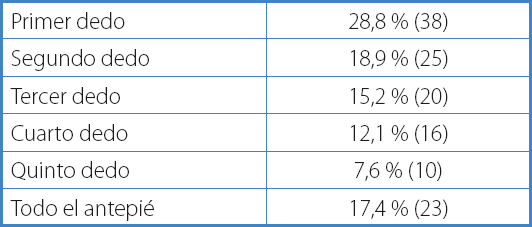
La ubicación de las lesiones en los 106 pacientes estudiados se desarrolla en la tabla III. Se identificaron un número total de 132 lesiones. Treinta y ocho lesiones (28,7 %) se situaban en la primera falange, mientras que 23 (17.4 %) abarcaban todo el antepié.
La tabla IV compara las características demográficas, los factores de riesgo cardiovascular y el tiempo de evolución de los cuatro grupos en los que se dividió la muestra, todos comparables entre sí, excepto por el parámetro de la edad.
Tabla IV. Características de cada grupo de la muestra
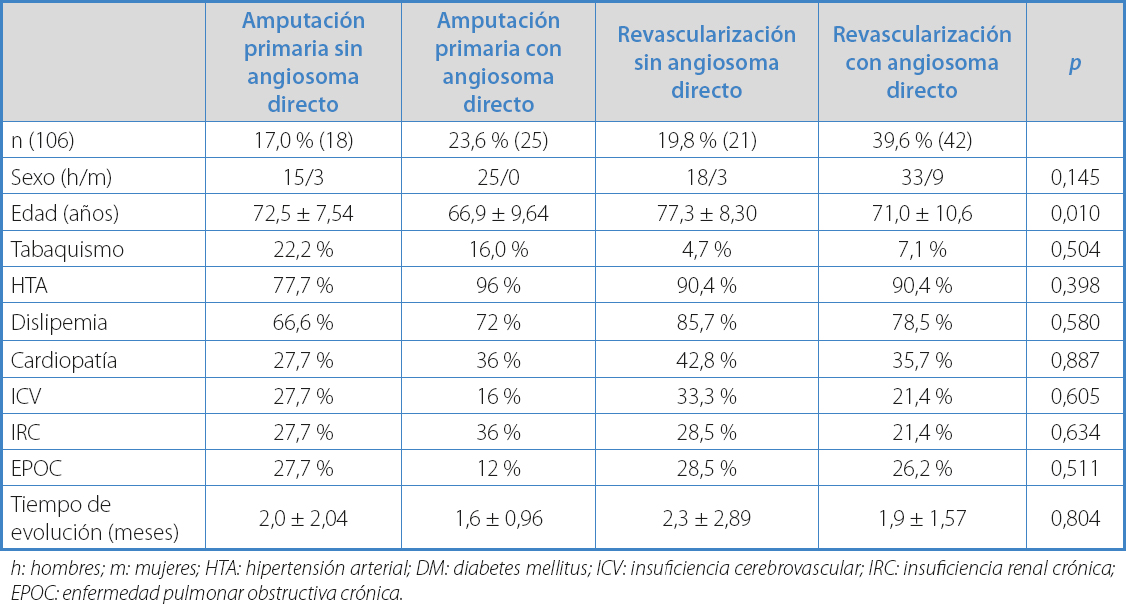
h: hombres; m: mujeres; HTA: hipertensión arterial; DM: diabetes mellitus; ICV: insuficiencia cerebrovascular; IRC: insuficiencia renal crónica; EPOC: enfermedad pulmonar obstructiva crónica.
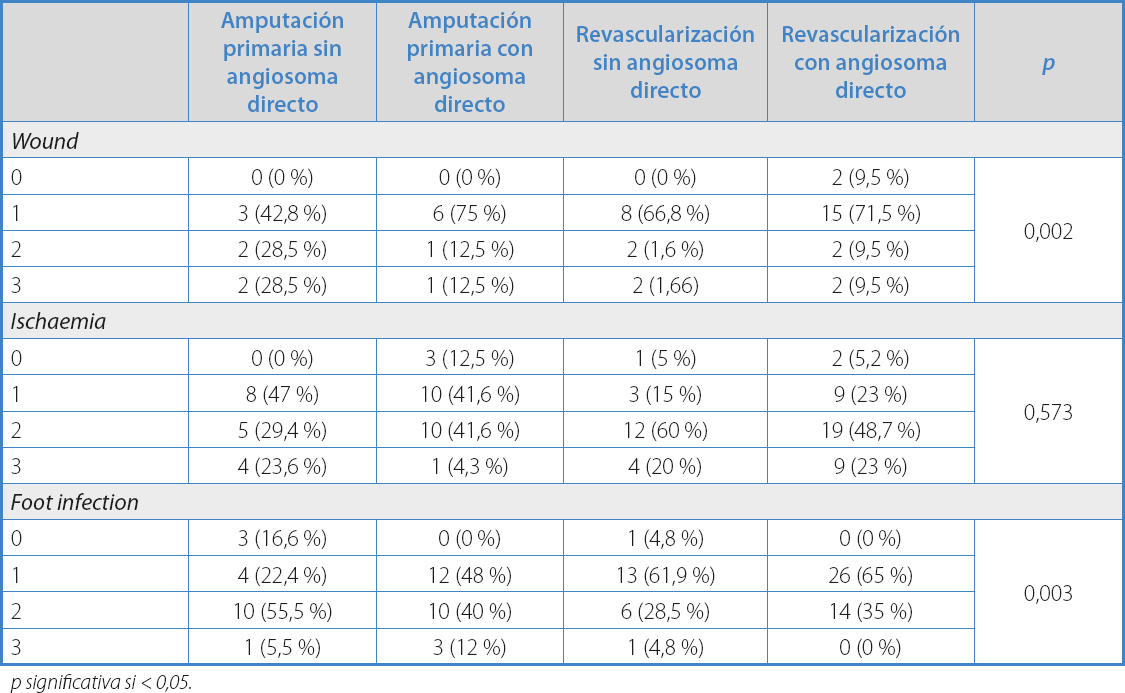
La tabla V muestra la distribución de la clasificación WIfI en cada grupo. No son comparables en las categorías Wound y Foot infection.
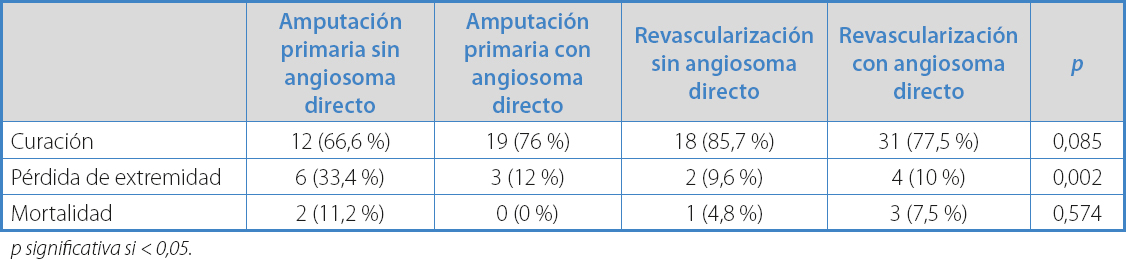
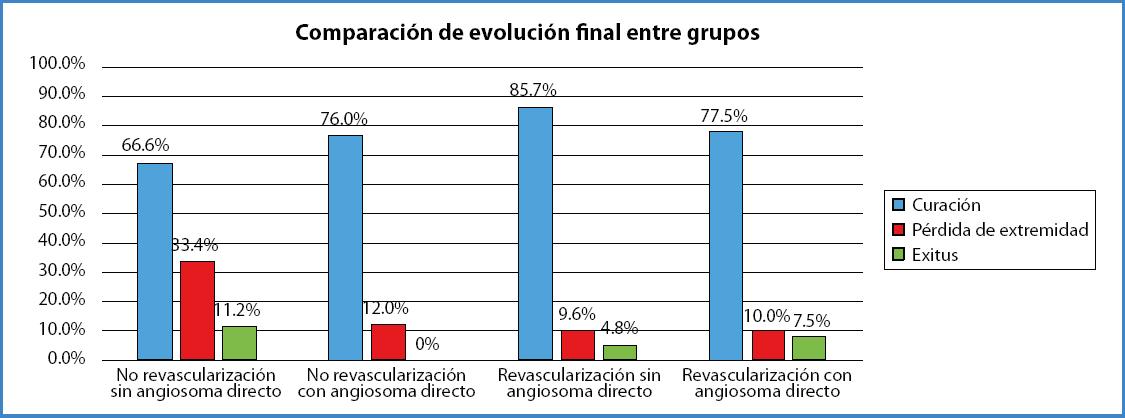
Respecto a la evolución de la muestra estudiada, se encontró una tasa de curación global del 75,5 %, una tasa de pérdida de extremidad del 15,9 % y una tasa de mortalidad del 5,6 %, que correspondía a seis pacientes. La tabla VI y la figura 1 muestran la comparación de las tasas de curación, la pérdida de extremidad y la mortalidad entre los cuatro grupos.
DISCUSIÓN
Este trabajo estudia si existe relación entre la revascularización, previa o no, en las amputaciones menores de los pacientes con patología de pie diabético, y si la presencia de angiosomas, directos o no, al muñón de amputación beneficia su evolución.
La ubicación anatómica y las características de las lesiones, los factores sistémicos asociados a la cicatrización tardía (nutrición, anemia, factores de riesgo cardiovascular y la adherencia al tratamiento, entre otros) y el tratamiento inadecuado de las lesiones podrían explicar parte del fracaso clínico en pacientes revascularizados. La óptima exploración y la estratificación de las lesiones, así como un correcto estudio arterial, son fundamentales en estos casos (6,8).
Los resultados de este estudio remarcan el valor del concepto de angiosoma en los resultados clínicos para pacientes con lesiones por pie diabético. Se obtuvo una menor tasa de curación en el grupo de amputación primaria sin angiosoma directo (66,6 %) respecto al grupo de amputación primaria con angiosoma directo (76 %), diferencia que fue estadísticamente significativa (p 0,047). Estos datos estarían en línea con la teoría de que la implementación de estrategias basadas en angiosomas en el territorio infragenicular puede mejorar las tasas de curación de heridas y el salvamiento de extremidad.
Ahora bien, a pesar de este concepto, se hace difícil decidir entre valorar qué vaso es más factible para revascularizar, sea o no la arteria responsable del angiosoma que nutrirá el muñón, o tratar la arteria responsable de la vascularización de la zona a tratar (5,6,8).
Diversos estudios publicados respaldan que la priorización de la revascularización según angiosomas puede garantizar una mayor tasa de curación. Así lo refleja el estudio de Neville y cols., quienes publicaron una tasa de curación en torno al 91 % en el grupo de revascularización directa respecto al 62 % en el grupo de revascularización indirecta (8).
Sin embargo, en nuestra serie hemos encontrado una tasa de curación del 77,5 % en el grupo de revascularización directa y del 85,7 % en el no directo (p 0,12). La posibilidad de una alta tasa de curación en el grupo revascularizado sin angiosoma directo podría justificarse por la frecuente variabilidad anatómica de los principales angiosomas entre pacientes y por la alta proporción de lesiones que se encontraban en el límite de dos o incluso de tres angiosomas, tal como lo explicó Kret en 2014 en una serie de 106 extremidades, en las que solo el 34 % dependía de un solo angiosoma (7).
Iida y cols. reportaron diferencias estadísticamente significativas en la tasa de salvamiento de extremidad al primer año: del 85 % en el grupo de revascularización según angiosomas respecto al 74 % en el grupo revascularizado sin vaso objetivo específico (9). Neville y cols., en 2009, obtuvieron unas tasas de amputación mayor superiores en el grupo de revascularización indirecta respecto al grupo de revascularización directa (38 % frente a 9 %, respectivamente) (8).
Finalmente, Alexandrescu y cols., en 2011, demostraron una tasa de salvamento de extremidad del 84 % a los 32 meses en pacientes diabéticos con úlceras isquémicas tratados con procedimientos endovasculares en los que se consideraba revascularización del angiosoma perjudicado (10).
Los resultados obtenidos en nuestra serie no difieren respecto a los descritos en la literatura en cuanto a la pérdida de extremidades. Hemos encontrado una tasa de amputación de extremidad mayor en los grupos no revascularizados. Es significativamente mayor en el grupo no revascularizado sin angiosoma directo (33 %) respecto a los grupos revascularizados (9,6 % frente a 10 %, indirecto y directo, respectivamente), e incluso mayor al grupo no revascularizado con angiosoma directo (12 %), de manera que podría sugerirse optar, en determinados casos, por una amputación menor en pacientes no revascularizados si existe permeabilidad de angiosoma directo.
Una posible razón que pudiese explicar el porcentaje similar de salvamento de extremidad en los grupos revascularizados directa o indirectamente respecto a los no revascularizados podría ser el mayor inflow proporcionado por la arteria revascularizada al área isquémica, a pesar de no hacerlo directamente.
El grado de infección es uno de los tres aspectos que la clasificación WIfI nos permite evaluar (11). Las categorías con mayor grado de infección fueron lideradas por el grupo de pacientes no revascularizados: foot infection 2 se presentó entre un 40 % frente a un 55 % de los pacientes no revascularizados con angiosomas directos e indirectos, respectivamente, mientras que un 12 % y 5,5 %, respectivamente, en los mismos grupos presentaron signos clínicos de SIRS (foot infection 3).
Tomando en consideración los datos previamente discutidos, es importante no subestimar el grado de infección de las lesiones (fundamentalmente en pacientes con signos clínicos de sepsis) a la hora de valorar la revascularización previa amputación de úlceras neuro-isquémicas.
Nuestro estudio está sujeto a las limitaciones de los estudios retrospectivos. Además, la falta de información respecto a la dimensión de las lesiones impide que pudiésemos orientarnos más respecto a la cantidad de angiosomas a revascularizar.
CONCLUSIÓN
Según nuestro estudio, la tasa de pérdida de extremidad es mayor en los pacientes que no se revascularizan y que no tienen un angiosoma directo al lecho de amputación. La tasa de amputaciones es similar entre los pacientes revascularizados y aquellos no revascularizados con angiosoma directo al muñón creado. Las tasas de curación del muñón y de mortalidad no dependen de la revascularización previa ni del angiosoma dedicado.