INTRODUCCIÓN
La trombosis aórtica es una entidad poco común. Su génesis suele darse en el contexto de una enfermedad aterosclerótica y, particularmente, en el de una enfermedad aneurismática. Su presentación es rara en una aorta sin enfermedad significativa previa. Su principal riesgo es el desarrollo de isquemia de distintos territorios, ya sea por la trombosis local o por fenómenos tromboembólicos (1).
La trombosis en vasos nativos con nula o escasa enfermedad suele asociarse a estados de hipercoagulabilidad. En la realidad global actual, la infección por COVID-19 se ha asociado a importantes alteraciones de la coagulación y se han descrito trombosis de territorios venosos, tromboembolismo pulmonar en distintos grados de severidad e isquemia aguda de territorios tanto viscerales como periféricos (2).
A continuación, se presentan dos casos de trombosis aórtica asociados a infección por COVID-19 y su resolución.
CASO CLÍNICO 1
Paciente de 70 años, sobrepeso, no fumadora, sin otros antecedentes. Con cuadro respiratorio agudo por COVID-19 manejada en su domicilio. Consultó por cuadro de una semana de evolución de dolor en la extremidad inferior derecha, persistente y que ha aumentado progresivamente en intensidad. Además, refiere parestesias al nivel de la pierna y del pie asociadas a frialdad.
En el examen, la extremidad derecha se presenta pálida, fría, con pulsos ausentes, con livideces en la planta y en el dorso del pie y con movilidad conservada. La izquierda se presenta sin dolor, con discreta palidez y con pulsos también ausentes. En el análisis del laboratorio destacó un recuento de glóbulos blancos de 25 000 GB/mm3; PCR: 315 mg/dl; plaquetas: 25 000 PLT/mm3; lactato: 37 mg/dl; dímero D: 5000 ng/dl. El angio TAC evidenció una mínima ateromatosis aórtica, una extensa trombosis desde la bifurcación aórtica hacia la ilíaca común izquierda y reperfusión de femoral común izquierda. En la parte derecha, oclusión completa desde la arteria femoral común hacia la distal (Fig. 1).
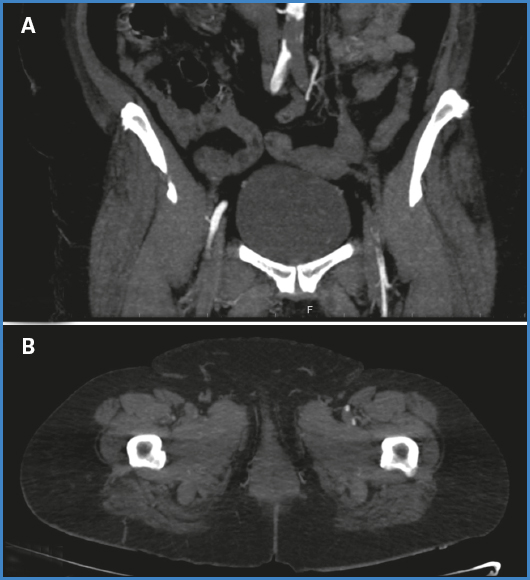
Figura 1. Cortes coronal y axial de angio TAC aortoilíaco y de extremidades inferiores. A. Corte coronal con extensa trombosis aortoilíaca y repermeabilización distal de la arteria femoral común izquierda. B. Corte axial con oclusión de femoral superficial y profunda derecha; se mantiene permeabilidad a izquierda.
El paciente ingresó en el Servicio de Cirugía, donde se le realizó una tromboembolectomía con abordaje de la femoral común y de la poplítea infraarticular derecha y una tromboembolectomía desde la femoral común izquierda. Persistía un flujo de mínimo a nulo desde proximal en ambas femorales comunes, por lo que se optó por una resolución mediante bypass axilobifemoral (derecha a izquierda) con prótesis PTFE 6 y 8 mm. Además, se realiza fasciotomía de compartimientos de la extremidad inferior derecha. El paciente evolucionó grave en la unidad de cuidados intensivos y falleció 48 horas después.
CASO CLÍNICO 2
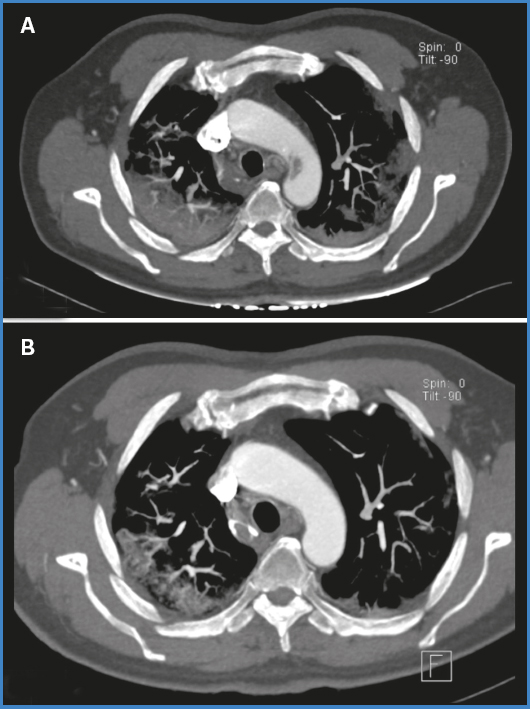
Paciente de 71 años, obeso, no fumador, sin otros antecedentes. Hospitalizado por neumonía por COVID-19. En el contexto de un deterioro respiratorio, se realizó un TAC de tórax contrastado. Como hallazgo se encontró una trombosis parcial relacionada con la curvatura menor del arco aórtico, diagnóstico que se confirmó con un angio TAC (Fig. 2). El hallazgo es asintomático, sin elementos clínicos sugerentes de tromboembolismo. Destacó la elevación del dímero D > 10 000 ng/dl. Se inició anticoagulación con heparina sódica endovenosa para mantener el objetivo del TTPK dos veces sobre el basal. El paciente requirió antibioticoterapia, oxígeno por alto flujo y pronación vigil para el manejo de la neumonía con evolución favorable. En el angio TAC de control a las dos semanas, se evidenció la remisión de la trombosis aórtica (Fig. 2). El paciente evolucionó sin otras complicaciones asociadas y se dio de alta con anticoagulación oral con dabigatrán.
DISCUSIÓN
Se ha descrito que hasta el 20 % de los pacientes con COVID-19 grave presenta alguna complicación, incluyendo trastornos de la coagulación. La mortalidad de la oclusión aguda aortoilíaca es alta, hasta un 62 % (2), y probablemente sea mayor bajo la coexistencia de una infección por COVID-19. Tal como señala Gómez-Arbeláez, la mortalidad global tras una cirugía urgente llegó al 18 % y la mortalidad tras una cirugía urgente vascular superó el 50 % durante el periodo de la pandemia (3).
Distintos estudios han demostrado la alteración de la coagulación a estados principalmente protrombóticos. Por ejemplo, el estudio de Tang y cols. la ha caracterizado con una elevación del dímero D y de productos de degradación de la fibrina, comúnmente presentes en pacientes que fallecen por neumonía viral (4). Se insinúa, además, una asociación entre estos estados de coagulación alterada y la incidencia de episodios de trombosis arterial con un aumento de hasta el 30 % de episodios de isquemia aguda de extremidades respecto a antes de la pandemia (2).
El tratamiento médico cobra relevancia como alternativa terapéutica, en particular en casos en los que la presentación clínica es más bien asintomática. La heparina sódica previene la propagación del trombo y mantiene la permeabilidad de vasos grandes y pequeños. Su beneficio teórico la señala como una opción efectiva para detener la progresión del trombo y el desarrollo de tromboembolismos (6). También se conoce su rol antinflamatorio dada la reducción de la tormenta de citoquinas. Esto podría ser beneficioso para pacientes con COVID-19 para limitar la activación de la cascada de la inflamación propia de la patogénesis de esta infección (2,6). El manejo quirúrgico de pacientes con COVID-19 y con complicación arterial plantea un gran desafío: el estado lábil en pacientes graves, sumado al riesgo quirúrgico inherente a un procedimiento arterial, suponen un escenario complejo a la hora de decidir la conducta terapéutica.