INTRODUCCIÓN
Durante las largas cuarentenas impuestas en el mundo por la pandemia de COVID-19 los médicos hemos empezado a usar con mayor asiduidad la modalidad de consulta virtual que, en algunos casos, ha sido la única alternativa debido a que el paciente se encuentra dentro de un grupo de riesgo o su traslado al consultorio está restringido o la gravedad de su caso no amerita internación o exposición al riesgo de un contagio.
La neurootología no ha sido una excepción en este contexto y usando el mecanismo de las videollamadas hemos podido dar atención y contención a un buen número de pacientes durante este período.
Como toda subespecialidad la atención en circunstancias virtuales supone fortalezas y debilidades que podemos expresar como pros y contras. Estos son:
Pros: el diagnóstico neurootológico es altamente dependiente del interrogatorio, en la opinión de muchos autores entre el 70 y 80% del diagnóstico está basado en el mismo [1, 2], de hecho, epidemiológicamente, la gran mayoría de los Síndromes Vestibulares son episódicos y no podrían no ser constatados en el examen físico al momento de la consulta [3, 4, 5, 6]. El examen de la vía vestíbulo-espinal es sencillo y se puede hacer fácilmente por videollamada.
Contras: gran parte de la sensibilidad y especificidad del examen neurootológico está basada en el exponencial crecimiento de la semiología oculomotora, sin embargo, llevar cabo la misma presenta en estos casos dificultades técnicas insalvables: se puede observar el nistagmo espontáneo, pero es muy difícil e impráctico remover la fijación visual, la realización de una prueba de impulso cefálico autoadministrado es casi imposible y las pruebas posicionales también.
Por esta razón y basados en la experiencia singular de las cuarentenas hemos diseñado un examen sistemático, basado en pruebas vestibuloespinales simples y presentadas en forma nemotécnica (abecedario). Sobre la base de nuestra experiencia y con una revisión de la literatura se intenta demostrar la etiología y topografía vestibular de los hallazgos.
Se plantea el uso de la mnemotecnia abecedario para ordenar el examen vestibuloespinal en los pacientes con afección del sistema vestibular, de manera simple y práctica, permitiendo la modalidad virtual.
Además, agregamos una búsqueda bibliográfica sobre aspectos clínicos de la evaluación de los signos vestibuloespinales.
MÉTODO
Revisión narrativa. Para la búsqueda de la bibliografía se utilizó la metodología de revisión sistemática de documentos en metabuscadores y bases de datos, en U.S. National Library of Medicine (vía Pubmed), y Cochrane Library Plus y en diversas revistas científicas. como Gait and Posture (2001), Journal of Vestibular Research (2008), Neurorehabilitation Journal (2014), BMC Ear, Nose, & Throat Disorders (2015), Frontiers in Neurology: Journal report (2016), The Laryngoscope (2017), Otology & Neurology (2019).
Periodo analizado desde 2001 a 2019.
Los términos Mesh utilizados fueron: Adult; Aged; Aged, 80 and over; Case-Control Studies; Cerebellar Diseases / diagnosis; Cerebellar Diseases / epidemiology; Comorbidity; Cross-Sectional Studies; Diplopia / etiology; Diplopia / physiopathology; Eye Movements / physiology; Female; Fixation, Ocular / physiology; Gait; Gait / physiology; Humans; Male; Meniere Disease / diagnosis; Meniere Disease / epidemiology; Middle Aged; Multivariate Analysis; Nystagmus, Pathologic / diagnosis; Nystagmus, Pathologic / physiopathology; Postural Balance; Posture; Prospective Studies; Reflex, Vestibulo-Ocular / physiology; Reproducibility of Results; Sensitivity and Specificity; Task Performance and Analysis; Vertigo / complications; Vertigo / epidemiology; Vertigo / therapy; Vestibular Diseases / diagnosis; Vestibular Diseases / pathology; Vestibular Diseases / physiopathology; Vestibular Diseases / rehabilitation; Vestibular Function Tests / methods; Vestibular Neuronitis / epidemiology; Vestibular Neuronitis / pathology.
ABECEDARIO DEL EXAMEN VESTIBULOESPINAL
Abecedario. El examen se dividió en cuatro pasos de acuerdo con las cuatro primeras letras del alfabeto:
Ataxia alude a la cuantificación de su grado, y a su valor como signo semiológico vestibular central o periférico.
Bárány alude a la prueba de desviación de los índices descripta por Bárány [7].
Cefálico alude a la observación del tilt o inclinación cefálica de la cabeza en relación con el tronco.
Desviación, alude a la desviación oblicua de los ojos (o skew).
ATAXIA
Se entiende por ataxia el trastorno caracterizado por la disminución de la capacidad de coordinar los movimientos [8,9].
Para explorar la ataxia y que tenga valor vestibular debemos pedirle al paciente que camine, desde la publicación de nuestro trabajo sobre síndromes vestibulares agudos [10] hemos adoptado la clasificación muy sencilla y fácil de aplicar propuesta por Lee y Baloh [11] donde la misma se divide en tres grados:
Grado 1: inestabilidad al caminar, pero logra hacerlo sin ayuda.
Grado 2: inestabilidad en la bipedestación, no puede caminar sin ayuda.
Grado 3: el paciente no puede adoptar la bipedestación ni caminar.
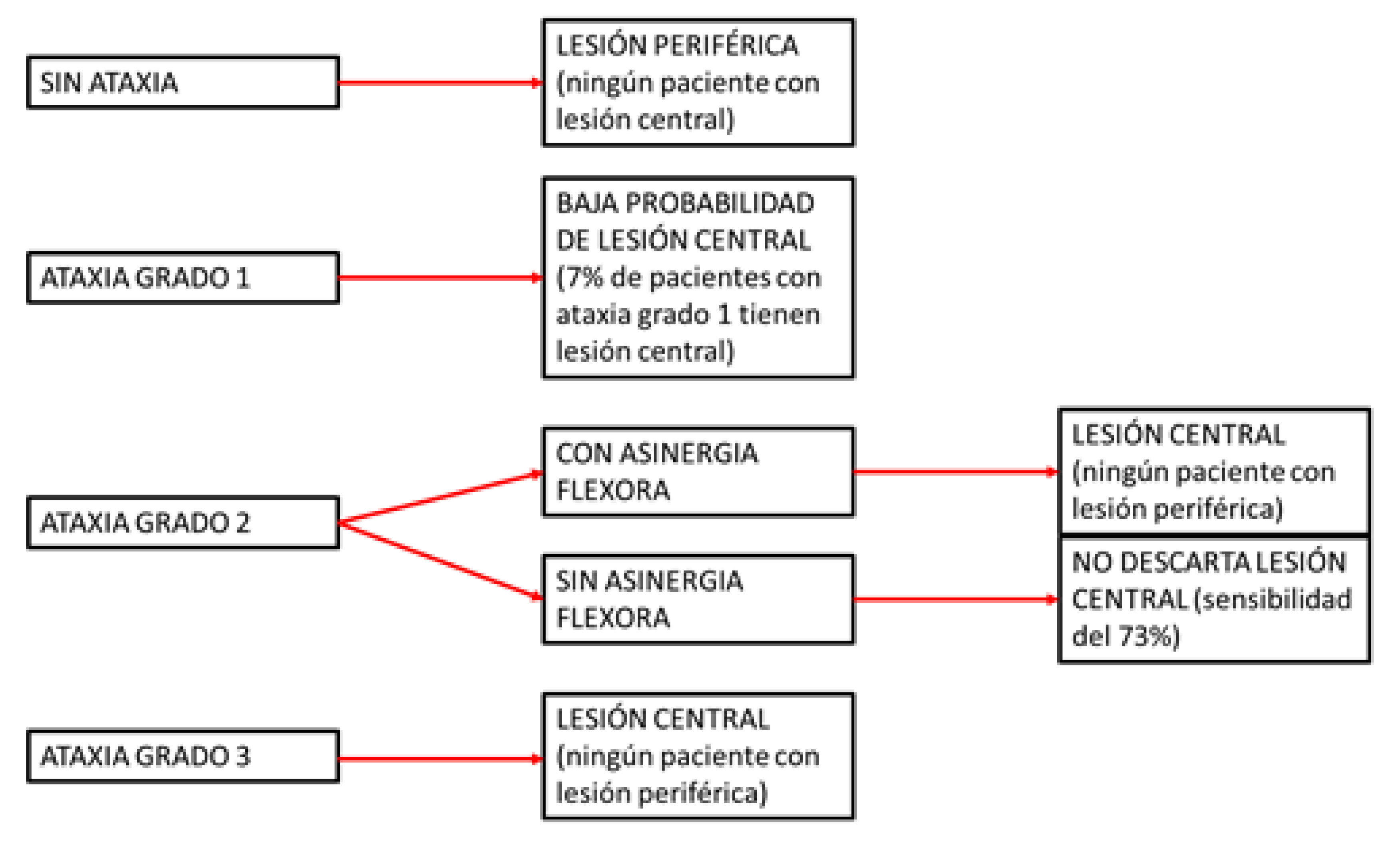
Siempre hablando en el contexto de los síndromes vestibulares agudos (Figura 1) se puede afirmar que
Si el paciente tiene vértigo y no tiene ataxia NO tiene un compromiso central.
Si el paciente tiene vértigo y tiene ataxia grado I tiene una muy baja posibilidad de que la causa sea central.
Si el paciente tiene vértigo y tiene ataxia grado II puede ser de causa periférica o central y son útiles otros signos.
Si el paciente tiene vértigo y ataxia grado III SIEMPRE es central [10,12,13].
De manera que en ambos extremos del espectro estamos seguros de la transcendencia del motivo de consulta y podemos tomar decisiones.
BÁRÁNY
Esta prueba clásica de la desviación de los índices de Bárány [7,9] consiste en pedirle al paciente sentado que apunte con sus índices a los índices del examinador y pedirle que cierre los ojos, si el paciente tiene menor tono vestíbulo espinal de un lado, se va a desviar hacia ese lado (desviación unilateral) con ambos miembros superiores (desviación conjugada), tiene una serie de ventajas sobre otras estrategias de exploración vestibuloespinal:
Evita la presencia de propiocepción en los miembros inferiores como ocurre en la prueba de Romberg que puede verse alterada cuando hay compromiso de la sensibilidad profunda o debilidad en las piernas.
No tiene, en nuestra experiencia, falsos positivos como ocurre a menudo con la prueba de Fukuda o Unterberger.
No necesita espacios amplios para ser realizada como ocurre con la marcha en estrella de Babinsky-Weil.
Esta prueba se considera positiva cuando los dedos del paciente de desvían o lateropulsan >1 cm hacia el lado afectado cuando es periférico, pudiendo ser disconjugada la desviación (sólo se desvía uno de los dedos) o hacia el lado contrario de la lesión en los casos centrales.
Conclusión: esta prueba añade al examen de la ataxia un diagnóstico de lado permitiendo un topodiagnóstico de lesión genuinamente vestibular.
CEFÁLICA
La prueba de inclinación o tilt cefálico es útil en una serie de situaciones clínicas. Desde el punto de vista semiológico recomendamos hacerla primero observando al paciente en posición primaria y luego pidiéndole que cierre los ojos [14]. Con la aplicación móvil se pueden fotografiar ambas situaciones para una comparación más detallada, aunque según nuestra experiencia la misma es apreciable a simple vista.
En general, al remover la fijación, que ocurre cuando al paciente se le pide que cierre los ojos, aumenta la magnitud del tilt cefálico en el caso de compromiso vestibular, mientras que desaparece en el tilt por causa oculomotora (paresia del IV par). En el contexto de una reacción de inclinación oculocefálica (Ocular Tilt Reaction) [15,16] la misma será hacia el lado afectado si la afectación de la vía vestibular graviceptiva es periférica y hacia el lado contrario si la lesión es central, por encima de la decusación a nivel de la protuberancia (Figura 2, modificada de [17]).

De Brandt T, Dieterich M: Vestibular syndromes in the roll plane: topographic diagnosis from brainstem to cortex. Ann Neurol 36:337-47, 1994.
Figura 2. Prueba de inclinación o tilt cefálico (modificada de [17]). Reacción de inclinación ocular.
Esta prueba es localizadora, pero lamentablemente no ha sido estudiada su sensibilidad y especificidad para discriminar entre lesiones periféricas o centrales.
Desviación oblicua o desviación en sesgo (skew en la literatura sajona)
Consiste en observar la alineación vertical de los ojos en mirada primaria, pidiéndole al paciente que se cubra alternativamente cada ojo durante 3 segundos: Cover Test. De estar alterada se podrá observar que un ojo es hipotrópico con respecto al otro, condición que puede solo presentarse –y revertirse– al realizar el Cover Test. En el contexto una reacción de inclinación oculocefálica el ojo hipotrópico estará del lado de una lesión de la vía vestibular graviceptiva por debajo de la decusación, o será contralateral a la lesión, si esta está por encima de la decusación, como ocurre con la inclicación cefálica.
La presencia de desviación oblicua (Torsion at the Skew) forma parte de la tríada de HINTS [12] y tiene una especificidad del 94,4% [10,12], lo que significa que su hallazgo nos orienta a pensar en una lesión central. Si bien puede aparecer en lesiones periféricas, esto es infrecuente y de poca magnitud [10,18].
Conclusión: la prueba de inclinación cefálica y de la desviación oblicua permite un topodiagnóstico de lesión vestibular y ayudan a separar lesiones periféricas de centrales.
La prueba de desviación de índices de Bárány y la de inclinación cefálica y desviación oblicua se pueden alterar en forma independiente.
¿Y qué pasa con el VPPB?
El vértigo posicional paroxístico benigno es la causa más frecuente de vértigo y de vértigo recurrente [3,4,5 6].
¿El interrogatorio alcanza una alta certeza diagnóstica? y, ¿puede realizarse un examen por medios virtuales que puedan ayudar al paciente?
Si el interrogatorio del paciente es compatible con un síndrome vestibular episódico con desencadenantes, y estos últimos son los cambios de posición de la cabeza o cuerpo del paciente, y si el abecedario vestibuloespinal es normal, la situación más frecuente, se le puede realizar al paciente una mini DixHallpike (Figura 3) [19] con una razonable sensibilidad y especificidad, para VPPB del canal posterior, el cual es la forma más frecuente de presentación [20] si el paciente refiere síntomas unilaterales, en caso de ser positiva se puede: a) tranquilizar al paciente, o b) sugerir una maniobra autoadministrada [21], o c) citarlo en la consulta o la sala de guardia para hacer una maniobra.

De: Michael P, Oliva CE, Nuñez M, et al. An Abbreviated Diagnostic Maneuver for Posterior Benign Positional Paroxysmal Vertigo. Frontiers in Neurology. 2016;7:115.
Figura 3. Maniobra mini Dix-Hallpike. Realización de la mini maniobra Dix-Hallpike. (A) Primero, se le pide al paciente que se siente en el borde delantero de una silla con respaldo. (B) La cabeza del paciente se gira 45 ° hacia el lado que se está examinando. (C) El paciente es empujado hacia atrás a una posición de descanso contra el respaldo de la silla. (D) La cabeza del paciente es llevada hacia atrás, hacía en una posición colgante.
Examen oculomotor
La filosofía de esta revisión es que en un examen virtual son más fáciles de usar e interpretar los signos vestibuloespinales. La realización de un examen oculomotor completo no es posible y un examen incompleto y sin una secuencia fisiológica en nuestra opinión, puede llevar a más conclusiones erróneas que si no se realizara [22].
Pruebas cruciales en el diagnóstico diferencial de cuadros centrales versus periféricos como la prueba de Impulso cefálico o la remoción de la fijación difícilmente puedan ser auto administradas o administradas por un familiar o acompañante del paciente.
Por supuesto no se puede negar el valor semiológico del nistagmo, siempre y cuando se pueda contar con una conexión de Internet con una velocidad de transmisión de datos no inferior a 60 cuadros por segundos (fps) ya que menos es insuficiente para un diagnóstico preciso [23]. Otras limitaciones técnicas frecuentes son: mala iluminación sobre los ojos, ojos oscuros o asiáticos y la dificultad de sostener en forma apropiada la lente del dispositivo y el artefacto introducido por la fijación ocular.
Las ataxias de grado 2 o 3 asociadas con nistagmos indican casi siempre un ACV agudo y el paciente debe ser referido a la sala de urgencias [10,23].
Los nistagmos vestibulares periféricos tienen tres características fundamentales:
Los nistagmos centrales de origen cerebeloso por compromiso floculonodular cambian con la dirección de la mirada. En nuestra serie la combinación de nistagmos evocado por la mirada con ataxia grado 1 y 3 nos da una sensibilidad de 100% y especificidad de 61.1% para la lesión central [10].
ANEXO. ANOTACIONES SOBRE LA BÚSQUEDA BIBLIOGRÁFICA
Se clasificaron los hallazgos de acuerdo con el nivel de evidencia.
-
Cohen H, Stitz, J, Sangi-Haghpeykar H, Williams S, Mulavara A, Peters B, Bloomberg, J. (2017). Tandem walking as a quick screening test for vestibular disorders: Tandem Walking for Vestibular Screening. The Laryngoscope. 128. 10.1002/lary.27022. Diseño del estudio:
Caso control. Nivel de evidencia 3b. El objetivo de este estudio fue probar una versión actualizada de una prueba anterior, marcha en tamdem, para determinar qué tan útil es para el cribado de pacientes con trastornos vestibulares. El nivel de sensibilidad y especificidad de esta prueba, utilizando la medida de interés dependiente en este estudio (el número total de pasos en tándem correctos), no ayudaría al clínico a distinguir entre trastornos vestibulares periféricos y centrales.
Schmidheiny A, et al. Discriminant validity and test re-test reproducibility of a gait assessment in patients with vestibular dysfunction. BMC Ear, Nose and Throat Disorders (2015) 15:6. Diseño del estudio: Caso control. Nivel de evidencia: 3b. El propósito del estudio fue investigar la validez discriminatoria de un protocolo de evaluación de la marcha, entre pacientes con trastornos vestibulares y participantes sanos. La buena validez y reproducibilidad de las mediciones de la pasarela GAITRite® (para parámetros temporales y espaciales de la marcha), sugieren que este sistema podría facilitar el estudio de la marcha en pacientes con trastornos vestibulares en diferentes entornos clínicos y programas de rehabilitación vestibular.
Cohen HS1, Kimball KT. Usefulness of some current balance tests for indentifying individuals with disequilibrium due to vestibular impairments. J Vestib Res. 2008;18(5-6):295-303. Diseño del estudio: Caso control. Nivel de evidencia: 3b. El objetivo de este estudio fue determinar cuál de varias pruebas de equilibrio clínico identifica mejor a los pacientes con trastornos vestibulares. Comparamos las puntuaciones de sujetos normales y pacientes vestibulares en la Escala de equilibrio de Berg, Índice de marcha dinámica (DGI), Timed Up and Go (TUG), Prueba de organización sensorial de posturografía dinámica computarizada (SOT) y una nueva prueba para evitar obstáculos: Prueba de movilidad funcional (FMT). Las principales medidas de resultado fueron la sensibilidad de las pruebas a los pacientes y la especificidad a las normales. Cuando se ajustó por edad, Berg, TUG, DGI y FMT tuvieron sensibilidad y especificidad moderadas. SOT tenía moderadamente alta sensibilidad y especificidad. SOT y FMT, combinados, tenían alta sensibilidad y especificidad moderada.
Swanenburg J, Hegeemann SC, Zurbrugg A, Palla A, de Bruin ED. NeuroRehabilitation. 2014;34(4):799–807. Diseño del estudio: Caso control. Nivel de evidencia: 3b. El objetivo del estudio fue evaluar la confiabilidad y validez del test extendido, versión modificada «levántate y anda» (ETGUG (Wall, Bell, Campbell, & Davis, 2000) en pacientes con pérdida vestibular bilateral crónica (BVL) y controles sanos. Este estudio ha demostrado la alta fiabilidad de varios de los componentes de la prueba, con excelentes ICC (Índice de Correlación Intraclase), pequeños SEM (error estándar de la media) y SDC (mínimo cambio detectable) en adultos con BVL. Los resultados para las capacidades discriminatorias fueron esencialmente concluyentes, con la excepción de iniciación de la marcha (tarea 2). Por lo tanto, hay indicios de que el ETGUG puede distinguir entre pacientes con BVL e individuos sanos.
CONCLUSIONES
Este sencillo abecedario vestibuloespinal asociado a un interrogatorio exhaustivo permite realizar un examen vestibular eficaz por medios virtuales, separar eficazmente lesiones centrales de periféricas en cuadros vestibulares agudos con alta sensibilidad y especificidad y hacer un topodiagnóstico del lado de lesión vestibular.