INTRODUCCIÓN
La sutura palatina mediana (SPM) es una articulación del cráneo, ubicada a lo largo de la línea media del paladar óseo, entre los procesos palatinos del hueso maxilar y las láminas horizontales de los huesos palatinos (1). Esta articulación permite el crecimiento transversal del maxilar y el adecuado crecimiento del tercio medio facial (2).
En ciertas situaciones clínicas se produce falta de crecimiento transversal del maxilar-compresión maxilar-, la que requiere ser tratada mediante expansión palatina. Este tratamiento tiene relación no solo con la obtención de mejorías a nivel de sistema estomatognático. Se describen además efectos positivos a nivel de: vía aérea superior -mejorando la ventilación por aumento del volumen de la nasofaringe-(3), alteraciones del sueño en niños -disminuyendo el síndrome de apnea obstructiva del sueño-(4), y patologías concomitantes a las alteraciones del sueño en niños -disminución de enuresis-(5).
Evaluar la maduración de la SPM mediante su grado de osificación es importante en pacientes con compresión maxilar, para determinar el tipo de tratamiento para expansión palatina (6). Existen distintos tratamientos para expansión palatina, ya sean ortopédicos, o con enfoque quirúrgico, cuya indicación depende del grado de osificación de la SPM (6-9).
Es esperable encontrar mayor maduración de la SPM a medida que los individuos se acercan a la edad adulta, producto del aumento en el grado de osificación de la SPM con la edad cronológica, (10). Sin embargo, la edad cronológica no es un buen indicador de maduración de la SPM durante el crecimiento del individuo (11). Lo anterior, debido a que se han encontrado adultos con la SPM parcialmente osificada, debiendo presentarla totalmente osificada(12).
La evaluación de la maduración de la SPM se puede realizar con tomografía computarizada de haz cónico (CBCT del inglés Cone-Beam Computed Tomography) (10), tecnología que permite visualizar la SPM sin superposición de estructuras adyacentes (13).
El año 2013, Angelieri et al. propusieron un método de evaluación de la morfología de maduración de la SPM por medio de CBCT, según su grado de osificación (14). No se encontraron publicaciones que analicen los artículos que describen y aplican el método de Angelieri (MA). El propósito de la presente revisión de la literatura es analizar el MA, describiendo sus usos, ventajas y desventajas.
MATERIAL Y MÉTODO
La presente revisión narrativa siguió las directrices de la declaración PRISMA (del inglés Preferred Reporting Items for Systematic Reviews and Meta Analyses) (15).
Se realizó una búsqueda principal y una búsqueda complementaria de artículos. Los artículos de la búsqueda principal se obtuvieron de las bases de datos Web of Science, PubMed y Scopus y de alertas semanales en cada una de ellas. Para la búsqueda complementaria se usaron las listas de referencias de los artículos incluidos. Las búsquedas se realizaron el 20 de octubre del 2019 y se limitaron a artículos publicados desde el 2013 en adelante. Las alertas semanales fueron programadas hasta noviembre del 2019. Dichas búsquedas las realizó un revisor, odontólogo general (CC), estudiante del Programa de Especialización en Imagenología Oral y Maxilofacial de la Universidad de Talca. Los términos MeSH (del inglés Medical Subject Heading) y términos libres usados en la búsqueda principal, para SPM y CBCT, se combinaron con los operadores booleanos OR y AND, creándose las siguientes estrategias de búsqueda para cada base de datos: PubMed: ((“Cranial Sutures”[Mesh]) OR “Midpalatal suture”) AND ((“Cone-Beam Computed Tomography” [Mesh]) OR “CBCT”) Scopus y Web of Science: (“Cranial Sutures” OR “Midpalatal suture”) AND (“Cone-Beam Computed Tomography” OR CBCT)
Los artículos identificados en la búsqueda principal fueron registrados por el revisor en una planilla del programa Excel 2010 (Microsoft Corporation, Washington, Estados Unidos) con el nombre del autor principal del artículo, año de publicación del artículo, el nombre de la revista y título del artículo. Posteriormente, se eliminaron manualmente los artículos duplicados.
La elegibilidad de los artículos incluidos se estableció en dos etapas: análisis de título/resumen y análisis de texto completo. Ambas etapas fueron realizadas por un revisor (CC).
Los criterios de elegibilidad de los artículos fueron: Criterios de inclusión: 1) Título y resumen disponible en inglés. 2) Presencia de término MeSH o libre para SPM y CBCT en título y/o resumen. 3) Texto completo disponible en español, inglés o portugués. 4) Revisiones sistemáticas con o sin meta análisis, estudios clínicos, estudios de casos y controles, estudios de correlación, estudios de concordancia y estudios de cohorte. Criterios de exclusión: 1) Comentarios, actas de congresos, cartas al director, capítulos de libro, tesis, revisiones narrativas y reporte de casos o serie de casos.
Si el revisor tuvo dudas en la decisión de incluir un artículo en la etapa de título/resumen, el artículo se incluyó en la etapa siguiente. En casos de dudas en la decisión de incluir un artículo en la etapa a texto completo, el revisor consultó a un segundo revisor, Especialista en Radiología Maxilofacial y Doctor en Radiología Oral. Ambos revisores, discutieron el artículo, hasta llegar a un acuerdo de incluirlo o excluirlo.
La búsqueda complementaria se hizo en las mismas dos etapas descritas para la búsqueda principal. Los artículos de la búsqueda principal y complementaria que superaron las dos etapas, fueron incluidos en la presente revisión.
RESULTADOS
El diagrama de flujo de la declaración PRISMA muestra el proceso de selección de artículos (Figura 1).
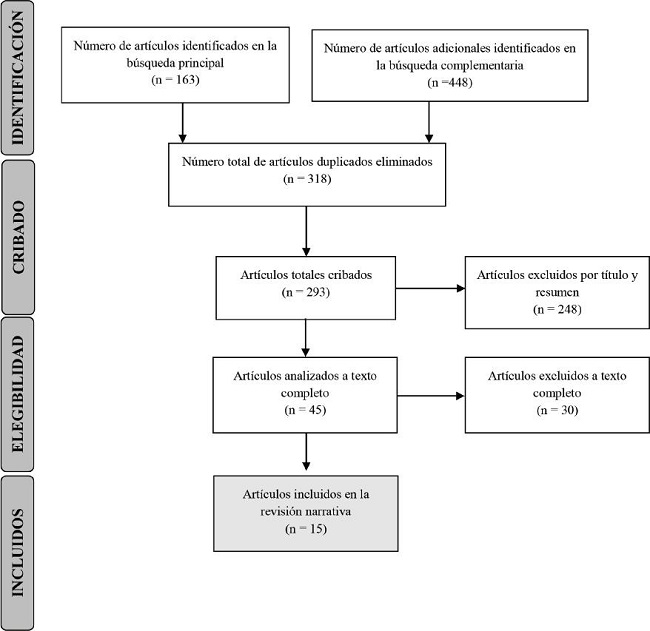
Figura 1. Diagrama de flujo de la declaración PRISMA para la selección de artículos. Adaptado de http://www.prisma-statement.org/PRISMAStatement/FlowDiagramy de Urrutia & Bonfill, 2010.
Los autores principales, año de publicación y tipo de estudio de los artículos a texto completo incluidos, se muestran en la tabla 1.
Tabla 1. Artículos a texto completo incluidos. Se muestran los autores principals, el año de publicación y el tipo de estudio.
| Autor (es) | Año de publicación del articulo | Tipo de estudio |
|---|---|---|
| 1 Angelieri et al. | 2013 | Estudio transversal. |
|
| ||
| 2 Tonello et al. | 2017 | |
|
| ||
| 3 Angelieri et al. | 2017a | |
|
| ||
| 4 Haghanifar et al. | 2017 | |
|
| ||
| 5 Ladewig et al. | 2018 | |
|
| ||
| 6 Jimenez et al. | 2019 | |
|
| ||
| 7 Ram & Kannan | 2019 | |
|
| ||
| 8 Griinheid et al. | 2017 | Estudio de cohorte. |
|
| ||
| 9 Isfeld et al. | 2019 | |
|
| ||
| 10Sayar&Kilin9 | 2019 | |
|
| ||
| 11 Isfeld et al. | 2017 | Revision sistematica. |
|
| ||
| 12 Angelieri et al. | 2015 | Estudio correlacional. |
|
| ||
| 13 Jangetal. | 2016 | |
|
| ||
| 14 Abo Samra& Hadad | 2018 | |
|
| ||
| 15 Barbosa et al. | 2019 | Estudio de concordancia. |
Los artículos incluidos se analizaron según: 1) Descripción del MA, 2) Usos del MA, 3) Ventajas y desventajas del MA.
1) DESCRIPCIÓN DEL MÉTODO DE ANGELIERI
El MA se basa en estudios histológicos previos sobre la morfología de maduración de la SPM. Estos investigadores evaluaron 140 exámenes de CBCT de pacientes entre 5,6 a 58,4 años, identificando y describiendo cinco etapas de maduración de la SPM (Tabla 2).
Tabla 2. Etapas de maduración de la sutura palatina mediana en tomografía computarizada de haz cónico. Adaptado deAngelieri et al., 2013.
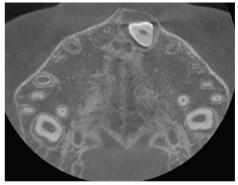
El MA puede usarse con cualquier software de observación de volúmenes médicos o dentales, que permita ver imágenes en los tres planos del espacio (axial, sagital y coronal). Este software debe permitir la reorientación del volumen adquirido, corrigiendo la posición de la cabeza del paciente. En la vista sagital, se corrige la posición del maxilar, dejando el largo antero-posterior del paladar paralelo a la línea horizontal del software (Figura 2a).
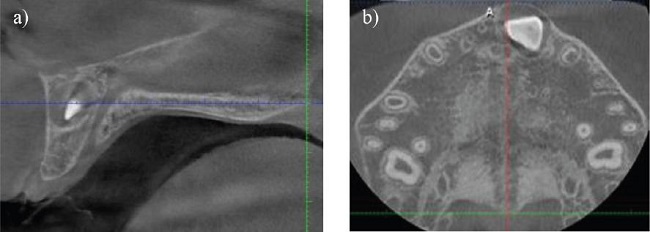
Figura 2. Corrección de la posición del maxilar en el volumen de imágenes. a) Vista sagital. b) Vista axial.
La vista axial de la SPM debe pasar por la porción más central del espesor de la SPM en sentido cráneo-caudal (Figuras 2a y 2b), para evaluar el largo antero-posterior de la SPM en una sola vista. Aun así, Angelieri et al. recomiendan recorrer y evaluar el espesor del paladar en todas las vistas axiales de la SPM, para una adecuada clasificación de su maduración.
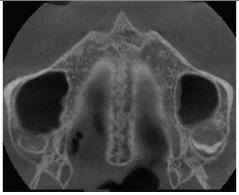
En paladares curvos, los autores señalan que debe evaluarse la SPM en dos vistas axiales centrales transversales del paladar, una anterior y otra posterior (Figuras 3a y 3b).
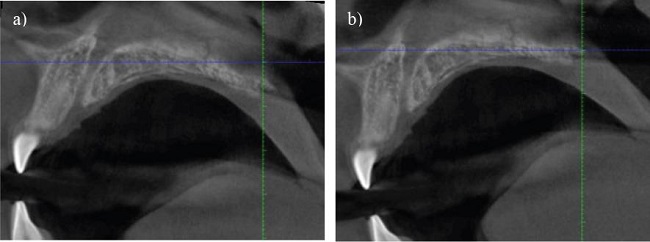
Figura 3. En paladares curvos se deben evaluar la sutura palatina mediana en dos vistas axiales centrales transversales del paladar, a) una anterior y b) otra posterior.
En paladares gruesos, debe evaluarse la SPM en las vistas axiales más centrales en sentido cráneo-caudal (Figura 4) y usar la vista axial central con mayor grado de maduración de la SPM.
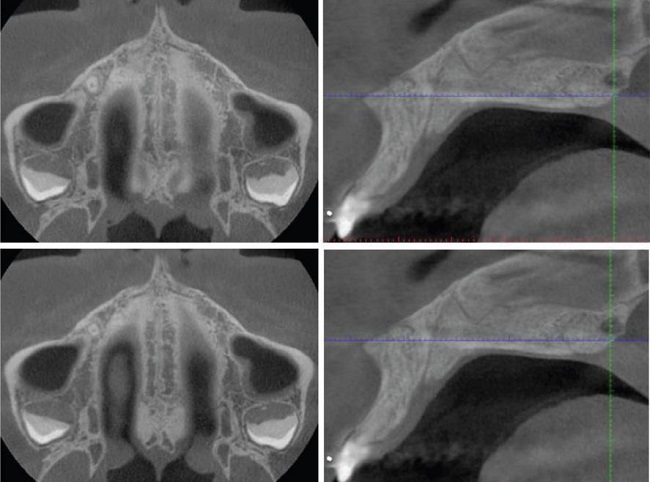
Figura 4. En paladares gruesos se debe evaluar la sutura palatina mediana en dos vistas axiales más centrales en sentido cráneo-caudal.
Para una clasificación rápida de las etapas de maduración de la SPM, los autores crearon un diagrama de flujo (Figura 5).
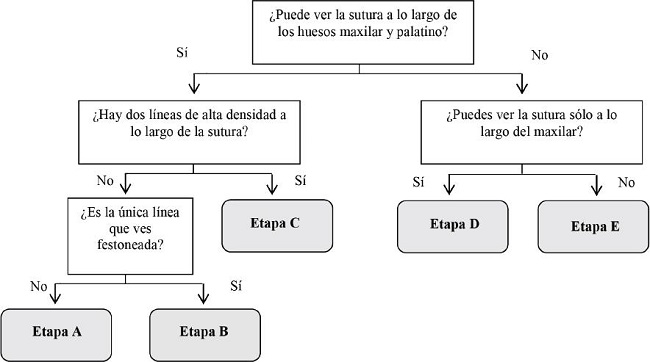
Figura 5. Diagrama de flujo para la clasificación rápida de las etapas de maduración de la sutura palatina mediana. Adaptado deAngelieri et al. 2013.
2) USOS DEL MÉTODO DE ANGELIERI
El MA se usa para evaluar el grado de maduración de la SPM en casos de compresión maxilar, previa a un tratamiento para expansión palatina (14). Este método permite la evaluación individual de pacientes adolescentes y adultos jóvenes, en los que la osificación de la SPM pudiese encontrarse de forma total, parcial o ausente (14,16-18).
Se ha usado el MA para evaluar la maduración de la SPM en poblaciones de diferentes edades, tales como niños (19), adolescentes (10,18-20), post-adolescentes (18, 19, 21), adultos jóvenes (10,18, 22) e incluso adultos de hasta 70 años (10, 22). La mayoría de estos estudios reportan concordancia en las pruebas inter-examinador e intra-examinador (16, 18, 21-23), lo que demuestra la reproducibilidad de este método. Para la reproducibilidad del MA, se necesita que el clínico esté capacitado acerca del método y que dicha capacitación la imparta personal experimentado en la aplicación del MA (24).
Estudios que aplican el MA han observado que la osificación de la SPM se inicia de posterior a anterior, y aumenta con el paso de los años (10, 18, 20-22). Sin embargo, se han encontrado post-adolescentes, adultos-jóvenes y adultos, en donde la SPM no está osificada (10, 14, 18, 22), o pacientes jóvenes, en donde se presenta osificación temprana de la SPM (20). Esto implica que la edad cronológica no es un indicador confiable para determinar la maduración de la SPM (10, 18, 22) y que se necesita una evaluación individual de la SPM, especialmente en pacientes post-adolescentes y adultos jóvenes (14).
Conocer el grado de maduración de la SPM en pacientes con compresión maxilar, permite determinar el tipo de tratamiento para expansión palatina a realizar. Este tratamiento puede ser ortopédico -expansión maxilar rápida (RME del inglés Rapid Maxillary Expansion)-(14,16), o con enfoque quirúrgico. Por una parte, el tratamiento con enfoque quirúrgico puede ser un procedimiento quirúrgico menor, como la expansión palatina rápida asistida con minitonillos (MARPE, del inglés Miniscrew-Assisted Rapid Palatal Expander). Por otra parte, el tratamiento con enfoque quirúrgico puede ser un procedimiento quirúrgico propiamente tal, como la expansión maxilar rápida asistida quirúrgicamente (SARME, del inglés Surgically Assisted Rapid Maxillary Expansion) (14, 18, 25). Tanto los tratamientos ortopédicos como los con enfoque quirúrgico tienen como finalidad expandir el maxilar en sentido transversal y corregir mordidas cruzadas posteriores, aportando así a la corrección del apiñamiento dentario (14, 18).
Conocer el grado de maduración de la SPM, permitiría predecir los efectos dentoalveolares y óseos basales del paciente frente a un tratamiento para expansión palatina (14). Angelieri et al. plantean que en etapas en que no hay osificación de la SPM -etapas A y B del MA-, un tratamiento ortopédico tendría más efectos óseos basales favorables, tales como aumentos de dimensiones transversales del maxilar y de la cavidad nasal. En cambio, en un paciente con áreas de osificación inicial a lo largo de la SPM -etapa C-, el mismo tratamiento ortopédico tendría efectos óseos basales menos favorables. Dichos efectos óseos basales menos favorables, se deberían a una mayor resistencia ósea de la SPM a una expansión palatina ortopédica, producto de la presencia de áreas de osificación inicial en la SPM. Los autores recomiendan que el tratamiento ortopédico en casos de SPM en etapa C debe iniciarse de inmediato, ya que el inicio de la fusión de las láminas horizontales de los huesos palatinos es inminente (14). En casos de osificación parcial de la SPM -etapa D-, no se recomendaría un tratamiento ortopédico para expansión palatina, pues sólo se lograría expansión de la zona anterior del maxilar, sin producir separación de la SPM en la zona posterior, la cual ya estaría osificada (14). En casos de SPM totalmente osificada-etapa E-, un tratamiento ortopédico tampoco estaría recomendado. Por lo tanto, en casos de SPM con osificación parcial o total -etapa D o E-, el tratamiento indicado sería con enfoque quirúrgico (14, 18).
Si bien Angelieri et al. 2013 señalan que el MA puede predecir los efectos dentoalveolares y óseos basales frente al tratamiento ortopédico, otros autores no encontraron diferencias significativas en efectos óseos basales, entre pacientes en diferentes etapas de maduración de la SPM en CBCT sometidos el mismo tratamiento (25-27).
Se ha evaluado si con estudios de radiología 2D es posible identificar en qué etapa del MA se encuentra la SPM de cada paciente. Esto, comparando la relación entre las etapas del método de mano y muñeca de Fishman y delos métodos de maduración vertebral (CVM, del inglés Cervical Vertebral Maturation) de Baccetti y de Hassel & Farman, con las etapas del MA (16, 17). Angelieri et al. 2015 analizaron el rendimiento diagnóstico del método de CVM de Baccetti et al. 2005, en la estimación de las etapas de maduración morfológica de la SPM (16). Estos autores encontraron que la mayoría de las etapas de CVM coinciden con etapas de maduración morfológica de la SPM. Encontraron que pacientes en etapas previas al peak puberal -CS1, CS2 y CS3 de CVM-, la SPM se encontraba sin osificación -etapas A, B y C del MA, respectivamente-. En pacientes en etapas cercanas al peak puberal, es decir, etapas circumpuberales -etapa CS4 de CVM-, la SPM se encontraba sin osificación o con osificación parcial/total -etapas C, D y E del MA-. Llama la atención que en los pacientes en etapa circumpuberal -etapa CS4 de CVM-, mayoritariamente presentaban la SPM sin osificación -etapa C-. En pacientes un año post peak puberal -etapa CS5 de CVM-, se encontró mayoritariamente la SPM con osificación parcial o total -etapas D y E-. Sin embargo, los autores aún encontraron algunos casos de pacientes que a pesar de encontrarse un año post peak puberal -etapa CS5 de CVM-, presentaban la SPM sin osificación -etapa C-. El encontrar pacientes adultos con la SPM sin osificación, y que de acuerdo con su análisis de maduración vertebral se esperaría que la SPM estuviera osificada, pudiese explicar el éxito clínico en tratamientos ortopédicos en estos pacientes (16). Se ha encontrado una relación entre las etapas de maduración morfológica de la SPM en CBCT con el índice de maduración esquelética de mano y muñeca de Fishman y con el índice CVM de Hassel & Farman (17). Los autores encontraron que existe relación entre las etapas previas al peak puberal de CVM de Hassel & Farman y las etapas en que la SPM se presenta sin osificación -etapa A, B y C de Angelieri-(17).Además, Jang et al. observaron que la osificación parcial de la SPM en CBCT, entre hombres y mujeres, se produjo en etapas puberales distintas. En las mujeres la osificación parcial de la SPM se observó en etapas circumpuberales, es decir, desde la etapa 7 de Fishman, y desde la etapa 4 de CVM de Hassel & Farman. En cambio, en hombres, la osificación parcial de la SPM se observó en etapa post peak puberal, es decir, desde la etapa 8 de Fishman y desde la etapa 5 de CVM de Hassel & Farman (17). En individuos en etapas post peak puberal -etapas 10 (para mujeres) y 11 (para hombres) de Fishman y etapas 5 (para mujeres) y 6 (para hombres) de CVM de Hassel & Farman-, se identificó una osificación total de la SPM -etapa E del MA-. Por tanto, los autores proponen que en pacientes diagnosticados en etapas circumpuberales y post peak puberal, con los índices de Fishman o de Hassel & Farman, un tratamiento ortopédico no estaría indicado (17). En estos casos estaría recomendado un tratamiento con enfoque quirúrgico (17), ya sea: 1) procedimiento quirúrgico menor, si la SPM está parcialmente osificada (18, 20, 28) o 2) procedimiento quirúrgico, para mayores grados de osificación u osificación total (14, 17, 18, 20). Esto, debido a que un tratamiento ortopédico no tendría efectos óseos basales, ya que la SPM estaría parcial o totalmente osificada.
Respecto de la indicación del tipo de tratamiento para expansión palatina, ésta depende de la etapa de crecimiento del paciente (Figura 6) (16, 17). Para determinar la etapa de crecimiento se indica un examen 2D, para analizar la maduración esquelética de CVM o de mano y muñeca (16, 17). Si el análisis en el examen 2D muestra que el paciente está en etapas previas y alejadas al peak puberal, no se requiere de un examen imagenológico adicional, indicándose un tratamiento ortopédico para expansión palatina. Si el análisis de maduración esquelética en el examen 2D muestra que el paciente está en una etapa circumpuberal, se recomienda solicitar un estudio con CBCT para decidir el tipo de tratamiento para expansión palatina. Por una parte, la evaluación con CBCT pudiese informar que la SPM está sin osificación, permitiendo indicar un tratamiento ortopédico, pese a que el paciente esté en etapa circumpuberal (16). Por otra parte, la evaluación con CBCT pudiese confirmar que la SPM está parcialmente osificada y que es recomendable un enfoque quirúrgico, con un procedimiento quirúrgico menor para expansión palatina (17). Finalmente, si el análisis de maduración esquelética en el examen 2D muestra que el paciente está en etapa post peak puberal, pese a ser posible que exista osificación total de la SPM y sea indicado un tratamiento quirúrgico, se indicaría un estudio con CBCT (16). Esto, debido a que en etapas post peak puberal puede encontrarse la SPM sin osificación o parcialmente osificada (16). La identificación de estos casos pudiese evitar un tratamiento quirúrgico innecesario, reduciendo así el costo biológico y monetario para el paciente de dicho tratamiento (20).
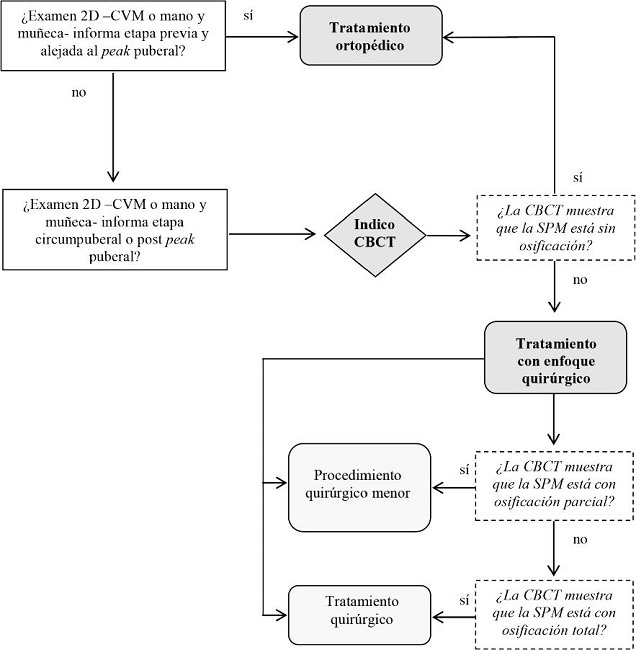
Figura 6. Diagrama de flujo para la indicación del tipo de tratamiento para expansión palatina, dependiendo de la etapa de crecimiento en la que se encuentre el paciente.2D= dos dimensiones; CVM= maduración de vértebras cervicales; CBCT= Tomografía computarizada de haz cónico; SPM= sutura palatina mediana.
3) VENTAJAS Y DESVENTAJAS DEL MÉTODO DE ANGELIERI
Entre las ventajas del MA se encuentran: a) Ser no invasivo (19), pues por medio de un examen de CBCT se puede identificar la maduración de la SPM. b) Ser potencialmente útil en clínica (14, 27) para decidir el tipo de tratamiento para expansión palatina de acuerdo con cada paciente. c) Ser un método reproducible por el clínico (18, 21-23), teniendo una correcta instrucción del método. d) Disminuir el fracaso de tratamientos ortopédicos en pacientes adolescentes y adultos jóvenes (14, 17), tras la identificación de la osificación parcial o total de la SPM. e) Conocer el sitio exacto de osificación de la SPM, permitiendo una mejor planificación quirúrgica del tratamiento para expansión palatina (19).
Entre las desventajas del MA se encuentran: a) La falta de un gold standard que compruebe que la morfología imagenológica de la SPM propuesta por los autores, no es solo teórica. Las etapas que describen la morfología de la SPM en CBCT se basan en una comparación teórica de la morfología de estudios previos histológicos, con la morfología obtenida con CBCT (14). Esta comparación es incompatible, pues se comparan hipotéticamente resultados de estudios diferentes, sin un estudio experimental que compruebe tal relación (28). b) El clínico requiere previo entrenamiento y calibración para su uso (24, 27). Dicho entrenamiento y calibración involucra tiempo que el clínico puede no estar dispuesto a invertir, lo que pudiese generar una falta de aceptación del método, limitando el uso clínico (24, 27). Además, el uso del MA por parte de los clínicos sin entrenamiento y calibración puede conducir a interpretaciones y diagnósticos erróneos de las etapas de maduración de la SPM. c) La evaluación de la maduración de la SPM está influida por la resolución espacial del examen de CBCT, que depende en parte importante de la elección adecuada del tamaño del vóxel (27). El tamaño de vóxel ideal para la observación de la SPM con CBCT no se ha determinado en la literatura.
DISCUSIONES
La presente revisión analizó el método de maduración de la SPM con CBCT de Angelieri et al. 2013. No se encontró revisiones previas que reúnan estudios referentes a este método analizando sus usos, ventajas y desventajas.
Con respecto a la tecnología imagenológica usada para la evaluación de la maduración de la SPM con el MA, no se ha encontrado diferencias estadísticamente significativas entre CBCT y tomografía computarizada médica (24). Debido a esto, se recomienda CBCT en vez de tomografía computarizada médica, ya que la CBCT suele generar menor exposición a rayos X (29). Sin embargo, debe recordarse que un examen de CBCT suele generar mayor exposición a rayos X en comparación a estudios de radiología bidimensional (2D) (29). Esto es preocupante, pues la mayoría de los pacientes candidatos a ortodoncia son jóvenes, con la posibilidad de ser expuestos a un mayor número de exámenes con rayos X durante su vida, con un mayor riesgo de desarrollar efectos estocásticos (29, 30). Lo anterior realza la necesidad de investigaciones que contribuyan en precisar la correcta indicación de CBCT para la evaluación de la SPM. En relación con el uso de radiología 2D, la presente revisión no encontró estudios que comparen el rendimiento de la radiografía oclusal panorámica con el MA.
En relación con la selección dela vista axial en CBCT, para la evaluación de la SPM con el MA, se ha propuesto usar más de una vista axial, dependiendo de las características morfológicas del paladar del paciente (14). Una incorrecta selección de las vistas axiales puede llevar a una mala interpretación de la etapa de maduración de la SPM, debido a la falta de representatividad de la vista axial de la real SPM (31). Debido a esto, Jang et al. 2016 proponen un método para obtener una vista axial media de la SPM (17). Estos autores indican trazar un plano que pasa por los puntos medios del espesor del paladar óseo, equidistantes de las corticales óseas del piso de fosas nasales y de la superficie oral del paladar óseo (Figura 7). Jang et al. 2016, además, recomiendan complementar la evaluación de la SPM con la evaluación de la reconstrucción volumétrica y con vistas coronales de la SPM (17).
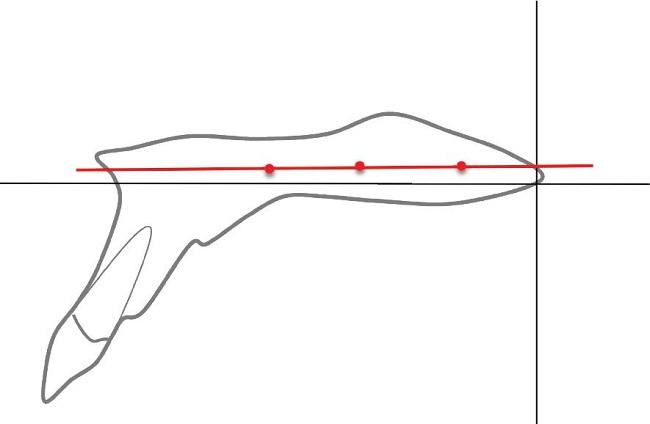
Figura 7. Plano que pasa por los puntos medios del espesor del paladar óseo, equidistantes de las corticales óseas del piso de fosas nasales y de la superficie oral del paladar óseo. Adaptado de Jang et al. 2016.
Con relación a la concordancia de las pruebas inter-examinador e intra-examinador, Barbosa et al. 2019 encontraron concordancia moderada entre ortodoncistas y radiólogos orales, a diferencia de la concordancia casi perfecta reportada por la mayoría de los estudios realizados sólo entre ortodoncistas (16, 18, 21-23). Barbosa et al. explican que las diferencias de concordancia pueden estar influidas por la distinta formación y experiencia de los participantes del estudio en el MA. Esta formación y experiencia son factores importantes para lograr su reproducibilidad (24,27). Así, la concordancia casi perfecta de los ortodoncistas reportada por la mayoría de los estudios (16, 18, 21-23) es esperable, debido a que son estos especialistas quienes están más familiarizados en el uso clínico del MA.
En cuanto a la edad cronológica de osificación de la SPM, no se encontró consenso en la literatura. Debido a que se ha detectado pacientes mayores de 15 años en que la SPM aún pudiese presentarse sin osificación -etapa C-(20, 21), se justificaría el uso de CBCT en pacientes mayores de 15 años (21). Al presentarse una etapa C, aún podría recomendarse un tratamiento ortopédico (14, 20), evitándose así un tratamiento más agresivo que implique cirugía.
En relación con la falta de predicción del MA delos efectos dentoalveolares y óseos basales tras un tratamiento ortopédico para expansión palatina, se sabe que la SPM no es la única sutura que puede generar resistencia (26). Las suturas temporocigomática, frontocigomática y cigomaticomaxilar también pueden generar resistencia (17, 20, 32), lo que debiese considerarse antes de optar por una forma de expansión palatina. Se requiere investigar el rol de cada una de estas suturas en los tratamientos para expansión palatina, considerando para la predicción de los efectos dentoalveolares y óseos basales, aspectos particulares de cada una de éstas, tales como la actividad de crecimiento sutural en sentido transversal -cronología de actividad-(33), y la dificultad para expandir el maxilar -resistencia sutural-(20,22, 23, 33).
Respecto a la indicación del tipo de tratamiento para expansión palatina, el MA se indica según la etapa de crecimiento puberal del paciente. El MA debiese usarse complementariamente a los exámenes 2D y cuando los análisis de maduración esquelética de CVM o de mano y muñeca muestran que el paciente está en etapa circumpuberal o post peak puberal (16, 17). Así, el MA permitiría determinar si es posible realizar un tratamiento ortopédico. La evaluación de la maduración de la SPM por medio de CBCT con el MA, debiese ser la última alternativa de evaluación imagenológica para uso en pacientes con compresión maxilar.
Debido a la incompatibilidad de comparación entre la morfología histológica de la SPM de estudios previos, con la morfología de la SPM en CBCT, se requiere encontrar un gold standard (27) para determinar si existe relación entre las etapas histológicas de la SPM y las etapas de maduración de la SPM en CBCT del MA. Sería interesante contar con estudios que comparen las etapas de maduración del MA con estudios histológicos (17, 27) y/o estudios de microtomografía computarizada (17). La comparación de la morfología de la SPM de estudios histológicos y/o de microtomografía computarizada, con la morfología de la SPM en CBCT, comprobaría si existe tal relación morfológica. Esto permitiría una mayor precisión en el diagnóstico de maduración morfológica de la SPM en CBCT, favoreciendo la indicación adecuada de tratamiento para la expansión palatina de cada paciente.
La presente revisión permite señalar que el MA debe usarse con precaución, ya que requiere mayor investigación para recomendar su uso clínico (24, 27). Se ha recomendado que el MA sea parte de un protocolo de diagnóstico que integre criterios clínicos e imagenológicos de cada paciente, para la evaluación de la maduración de la SPM y no como un único criterio diagnóstico (28).
CONCLUSIONES
El MA evalúa la maduración de la SPM en pacientes con compresión maxilar, previo a un tratamiento para expansión palatina. Se recomienda para la evaluación individual de pacientes en etapas circumpuberales y post peak puberal -con los índices de maduración esquelética-, en los que la SPM pudiese presentarse sin osificación. Entre sus ventajas, es ser un método no invasivo y entre sus desventajas se encuentra la necesidad de un previo entrenamiento y calibración para el correcto procesamiento, análisis e interpretación de imágenes en CBCT. No existe acuerdo en que el MA pueda predecirlos resultados de tratamientos clínicos. Se requiere mayor investigación acerca de la contribución de este método para su uso clínico.