INTRODUCCIÓN
La calidad de la atención en salud durante el período embarazo-puerperal es un desafío global, ya que debe haber un seguimiento adecuado durante este período para obtener una atención integral a la mujer1. Sin embargo, los considerables cambios que sufre la gestante, tanto corporales como físicos, en la mayoría de los casos, no se abordan durante la atención prenatal2.
La atención prenatal es fundamental para asegurar el desarrollo del embarazo, permitiendo un parto saludable sin impacto en la salud materna, incluyendo el abordaje de aspectos psicosociales y actividades educativas y preventivas3.
En este escenario, el abordaje grupal de la gestante surge como una estrategia para conocer su estado corporal y de salud y favorecer su autonomía durante el embarazo4. La participación de las mujeres y sus parejas en cursos para gestantes promueve el vínculo con los profesionales de la salud, posibilitando el intercambio de experiencias, la promoción del autocuidado, el intercambio de información, la construcción colectiva del conocimiento y la armonía entre el conocimiento científico y el popular5.
Este proceso de aprendizaje compartido entre personas con condiciones similares fomenta el intercambio de experiencias y conocimientos, desarrolla el sentimiento de altruismo y permite la creación de vínculos y unión entre los participantes6. Además, puede promover conocimientos, actitudes y prácticas de salud adecuados.
Las enfermeras se destacan en la realización de la atención prenatal en los esTablecimientos de atención primaria de salud (APS), realizando actividades educativas para las mujeres y sus familias, de manera individual o colectiva, a través de grupos para embarazadas3. Además, la enfermera puede elaborar el plan de cuidados de enfermería en la consulta prenatal, esTableciendo intervenciones, pautas y derivaciones a otros servicios7.
Este estudio se justifica por la necesidad de aclarar dudas relevantes al período embarazo-puerperal y por el hecho de que la enfermera es educadora en salud en la APS, trabajando como facilitadora de grupo que atiende a las usuarias, formando vínculos y promoviendo la valoración de la salud. Así, el objetivo del estudio fue evaluar el impacto de una intervención educativa grupal sobre el ciclo embarazo-puerperal en el conocimiento, actitud y práctica de mujeres embarazadas.
MATERIAL Y MÉTODO
Se trata de un estudio evaluativo de conocimientos, actitudes y prácticas (CAP) con enfoque cuantitativo. La metodología CAP permite medir el conocimiento, la actitud y la práctica de una determinada población, conduciendo al diagnóstico de estos individuos, mostrando lo que las personas saben, sienten y se comportan sobre un tema predefinido8.
El estudio se realizó de febrero a noviembre de 2019 en el Centro de Referencia de Asistencia Social (CRAS) del municipio de Redenção, CE. La población correspondió a gestantes que asistieron en la Estrategia de Salud de la Familia (ESF) del municipio. La población estuvo conformada por 20 gestantes asistidas por la ESF y la CRAS. Se utilizó un muestreo de conveniencia no probabilístico y se consideró a toda la población, las 20 gestantes que asistieron a las instituciones mencionadas.
Los criterios de inclusión fueron participar en los grupos en los días esTablecidos por las CRAS y tener un número de teléfono fijo o celular que permitiera el contacto después del parto, en caso de ser necesario. El criterio de exclusión fue tener una discapacidad auditiva o visual u otra limitación que impidiera participar en la intervención educativa o contestar el formulario de evaluación. El criterio para descontinuar fue no asistir al menos a seis reuniones.
La intervención educativa consistió en talleres de educación para la salud realizados en el auditorio de la CRAS de Redenção, CE. Se abordaron diez temas: derechos de la mujer durante el embarazo, parto y puerperio; comprensión del embarazo; autoestima y sexualidad; la importancia de la atención prenatal; nutrición de embarazadas y actividad física; trabajo de parto y parto; violencia obstétrica; cuidar al recién nacido; amamantamiento; y puerperio.
Estudiantes y profesores de enfermería realizaron los talleres. Se utilizaron recursos audiovisuales, dinámicas de grupo, círculos de conversación, muñecos para simular la lactancia materna y cuidado del recién nacido, aplicación de juegos educativos, exploración de un álbum serial y carpeta didáctica sobre los temas mencionados anteriormente. Se llevaron a cabo nueve reuniones semanales con un promedio de 1 hora y 30 minutos. Cada grupo estaba formado por 10 mujeres.
En la primera reunión, las mujeres se inscribieron en los talleres, firmaron el formulario de consentimiento informado y respondieron el pre test. Las mujeres que respondieron al pre test conformaron la muestra de la intervención educativa. Para la recolección de datos se utilizó un instrumento construido por los investigadores. Constaba de tres partes: datos sociodemográficos, datos sobre salud reproductiva y la encuesta CAP sobre el ciclo embarazo-puerperal. En la última reunión se realizó la aplicación del post test con todos los participantes.
Los datos recopilados se organizaron en Microsoft Office Excel 2016 y se analizaron con el software Jamovi® versión 1.6.15. Se utilizaron medidas de tendencia central y dispersión. Se utilizó la prueba de McNemar con corrección de continuidad para verificar la asociación entre variables categóricas. Se consideró estadísticamente significativo un valor de p ≤ 0,05.
El proyecto fue presentado al Comité de Ética en Investigación de la Universidade da Integração Internacional da Lusofonia Afro-Brasileira a través de la Plataforma Brasil y aprobado con el número de protocolo 3.541.106.
RESULTADOS
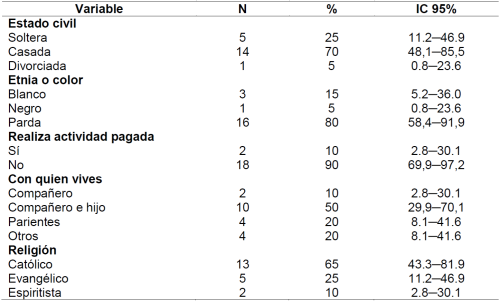
Las mujeres tenían una edad media de 26,2 (DE: ± 7,7) años, con una edad mínima de 14,2 y una edad máxima de 42,6. El ingreso familiar promedio fue de 471 (DE: 397) reales brasileños. La Tabla 1 presenta los datos sociodemográficos de las mujeres participantes.
Las mujeres tenían un peso promedio de 67,5 (DE: 15,5) kilogramos. La mediana de embarazos fue de 2, con un valor mínimo de 1 y un máximo de 8, y 1 parto, con un máximo de 7. El número promedio de abortos fue de 0.45 (DE: 1.15), con una mediana de 0 y un valor máximo de 5. La media de semanas de gestación fue de 23,8 (DE: 6,8) semanas, con una mediana de 4 consultas prenatales. Un porcentaje del 65% (n = 13; IC del 95% = 43,3 - 81,9) de los embarazos no se planificó y el 90% (n = 18; IC del 95% = 69,9 - 97,2) informó que se deseaba el embarazo.
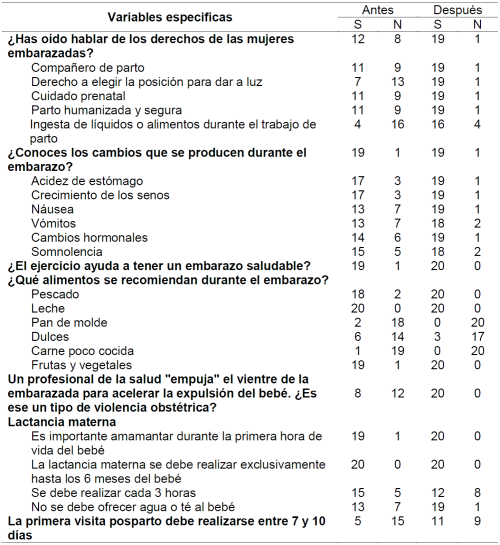
La Tabla 2 muestra los conocimientos de las gestantes antes y después de participar en la intervención educativa.
Hubo una diferencia estadísticamente significativa (p <0.05) en cuanto al conocimiento sobre los derechos de la gestante (p = 0.023): derecho a tener un acompañante durante el parto (p = 0.013); derecho a elegir la mejor posición para dar a luz (p = 0,001); derecho a la atención prenatal (p = 0,013); derecho a tener un parto humanizado y seguro (p = 0,013); y el derecho a comer o durante el parto (p = 0,001). Además, hubo una diferencia en el conocimiento sobre la importancia de no dar agua o té al bebé (p = 0.041).
Las actitudes de las gestantes antes y después de la intervención educativa se muestran en la Tabla 3.
No hubo diferencias estadísticamente significativas con respecto a las actitudes de los participantes antes y después de la intervención educativa.
La Tabla 4 presenta las prácticas de las mujeres antes y después de la intervención.
Hubo diferencia estadísticamente significativa en el uso de condón en prácticas sexuales luego de participar en la intervención grupal (p = 0.008).
DISCUSIÓN
Las mujeres tenían ingresos familiares bajos, relacionados con las desigualdades sociales en Brasil desde una perspectiva macroestructural. Esta disimilitud se verifica con los hallazgos de un estudio realizado en Fortaleza, CE, donde el ingreso familiar de las gestantes osciló entre sin ingresos y R $ 8.000,00, con una mediana de R $ 1.2009.
Se enfatiza el aspecto económico ya que el bajo ingreso familiar promedio per cápita tiene una relación inversa con la tasa de fecundidad en la adolescencia10. Además, el bajo nivel socioeconómico materno aumenta el riesgo de mortalidad materna en adolescentes y partos prematuros11. En este contexto, se incentiva la implementación de mecanismos intersectoriales para paliar esta adversidad.
En cuanto a la planificación sexual y reproductiva, más de la mitad de los embarazos no fueron planificados. Un estudio observacional transversal encontró un porcentaje del 60,7% de embarazos no planeados9. Se entiende que este hecho resulta de la interacción de variables como bajos ingresos, baja educación, desempleo y bajos salarios en los dominios personal y familiar12.
Se destaca que el embarazo no intencional representa un desafío para la salud pública, ya que contribuye a la morbilidad y mortalidad materna por exposición a riesgos relacionados con el embarazo, el aborto inseguro y el parto13. Se refuerza la importancia de las acciones de salud que involucran prácticas educativas y servicios de planificación familiar, especialmente en un contexto vulnerable14.
En cuanto al conocimiento, la falta de información de las gestantes encontrada en este estudio corrobora el daño que ocasiona a las gestantes el desconocimiento de los beneficios que pueden brindar sus derechos y la oportunidad de reclamarlos15. Este resultado puede estar relacionado con las prácticas de los profesionales de la salud, como la resistencia a difundir información relevante, señalando la ausencia de mecanismos para difundir los derechos de la mujer embarazada16.
Es fundamental valorar las relaciones entre gestantes y otras personas para modificar prácticas relacionadas con el parto. Las acciones deben enfatizar en brindar información a la mujer y a los miembros de su red de apoyo social, permitiendo una mayor participación15. La autonomía de las enfermeras es fundamental en este contexto, ya que este profesional necesita conocer la información para ofrecer a las mujeres17.
Este estudio reveló que, antes de la intervención educativa, la mayoría de las mujeres desconocían que la maniobra de Kristeller es un tipo de violencia obstétrica. En un estudio cualitativo en el que las mujeres describieron sus conocimientos y experiencias preexistentes sobre la maniobra de Kristeller, las entrevistadas se sintieron desinformadas e incapaces de rechazar esta maniobra porque se les ofreció como una "pequeña ayuda" durante el parto18.
El conocimiento de las mujeres embarazadas sobre la violencia obstétrica es fundamental para la identificación y prevención de tales prácticas. Las mujeres parturientas también deben recibir información sobre este tema durante la asistencia prenatal. Por tanto, las iniciativas de movilización social pueden contribuir a ampliar el conocimiento y la difusión de esta problemática y apoyar la difusión de buenas prácticas en el trabajo de parto y parto19.
Con respecto a la lactancia materna, las mujeres conocían la mayoría de los elementos evaluados. Sin embargo, una parte de ellas expresó un conocimiento erróneo sobre dar agua al bebé durante la lactancia materna exclusiva. Un estudio realizado en Porto Alegre (RS) reveló que, en los 30 días posteriores al parto, el 6,8% de los niños recibió agua, el 21,2% té y la introducción de sucedáneos de la leche materna fue reportada por el 38,1% de las participantes20.
Algunos factores interrumpen la lactancia materna exclusiva, como la creencia de algunas madres lactantes en la producción insuficiente de leche, dificultades de agarre y diversas complicaciones mamarias que pueden surgir en el posparto asociadas con la falta de confianza y consejos de familiares y amigos, así como mitos y creencias relacionados con los calambres del bebé y las causas del llanto del bebé20,21.
En cuanto a las actitudes de las participantes, cuando se les preguntó sobre los posibles signos y síntomas del diagnóstico para el inicio del trabajo de parto, la mayoría de las embarazadas informó que acudirían de inmediato al hospital cuando se les preguntara por la pérdida de líquido amniótico. Esta actitud revela el error de algunas gestantes al enfrentar esta situación, considerando que la ruptura de la membrana amniótica no es un factor definitorio para el trabajo de parto activo y la derivación inmediata a la unidad hospitalaria22.
La preocupación anterior es frecuente entre las mujeres embarazadas, dada la falta de información brindada por los profesionales sobre los criterios existentes que definen el trabajo de parto activo22. En nuestro estudio, no hubo cambio de actitud ante este tema, reforzando la necesidad de que el profesional de la salud informe a las gestantes sobre los signos de alarma relacionados con el trabajo de parto durante las consultas prenatales, evitando el ingreso prematuro de estas mujeres en el hospital y, en consecuencia, intervenciones innecesarias.
En cuanto a la posición a adoptar durante el trabajo de parto, luego de completar este estudio, se observó que las participantes estaban dispuestas a dar a luz en una posición que les asegurara el mayor confort. El cambio en este escenario refleja las influencias positivas que la educación para la salud brinda a las mujeres embarazadas, especialmente en lo que respecta a la desmitificación de algunos tabúes y mitos que siguen presentes sobre las posiciones naturales de la mujer para dar a luz23.
Como consecuencia de la falta de acciones educativas, un estudio ha reportado la percepción de las puérperas sobre la posición vertical en el parto. El estudio reveló que algunas mujeres en atención primaria o incluso en maternidades no conocían las posiciones de parto que podrían adoptar24. Así, las mujeres deben ser informadas durante las consultas prenatales y los grupos de mujeres embarazadas sobre las posiciones que pueden adoptar durante el parto sin ninguna imposición por parte de los profesionales de la salud.
Aunque la mayoría de los participantes afirmaron que el acompañante debería estar con ellos durante el preparto, el parto y el posparto inmediato, una parte no conocía este derecho. Este hecho puede interferir con la aplicabilidad de la ley del compañero en los diferentes contextos del embarazo. Un estudio señaló que el 57,5% de las entrevistadas no sabía que existe una ley que garantiza su derecho a tener un acompañante y el 66,2% no tuvieron derecho a tener un acompañante durante todo el proceso del parto25. Esto resalta la necesidad de mayores inversiones en acciones educativas.
La mayoría de las mujeres no llevaron a cabo un plan de parto con ellas. En esta perspectiva, la literatura señala que se necesitan más estudios para identificar las razones de la baja adherencia al plan de parto y la creación de políticas de salud que incentiven el uso de este instrumento26. Se señalan desafíos para el uso del plan de parto, como la necesidad de una mayor difusión entre los profesionales y las gestantes, la adherencia como práctica común en los servicios de atención primaria de salud, el apoyo a las mujeres en el desarrollo de este instrumento, así como la construcción de planos que pueden cambiar durante el proceso de parto27.
Es fundamental desarrollar e implementar acciones en la atención prenatal que movilicen a las gestantes a la práctica de actividad física, ya que los datos de este estudio mostraron que algunas mujeres realizaban actividades físicas, aunque sabían que este es un factor relacionado con un embarazo saludable. La literatura señala que las principales barreras para la no adherencia a las actividades físicas durante el embarazo son el cansancio, la falta de gusto por el ejercicio, la agenda ocupada, el cuidado de los hijos, el miedo y la falta de información sobre el embarazo28. Por ello, es necesario impulsar programas que incentiven a las gestantes a la práctica de actividades físicas y difundan los beneficios de la actividad física para las embarazadas y sus bebés29.
Durante la intervención educativa se incentivó el uso de condones en las relaciones sexuales con la pareja, demostrando posteriormente una mayor adherencia por parte de los participantes. Este cambio de comportamiento se ve a medida que se proporciona información y aclaraciones, aclarando los daños de no usar o usar de manera inapropiada este método anticonceptivo de barrera. La resistencia al uso del condón, especialmente en las parejas, se vuelve común a medida que las relaciones se vuelven más esTables y aumenta la confianza30. Sin embargo, se destaca el uso de condones en cualquier etapa de la vida de hombres y mujeres, incluso durante el embarazo, principalmente por el riesgo de contraer infecciones de transmisión sexual con potencial de transmisión vertical.
CONCLUSIONES
Los hallazgos revelaron que la intervención educativa a través de una estrategia grupal impactó positivamente los conocimientos, actitudes y prácticas de las gestantes sobre el ciclo embarazo-puerperal. Se observó una mejora en el conocimiento sobre los derechos de las mujeres embarazadas y la importancia de no dar agua y té al bebé, y en la práctica de usar condones durante las relaciones sexuales. Esto refuerza que las intervenciones educativas durante el embarazo son esenciales y pueden contribuir a la salud de la díada madre-hijo y reducir la morbilidad y mortalidad materna y neonatal.
Como implicaciones, este estudio plantea la reflexión sobre cómo se están realizando las actividades educativas en el contexto de la atención prenatal y la necesidad de implementar nuevas estrategias que favorezcan la atención de estas clientas. En este contexto, los profesionales de la salud, especialmente las enfermeras, pueden utilizar grupos para promover el empoderamiento de las mujeres embarazadas y permitirles buscar atención médica de alta calidad a través de buenas prácticas obstétricas recomendadas por la Organización Mundial de la Salud y el Ministerio de Salud.
El pequeño tamaño de la muestra es una de las debilidades de este estudio, así como el método de muestreo no aleatorio utilizado y el uso de un instrumento de recolección de datos que aún no ha sido validado. Por lo tanto, se requieren investigaciones futuras que empleen grupos de aleatorización y control para evaluar el uso de tecnologías a nivel individual y colectivo para promover conocimientos, actitudes y prácticas adecuadas en el período embarazo-puerperal.











 texto en
texto en