Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.106 no.1 Madrid ene. 2014
https://dx.doi.org/10.4321/S1130-01082014000100004
Utilidad de la manometría de alta resolución en el diagnóstico de la disrupción de la unión gastroesofágica: causas que influyen en su disrupción y asociación con reflujo gastroesofágico y alteraciones manométricas
How useful is esophageal high resolution manometry in diagnosing gastroesophageal junction disruption: Causes affecting this disruption and its relationship with manometric alterations and gastroesophageal reflux
Constanza Ciriza-de-los-Ríos1, Fernando Canga Rodríguez-Valcárcel1, Isabel Castel de Lucas1, David Lora-Pablos2, Javier de-la-Cruz-Bértolo2 y Gregorio Castellano-Tortajada1
1Servicio de Gastroenterología. Hospital Universitario 12 de Octubre. Madrid
2Unidad de Investigación Clínica, IMAS12-CIBERESP. Hospital Universitario 12 de Octubre. Madrid
Dirección para correspondencia
RESUMEN
Introducción: la manometría de alta resolución (MAR) constituye un gran avance en el estudio morfológico de la unión gastroesofágica (UGE) y en sus grados de disrupción.
Objetivos: a) valoración factores de riesgo implicados en la disrupción de la UGE en pacientes con síntomas de reflujo gastroesofágico (RGE); b) la relación entre el tipo de UGE y RGE demostrado por pH-metría; y c) identificación de las alteraciones en los parámetros manométricos vinculados a la morfología de la UGE.
Métodos: 115 pacientes con síntomas de RGE, estudiados con MAR y clasificados por el tipo de UGE (tipo I o normal; tipo II o deslizamiento; tipo III o hernia de hiato). En todos ellos se realizó pH-metría de 24 horas sin inhibidores de la bomba de protones. Se evaluaron aspectos epidemiológicos, parámetros manométricos (clasificación de Chicago 2012) y resultados de la pH-metría.
Resultados: la edad (OR 1,033 [1,006-1,060]; p = 0,016), IMC (OR 1,097 [1,022-1,176]; p = 0,01) y perímetro abdominal (OR 1,034 [1,005-1,063]; p = 0,0215) fueron factores de riesgo independientes para la UGE tipo III (área bajo la curva 0,70). La disrupción de la UGE se asoció con una menor presión de reposo (p = 0,006), mayor longitud de la misma (p < 0,001) y mayor acortamiento esofágico (p < 0,001). Se encontró RGE patológico en el periodo total (p = 0,015), en bipedestación (p = 0,022) y supino (p = 0,001) en el canal distal en los pacientes con UGE tipo II y III respecto al tipo I.
Conclusiones: la mayor edad, el sobrepeso y la obesidad central suponen mayor riesgo de desarrollar UGE tipo III (hernia de hiato). La mayor disrupción de la UGE se asocia con menor presión de reposo, mayor acortamiento esofágico y mayor exposición ácida en la pH-metría.
Palabras clave: Manometría esofágica de alta resolución. Unión gastroesofágica. Hernia de hiato. Reflujo gastroesofágico.
ABSTRACT
Background: High-resolution manometry (HRM) is a breakthrough in the morphological study of the gastroesophageal junction (GEJ) and its degrees of disruption.
Objectives: a) Assessment of risk factors involved in the disruption of the GEJ in patients with gastroesophageal reflux (GER) symptoms; b) the relationship between the type of GEJ and GER demonstrated by 24 hours pH-monitoring; and c) identification of the alterations in the manometric parameters related to the morphology of the GEJ.
Methods: One hundred and fifteen patients with symptoms of GER studied with HRM and classified by the type of GEJ (type I: Normal; type II: Sliding; type III: Hiatal hernia). Twenty four hour pH-monitoring without proton pump inhibitors was performed in all of them. Epidemiological aspects, manometric parameters (Chicago 2012 classification) and the pH-monitoring results were evaluated.
Results: Age (OR 1.033 [1.006-1.060]; p = 0.16), BMI (OR 1.097 [1.022-1.176]; p = 0. 01) and abdominal perimeter (OR 1.034 [1.005-1.063]; p = 0.0215) were independent risk factors for the GEJ type III (area under the curve 0.70). Disruption of the GEJ was associated with a lower resting pressure (p = 0.006), greater length (p < 0.001) and greater esophageal shortening (p < 0.001). Abnormal acidic reflux was found in the total period (p = 0.015), standing (p = 0.022) and supine (p = 0.001) in patients with GEJ type II and III with respect to type I.
Conclusions: Increased age, overweight and central obesity pose a higher risk of GEJ type III (hiatal hernia). The greater disruption of the GEJ is associated with lower resting pressure, esophageal shortening, and higher acid exposure in the pH-monitoring.
Key words: Esophageal high resolution manometry. Gastroesophageal junction. Hiatal hernia. Gastroesophageal reflux.
Introducción
La unión gastroesofágica (UGE) es una estructura compleja que regula el paso de forma coordinada de la comida al estómago e impide el paso retrógrado del contenido gástrico que es potencialmente lesivo para el esófago.
El esfínter esofágico inferior (EEI) no es sólo un engrosamiento de la capa circular de músculo liso, sino que incluye diferentes músculos con diferentes características fisiológicas. Así, la musculatura intrínseca de la UGE está formada por fibras semicirculares de músculo liso que ejercen un tono miogénico constante (mediado por el plexo mientérico) y las fibras gástricas oblicuas ("sling") en su porción lateral izquierda, con poco tono basal pero que se contraen con la estimulación colinérgica (1).
Por otra parte, la musculatura extrínseca, que está formada por el diafragma crural (DC), abraza al EEI, aumentando la presión de la UGE sobre todo en la inspiración (2). En circunstancias normales, el esófago está unido al diafragma de forma que evita el desplazamiento del estómago a través del hiato diafragmático hacia el mediastino. Las principales estructuras de sujeción son los ligamentos frenoesofágicos también conocidos como membrana frenoesofágica. Además de su papel como elemento de sujeción de la región esofagogástrica, también cierra el espacio virtual entre el esófago y el diafragma, por lo que se considera una estructura clave en la patogénesis de la hernia de hiato. Con la edad, el tejido elástico de la membrana frenoesofágica disminuye progresivamente, lo que condiciona la laxitud de la misma y favorece la disrupción de la UGE (3). Todo ello provoca una alteración de la UGE separándose, en mayor o menor medida, el EEI del DC, siendo la máxima expresión de este fenómeno la hernia de hiato. Esta separación reduce la competencia de la barrera esofagogástrica, favoreciéndose el reflujo gastroesofágico (RGE) (4) así como la alteración de la motilidad del esófago (5).
Para una correcta identificación y detección de los distintos grados de disrupción de la UGE se ha demostrado que la manometría de alta resolución (MAR) es de gran utilidad (6-8). Desde el punto de vista manométrico se identifican tres subtipos de UGE según su morfología y grado de disrupción (9).
Los objetivos de nuestro estudio son: a) valoración de los factores de riesgo implicados en la disrupción de la UGE en pacientes con RGE; b) la relación entre el tipo de UGE y RGE demostrado por pH-metría; y c) identificación de las alteraciones en los parámetros manométricos vinculados a la morfología de la UGE.
Material y métodos
Pacientes y criterios de inclusión
Se trata de un estudio transversal y observacional desde enero de 2012 a febrero de 2013. Durante este periodo se incluyeron prospectivamente 155 pacientes con síntomas típicos y atípicos de RGE.
Los criterios de inclusión fueron: a) obtención del consentimiento informado; b) edad mayor de 18 años; c) exclusión de organicidad mediante endoscopia alta o estudio baritado; y d) cumplimentación de un cuestionario de síntomas de RGE.
Se registraron los síntomas de los pacientes mediante un cuestionario estándar, considerándose síntomas de RGE típico la presencia de pirosis o regurgitación con frecuencia de al menos 1 vez por semana. Los síntomas atípicos que se incluyeron fueron: a) atípico otorrinolaringológico (ORL): disfonía y globo, definido como sensación de cuerpo extraño faríngeo con frecuencia de al menos 1 vez a la semana; b) pulmonar: tos crónica (con frecuencia de al menos 4 veces al día, 4 días o más por semana; y c) dolor torácico no coronario definido como dolor retroesternal diferente de la pirosis con frecuencia de al menos 1 vez por semana.
Los criterios de exclusión fueron: a) pacientes con disfagia y síntomas concomitantes de RGE, debido a que la correlación entre alteración motora esofágica y los síntomas de reflujo no es muy consistente(10); b) tratamiento quirúrgico o endoscópico previo sobre la UGE; c) pacientes en los que no se obtuvo el consentimiento informado.
Con estos criterios se excluyeron 30 pacientes con disfagia esofágica y 10 pacientes con antecedente de tratamiento quirúrgico o endoscópico sobre la UGE, por lo que el número final de pacientes incluido en el estudio fue de 115.
El estudio fue aprobado por el Comité Ético del Hospital Universitario 12 de Octubre.
Protocolo de manometría esofágica de alta resolución
La MAR se realizó con un catéter de 36 sensores circunferenciales de estado sólido separados 1 cm entre sí y un diámetro externo de 4,2 mm (Given Scientific Instruments Inc, Los Angeles, CA, USA), que se calibró a 0 y 300 mm Hg utilizando una cámara de presión externa. Después de excluir riesgos alérgicos potenciales se aplicó lidocaína viscosa tópica al 5 ‰ en las fosas nasales.
Las exploraciones se realizaron en condiciones basales y en supino, obteniendo un registro simultáneo desde la hipofaringe al estómago, dejando al menos tres sensores a nivel intragástrico. Después de esperar 5 minutos para que el paciente se acostumbrara al catéter se instruyó a los pacientes para permanecer 30 segundos sin deglutir y obtener un registro de las presiones basales del esfínter esofágico superior y de la UGE. Posteriormente se administraron 10 degluciones de 5 ml de agua a intervalos de 20 segundos entre ellas (11), despreciándose aquellas en las que se deglutía dos veces seguidas o el intervalo entre degluciones era menor de 20 segundos, para lograr 10 degluciones interpretables para el análisis (12).
Protocolo de pH-metría
En todos los casos se realizó pH-metría doble esofágica sin tratamiento farmacológico, con un catéter de dos sensores situados a 5 y 20 cm del borde superior del EEI que se conectó a un registrador externo (Matla Systems Inc, Madrid, Spain). Los estudios se realizaron manteniendo la actividad diaria, horario de comidas y ritmo de sueño habituales. Se proporcionó un diario de eventos que incluía el horario de comidas, los cambios posturales y los síntomas durante el estudio.
Análisis de los datos
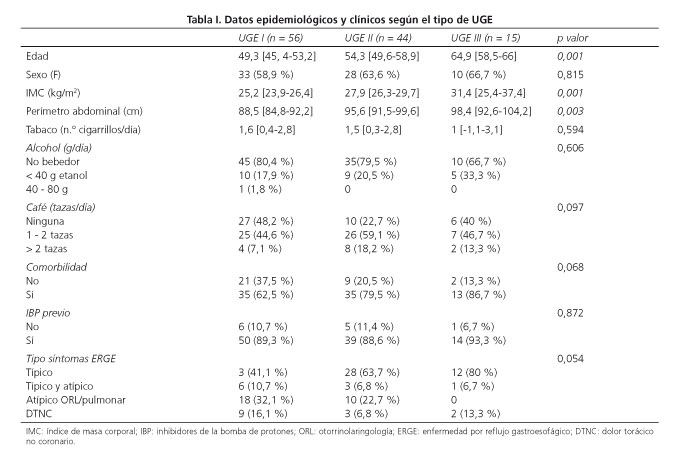
Se obtuvieron los siguientes datos epidemiológicos y clínicos: a) datos demográficos: edad, sexo, peso y altura para calcular el índice de masa corporal (IMC), longitud del perímetro abdominal; b) hábitos de vida: consumo de tabaco, alcohol y café; c) antecedentes médicos; d) consumo previo de inhibidores de la bomba de protones (IBP); y e) tipo de síntomas de RGE.
Los datos manométricos se analizaron utilizando el software Mano ViewTM versión 3.0 (Given Scientific Instruments Inc. Los Angeles, CA, USA). La UGE se clasificó en tipo I (DC está completamente superpuesto con el EEI), tipo II (deslizamiento: separación de 1-2 cm entre DC y EEI) y tipo III (hernia hiatal: separación entre CD y EEI que exceda los 2 cm) (9) (Fig. 1). La separación entre el EEI y el DC se midió en el pico inspiratorio. La presión espiratoria se midió en el periodo basal, en ausencia de deglución y referenciada a la presión intragástrica excepto para aquellos casos con grandes hernias de hiato en los que no se logró identificar la impronta presiva del DC. En estos casos, la presión se obtuvo referenciada a la presión atmosférica utilizando la herramienta "smart mouse" del software Mano ViewTM versión 3.0. La presión de relajación integrada en 4 segundos (IRP-4s) se calculó, de forma automatizada, con el mismo programa de análisis, obteniendo el valor medio más bajo medido durante 4 segundos consecutivos o no en el periodo post-deglutivo de las diez degluciones analizadas. El valor normal IRP-4s se consideró cuando fue < 15 mm Hg (6).
Se analizaron los siguientes datos manométricos: a) EEI: presión basal media e IRP-4s, longitud total, intraabdominal e intratorácica de la UGE. En caso de UGE tipo III se midió la longitud del EEI, del DC y del saco herniario; y b) cuerpo esofágico: longitud total, porcentaje de ondas peristálticas, fallidas, simultáneas, y prematuras, integral contráctil distal (ICD) media, velocidad del frente contráctil (VFC), presión intrabolo (PIB) y latencia distal (LD) media. Dos investigadores realizaron la manometría y analizaron los registros obtenidos para cada paciente y con los datos manométricos obtenidos se obtuvo el diagnóstico funcional final de la UGE y del cuerpo esofágico de acuerdo con los criterios diagnósticos propuestos por el grupo de Chicago (clasificación 2012) (13). El diagnóstico funcional de la UGE se dividió en cuatro grupos para el análisis: normal, hipotensa, hipertensa y obstrucción funcional (al tracto de salida), considerándose hipotensa si la presión basal fue < 10 mm Hg e IRP-4s normal < 15 mm Hg, e hipertensa si la presión basal fue > 35 mm Hg e IRP-4s normal. Se definió obstrucción funcional cuando la IRP-4s fue > 15 mm Hg en supino. Para el diagnóstico y el análisis del cuerpo esofágico se agruparon los subgrupos de peristalsis débil que incluyeron peristalsis con defectos peristálticos pequeños, largos y la peristalsis fallida frecuente.
Los datos obtenidos en la pH-metría esofágica fueron: % tiempo pH < 4 total, % tiempo pH < 4 bipedestación, % tiempo pH < 4 en supino en el canal distal y proximal, la puntuación de DeMeester y el índice sintomático. Para el análisis, se utilizaron los valores de referencia de normalidad publicados por DeMeester (14). Para correlacionar los síntomas y los episodios de reflujo se utilizó el índice sintomático, requiriéndose al menos 5 episodios sintomáticos y considerándose positivo si es mayor o igual a 50 %.
Análisis estadístico
Se realizaron análisis descriptivos de las variables mencionadas, tanto cualitativas como cuantitativas. Las variables cualitativas se analizaron mediante frecuencia absoluta y porcentajes, mientras que las variables cuantitativas se expresaron como media e intervalo de confianza (IC) 95 %.
Para las comparaciones de las variables cuantitativas según el tipo de UGE se utilizó el test de Kruskal-Wallis para datos independientes. En caso de encontrar significación estadística se empleó el test de Mann-Whitney para la comparación por pares corrigiendo el p-valor. Para las variables categóricas se aplicó el test chi-cuadrado o la prueba exacta de Fisher en caso necesario. Mediante modelos de regresión logística ordinal se calculó de forma univariante los factores epidemiológicos y clínicos que pudieran influir en la hernia de hiato, de forma que se obtuvo el odds ratio crudo, y de forma multivariante se obtuvieron los odds ratio ajustados para cada una de las variables que conformaban el modelo. Debido a la relación entre perímetro abdominal y IMC, se construyeron dos modelos diferentes excluyendo en cada modelo una de las dos variables. Para evaluar la relación entre la longitud del saco herniario y del cuerpo esofágico se utilizó un modelo de regresión lineal. El nivel de significación se estableció en el 5 %. Los análisis se realizaron mediante el programa estadístico SPSS 18.0.
Resultados
Las características epidemiológicas y clínicas según el tipo de UGE se expresan en la tabla I. La disrupción de la UGE, manifestada por la separación entre el EEI y DC se asocia con mayor edad (p = 0,001), sobrepeso (p = 0,001) y obesidad central (perímetro abdominal) (p = 0,003). Se encontró una mayor tendencia a manifestar predominantemente síntomas atípicos de RGE en los pacientes con UGE normal (tipo I) frente a los pacientes con UGE tipo II o tipo III en los que predominaban los síntomas típicos de RGE (p = 0,054). En el análisis univariante, la edad avanzada, mayor IMC y perímetro abdominal y más comorbilidad se asociaron con incremento del riesgo de tener una UGE tipo III (hernia de hiato) (Tabla II). En el análisis multivariante los factores de riesgo independientes para la UGE tipo III fueron la edad avanzada y mayor IMC (Tabla II), resultando un área bajo la curva de 0,70. Analizando el otro modelo multivariante que incluía el perímetro abdominal, fueron factores de riesgo independientes para hernia de hiato la edad avanzada (OR 1,035 [1,008-1,062]; p = 0,0109) y el aumento del perímetro abdominal (OR 1,034 [1,005-1,063]; p = 0,0215), resultando un área bajo la curva de 0,70.
Los parámetros de la manometría y de la pH-metría según el tipo de UGE se expresan en la tabla III. En seis casos con UGE tipo III, con saco herniario de gran longitud, no se logró visualizar con certeza el DC, por lo que la presión de reposo se referenció a la presión atmosférica, siendo la presión media en estos casos de 26,1 [19,6-32,6] mm Hg.
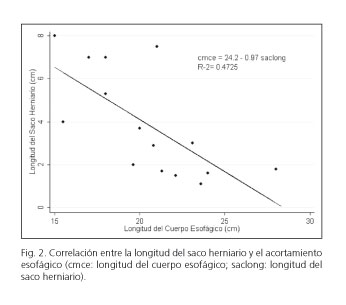
La disrupción de la UGE se asoció con una menor presión de reposo (p = 0,006), una mayor longitud de la misma (p < 0,001) y un mayor acortamiento del esófago (p < 0,001) con respecto a la UGE tipo I (Tabla III). En los pacientes con UGE tipo III, la longitud media del EEI fue de 2,5 cm [2-2,9]; la del DC de 2,1 cm [1,8-2,5] y la del saco herniario de 3,9 cm [2,5-5,2], constatando que el incremento de una unidad en la longitud del saco herniario disminuye en 0.963 la longitud del esófago (p = 0,013) (Fig. 2).
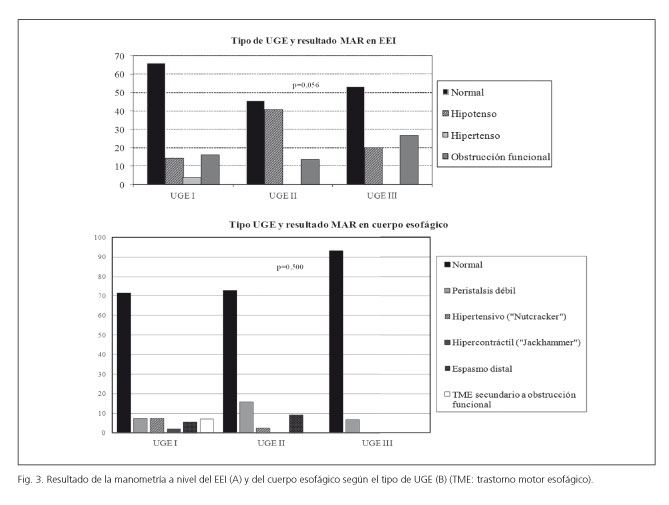
El grupo con UGE tipo II presentó más hipotonía y el grupo con UGE tipo III (hernia de hiato) mayor grado de obstrucción funcional (p = 0,056) (Fig. 3) con respecto al grupo UGE tipo I. No se encontraron diferencias significativas en el diagnóstico final del cuerpo esofágico entre los grupos estudiados (Fig. 3).
Se encontró mayor exposición ácida a nivel del esófago distal en los periodos total (p = 0,015), bipedestación (p = 0,022) y supino (p = 0,001) en los pacientes con UGE tipo II y III comparado con los pacientes con UGE tipo I (Tabla III), sin encontrarse diferencias en el esófago proximal. En los pacientes con UGE tipo II y III la pH-metría fue patológica con mayor frecuencia (Fig. 4). No se encontraron diferencias en el índice sintomático entre los grupos (p = 0,509).
Discusión
La UGE es una estructura dependiente de una estrecha relación anatómica entre el esófago distal, el hiato diafragmático y el estómago. Es importante reconocer que esta relación no es estática, pudiendo ocurrir una "herniación fisiológica" durante la peristalsis primaria o secundaria, la distensión esofágica y las relajaciones transitorias del EEI (3,15). Esta movilidad depende de la actividad contráctil del músculo longitudinal esofágico y de la integridad y propiedades elásticas de la membrana frenoesofágica (16,17). Debido a ello, resulta difícil medir la hernia de hiato por deslizamiento, ya que su diagnóstico no está estandarizado, extiendo variabilidad en la medida entre los distintos métodos de detección como radiología baritada, endoscopia alta y manometría (3,18). Sin embargo, la MAR permite una valoración eficiente de la UGE normal y los diferentes grados de disrupción de la misma, incluida la hernia de hiato, lo que es importante por su implicación en la enfermedad por reflujo gastroesofágico (ERGE) (19). En nuestro estudio, los pacientes con disrupción de la UGE presentaron con más frecuencia síntomas típicos de RGE que aquellos con UGE normal, de forma que los diferentes tipos de UGE se relacionan con distinta forma de presentación sintomática de la ERGE.
Tanto la edad, como la obesidad son factores frecuentemente implicados en la hernia de hiato (3,20). Nuestros resultados también confirman que la mayor edad, el sobrepeso y la obesidad central son factores de riesgo independientes para la disrupción de la UGE. Los distintos grados de disrupción de la misma, especialmente la hernia de hiato, también se asocian con RGE (4). En nuestro estudio, los pacientes con UGE tipo II y especialmente aquellos con UGE tipo III, tuvieron mayor exposición ácida en el esófago distal, sobre todo en el periodo nocturno, aunque no se pudo correlacionar la disrupción de la UGE con reflujo patológico en esófago proximal.
Se ha descrito que la presencia de una gran hernia de hiato modifica los valores de los parámetros de medida de la MAR en el cuerpo esofágico, de forma que los pacientes con gran hernia hiatal tienen menor presión de reposo del EEI, menor ICD, menor VCF y una latencia distal media acortada (5). Nosotros también hemos confirmado estos hallazgos en la UGE tipo III con respecto a los otros tipos de UGE. Estos cambios pueden estar en relación con la menor longitud del esófago encontrada en estos pacientes (5), lo que también hemos confirmado en este estudio. Sin embargo, a pesar de estas variaciones en los parámetros manométricos, el diagnóstico final en el cuerpo esofágico no se modificó en estos pacientes, lo cual coincide con lo referido previamente (5); no obstante, este hecho puede estar condicionado por el pequeño tamaño de la muestra para la UGE tipo III de nuestro estudio. Por otra parte, la disrupción de la UGE puede influir en que su presión de reposo esté disminuida. En este sentido, hemos encontrado diferencias significativas entre los pacientes con UGE normal y los que tienen cierta disrupción de la misma como en el tipo II que presentaron mayor hipotonía del EEI. Además, en algunas hernias de hiato puede existir una obstrucción al tracto de salida provocada por la alteración anatómica de la propia hernia (21). En nuestro caso, se encontró mayor incidencia de obstrucción al tracto de salida en los pacientes con UGE tipo III con respecto a los otros grupos. Este hallazgo podría tener relación con cierto grado de obstrucción a nivel del DC más que a una alteración de la relajación del EEI como ya se ha descrito por otros autores (21). En cualquier caso, la alteración en la relajación de la UGE en las hernias de hiato grandes puede deberse en mayor medida a la propia anomalía anatómica causada por el paso del estómago a nivel intratorácico (5).
Nuestro estudio tiene algunas limitaciones, la más significativa está en relación con el menor número de pacientes con UGE tipo III. Ello se debe en parte a los criterios restrictivos de inclusión, ya que sólo se incluyeron a los pacientes con síntomas de reflujo típico o atípico, habiéndose excluido aquellos que además referían disfagia, ya que las grandes hernias puede producir este síntoma.
En conclusión, la edad avanzada, el sobrepeso y la obesidad central fueron factores de riesgo para desarrollar disrupción de la UGE, encontrando menor presión de reposo, menor longitud esofágica y mayor exposición ácida en los pacientes con UGE tipo II y III. En aquellos con UGE tipo III (hernia de hiato) se encontraron algunas diferencias en los parámetros de la MAR a nivel del cuerpo esofágico, aunque éstas no implicaron una modificación del diagnóstico final.
![]() Dirección para correspondencia:
Dirección para correspondencia:
Constanza Ciriza de los Ríos
Servicio de Gastroenterología
Hospital Universitario 12 de Octubre
Avenida de Córdoba s/n
28041 Madrid
e-mail: constanzacarpa@gmail.com
Recibido 06-05-2013
Aceptado: 12-11-2013
Bibliografía
1. Goyal RK, Chaudhury A. Physiology of normal esophageal motility. J Clin Gastroenterol 2008;42:610-9. [ Links ]
2. Kwiatek MA, Pandolfino JE, Kahrilas PJ. 3D-high resolution manometry of the esophagogastric junction. Neurogastroenterol Motil 2011;23:e461-9. [ Links ]
3. Kahrilas PJ, Kim HC, Pandolfino JE. Approaches to the diagnosis and grading hiatal hernia. Best Pract Res Clin Gastroenterol 2008;22:601-16. [ Links ]
4. Bredenoord AJ, Weusten BL, Timmer R, Smout AJ. Intermittent spatial separation of diaphragm and lower esophageal sphincter favors acidic and weakly acidic reflux. Gastroenterology 2006;130:334-40. [ Links ]
5. Roman S, Kahrilas PJ, Kia L, D Luger, Soper, Pandolfino JE. Effects of large hiatal hernias on esophageal peristalsis. Arch Surg 2012;147:352-7. [ Links ]
6. Kahrilas PJ, Peters JH. Evaluation of the esophagogastric junction using high resolution manometry and esophageal pressure topography. Neurogastroenterol Motil 2012;24(Suppl. 1):11-9. [ Links ]
7. Pandolfino JE, SK Ghosh, Zhang Q, Jarosz, Shah N, Kahrilas PJ. Quantifying EGJ and relaxation - high-resolution manometry with morphology: A study of 75 asymptomatic volunteers. Am j Physiol Gastrointest Liver Physiol 2006;290:G1033-40. [ Links ]
8. Ciriza-de-Los-Rios C, Canga-Rodriguez-Valcarcel F. High-resolution manometry and impedance-pH/manometry: Novel techniques for the advancement of knowledge on esophageal function and their clinical role. Rev Esp Enferm Dig 2009;101:861-9. [ Links ]
9. Pandolfino JE, Kim H, SK Ghosh, Clarke JO, Zhang Q, Kahrilas PJ. High-resolution manometry of the EGJ: An analysis of the crural diaphragm function in GERD. Am j Gastroenterol 2007;102:1056-63. [ Links ]
10. Tsuboi K, Hoshino M, Srinivasan A, Yano F, Hinder RA, DeMeester TR, et al. Insights gained from symptom evaluation of esophageal motility disorders: A review of 4,215 patients. Digestion 2012;85:236-42. [ Links ]
11. Bredenoord AJ, Herbard GS. Technical aspects of clinical - high-resolution manometry studies. Neurogastroenterol Motil 2012;24(Suppl. 1):5-10. [ Links ]
12. Roman S, Kahrilas PJ, Boris L, K, D Luger Bidari, Pandolfino JE. High-resolution manometry studies are frequently imperfect but usually still interpretable. Clin Gastroenterol Hepatol 2011;9:1050-5. [ Links ]
13. AJ Bredenoord, Fox M, Kahrilas PJ, Pandolfino JE, Schwizer W, Smout AJ. Chicago classification criteria of esophageal motility disorders defined in high resolution esophageal pressure topography. Neurogastroenterol Motil 2012;24(Supl. 1):57-65. [ Links ]
14. Bodger K. Guidelines for oesophageal manometry and pH monitoring. BSG Guidelines in Gastroenterology 2006:1-11. [ Links ]
15. Pandolfino JE, Zhang HQ, SK Ghosh, have A, C Boniquit, Kahrilas PJ. Transient lower esophageal sphincter relaxations and reflux: Mechanistic analysis using concurrent fluoroscopy and high-resolution manometry. Gastroenterology 2006;131:1725-33. [ Links ]
16. Mittal RK, Karstens, Leslie E, Babaei, Bhargava V. Ambulatory -high-resolution manometry, lower esophageal sphincter lift and transient lower esophageal sphincter relaxation. Neurogastroenterol Motil 2012;24:40-6, e2. [ Links ]
17. Lee YY, Whiting JG, Robertson EV, Derakhshan MH, Smith D, McColl KE. Measuring movement and location of the gastroesophageal junction: Clinical and research implications. SCAND J Gastroenterol 2013;48:401-11. [ Links ]
18. Khajanchee YS, Cassera MA, Swanstrom LL, Dunst CM. Diagnosis of type I hiatus hernia: A comparison of high-resolution manometry and endoscopy. DIS Esophagus 2013;26:1-6. [ Links ]
19. Curci JA, Melman LM, Thompson RW, Soper NJ, Matthews BD. Elastic fiber in the supporting ligaments of the gastroesophageal junction depletion: A structural basis for the development of hiatal hernia. J Am Coll Surg 2008;207:191-6. [ Links ]
20. Pandolfino JE, El - Serag HB, Zhang Q, Shah N, SK Ghosh, Kahrilas PJ. Obesity: A challenge to esophagogastric junction integrity. Gastroenterology 2006;130:639-49. [ Links ]
21. Pandolfino JE, Kwiatek MA, Ho K, Scherer JR, Kahrilas PJ. Unique features of esophagogastric junction pressure topography in hiatus hernia patients with dysphagia. Surgery 2010;147:57-64. [ Links ]











 texto en
texto en