DECLARACIÓN DE POSTURA
La postura de la Comisión de Nutrición del Hospital Universitario La Paz es que la inclusión del dietista-nutricionista (DN) en las diferentes unidades (áreas Infantil y General) del hospital contribuirá a la mejora de la atención sanitaria integrada de todos los pacientes de nuestro hospital, así como a la optimización de los recursos de este.
PAPEL DE LA ALIMENTACIÓN EN LA CALIDAD DE VIDA Y LA SALUD
En la actualidad, el enfoque de los cuidados de la salud incluye el manejo de los aspectos dietéticos-nutricionales en todas las etapas de la vida y en el tratamiento de las enfermedades prevalentes como obesidad, diabetes, síndrome metabólico, cáncer, insuficiencia cardiaca, osteoporosis, enfermedad celiaca, trastornos de la conducta alimentaria y enfermedad renal crónica, entre otras.
En la infancia, el consumo de leche materna y la disponibilidad de un banco de leche permiten mejorar los resultados clínicos.
La intervención de los DN en el sistema sanitario consigue mejorar la salud y el bienestar de la población, y colabora en la curación y reinserción de los pacientes (1).
PROFESIÓN REGULADA DE DIETISTA-NUTRICIONISTA
La profesión de DN está regulada de la siguiente manera:
− La Orden CIN/730/2009, de 18 de marzo, por la que se establecen los requisitos para la verificación de los títulos universitarios oficiales que habiliten para el ejercicio de la profesión de dietista-nutricionista.
− La Ley 44/2003 del 21 de noviembre de Ordenación de las Profesiones Sanitarias define a los DN como diplomados universitarios en Nutrición Humana y Dietética que desarrollan actividades orientadas a la alimentación de la persona, o de grupos de personas, adecuadas a sus necesidades fisiológicas y, dado el caso, patológicas.
− La Orden 66/2004, por la que se establecen las Directrices para la Elaboración del Plan Integral de la Obesidad, Nutrición y Actividad Física, va a provocar la necesidad de contar con DN.
En muchos países, los sistemas de salud ya incluyen la figura del DN. La Asociación Canadiense de Dietética propone como punto de partida, con base en proyectos y programas realizados en diferentes provincias, que el número de DN requeridos para cubrir las necesidades de servicios nutricionales de la población se cifre en una tasa mínima de un DN cada 50.000 habitantes.
Cada año, 360.000 pacientes son atendidos en los Países Bajos por DN. El Consejo de Europa elaboró, en el año 2002, un documento técnico sobre la desnutrición en los hospitales, aprobando el Comité de Ministros, en noviembre de 2003, una Resolución sobre Alimentación y Atención Nutricional en Hospitales (2). En ella se recoge que la formación universitaria de DN debe permitirles desempeñar un papel relevante en la atención y el soporte nutricional (1).
DEFINICIÓN DEL DIETISTA-NUTRICIONISTA
En el documento de Competencias profesionales del DN publicado por el Colegio de Dietistas-Nutricionistas de la Comunidad de Madrid (CODINMA) (3), se recoge lo siguiente: “Un DN es un profesional de la salud, con titulación universitaria, reconocido como un experto en alimentación, nutrición y dietética, con capacidad para intervenir en la alimentación de una persona o grupo, desde los siguientes ámbitos de actuación: la nutrición en la salud y en la enfermedad, el consejo dietético, la investigación y la docencia, la salud pública desde los organismos gubernamentales, las empresas del sector de la alimentación, la restauración colectiva y social”.
INTERÉS PÚBLICO DE LA PROFESIÓN DE DIETISTA-NUTRICIONISTA
Los DN están capacitados para llevar a cabo la valoración nutricional, educación nutricional y consejo dietético, así como investigación y docencia aplicada en cualquier entorno, ya sean centros sociosanitarios, hospitales, residencias, colegios, etc. (4).
La presencia de estos profesionales específicamente cualificados en los hospitales españoles, centros de Atención Primaria y residencias de mayores conlleva una mejora en la eficacia y calidad de la intervención nutricional en los pacientes y resto de miembros de la comunidad sanitaria. A este respecto, la Sociedad Española de Endocrinología y Nutrición (SEEN), en su posicionamiento para la incorporación del DN y la cartera de servicios en Endocrinología y Nutrición, aconseja contar con un DN por cada 200 camas hospitalarias, asignado al Servicio/Unidad de Endocrinología y Nutrición (5). En la misma línea, encontramos la propuesta de la Asociación Española de Dietistas-Nutricionistas (Tabla I).
Tabla I. Propuesta de incorporación del dietista-nutricionista en el Sistema Nacional de Salud por parte de la Asociación Española de Dietistas-Nutricionistas (2009).
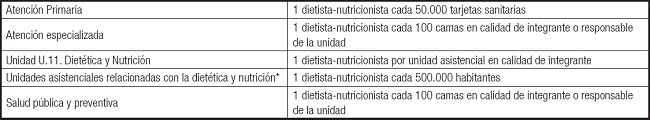
*U.6.: Alergología; U.7: Cardiología; U.9.: Aparato Digestivo; U.10.: Endocrinología; U.12.: Geriatría; U.14: Nefrología; U.15.: Diálisis; U.19.: Oncología; U.20: Pediatría; U.69: Psiquiatría.
No obstante, las anteriores propuestas pueden resultar insuficientes en el caso de hospitales de gran complejidad, por lo que se propone hacer un análisis de las necesidades individuales por área, servicio, unidad y/o patología, garantizando así una atención de calidad y coste-efectiva al incorporar a los DN en el equipo multidisciplinar, teniendo como base los mínimos citados anteriormente.
Sin embargo, se da la paradoja de que, en España, los DN no están contemplados en la escala laboral de la Sanidad Pública a excepción de alguna comunidad autónoma, como es el caso de Cataluña, donde desde hace años están presentes en los hospitales y recientemente se han incorporado a la Atención Primaria. De la misma manera, en el último año se ha observado la incorporación de DN en el ámbito público, hospitales, Atención Primaria y escuelas infantiles municipales en las siguientes comunidades autónomas: Galicia, Comunidad Valenciana, Euskadi, Illes Balears, La Rioja, Murcia y Navarra. Esto provoca una clara desigualdad en cuanto a los servicios ofrecidos dentro del Sistema Nacional de Salud (SNS) entre las diferentes comunidades autónomas.
En el momento actual, según el estudio RECALSEEN, los DN están presentes en un 54 % en los hospitales de más de 500 ca- mas y en un 48 % en los de menos de 500 (5).
Aunque es frecuente encontrarlos formando parte del organigrama en algunas instituciones sanitarias públicas en diferentes comunidades autónomas, sin embargo, los diplomados/graduados en Nutrición Humana y Dietética a menudo tienen contratos que no corresponden a su categoría profesional (6). Por este motivo, se debe tener en cuenta que la SEEN recomienda y solicita su plena inclusión en las unidades de Nutrición Clínica y Dietética (5).
En los países desarrollados, un alto porcentaje de los pacientes que ingresan en los centros hospitalarios con cuadros agudos presentan o desarrollan algún grado de desnutrición durante el ingreso. Esta situación, conocida como desnutrición relacionada con la enfermedad (DRE), impacta negativamente en la evolución clínica, la estancia hospitalaria, la mortalidad y los costes económicos asociados. La presencia de desnutrición en el momento del ingreso no siempre se identifica, lo que podría llevar a un empeoramiento de la misma durante la hospitalización. A ello hay que sumar aquellos pacientes que, como consecuencia de la hospitalización, las cirugías y/o los tratamientos médicos están en situación de riesgo para desarrollar DRE. Todas estas situaciones configuran un escenario preocupante y de gran trascendencia clínica. De hecho, una de las estrategias más importantes a nivel nacional ha sido la Alianza MasNutridos, una iniciativa de múltiples sociedades para abordar, de forma multidisciplinar, la DRE y la implantación del cribado nutricional en los diferentes niveles asistenciales, y en la que el DN es esencial (6-8). En el extremo contrario, nos encontramos con el sobrepeso y la obesidad (9). Así, casi las tres cuartas partes de los pacientes atendidos por los DN en Holanda presentan sobrepeso. A este sobrepeso, con frecuencia, se asociaban además otras enfermedades como diabetes, hipercolesterolemia o hipertensión que, igualmente, se benefician de una modificación en el patrón alimentario y la promoción de hábitos saludables. En España, la obesidad está alcanzando niveles históricos; de hecho, aproximadamente el 50 % de la población de entre 25 y 60 años presenta un exceso de peso. De entre los pacientes que acuden a los hospitales españoles, un porcentaje importante presenta obesidad. Esta situación es especialmente preocupante en la infancia (9). Se ha demostrado que la incorporación de DN favorece la disminución del índice de masa corporal (IMC) a los dos años del comienzo de la intervención (9) y puede mejorar las comorbilidades asociadas (10,11).
Particular interés presenta la nutrición preconcepcional, durante el embarazo y la lactancia, dado que tiene consecuencias para la madre y el niño en un periodo crítico. Con respecto al paciente pediátrico, la nutrición juega un papel fundamental en el crecimiento y desarrollo. La terapia nutricional adecuada es un tratamiento coadyuvante esencial para lactantes y niños con enfermedades agudas y crónicas (12). En otras áreas con patologías específicas, como, por ejemplo, la oncología, los DN también desempeñan un papel fundamental en tanto que están capacitados para mejorar el estado nutricional y prevenir el desarrollo de malnutrición. Esto repercute en aspectos tan importantes como las dosis de los tratamientos; la adhesión al tratamiento quimioterápico, con un menor número de ingresos hospitalarios no planificados; una mejora en la tolerancia al tratamiento; y una mejora en la calidad de vida percibida por el paciente (13,14).
La desnutrición es muy frecuente en los pacientes con cáncer, con una incidencia que va del 40 al 80 %, y es la mayor causa de morbilidad y mortalidad. Por lo tanto, una detección temprana de las alteraciones nutricionales es esencial para proporcionar un soporte nutricional precoz capaz de prevenir y revertir la desnutrición a través de un adecuado balance energético-proteico. Todo ello va a favorecer un mayor control de los síntomas relacionados con el cáncer; una reducción de las complicaciones posquirúrgicas y de la estancia hospitalaria; y la mejora de la tolerancia al tratamiento, de la respuesta inmunológica y del estado psicológico, así como, de la calidad de vida de los pacientes.
El DN es un profesional competente para la realización de la valoración del estado nutricional del paciente y la educación nutricional desde el momento del diagnóstico y a lo largo de todo el proceso oncológico, especialmente cuando el paciente mantenga un tratamiento activo de quimioterapia o radioterapia (máxime cuando coexistan ambas modalidades de tratamiento) (13,14).
La realidad actual de nuestro hospital es que la carencia de estos profesionales obliga a una sobrecarga de las unidades de Nutrición Clínica y Dietética tanto de adulto como infantiles. Es imprescindible que todo paciente con cáncer sea evaluado nutricionalmente al inicio de su tratamiento, sea diagnosticado y reciba consejo dietético para prevenir la DRE. Además, deberá ser monitorizado durante todo su proceso en el Hospital de Día de Oncología; de esta manera, resulta de gran valor contar con un DN integrado en las unidades de Nutrición formado en conocimientos oncológicos y con capacidad para realizar un diagnóstico nutricional y una monitorización de la desnutrición adecuados (13). Los pacientes con cáncer que recibieron intervención nutricional por medio de un DN mostraron un incremento de la ingesta calórica y proteica, mucho más incluso que con suplementos nutricionales (14). En el caso del paciente con cáncer, consideramos que, para dar una asistencia de calidad, es imprescindible contar con una figura profesional como la del DN, que, de la mano de la Unidad de Nutrición, evalúe activamente a los pacientes (15).
En enfermedades digestivas, como el síndrome de intestino irritable, los trastornos funcionales, la enfermedad hepática grasa no alcohólica etc., una dieta individualizada y una educación nutricional realizada por un DN entrenado es capaz de mejorar los síntomas de los trastornos intestinales funcionales (12,16), así como de implementar cambios más saludables en los hábitos alimentarios que permitan minimizar o incluso revertir el acúmulo de grasa hepática.
La enfermedad renal crónica es un problema de salud mundial. La prevalencia de malnutrición es mayor en pacientes con filtrado glomerular inferior a 55 ml/min/m. La existencia de malnutrición constituye un índice pronóstico de morbimortalidad. La principal causa es la ingesta inadecuada de nutrientes. La educación nutricional permite concienciar a los pacientes de la utilidad de tratamientos dietéticos, como la restricción proteica (evitando la reducción excesiva), y el empleo adecuado de suplementos orales. Es fundamental evaluar la situación nutricional de los pacientes con enfermedad renal y su valoración periódica. Además, los cambios de modalidad de tratamiento renal sustitutivo suponen en ocasiones importantes modificaciones en las recomendaciones dietéticas de los pacientes. Es recomendable disponer de un DN en el Servicio de Nefrología que realice una historia clínica nutricional para así valorar íntegramente el estado nutricional del paciente, detectar hábitos de riesgo y realizar el seguimiento y la monitorización nutricional (17).
Por estos motivos, la Comisión de Nutrición del Hospital Universitario La Paz considera que la incorporación del DN de la mano de la Unidad de Nutrición Clínica y Dietética podría revertir en beneficios en la atención sanitaria, en aquellos pacientes que necesiten una valoración y soporte nutricionales dinámicos con adaptación dietética, así como cualquier tipo de soporte de nutrición enteral oral (18).
Las competencias profesionales del DN en el Hospital Universitario La Paz serían las siguientes:
-
− Educación nutricional: ejercer funciones docentes impartiendo materias relacionadas con la alimentación, la nutrición y la dietética:
A pacientes: realizar sesiones de educación y diseñar material educativo.
A personal sanitario: informar sobre alimentación saludable, participar en sesiones de formación continuada en temas de calidad y seguridad, colaborar en la formación de estudiantes de grado y posgrado y dentro de las prácticas tuteladas y promover cursos, seminarios y talleres.
-
− Investigación: diseñar, proponer, participar y realizar estudios de investigación básica y/o aplicada en el área de la alimentación, la dietética y la nutrición en la salud y en la enfermedad, a nivel individual o dentro de un equipo en clínicas y hospitales, universidades y centros de investigación.
-
− Consultas externas: trabajo paralelo o complementario a la consulta médica.
Realizar una valoración nutricional completa (historia clínica, evaluación dietética y social, examen físico, valoración morfofuncional, diagnóstico y tratamiento nutricional).
Identificar los problemas dietéticos y nutricionales del paciente.
Planificación de la intervención nutricional (estimación de necesidades energéticas y nutricionales, prescripción de dietas terapéuticas) y monitorización nutricional.
Seguimientos y controles.
Terapias de grupo.
-
− Hospitalización: dar asistencia nutricional individualizada a los pacientes.
Promover la detección de pacientes con riesgos nutricionales (cribado nutricional, sensibilización al equipo sobre la desnutrición relacionada con la enfermedad).
Realizar una valoración nutricional completa (historia clínica, evaluación dietética y social, examen físico, valoración morfofuncional, diagnóstico y tratamiento nutricional).
Participar en la elaboración del plan de intervención individual según la patología.
Prescripción de la dieta terapéutica.
Formar parte del equipo terapéutico multidisciplinar dentro de la Unidad de Nutrición Clínica y Dietética encargado de las interconsultas al paciente hospitalizado (asistir a las visitas, estimar necesidades calóricas y proteicas, sentar recomendaciones sobre dieta terapéutica y nutrición artificial, comunicar al personal de la planta la dieta, participar en las sesiones clínicas relativas a la terapia, comité de nutrición).
Participar activamente en la elaboración de protocolos de actuación y seguimiento, control y evaluación nutricional: manual de dietas hospitalarias, plan de detección de riesgos nutricionales, intervención nutricional.
Seguimiento nutricional.
Monitorización nutricional.
Informe sobre la pauta nutricional y dietética al alta.
-
− Servicio de alimentación:
Asesorar técnicamente en la compra de productos y fórmulas para la adaptación de los menús a patologías específicas.
Planificación y consenso periódico de reuniones del equipo, menús y dietas especiales, control de la preparación de raciones especiales y tipo de alimento que se utilice a lo largo de la jornada. Es decir, informar/asesorar sobre las características, el tipo y las cantidades de dietas a preparar.
Individualizar la dieta de los pacientes ingresados (opción menú).
Apoyo global a la cinta de emplatado y refuerzo a la supervisión de la presentación de las bandejas.
Contribuir a la evaluación de la calidad en los servicios de hostelería.
-
− Biberonería: administrar leche humana a un lactante hospitalizado es más difícil que alimentar al pecho a un bebe sano. Las madres frecuentemente deben extraerse la leche mediante una bomba para que sea administrada al niño mediante una sonda con distintos fortificantes y suplementos. Dada la gran variabilidad de los volúmenes extraídos, la preparación de las tomas exige la combinación de distintas extracciones o fraccionar una extracción en múltiples tomas, con el consiguiente riesgo de contaminación por microorganismos que implica la manipulación. Normalmente, el hospital suministra a la madre contenedores donde guardar la leche extraída que ella lleva al hospital:
Desde la Comisión de Nutrición del Hospital Universitario La Paz, integrada por especialistas de diferentes áreas y servicios, y basados en todo lo anteriormente expuesto en el presente documento, se quiere subrayar que la incorporación del DN al equipo multidisciplinar competente contribuiría a una mejor identificación, tratamiento y monitorización de la desnutrición hospitalaria.














