INTRODUCCIÓN
Las dificultades para realizar una alimentación correcta y los problemas nutricionales son una complicación habitual en el paciente con cáncer. Estas complicaciones pueden aparecer como consecuencia de la propia enfermedad y los tratamientos, por el impacto en su estado emocional y estilo de vida, así como la falta de planificación nutricional por parte de los profesionales sanitarios (1-3).
Se estima que al menos la mitad de los pacientes con cáncer están desnutridos o en riesgo de desnutrición en el momento del diagnóstico y que el 64% sufren una reducción de peso en los 6 meses posteriores (4). Con la progresión de la enfermedad, la prevalencia de la desnutrición es incluso superior, llegando al 80 % en algunos tipos de cáncer, como el esofágico (5, 6).
La desnutrición se correlaciona con una respuesta deficiente al tratamiento y un incremento de la toxicidad. En consecuencia, se produce un empeoramiento de la calidad de vida relacionada con la salud, y un incremento de la morbimortalidad, de la estancia hospitalaria y de los costes (7-9). Por este motivo, la Sociedad Europea de Nutrición Clínica y Metabolismo (ESPEN), y la Sociedad Española de Oncología Médica (SEOM) recomiendan la identificación, prevención y tratamiento de los aspectos reversibles de la desnutrición en el paciente con cáncer (10,11).
Los problemas nutricionales en el paciente con cáncer son a menudo subestimados, infradiagnosticados e infratratados. Cerca de la mitad de los pacientes no recibe ningún tipo de asesoramiento nutricional (12-14). En los pacientes desnutridos la intervención temprana con consejos dietéticos y/o suplementos nutricionales orales (SNO) es fundamental para mantener, e incluso mejorar, su estado nutricional. Sin embargo, diversos estudios han puesto de manifiesto la baja adherencia a las recomendaciones nutricionales y en concreto a los SNO, especialmente en los pacientes jóvenes (15). Sin embargo, a pesar de que la correcta adherencia es crucial para el éxito de dichas intervenciones, raramente se evalúa (16). Por este motivo se recomienda la implementación de estrategias que permitan evaluar y promover la adherencia del paciente a las pautas nutricionales realizadas por su profesional sanitario (17).
Conocer la perspectiva y la práctica clínica habitual de los profesionales sanitarios involucrados en el manejo nutricional del paciente con cáncer es fundamental para identificar barreras y definir las estrategias adecuadas para optimizar su manejo. El estudio ONA (oncología, nutrición y adherencia) describe el manejo nutricional del paciente oncológico en práctica clínica desde la perspectiva del profesional sanitario.
MÉTODOS
DISEÑO DEL ESTUDIO Y PARTICIPANTES
Se realizó un estudio observacional descriptivo transversal en el ámbito sanitario público español, mediante un cuestionario dirigido a profesionales sanitarios involucrados en el manejo nutricional del paciente con cáncer y que ejercen su profesión en el ámbito sanitario español.
CUESTIONARIO
El cuestionario se diseñó a partir de una revisión de la literatura y un grupo focal de pacientes, que permitieron identificar aspectos relevantes en el manejo nutricional del paciente con cáncer y determinar las necesidades percibidas. El grupo focal estuvo compuesto por 6 pacientes con distintos perfiles en función de su edad, sexo, tipo de cáncer y soporte nutricional recibido. Tras presentarse el contexto y objetivo del proyecto, se abordaron distintos aspectos relacionados con el estado nutricional del paciente incluyendo, su valoración y seguimiento, la información recibida, las intervenciones nutricionales prescritas, y posibles barreras para la correcta adherencia al soporte nutricional. Cada uno de los puntos fue dinamizado a partir de un guion semiestructurado.
Un comité científico compuesto por 5 profesionales sanitarios [Medicina Familiar y Comunitaria (AP), Endocrinología y Nutrición (EyN), Oncología Radioterápica (OR), Oncología Médicia (OM) y Enfermería (ENF)] y 2 representantes de pacientes del Grupo Español de Pacientes con Cáncer (GEPAC), participaron en la elaboración del cuestionario electrónico y proporcionaron asesoramiento en las distintas fases del estudio.
El cuestionario constó de 34 preguntas dividas en 6 secciones: 1) variables sociodemográficas y laborales; 2) percepción del manejo nutricional del paciente con cáncer: relevancia de la figura del experto en nutrición, tipo de seguimiento, formación profesional, información al paciente y satisfacción del paciente; 3) evaluación nutricional en práctica clínica: realización del cribado/evaluación nutricional completa, momento de realización/derivación y herramientas utilizadas; 4) información nutricional proporcionada al paciente: proceso de información, momento de realización y temas tratados; 5) intervención nutricional en práctica clínica: prescripción/recomendación de soporte nutricional, consideración de las preferencias del paciente, control de adherencia y estrategias para mejorar la adherencia; 6) percepción sobre las barreras existentes para la correcta adherencia del soporte nutricional y estrategias de mejora (Anexo I).
La encuesta incluyó cuestiones cerradas (dicotómicas, multirrespuesta, escalas de tipo Likert de 4 puntos y escalas numéricas ordinales de 0 a 10) (n = 32) y cuestiones abiertas (n = 2). Las cuestiones con respuestas dicotómicas se incluyeron cuando existían dos alternativas (sí/no, hombre/mujer, atención primaria/especializada), mientras que las multirrespuestas se incluyeron cuando existían varias. Las escalas de tipo Likert y numéricas ordinales se utilizaron para establecer gradaciones de respuesta (grado de satisfacción, utilidad, dificultad o mejoría, sobre una cuestión dada). Por último, las cuestiones abiertas se establecieron para valores numéricos como la edad y los años de experiencia.
RECOPILACIÓN DE DATOS
El cuestionario fue creado en una plataforma on-line, accesible a través de un enlace. Para responder fue necesario un registro previo, asegurándose una única respuesta por encuestado. Los profesionales fueron invitados a participar en la encuesta online por las diferentes sociedades científicas que avalan el estudio: Sociedad Española de Nutrición Clínica y Metabolismo (SENPE), Sociedad Española de Hematología y Hemoterapia (SEHH), Sociedad Española de Médicos de Atención Primaria (SEMERGEN), Sociedad Española de Endocrinología y Nutrición (SEEN), Sociedad Española de Oncología Médica (SEOM) y Sociedad Española de Oncología Radioterápica (SEOR). Los integrantes del comité y el promotor del estudio participaron en su difusión. Cada sociedad difundió el enlace de la encuesta por sus medios habituales (newsletters, anuncios en las páginas web de las sociedades, correo electrónico y redes sociales). Las respuestas al cuestionario se recogieron entre enero y abril de 2020.
ANÁLISIS ESTADÍSTICOS
Las variables cualitativas se representan de forma descriptiva mediante frecuencias absolutas y relativas. Las variables cuantitativas son expresadas por la media y la desviación estándar o dispersión. Los resultados se describen como valores absolutos y/o frecuencias, agregados y por subgrupos, de acuerdo con los siguientes colectivos: AP, EyN, OM, OR, Hematología y Hemoterapia (HH) y ENF fueron invitados a participar en la encuesta; sin embargo, los datos de los DN no se muestran de manera desagregada debido a su baja participación (n = 8 sobre un total de 461), sino que se incluyen en el grupo “otros” junto a profesionales de farmacia hospitalaria, urgencias, cuidados paliativos, cirugía y geriatría, entre otros.
ASPECTOS ÉTICOS
El estudio fue presentado al Comité Ético de Investigación Clínica del Hospital Puerta del Hierro, quien consideró que debido a la baja carga ética no existía ningún impedimento ético o legal para su realización. El estudio siguió las recomendaciones éticas internacional contenidas en la Declaración de Helsinki. La participación fue voluntaria cumpliéndose con lo dispuesto en la Ley Orgánica 3/2018, de 5 de diciembre, de protección de Datos de Carácter Personal y garantía de derechos digitales.
RESULTADOS
CARACTERÍSTICAS DE LOS PARTICIPANTES
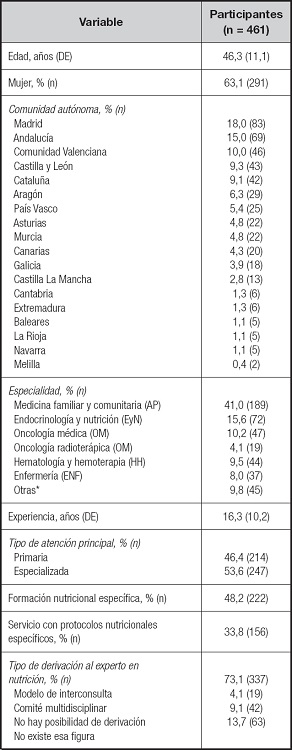
En el estudio participaron un total de 461 profesionales procedentes de todas las comunidades autónomas. Las principales especialidades/profesiones sanitarias involucradas en el manejo nutricional del paciente con cáncer estuvieron representadas: AP (41,0 %), OM (10,2 %), OR (4,1 %), EyN (15,6 %), HH (9,5 %) y ENF (8,0 %). El 63,1 % eran mujeres y la experiencia profesional media fue de 16,3 años. El 48,2 % habían recibido formación nutricional específica. Por su parte, el 33,8 % indicaron que su servicio contaba con protocolos nutricionales específicos para el manejo del paciente con cáncer (48,6 % en centros de atención especializada y 16,8 % en centros de atención primaria), siendo el modelo de interconsulta el tipo de derivación principal (73,1 %).
Las características sociodemográficas y laborales se describen en la tabla I.
Tabla I. Características sociodemográficas y laborales de los participantes
DE: desviación estándar.
*Atención domiciliaria (n = 10), farmacia hospitalaria (n = 9), nutrición humana y dietética (n = 8), urgencias (n = 6), cuidados paliativos (n = 5), cirugía (n = 4), geriatría (n = 3), otras (n = 7).
PERCEPCIÓN SOBRE EL MANEJO NUTRICIONAL EN EL PACIENTE CON CÁNCER
El 95,0 % de los profesionales consideró fundamental la figura del profesional sanitario con formación específica en nutrición, siendo deseable un seguimiento multidisciplinar y coordinado por el experto para más del 90,0 %, en todas las especialidades.
La evaluación y el tratamiento nutricional del paciente con cáncer fueron consideradas como aspectos mejorables, obteniéndose una puntuación media de 5,2 (DE: 2,0) y 5,4 (DE: 1,9), respectivamente, en una escala de 0 a 10. Así mismo, el 96,7 % consideró que una correcta formación del profesional en nutrición para el paciente oncológico optimizaría mucho o bastante el manejo del paciente. Sin embargo, solo el 49,2 % habían recibido formación, observándose diferencias entre las distintas especialidades. Así, la mayoría de los especialistas en EyN (98,6 %), OR (89,5 %) y OM (74,5 %) indicaron haber recibido formación específica, proporción muy inferior en otras especialidades como ENF (54,1 %), HH (25,0 %) y AP (20,2 %).
EVALUACIÓN NUTRICIONAL EN PRÁCTICA CLÍNICA
Cribado nutricional
El 58,4 % de los profesionales afirmaron realizar el cribado nutricional del paciente o su derivación al experto en nutrición para su valoración, siendo las especialidades en EyN (78,0 %), OM (72,4 %) y OR (89,5 %) las más sensibilizadas con el cribado (Tabla II). Según el tipo de centro, el cribado se realiza en mayor medida por los profesionales de centros de atención especializada (66,4 %) y con protocolos específicos para el manejo nutricional (82,7 %) que en centros de AP (50,0 %) y sin protocolos (45,9 %).
Tabla II. Cribado y evaluación nutricional completa
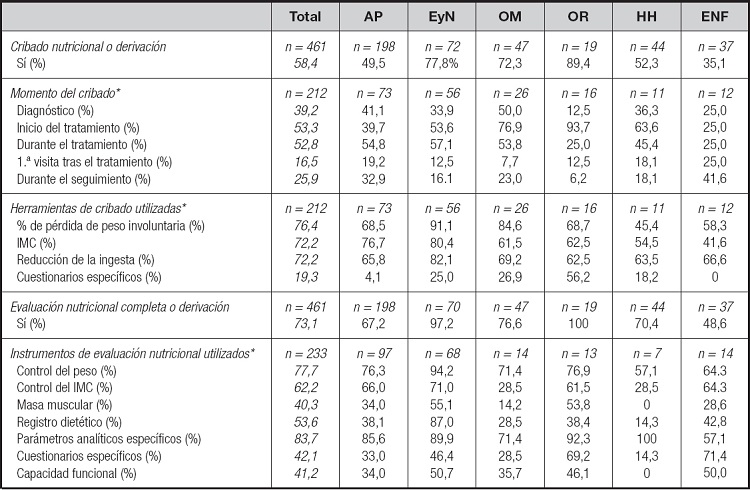
AP: medicina familiar y comunitaria; EyN: endocrinología y nutrición; OM: oncología médica; OR: oncología radioterápica; HH: hematología y hemoterapia; ENF: enfermería; IMC: índice de masa corporal.
*Solo los profesionales que indicaron realizarlo ellos mismos o alguien de su equipo (no derivaciones).
Los profesionales que declararon realizar el cribado nutricional (46,0 %) indicaron que la determinación tenía lugar esencialmente al inicio del tratamiento (53,3 %) o durante el mismo (52,8 %). Así mismo, los instrumentos de medida más utilizados son la pérdida de peso voluntaria (76,4 %), el IMC (72,2 %) y la reducción de la ingesta en las últimas semanas (72,2 %).
Evaluación nutrición completa
En pacientes con desnutrición o en riesgo nutricional, el 73,1 % de los participantes afirmaron realizar una evaluación nutricional completa, bien ellos mismos o derivándolos al experto en nutrición, siendo los profesionales de ENF los que tendrían un rol menos activo (48,6 %) (Tabla II). Dicha evaluación se realiza por un mayor número de profesionales de centros de atención especializada (78,1 %) y con protocolos para el manejo nutricional del paciente oncológico (91,0 %) que aquellos que ejercen en centros de AP (67,4 %) o sin protocolos específicos (63.9 %).
Entre aquellos que la realizaban (50,5 %), los instrumentos de medida más empleados son los parámetros analíticos específicos (83,7 %) y el control del peso (77,7 %).
INFORMACIÓN NUTRICIONAL FACILITADA AL PACIENTE
El 86,6 % de los profesionales afirmaron proporcionar información nutricional al paciente, bien personalmente o a través de algún miembro de su equipo, no observándose diferencias entre las distintas especialidades (Tabla III). El 89,1 % y 83,6 % de los profesionales de centros de especialidades y AP, respectivamente, indicaron proporcionar información nutricional. Así mismo, el 96,8 % de los profesionales cuyos centros cuentan con protocolos nutricionales específicos proporcionan esta información, frente al 81,3 % cuyos centros carecen de protocolos nutricionales.
Tabla III. Información proporcionada al paciente

AP:, medicina familiar y comunitaria; EyN: endocrinología y nutrición; OM: oncología médica; OR: oncología radioterápica; HH: hematología y hemoterapia; ENF: enfermería.
La información se proporciona principalmente antes del tratamiento (52,9 %) o durante el mismo (78,9 %) (Tabla III), a diferencia del grado de información tras la finalización del tratamiento, que fue bajo (36,1 %).
Los principales temas tratados con el paciente son la importancia de una alimentación saludable (80,2 %), cómo afectan la enfermedad y/o el tratamiento al estado nutricional (79,7%) y los tipos de alimentos a consumir/evitar (77,2 %). Asimismo, los profesionales consideraron que sus pacientes estaban moderadamente satisfechos con la información recibida (media: 6,5; DE: 1,9; escala 0-10).
También se valoraron otros medios para reforzar los consejos nutricionales, considerándose que las asociaciones de pacientes (media: 6,4; DE: 2,3) y las plataformas webs o aplicaciones móviles con contenidos validados por expertos en nutrición para el paciente oncológico (media: 7,9; DE: 1,7) podrían ayudar en el proceso de información.
INTERVENCIÓN NUTRICIONAL EN PRÁCTICA CLÍNICA
El 87,4 % de los profesionales sanitarios indicaron que prescribían o recomendaban soporte nutricional a los pacientes con cáncer que lo necesitaban (Tabla IV). De estos, el 91,1 % consideraron que tenían en cuenta las preferencias de los pacientes siempre o a menudo y el 86,8 % manifestaron evaluar la adherencia al soporte nutricional, directamente por ellos o por alguien de su equipo. La entrevista clínica fue la principal herramienta empleada para el control de la adherencia (94,6 %). Dicho control fue similar entre profesionales de centros de atención especializada (88,5 %) y centros de atención primaria (84,9 %). Por su lado, el 95,3 % de los profesionales cuyos centros cuentan con protocolos específicos indicaron controlar la adherencia nutricional, mientras que en los centros sin protocolos esta fue informada por el 83,3 %.
Tabla IV Intervención nutricional y adherencia

AP: medicina familiar y comunitaria; EyN: endocrinología y nutrición; OM: oncología médica; OR: oncología radioterápica; HH: hematología y hemoterapia; ENF: enfermería; IMC: índice de masa corporal.
En el caso de detectar una baja adherencia al tratamiento, el 95,1 % de los profesionales que prescriben soporte nutricional indicaron poner en marcha estrategias para mejorar la adherencia, siendo la implicación directa de un familiar/cuidador la más utilizada 86,3 %, seguida del aumento de la frecuencia de las visitas (40,9 %). Por el contrario, el empleo de los sistemas de recuerdo como llamadas, SMS o correos, y la implicación del farmacéutico hospitalario fue residual (10,0 % y 6,6 %, respectivamente).
Entre los sanitarios que no realizan un seguimiento o control para evaluar la adherencia (13,2 %), la falta de formación (54,7 %), recursos específicos (52,8 %) y tiempo (49,4 %) fueron las principales razones señaladas.
PERCEPCIÓN DE LAS BARRERAS EXISTENTES PARA LA CORRECTA ADHERENCIA AL SOPORTE NUTRICIONAL Y ESTRATEGIAS DE MEJORA DEL MANEJO NUTRICIONAL
En relación con las barreras para la correcta adherencia del paciente al soporte nutricional, el malestar general, la apatía o depresión del paciente, la dificultad de acceso al suplemento nutricional, los problemas de tolerancia y la falta de motivación del paciente, fueron percibidos por más del 75,0 % de los profesionales como aspectos que influyen mucho o bastante en la correcta adherencia (Fig. 1).
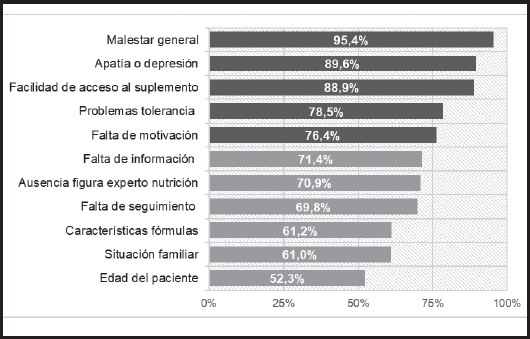
Figura 1 Profesionales que consideran que las siguientes barreras dificultan mucho o bastante la correcta adherencia al soporte nutricional
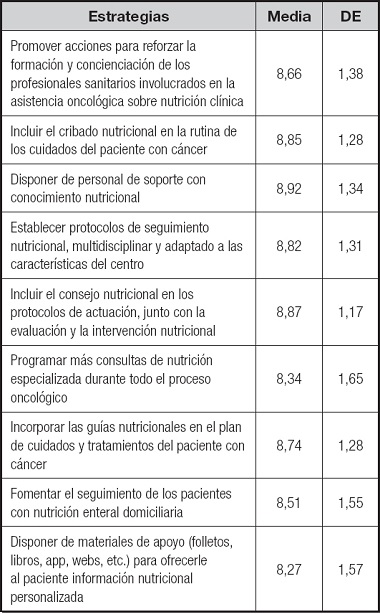
En cuanto a las estrategias presentadas, los sanitarios consideraron que facilitar el acceso a personal de apoyo con conocimiento nutricional, fomentar el cribado nutricional en la práctica clínica y establecer protocolos de actuación específicos de evaluación, intervención y consejo nutricional optimizarían en gran medida el manejo nutricional del paciente con cáncer (Tabla V).
DISCUSIÓN
Actualmente, en España, la información disponible sobre el abordaje nutricional del paciente con cáncer en la práctica clínica es escasa. El presente estudio describe las opiniones y experiencias de los profesionales sanitarios sobre el manejo nutricional del paciente con cáncer, observándose un manejo nutricional subóptimo.
Una de las figuras clave para el manejo nutricional de estos pacientes es la del experto en nutrición. Este rol puede recaer fundamentalmente en endocrinólogos, enfermeros de nutrición y otros profesionales con formación específica, como los dietistas-nutricionistas, en función de cada centro. De acuerdo con los participantes en nuestro estudio, el experto en nutrición se considera esencial, siendo deseable un seguimiento multidisciplinar y coordinado con el resto de las especialidades. Sin embargo, en la práctica clínica, uno de cada cuatro profesionales no tiene acceso a esta figura. En línea con lo observado en nuestro entorno, en otros países europeos, el acceso a esta figura parece similar. Así, en un estudio realizado en Alemania, el 30 % de los médicos indicaron que en su entorno no existía la figura del experto en nutrición, tratándose en la mayoría de los casos de un dietista o un médico con formación específica en nutrición (21).
Los profesionales que participaron en nuestro estudio coinciden en que la formación nutricional de los profesionales sanitarios puede optimizar la detección y con ello promover el tratamiento precoz de los problemas nutricionales en el paciente con cáncer. Esta formación cobra especial relevancia en los centros donde el paciente no puede ser atendido por un experto en nutrición. Sin embargo, la mitad de ellos no habían recibido formación en nutrición para el paciente oncológico. Otros estudios europeos arrojan resultados heterogéneos, en parte debido al tipo de cáncer en el que se centra y/o a las especialidades incluidas. Así, en una encuesta nacional realizada en Francia, el 71 % de los profesionales, en su mayoría hepato-gastroenterólogos y oncólogos, indicaron haber recibido formación en nutrición para el paciente oncológico (22). Por el contrario, acorde con otra encuesta realizada a neumólogos y cirujanos del mismo país en el contexto del cáncer de pulmón, solo el 3,4 % la habían recibido (23). Así pues, parecen existir diferencias formativas sustanciales entre las especialidades sanitarias, del mismo modo que se ha observado en nuestro estudio.
Debido a su trascendencia, las principales guías clínicas que abordan el manejo nutricional del paciente con cáncer recomiendan evaluar su estado nutricional al hacer el diagnóstico de la enfermedad y de forma continuada (10,11). De hecho, se ha demostrado que, cuanto mayor es la frecuencia de las visitas para evaluar/tratar aspectos nutricionales, mayor es la ingesta calórica y menor es la pérdida de peso del paciente (24). Pese a ello, nuestros resultados evidencian que más del 40 % de los profesionales españoles involucrados en el manejo del paciente con cáncer no realizan un cribado nutricional ni lo derivan al experto en nutrición, y un 30 % no realizan una evaluación más completa en caso de detectar que el paciente está desnutrido o en riesgo de desnutrición.
El cribado nutricional se realiza principalmente durante el tratamiento oncológico, siendo mucho menos frecuente en el diagnóstico o tras el tratamiento. En este sentido, Caccialanza y cols. y Corbaux y cols. describen que la evaluación nutricional o la derivación al experto en nutrición no es proactiva, teniendo lugar principalmente cuando existe una pérdida de peso importante, que en muchos casos es informada por el propio paciente (23,25). De manera similar a nuestro estudio, una prueba piloto realizada para la implementación de un modelo de atención nutricional en pacientes con cáncer de cabeza-cuello reveló que, antes de su implantación, la evaluación nutricional era escasa tras el tratamiento (< 15 %), realizándose principalmente a su inicio o durante el mismo (26).
En relación con las herramientas utilizadas para el cribado/evaluación nutricional, las medidas antropométricas, como la pérdida/el control del peso y el IMC son las más extendidas (> 70 %). Por el contrario, el uso de cuestionarios específicos es escaso (en torno al 20 % en el cribado y al 40 % en la evaluación nutricional). Esta tendencia es similar a la publicada en estudios realizados en otros países. En Francia, Corbaux y cols. observaron que, en los pacientes con cáncer de pulmón, las medidas antropométricas eran las más utilizadas, mientras que el uso de cuestionarios específicos era inferior al 25 % (23). De manera similar, en Italia, casi el 80 % de los oncólogos utilizaban escalas antropométricas, mientras que apenas un 16 % utilizaban cuestionarios específicos (25). En Australia, el uso de instrumentos validados para realizar el screening nutricional en pacientes con cáncer de cabeza-cuello se ha estimado en un 14 % (26). Asimismo, una encuesta internacional realizada por la American Society of Clinical Oncology reveló que más del 70 % de los profesionales sanitarios miden el IMC antes y después de completar el tratamiento, no reportándose datos sobre el uso de cuestionarios específicos (27). En este sentido cabe señalar que algunos de estos cuestionarios de cribado nutricional son tan sencillos que serían especialmente útiles como herramientas para la implementación de un cribado sistemático en el paciente con cáncer.
El empoderamiento del paciente es un aspecto fundamental para poder optimizar el cuidado del mismo, sustentándose este sobre la base de una correcta información y formación (28). Sin embargo, numerosos estudios sugieren que a lo largo de su enfermedad, entre el 40 % y el 70 % de los pacientes con cáncer no cubren sus necesidades con la información nutricional recibida (29-3). El grado de información aportada a los pacientes observado en nuestro estudio sería mayor al descrito en la literatura (> 75 %), siendo los oncólogos y los EyN más participativos en el proceso, especialmente durante el tratamiento. No obstante, hay que señalar que estos datos provienen de la perspectiva de los profesionales, que no tiene por qué coincidir con la de los pacientes. En cuanto a la fuente principal de información, nuestros resultados concuerdan con los observados por van Veen y cols., que describen, según los pacientes, que los profesionales sanitarios con experiencia en nutrición y el equipo oncológico son la principal fuente de información, esencialmente durante el tratamiento (32). Trabajos previos han señalado que, cuando los pacientes reciben información nutricional de al menos 3 profesionales diferentes, las convicciones sobre la importancia de la nutrición en los resultados del tratamiento son más fuertes (33), sugiriendo la conveniencia de reforzar, de manera multidisciplinar, la necesidad de una correcta nutrición a lo largo de la enfermedad.
Otro de los aspectos básicos en el abordaje nutricional del paciente con cáncer es la prescripción de SNO a aquellos pacientes que lo necesiten. En este sentido, diferentes estudios sugieren que estos SNO se prescriben a menos del 40 % de los pacientes que los requieren (14-34,35), entre otros motivos porque la ingesta de comida suele sobreestimarse, en especial en los pacientes ancianos (35). En el presente estudio, la mayoría de los profesionales (> 75 %) indicaron que, de necesitarse, prescribían o recomendaban soporte nutricional. Un aspecto fundamental para que los SNO sean eficaces es la correcta adherencia a ellos por parte del paciente, que en muchos casos es pobre (15). Por ello, evaluar la adherencia al SNO, especialmente en pacientes con desnutrición moderada-grave, es clave para abordar estrategias que mejoren el cumplimiento del paciente. En nuestro estudio, la mayoría de los participantes indicaron que evaluaban la adherencia al suplemento y consideraban que las principales barreras para el correcto cumplimiento de las recomendaciones pautadas están relacionadas con el propio paciente (apatía, depresión, motivación, etc.). En el caso de detectar una baja adherencia, distintas estrategias para mejorarla fueron valoradas positivamente por los profesionales, siendo la implicación directa de un familiar/cuidador la más destacada.
Por todo lo descrito anteriormente, los participantes consideraron que la evaluación y el tratamiento nutricional del paciente con cáncer distan mucho de ser óptimos, existiendo pues oportunidades de mejora. En línea con las estrategias propuestas en otros sistemas europeos (36), las más valoradas por los profesionales que participaron en la encuesta incluyen: la definición de protocolos o vías de actuación que proporcionen un marco general para la atención nutricional y con capacidad de adaptación a estructuras específicas de los servicios sanitarios, así como formación en nutrición para el paciente oncológico y/o el apoyo de los especialistas.
Nuestro estudio presenta una serie de limitaciones. Primero, la mayoría de las preguntas incluidas en el cuestionario fueron preguntas cerradas, lo que puede dificultar la interpretación de las percepciones de los participantes. Pese a ello, es importante tener en cuenta que un comité científico compuesto por profesionales sanitarios involucrados en el manejo del paciente con cáncer y por representantes de pacientes revisó el cuestionario. Segundo, la baja participación de dietistas-nutricionistas no ha permitido analizar la opinión y percepción de ese grupo de profesionales. Además, los subgrupos establecidos por especialidad/profesión sanitaria están desequilibrados, siendo en su mayoría profesionales de AP y EyN, lo que impide establecer comparaciones entre otras especialidades y entre profesionales con formación en nutrición. Tercero, debido a que la encuesta estuvo dirigida a todos los profesionales de las sociedades científicas que avalan el estudio, es probable que los participantes representen a aquellos con mayor sensibilidad frente a los aspectos nutricionales de la enfermedad y, por lo tanto, las “buenas prácticas” podrían estar sobreestimadas. A pesar de ello, los resultados de este estudio describen el escenario actual y las deficiencias del manejo nutricional del paciente con cáncer percibidas por los profesionales sanitarios.
En conclusión, a pesar de que la desnutrición es un problema común en el paciente con cáncer, su manejo nutricional en la práctica clínica es subóptimo de acuerdo con la percepción de los profesionales sanitarios involucrados en su cuidado. El acceso desigual a un experto en nutrición, la falta de conocimientos nutricionales especializados, la falta de un cribado nutricional sistemático y la falta de protocolos de actuación adaptados a las características del centro son vistos por los profesionales como puntos de mejora en el manejo nutricional de estos pacientes.