INTRODUCCIÓN
La mandibulectomía es una técnica quirúrgica empleada en el tratamiento de neoplasias orales benignas o malignas y otras lesiones1. Dentro de las opciones de reconstrucción mandibular de las estructuras de la articulación temporomandibular se han utilizado varias técnicas quirúrgicas, entre las que se encuentran injertos óseos, de cartílago, prótesis articulares aloplásticas y colgajos vascularizados2.
Actualmente, el colgajo microvascularizado de peroné es el estándar de oro para la reconstrucción mandibular3. Posee una gran capacidad de remodelación ósea, y se ha evidenciado que el segmento distal del peroné puede tomar la forma y estructura de un cóndilo en los niños4. Sin embargo, la remodelación ósea autóloga que tome forma y estructura condilar en adultos se encuentra poco documentada en la literatura.
En una búsqueda realizada en MEDLINE utilizando los términos: "fibula free flap", "free fibula flap", "fibula", "perone", "temporomandibular joint", "TMJ", "condylar", y "condilar", se encontraron 16 artículos. La mayoría de los artículos se centran en la técnica quirúrgica, y presentan poca información sobre la remodelación ósea de la extremidad del peroné y su adaptación a la cavidad glenoidea (Tabla I).
Tabla I. Descripción de artículos encontrados a partir de palabras clave en relación con neoformación condilar a partir de una cirugía de colgajo microvascularizado de peroné.
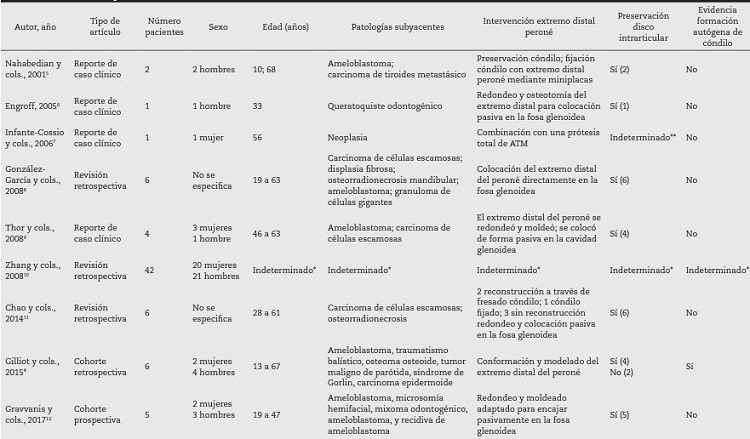
Tabla I (cont.). Descripción de artículos encontrados a partir de palabras clave en relación con neoformación condilar a partir de una cirugía de colgajo microvascularizado de peroné.

*Artículo redactado en idioma chino
**Artículo de pago. Referencias
Frente a esto, se reporta el caso clínico de un paciente adulto en el que se evidenció una neoformación condilar autóloga a partir del segmento distal de un colgajo libre microvascularizado de peroné posicionado fuera de la cavidad glenoidea.
CASO CLÍNICO
Paciente mestizo de sexo masculino de 29 años, manifiesta que aproximadamente hace un año, seis meses posterior a la extracción de un molar inferior izquierdo, presentó un aumento progresivo de volumen en la región mandibular izquierda de forma asintomática.
Clínicamente se observa asimetría facial por una tumoración de aproximadamente 4 cm de diámetro localizada en la hemimandíbula izquierda. El estudio tomográfico reveló la afectación de la hemimandíbula desde la zona del canino inferior izquierdo hasta el ángulo y rama mandibular (Figura 1). Se realizó un análisis histopatológico mediante una biopsia incisional, en la cual se observó la presencia de células fusiformes dispersas en un estroma mixoide, compatibles con un mixoma odontogénico. Se estableció como plan de tratamiento una hemimandibulectomía con reconstrucción mandibular mediante colgajo osteomiocutáneo microvascularizado de peroné.
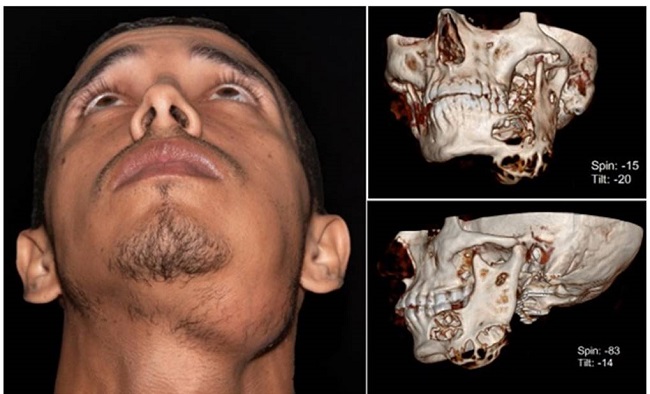
Figura 1. A: fotografía extraoral preoperatoria. B: reconstrucción 3D de tomografía computarizada preoperatoria del paciente: spin: -15, tilt: -20; spin: -83, tilt: -14.
La intervención quirúrgica se realizó por dos equipos después de una planificación virtual: por un lado, el equipo de traumatología que tomó el colgajo microvascularizado de peroné y, por otro lado, el equipo de cirugía maxilofacial realizó la resección del mixoma mandibular, hemimandibulectomía con preservación del disco intrarticular, y la reconstrucción mandibular con anastomosis de colgajo microvascularizado de peroné. Se realizó una nueva biopsia de la exéresis total de la lesión; se confirmó el diagnóstico de mixoma odontogénico (tamaño: 9,5 x 7,5 x 3,5 cm). El paciente permaneció en cuidados intensivos por 6 días; posteriormente, 21 días en hospitalización. Se administró terapia antibiótica (piperacilina + tazobactam; vancomicina), analgésica (buprenorfina, paracetamol) y anticoagulante (enoxaparina), y recibió una dieta a través de una sonda nasogástrica, se recomendó continuar con una dieta blanda por 20 días más. No se utilizó ninguna fijación intermaxilar en el postoperatorio.
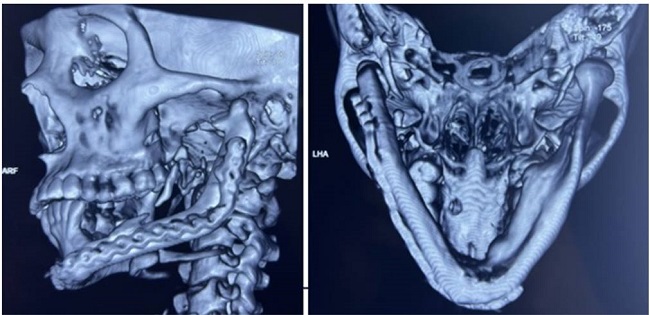
A los 7 días de la intervención quirúrgica se realizó control tomográfico, se observó que el peroné injertado presentaba una desviación externa en el segmento vertical, provocando que el extremo óseo distal se encontrara fuera de la cavidad glenoidea (Figura 2). En el examen físico, el paciente no presentó limitación de la apertura bucal, ni refirió sintomatología. Frente a esto, el equipo de cirugía decidió esperar la reintervención quirúrgica para la corrección del desvío hasta la cicatrización ósea y adecuada maduración de la anastomosis de los vasos sanguíneos.
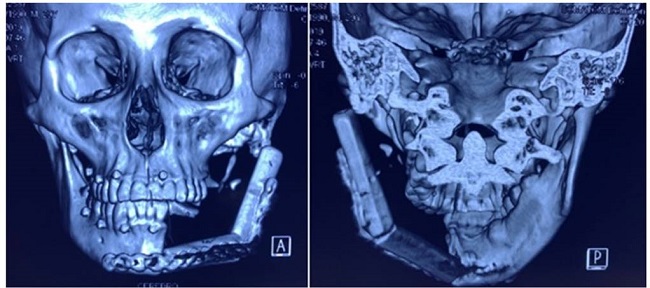
Figura 2. Primer control tomográfico postquirúrgico realizado 7 días después de la intervención quirúrgica: vista frontal, vista posterior.
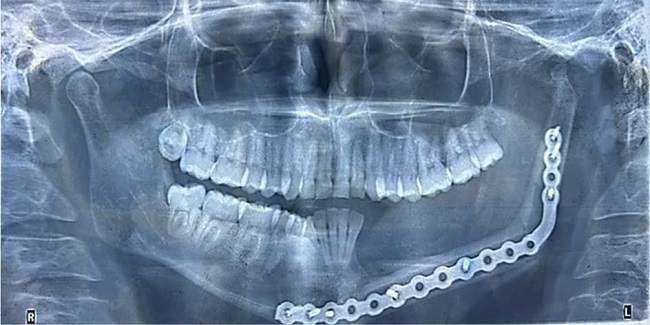
Posteriormente, el paciente no asistió a controles ni cumplió con el seguimiento planificado por el inicio de pandemia COVID-19 y restricciones de movilidad impuestas por el gobierno de turno. Sin embargo, a solicitud del cirujano se realizó una ortopantomografía en su lugar de residencia al año de la intervención quirúrgica. El examen mostró una sombra radiopaca en la región temporomandibular izquierda compatible con una neoformación condilar desarrollada a partir del extremo óseo distal del colgajo libre microvascularizado de peroné (Figura 3).
A los 2 años y 6 meses, el paciente asiste a un nuevo control postoperatorio, donde se realizó una tomografía computarizada con reconstrucción tridimensional, que mostró evidencia de una neoformación condilar izquierda, con readaptación de la rama mandibular izquierda (segmento reconstruido) sin corrección quirúrgica (Figura 4). En el examen clínico se observó adecuada movilidad facial y movimientos mandibulares sin ruidos ni chasquidos en la articulación temporomandibular bilateralmente. El paciente quedó satisfecho con el resultado, adicionalmente, refirió no tener problemas durante el habla y la masticación, presentando tolerancia a una dieta regular de alimentos sólidos. En un futuro está previsto realizar una distracción osteogénica vertical y la colocación de implantes dentales.
DISCUSIÓN
La técnica quirúrgica ejecutada en este caso clínico permitió obtener resultados satisfactorios respecto al restablecimiento de la función de la articulación temporomandibular; se evidenció adecuados movimientos mandibulares, sin ruidos articulares. Estos desenlaces coinciden con los observados en varios reportes10, sin embargo, también existen casos en los que se han desarrollado anquilosis y problemas de maloclusión16.
En nuestro caso clínico, con el fin de colocar de forma precisa y que se mantenga en su lugar el extremo distal del peroné en la fosa glenoidea, se combinaron dos técnicas que han sido reportadas previamente. Se realizó una planificación digital, y durante la cirugía se suturó el músculo masetero al ángulo de la placa19. A pesar de esto, en el postoperatorio se observó que el extremo distal del peroné no alcanzó la posición planificada, ubicándose por fuera de la cavidad glenoidea. Otra técnica para cumplir con este objetivo es la fijación intermaxilar intraoperatoria12, la cual no se empleó en nuestro paciente. Aunque estas tres intervenciones mencionadas han mostrado buen desempeño de forma individual para evitar el movimiento del cóndilo formado en casos singulares, existen fallos como el reportado en nuestro caso. Un inconveniente para la toma de decisión sobre qué intervención utilizar para alcanzar este objetivo es que no existen estudios con un diseño de investigación que permita establecer cuál de estas intervenciones o su asociación sea más efectiva.
Una limitación del reporte de caso clínico fue la pérdida de seguimiento del paciente debido a la restricciones y dificultades que surgieron desde el inicio de la pandemia de COVID-19, concordando con un estudio en el que se concluye que durante la pandemia hubo racionamiento de la atención médica y una tendencia a evitar los servicios médicos por angustia ante los riesgos de COVID-1920. Sin embargo, esta limitación permitió evidenciar como desenlace relevante la remodelación y formación autógena de un neocóndilo a partir del extremo distal del peroné ubicado fuera de la cavidad glenoidea en un paciente adulto. Esta estructura condilar se adaptó progresivamente a la cavidad glenoidea sin la necesidad de una reintervención quirúrgica.
Nuestro estudio contrasta con las conclusiones de Gilliot y Yu, que indican que existe una mayor tasa de regeneración condilar en pacientes menores de 18 años, y que es necesario redondear, moldear y colocar el extremo distal del peroné cerca de la cavidad glenoidea4,16. Por otra parte, nuestro estudio fortalece la hipótesis de Guyot respecto a que preservar el disco intrarticular es un factor determinante para que exista remodelación con modificación estructural del extremo distal del peroné21.
DECLARACIÓN DE CONSENTIMIENTO DEL PACIENTE
Los autores declaramos que hemos obtenido todos los formularios de consentimiento del paciente apropiados. El paciente ha dado su consentimiento para que sus imágenes y otra información clínica sea reportada en este artículo. El paciente entiende que su nombres e iniciales no serán publicados y se harán los debidos esfuerzos para ocultar su identidad.
Adicionalmente, este trabajo se ha reportado de acuerdo con los criterios y directrices SCARE para el informe de casos quirúrgicos, elaborado por Agha y cols. en el año 2016.