1. Introducción
Desde hace ya bastantes años la Seguridad del Paciente se ha convertido en un reto y en una prioridad de todos los sistemas sanitarios, implantándose políticas internacionales con el objetivo preciso de reducir el número de incidentes relacionados con Seguridad del Paciente (IRSP) (1). A pesar de ello y del esfuerzo realizado, todavía son muchos los pacientes que sufren daños derivados de la atención sanitaria (2). Además, su impacto se extiende no solo a los familiares y allegados, sino también a los propios profesionales, a las instituciones sanitarias y todo ello con un coste económico y emocional con importantes consecuencias para todos los implicados.
La mayoría de estudios realizados han ido dirigidos a conocer la epidemiología de los eventos adversos (EA), entendido como tal aquel incidente relacionado con la atención sanitaria, que causa daño al paciente, a conocer sus causas y sus consecuencias (3). Se han promovido numerosas prácticas seguras con el objetivo de reducir los riesgos relacionados con la atención sanitaria.(4)
En los Servicios de Medicina Intensiva (SMI) son frecuentes los EA. En el estudio Seguridad y Riesgo en el Enfermo Crítico (SYREC) en España la probabilidad de un paciente de sufrir, al menos, un IRSP fue del 62%. La tasa de ocurrencia de EA fue de 2,04/100 pacientes/hora de estancia en SMI. El 74% de los incidentes se relacionaron con medicación, aparatos, cuidados, accesos vasculares y sondas, vía aérea y ventilación mecánica. El 66% de los incidentes fueron sin daño y el 34% EA; el 29,5% ocasionó un daño temporal y el 4,28% un daño permanente, que comprometió́ la vida del paciente o contribuyó al fallecimiento. El 90% de los incidentes sin daño y el 60% de los EA se consideraron sin duda evitables o posiblemente evitables.(5)
A nivel internacional otros estudios han encontrado resultados similares(6,7,8)lo que pone de manifiesto que el paciente crítico es especialmente vulnerable a sufrir EA. Son muchos los factores que favorecen el riesgo en estos pacientes: su gravedad, el número de actividades y procedimientos diagnósticos y terapéuticos, el uso de numerosos medicamentos de alto riesgo, el volumen de datos generados en su atención, el uso de tecnología, el estrés, la carga de trabajo, la necesidad de trabajo en equipo y comunicación efectiva, los múltiples traspasos de información, así como el desgaste profesional son solo algunos de ellos.(9)
La Sociedad Española de Medicina Intensiva Crítica y Unidades Coronarias (SEMICYUC) ha promovido diferentes iniciativas para reducir el daño relacionado con la atención sanitaria. Algunos ejemplos son: la elaboración y actualización de los indicadores de calidad del enfermo crítico, muchos de ellos relacionados con la seguridad del paciente(10). Se han adoptado políticas más restrictivas en cuanto a intervenciones innecesarias y que pueden poner en riesgo la seguridad del paciente(11). Los proyectos Zero han demostrado reducir de forma significativa las infecciones relacionadas con el uso de dispositivos en los pacientes ingresados en UCI(12,13). Se ha llevado a la implementación de equipos de respuesta rápida y modelos de UCI sin paredes(14) y se está trabajando en reducir el síndrome post-UCI en pacientes y familiares, a través de la detección y prevención del mismo así como el seguimiento al alta de UCI y de hospitalización lo que puede reducir las secuelas del enfermo crítico.(15)
Recientemente han cobrado mayor relevancia aspectos relacionados con la actuación posterior a un EA. La gestión del riesgo implica entre otras acciones, la identificación, notificación y el análisis de los EA que señalen los fallos latentes en el sistema y la causa raíz con el objetivo último de establecer acciones de mejora y evitar su recurrencia. De forma paulatina estas estrategias se han ido incorporando en las políticas institucionales y mejorando con ello la cultura de seguridad. Pero todavía existen partes del proceso, que en nuestro ámbito se encuentran en su etapa más inicial, tales como el proceso de información sobre los EA a los pacientes y sus familiares y el soporte a los profesionales tras verse implicados en un EA. Todo ello debe construirse en un marco de confianza y credibilidad entre todos los agentes implicados en la Seguridad del Paciente.(16)
Cuando se produce un EA, y especialmente cuando éste ha producido un daño grave al paciente, los pacientes y sus familiares (víctimas principales) deben ser apoyados por la organización y recibir la información adecuada de los hechos, así como de las consecuencias y de las acciones a desarrollar para responder a sus necesidades. A su vez, los profesionales sanitarios implicados en el EA deben contar con el soporte institucional para poder informar abiertamente de lo sucedido y recibir apoyo para su integración en la labor asistencial sin secuelas. Las organizaciones sanitarias deberían de adoptar una actitud proactiva que se adelante a las situaciones de conflicto, contando con protocolos y procedimientos para responder adecuadamente a pacientes y profesionales cuando se produce un EA grave, teniendo además en cuenta acciones para mantener o reestablecer el prestigio de la organización y la confianza de los usuarios en la misma.(17)
En nuestro país existen barreras jurídicas que dificultan el desarrollo de una cultura de seguridad entre los profesionales sanitarios. Por un lado, aunque los sistemas de notificación voluntarios y anónimos están en cierto modo protegidos al uso de dicha información para la interposición de una demanda judicial, no ocurre lo mismo en el caso de los informes resultantes de los análisis de un evento adverso. Así, los informes estructurados de dichos análisis podrían ser solicitados como herramienta de prueba en un juicio y los profesionales participantes ser llamados como testigos. Del mismo modo, aunque los pacientes tienen derecho a disponer de la información relacionada con un EA, y los profesionales la obligación ética, deontológica y normativa de proporcionarla, no existen suficientes garantías jurídicas de que el profesional no se vea expuesto a responsabilidad como consecuencia directa de la información y disculpa ofrecida. Por todo ello se hace necesario explorar modificaciones legislativas que promuevan la cultura de seguridad, contribuyendo a una atención sanitaria segura.(18)
Finalmente, para la mejora de la Seguridad del Paciente, se hace imprescindible el compromiso de los profesionales y que estos perciban como óptima la calidad y la seguridad en sus entornos de trabajo(19). La cultura de seguridad de una organización entendida como la suma de valores actitudes, percepciones, competencias y patrones de conducta individuales y grupales que determinan el estilo, la competencia y el compromiso de la gestión de la seguridad en una organización se considera fundamental para alcanzar la seguridad del paciente.(20)
2. Información a pacientes y familiares sobre un incidente relacionado con la seguridad del paciente
Las guías éticas y profesionales establecen la obligación de informar sobre los errores cometidos durante la atención sanitaria, especialmente si de ellos se deriva daño para los pacientes. La Joint Commission(21) en el 2001 estableció como estándar de acreditación la necesidad de informar a los pacientes de los EA. Progresivamente el número de instituciones que han establecido políticas específicas para informar sobre los EA se ha incrementado y algunos países han publicado guías que establecen recomendaciones de cómo llevar a cabo el proceso.(22) En algunos ámbitos se ha desarrollado legislación específica dirigida a promover el proceso de información. A pesar de ello, la ocultación sistemática de los errores ha sido hasta hace poco tiempo la práctica habitual, el impacto en la práctica clínica es todavía limitado y existen vacíos a la hora de establecer cómo realizar de forma efectiva dicho proceso.
Se entiende como comunicación de un EA el proceso por el cual se reconoce de forma abierta y sincera que ha ocurrido un daño no intencionado; se informa de lo que ha ocurrido; de las consecuencias para el paciente, del resultado de la investigación de las causas que lo han provocado y sobre las acciones de mejora que se han puesto en marcha para evitar su recurrencia. Se considera la necesidad de incluir una expresión de empatía como el decir "lo siento".(23)
La información sobre incidentes y EA a pacientes y familiares debe englobarse en un marco conceptual sanitario relacionado con el buen gobierno, la rendición de cuentas, la cultura justa y la transparencia.
Existe el deber de informar a los enfermos sobre cualquier error diagnóstico o de procedimiento en el curso de la atención sanitaria, si tal información afecta de forma significativa los cuidados del enfermo(24). Las bases éticas y jurídicas serían el respecto a la autonomía del enfermo, el derecho a la información, el derecho a participar en la toma de decisiones, la responsabilidad profesional y, también, una obligación hacia la organización sanitaria.
Informar sobre los errores beneficia a los enfermos, ya que permite buscar soluciones de forma precoz y apropiada a fin de prevenir daños futuros, disminuye el estrés al conocer las causas, permite participar al enfermo de forma activa en la toma de decisiones, permite compensar las pérdidas y mejora la relación asistencial. Para el profesional, puede disminuir el estrés al ser "perdonado", estrechar la relación asistencial, disminuir las reclamaciones y litigios o mejorar la posición del demandado en caso de que se produzcan; además permite aprender de los errores y aceptar la responsabilidad, y puede, en consecuencia, cambiar una práctica clínica no acertada. Un porcentaje elevado considera que ha sufrido las consecuencias físicas, emocionales e incluso económicas ante un EA que podría verse mitigadas, de algún modo, si se hubiera producido un proceso de información adecuado.(25)
Los pacientes quieren y precisan que sus necesidades físicas, emocionales e informativas se vean cubiertas tras un EA a través del cuidado, soporte emocional e información relativa al evento (qué, cómo y por qué). Reclaman información amplia y detallada, y expresan la necesidad de ser informados a tiempo. Desean recibir disculpas, quieren explicaciones reales y objetivas sobre los hechos ocurridos, de por qué ha ocurrido, que se aseguren acciones correctoras (cambios en el sistema) que eviten futuros EA y en algunos casos muestran el deseo de identificar al profesional responsable del EA o que se apliquen medidas correctivas cuando sean necesaria(26). La percepción de los errores y EA tiene un efecto negativo en la satisfacción del paciente, especialmente si no se produce un proceso de comunicación adecuado. Los pacientes suelen responder de forma positiva al proceso, lo cual mejora la relación asistencial y la confianza en el sistema sanitario e incluso pudiendo disminuir el deseo de demandas.(27,28)
A los profesionales sanitarios les preocupa la seguridad del paciente(29) y un porcentaje importante reconoce haberse visto implicado en un EA grave, particularmente en algunas especialidades(30). A pesar de reconocer la necesidad de comunicar cuando sucede un EA, manifiestan de forma unívoca la dificultad de llevar a cabo el proceso de información.(31)
El contenido de la información facilitada por los profesionales expresa una amplia variabilidad. No contempla todos los elementos que constituyen el proceso de información completa (admisión del error, discusión del evento, vínculo entre error y efecto inmediato, efecto inmediato, vínculo entre error y daño, daño producido), lo que influye a la hora de considerar si esta información se ha llevado o no a cabo(32). Sus principales expectativas son: recibir apoyo por parte de los colegas y la institución, formación y ayuda a la hora de revelar los EA, comprensión y perdón por parte de los pacientes afectados, una actitud no punitiva, confidencialidad del proceso y cambios en el sistema que eviten la recurrencia de EA.(33)
Los profesionales consideran importante recibir soporte emocional y formación para afrontar el problema de forma adecuada(34). La comunicación con los pacientes y familiares podría repercutir de forma positiva en los profesionales. La aceptación de la crítica mutua y la existencia de un feedback constructivo sobre los EA podrían disminuir el impacto negativo que estos tienen sobre los profesionales sanitarios(35). Discutir los EA entre colegas puede incidir en el aprendizaje y constituye un soporte emocional para los profesionales implicados(36). El reconocimiento de los errores por los profesionales comporta cambios constructivos en la práctica clínica. A pesar de que los profesionales consideran favorable el proceso de información sobre EA, reconocen que no suelen hacerlo(37). Se han identificado diferentes barreras, así como factores facilitadores a la hora de informar sobre EA a pacientes y familiares(38). Las principales barreras para informar a los enfermos y a sus familiares son el desconocimiento; la falta de habilidad y de formación para hacerlo; el miedo a perder la confianza, la reputación, los privilegios, el estatus profesional e incluso la licencia para ejercer; el sentimiento de desprotección o el temor a acciones legales(39). En nuestro ámbito un estudio realizado a través de encuestas un 27,9% de los gestores y coordinadores de seguridad y un 35,9% de los médicos y enfermeras considera que el paciente es informado de forma adecuada tras un EA.(40)
La falta de formación y habilidades en procesos de comunicación constituye una de las principales barreras identificadas por los profesionales a la hora de no comunicar los EA a los pacientes(41). La formación en este tipo de competencias y habilidades es poco frecuente(42). Solo el 17,4% de los médicos y el 19,1% de las enfermeras han recibido formación específica para informar a un paciente sobre un EA.
3. Proceso de comunicación de un evento adverso
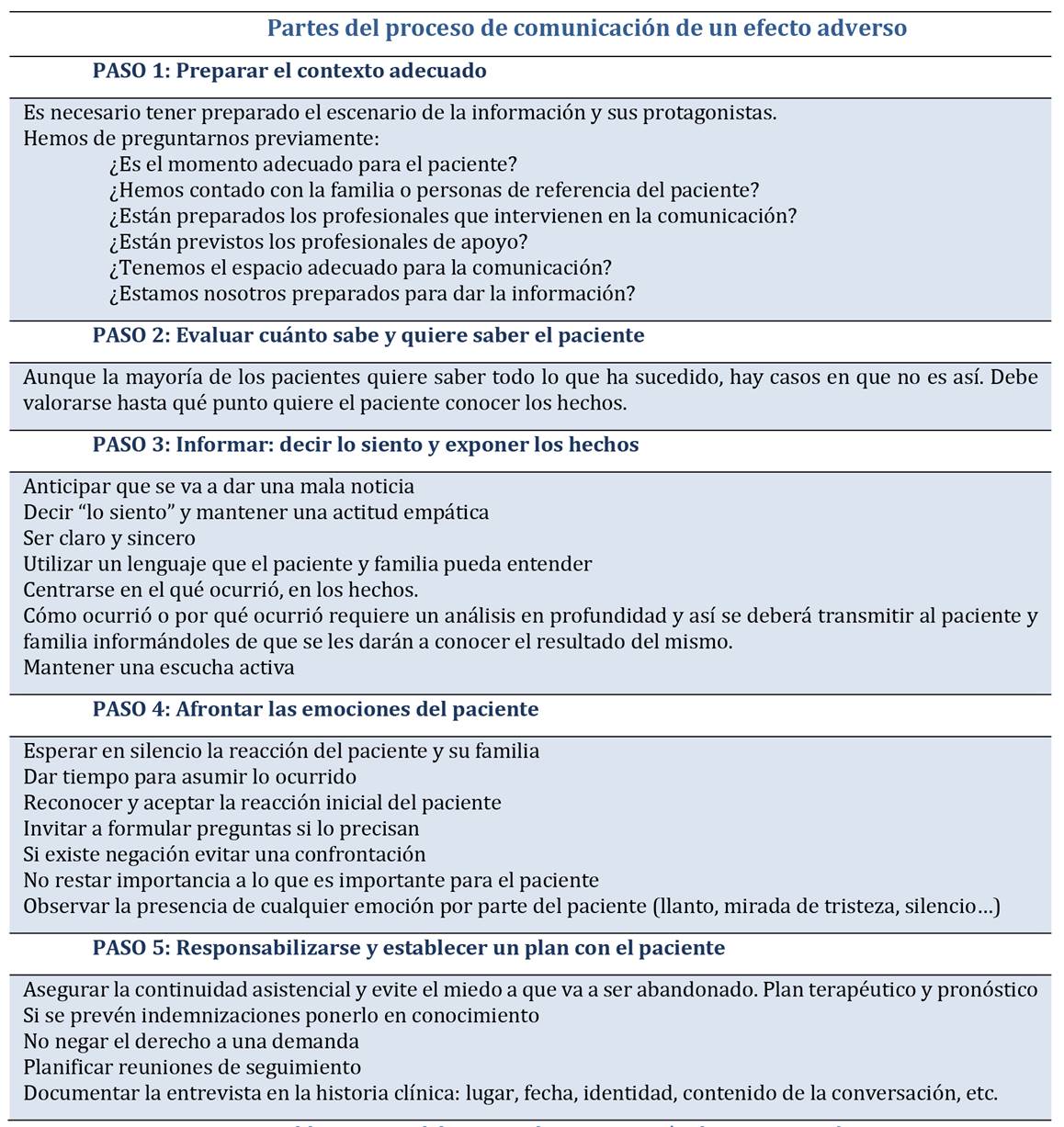
La comunicación efectiva de un EA no es una acción simple que se pueda improvisar de una manera no planificada. En la Tabla 1 se establecen algunas recomendaciones sobre el proceso de información de un EA.
En la Tabla 2 se establecen las diferentes fases del proceso.
Es necesario que en cada institución el proceso se contemple en el marco de una política institucional, así como elaborar y disponer de guías que establezcan recomendaciones en relación con el proceso de información de EA. Para ello es imprescindible mejorar la cultura de seguridad del paciente de todos los actores implicados (pacientes, profesionales y otros agentes)(43). Finalmente es necesario investigar para conocer el nivel de evidencia de la práctica del proceso de información sobre EA a pacientes y familiares.(44)
4. Aspectos legales
Una de las principales barreras que limitan la implantación de las políticas de información a pacientes y familiares sobre los EA es el temor de los profesionales a verse involucrados en una demanda o litigio o a sentirse desprotegidos a la hora de hacerlo.(45) Algunos países han legislado el deber de informar a los pacientes sobre los EA que ocurren durante la atención sanitaria.(46) Otros han regulado la protección de parte del contenido de la información facilitada a los pacientes a través de leyes específicas ("apology laws" o "leyes de la disculpa")(47) que protegen las expresiones de disculpa. Las leyes de privilegio calificado se han desarrollado en algunas legislaciones con el objetivo de conferir protección a los integrantes de las comisiones de calidad que tienen conocimiento de información relacionada con el análisis de EA.(48)
En relación al impacto de las políticas de comunicación de EA sobre el número de demandas y litigios, los resultados no son concluyentes. Aunque algunos estudios han demostrado que estas políticas reducen el número de demandas, parece razonable considerar que, al aumentar el conocimiento sobre un número importante de EA por parte de los pacientes, el número de demandas podría verse incrementado(49). Varias experiencias han demostrado que la comunicación abierta y honesta de los EA tiene como consecuencia una reducción en los costes económicos relacionados con las demandas sanitarias(50). Por otro lado, a resolución de conflictos sanitarios por vía extrajudicial se ha ido desarrollando de forma paulatina en los últimos años y existen experiencias que han demostrado que pueden jugar un papel en el ámbito sanitario.
En España no existe legislación específica en relación a la obligación de informar sobre EA, excepto la que hace referencia de forma genérica a la información en la Ley 41/2002(51). En el marco jurídico español existen normativas que podrían establecer deberes específicos a los profesionales implicados en la fase previa a la comunicación de un EA y que deben tenerse en consideración.(52) Las experiencias sobre la resolución de conflictos por vía extrajudicial aún están en fases muy iniciales, disponiéndose de poca experiencia aplicada en el ámbito sanitario.
5. Soporte a los profesionales implicados en un evento adverso
El término "segunda víctima" (SV) fue introducido por Wu(53) en 2000 para referirse al profesional que participa en un EA inevitable y que queda traumatizado por esa experiencia o que no es capaz de afrontar emocionalmente la situación. Posteriormente, Scott et al(54) amplió esta definición haciendo referencia a todo profesional sanitario que participa en un EA, un error médico o una lesión inesperada relacionada con el paciente y que se convierte en víctima en el sentido de que queda traumatizado por el suceso. Su prevalencia se ha estimado que puede llegar hasta el 50% de los profesionales sanitarios(55). Recientemente se ha cuestionado el término SV considerándolo inapropiado, al poder trasmitir una falta de responsabilidad por lo que se buscan vocablos más acertados56. En España, según datos del estudio ENEAS, se puede estimar que alrededor del 15% de los profesionales del hospital se pueden ver implicados en un EA al año aunque en la mayoría de los casos se trata de EA sin consecuencias graves(57). Un estudio en el que se encuestó a 1.087 profesionales sanitarios, el 62,5% de los profesionales de atención primaria y el 72,5% de los de hospital informaron de haber vivido, durante los últimos 5 años, una experiencia como SV, bien directamente o a través de un colega.(58)
Diferentes estudios describen una serie de reacciones inmediatas de estos profesionales implicados en EA, como respuesta de estrés agudo con sintomatología de re-experimentación (recuerdos del episodio repetitivos, sueños, pesadillas, pensamiento intrusivo), de alerta (sensación subjetiva de inadecuación, temor a repetir el error), y de evitación, junto con sentimientos de culpa, vergüenza y despersonalización. Algunos profesionales presentan síntomas de la esfera del afecto (tristeza, irritabilidad, labilidad emocional, confusión, alteraciones de sueño, falta de concentración) o de ansiedad. Pueden producirse cogniciones específicas como pérdida de confianza, sensación de incompetencia, temor a equivocarse o a perder el reconocimiento, la reputación o prestigio. Todo ello puede llevar a consecuencias personales y profesionales a medio-largo plazo como riesgo de consumo de sustancias nocivas, cambios en la actitud frente al trabajo, abandono de la profesión o incluso conductas suicidas.(59)
Estas consecuencias pueden aparecer ya como respuesta inicial al incidente o ante la reacción de otros profesionales, durante el proceso de investigación, o durante un proceso legal, en los casos en los que llegue a producirse. Los profesionales que sufren una reclamación por mala praxis tienen consecuencias emocionales significativas que afectan a su desempeño.(60)
En nuestro país un estudio dirigido a conocer la situación a nivel de la atención primaria y especializada el 71% en el ámbito hospitalario y el 61% de atención primaria reconocían que en sus organizaciones no existían estrategias específicas de soporte para los profesionales involucrados en un EA. El 35% de los hospitales y el 43% de los profesionales de atención primaria no disponían de planes para la gestión de crisis relacionadas con los EA(61). Se han descrito estrategias de soporte a los profesionales que deben darse a nivel individual y organizacional(62,63), de forma inmediata y mantenerse en el tiempo. La prioridad es ofrecer apoyo, comprensión y una actitud no punitiva especialmente por parte de los otros profesionales o pares, junto con los responsables de la institución. Debe favorecerse la discusión y análisis de los EA para conocer las causas y aplicar cambios para evitar su recurrencia. Todo ello debe realizarse asegurando la confidencialidad, facilitando el apoyo por expertos y recursos externos como jurídicos y psicológicos, en los casos que sea necesario. Existen diferentes iniciativas de programas de soporte a las SV que deberán desarrollarse y extenderse para cubrir las necesidades de los profesionales implicados en un EA.(64,65)
6. Líneas de futuro
Sería deseable que los centros sanitarios contaran con estrategias específicas que incluyeran: qué es lo que hay que hacer y no hacer cuando ocurre un EA grave; acciones para la comunicación franca con los pacientes y cuidadores; procedimientos para apoyar a los profesionales implicados en los EA; y el abordaje sobre cómo gestionar la comunicación con los medios de comunicación una vez se producen.
En nuestro país se han ido desarrollando diferentes iniciativas que promueven tanto el proceso de información de IRSP a pacientes y familiares como el soporte a profesionales y a las propias instituciones a través de la elaboración de planes de crisis. (66)
La conferencia de consenso "Información sobre eventos adversos a pacientes y familiares"(67) estableció una serie de recomendaciones. Entre ellas se recomienda elaborar políticas y guías institucionales en nuestro ámbito que favorezcan el proceso de información sobre eventos adversos a los pacientes. Se destaca la necesidad de formación de los profesionales en habilidades de comunicación y en seguridad del paciente, así como el desarrollo de estrategias de soporte a los profesionales que se ven implicados en un EA.
La Estrategia de Seguridad del Paciente del Sistema Nacional de Salud 2015-2020 publicada por el Ministerio de Sanidad, Servicios Sociales e Igualdad(68) incluye en su línea estratégica 2.7 promover el diseño y desarrollo de estrategias para el abordaje de EA graves en los centros sanitarios. El Sistema Español de Notificación en Seguridad en Anestesia y reanimación (SENSAR) ha elaborado "La Guía de respuesta a un Evento Adverso"(69). El propósito de esta guía es proporcionar orientación a los servicios asistenciales y organizaciones sanitarias en la actuación ante situaciones en las que durante la asistencia sanitaria se produzcan resultados imprevistos e incluso daño al paciente. La guía estimula la comunicación abierta, sincera y empática con el paciente y la familia; facilita herramientas para brindar apoyo emocional, profesional y legal al equipo de profesionales implicados en un evento adverso, promueve un comportamiento ético, fomenta a correcta documentación y notificación interna y externa, y una comunicación pública trasparente que permita asegurar que el sistema ha sido revisado para prevenir riesgos similares en el futuro. El Grupo de investigación de Terceras y Segundas Víctimas ha elaborado una guía de Recomendaciones para ofrecer una adecuada respuesta al paciente tras la ocurrencia de un evento adverso y atender a las segundas y terceras víctimas. (70).
Todas estas iniciativas deberían promover e incentivar que el sistema sanitario fuera capaz de proporcionar el soporte necesario a pacientes y familiares, profesionales y a las propias instituciones que se ven involucrados en un EA, mientras se sigue trabajando en ofrecer una atención sanitaria más segura.